INTRODUCCIÓN
El dens invaginatus (también llamado dens in dente) es una anomalía del desarrollo dentario, poco frecuente y multifactorial producida en las etapas tempranas de morfodiferenciación, que puede presentarse bajo diferentes formas clínicas. El término dens invaginatus (DI) fue introducido por Hallet, y describe una invaginación dentaria donde se puede observar esmalte en el centro y dentina en la periferia.1,2 DI puede ser coronario o radicular, dependiendo del lugar donde se genera la invaginación, siendo el coronario el de mayor frecuencia. La prevalencia reportada de dientes adultos con DI es entre 0.3 y 10%. La pieza dentaria más comúnmente afectada es el incisi vo lateral seguido del incisivo central, premolares, caninos y molares, con predilección más frecuente por el maxilar.3
La profundidad de la invaginación varía desde un ligero alargamiento del cingulum hasta una marcada profundidad que puede involucrar el ápice dental. De acuerdo a ello, se clasifican según Oehlers en tipo I (las más frecuentes,79%),que exhibe una invaginación que queda confinada a la corona, tipo II (15%), la invaginación se extiende hasta la unión amelocementaria pudiendo o no comprometer el tejido pulpar, y tipo III (5%), la cual llega a extenderse a través de la raíz, perforando el área radicular.3,4 Radiográficamente se muestra una invaginación de esmalte y dentina, la cual puede extenderse a la cámara pulpar, raíz y en algunas ocasiones al ápice radicular. En la mayoría de los casos esta alteración suele ser asintomática y en numerosas ocasiones se encuentra tras un examen radiológico de rutina. En los casos en los que en forma directa o indirecta el DI genera alguna afección pulpar, pueden coexistir lesiones periapicales y/o quistes maxilares asociados con esta anomalía dentaria.5-7 Existen reportes de casos donde quistes maxilares en ausencia de lesiones cariosas en los elementos problema llevan a sospechar que el origen de la afección podría estar asociado a anomalías dentarias como DI. En la mayoría de los casos y reportes, las lesiones se presentan con áreas osteolíticas y próximas al elemento dentario que alberga el DI. Como el incisivo lateral superior es el más frecuente, el quiste maxilar suele aparecer clínicamente como un aumento de volumen, a veces doloroso, sobre la fibromucosa palatina.8 En estos casos el diagnóstico y tratamiento de todo el cuadro clínico resulta un verdadero desafío diagnóstico para el clínico. El objetivo de este trabajo es reportar un caso clínico de un quiste maxilar de considerables dimensiones generado por un DI, haciendo hincapié en su tratamiento endodóntico-quirúrgico.
REPORTE DE CASO
Se presentó a la consulta una paciente de 26 años con una lesión tumoral sumamente dolorosa en paladar y sensación de opresión en la hemicara izquierda. Durante la anamnesis, la paciente relató haber tenido la misma lesión ocho meses atrás, la cual fue tratada con antibióticos, revirtiendo el cuadro sintomatológico sin llegar a un diagnóstico concreto. La paciente no refirió antecedentes patológicos sistémicos ni heredo-familiares de relevancia clínica.
Al examen intraoral, se observó una región inflamada en el paladar duro, algo lateralizada hacia la izquierda, fluctuante, con tendencia a la supuración y dolorosa a la palpación. El diagnóstico provisional fue de absceso palatino, evidenciándose el incisivo lateral superior derecho con una coloración grisácea, test de excitabilidad pulpar negativo y sospecha clínica de necrosis pulpar. Al examen radiográfico (técnica periapical), se observó una gran lesión radiolúcida corticalizada que se extendía de las áreas confinadas a la pieza problema (Figura 1). Además, como hallazgo radiográfico de relevancia, se observó a nivel del límite amelocementario una zona de radiodensidad similar a la dentina, asociada a una invaginación de tejido dentario circunscripta por un área radiopaca compatible con DI. Con el objetivo de evidenciar con mayor nitidez esta lesión, se indicaron ortopantomografía y tomografía axial computarizada. En ellas se observó una gran lesión lítica que ocupaba casi la totalidad del hemimaxilar superior izquierdo sin llegar a comprometer fosas nasales y seno maxilar, cuyo límite anterior se encontraba en el sector correspondiente a incisivos centrales y su límite posterior estaba delimitado por el primer molar izquierdo. Asimismo, se evidenciaba osteólisis del hueso maxilar y palatino. La Figura 2 ilustra los diferentes cortes tomográficos, los cuales permiten observar la imagen osteolítica compatible con el proceso quístico. Todas las piezas involucradas mostraron ausencia de signos de rizólisis patológica y conservaban la vitalidad pulpar, excepto el incisivo lateral superior izquierdo involucrado, con la imagen de DI. El diagnóstico clínico fue quiste maxilar inflamatorio asociado a necrosis pulpar proveniente de incisivo lateral superior.
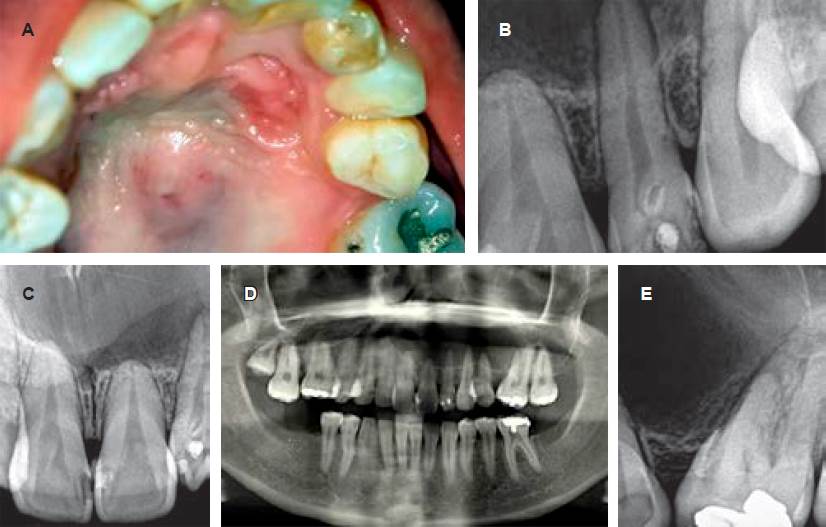
Figura 1 Características clínico-radiográficas del caso. A) Se observa sobre la bóveda palatina una lesión discretamente elevada, con superficie eritematosa y zonas azulinas, en la cual durante las maniobras de palpación se podía evidenciar fluctuación y un contenido líquido. Estas maniobras generaban intenso dolor y sensación de opresión en la zona. Además, es importante observar la morfolog lóbulo palatino de gran tamaño, asemejándose a la corona clínica de un premolar. B) Imagen radiográfica de dens invaginatus ía dentaria de la corona y la coloración del incisivo lateral, donde se puede evidenciar un coronario en el incisivo lateral superior izquierdo y una zona de rarefacción ósea en el ápice radicular. C) Imagen radiográfica sector anterior de incisivos centrales, donde se puede observar una imagen radiolúcida que involucra dichas piezas dentarias, separadas del tejido óseo normal circundante por una discreta línea radiopaca. D) En la ortopantomografía, obsérvese una imagen osteolítica que abarca el hemimaxilar izquierdo. E) En esta imagen radiográfica se puede observar el límite posterior de la lesión osteolítica con una zona radiolúcidaquellegaagenerardesplazamientodentariodel primer molar superior izquierdo.
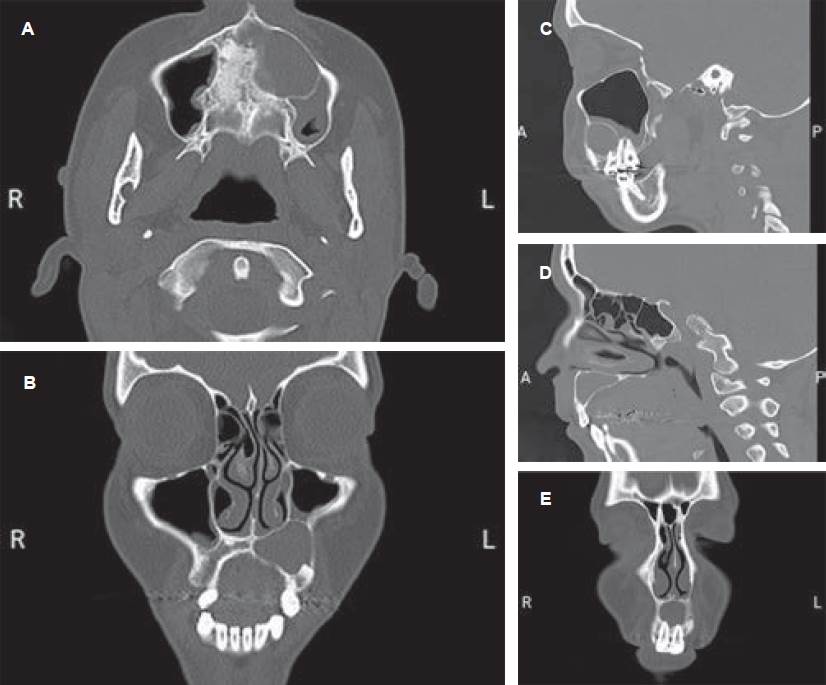
Figura 2 Cortes tomográficos. A) Corte axial donde se puede observar imagen radiolúcida que genera osteólisis de hueso maxilar superior y palatino sin llegar a comprometer el seno maxilar. B) Corte frontal en el que se puede evidenciar la imagen osteolítica perfectamente delimitada con corticales óseas que no invaden reparos anatómicos como fosas nasales o seno maxilar, generando abombamiento de la tabla vestibular del maxilar superior en la región perilesional. La mucosa sinusal de ese mismo lado puede observarse discretamente engrosada. C-D) Cortes sagitales que muestran la extensión anteroposterior de la lesión en sector de incisivos centrales y canino. Al igual que en las imágenes anteriores, obsérvese la gran extensión de la patología respetando las estructuras anatómicas vecinas. E) Corte frontal en sector anterior donde se puede evidenciar la osteólisis que genera la lesión en la región de incisivos centrales llegando a generar una mínima erosión de piso de fosas nasales.
Previa planificación, junto a especialistas en el área de medicina y patología oral, endodoncia y cirugía de cabeza y cuello, se procedió a programar un plan terapéutico basado en cuatro fases: 1) Fase de tratamiento de la pieza problema y diagnóstico lesional. 2) Fase de descompresión. 3) Seguimiento y controles. 4) Remoción de remanente lesional y colocación de sustituto óseo en forma diferida.
1) Tratamiento de la pieza dentaria problema y fase de diagnóstico de lesión ósea: una vez obtenidas todas las imágenes radiográficas y tomográficas, previo tratamiento con antibioticoterapia y drenaje de lesión palatina, se procedió al tratamiento endodóntico de la pieza problema y la remoción de DI con instrumental rotatorio. El endodoncista, afortunadamente, no advirtió ningún tipo de inconveniente a la hora de realizar el acceso cameral, la instrumentación y su posterior obturación con gutapercha. Debido a la intervención interdisciplinaria endodóntico-quirúrgica, se decidió realizar la terapia endodóntica en dos sesiones con una terapia intermedia a base de hidróxido de calcio. Para el resto de los elementos dentarios comprometidos con el proceso infeccioso, se mantuvo una conducta expectante. Inmediatamente, se indicó una biopsia incisional de la lesión intraósea. Para ello, se realizó un colgajo mucoperióstico del sector anterosuperior, trepanación de cortical vestibular, la cual se encontraba conservada, incidiendo a 4 mm del ápice de la pieza dentaria comprometida. Se logró identificar una extensa cavidad ósea de contenido líquido, cubierta por una cápsula difícil de enuclear, se logró remover una zona de cápsula quística para su estudio. Luego se realizó la reposición del colgajo y posterior sutura. Al mismo tiempo, se procedió a instalar un tubo siliconado con la función de drenaje con fines descompresivos. El material obtenido fue sumergido en formalina 10% y enviado a laboratorio de anatomía patológica. El resultado histopatológico fue de quiste maxilar inflamatorio.
La Figura 3A y B evidencian la radiografía y la clínica inmediata a la colocación del drenaje por don de la paciente realizaba los lavados. En la Figura 3C se puede observar normalidad de los tejidos circundantes al catéter; esta fotografía fue tomada a los cuatro meses de la colocación inicial durante un procedimiento de reemplazo del dispositivo.
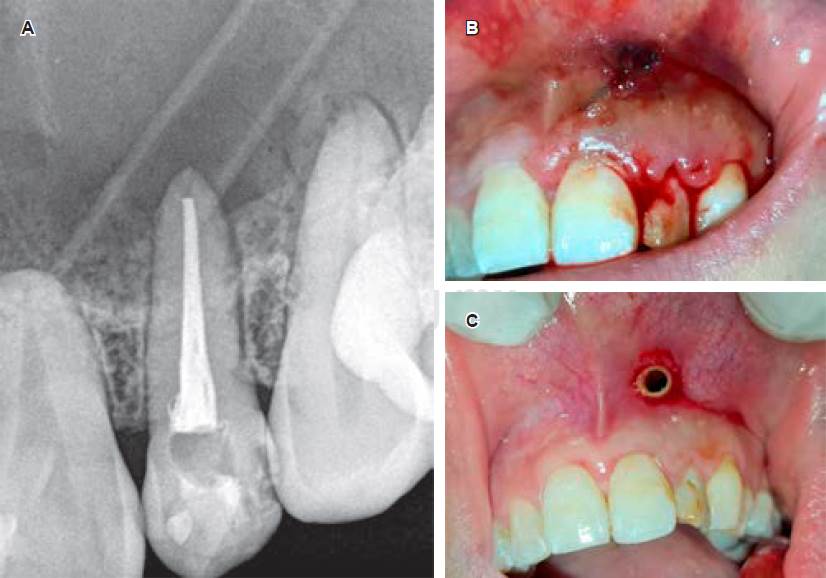
Figura 3 Colocación de drenaje con fines descompresivos. A) Radiografía postendodoncia y colocación inmediata de drenaje. B) Se puede observar la sutura del tubo de drenaje a la mucosa alveolar. C) Mucosa sana circundante al drenaje, fotografía obtenida durante un procedimiento de reemplazo del tubo siliconado.
2) Fase de tratamiento conservador (descompresión): la colocación del dispositivo de drenaje en la zona permitió comenzar con lavados diarios, al principio realizado por profesionales calibrados y luego mediante la paciente misma bajo instrucciones, en forma ambulatoria. Las maniobras de drenaje y descompresión redujeron la presión intraquística generando alivio y desaparición de la sintomatología. La lesión abscedosa ubicada en la fibromucosa palatina remitió. Consecuentemente a ello, se realizó el tratamiento endodóntico de la pieza problema y se procedió a la remoción de DI con instrumental rotatorio.
3) Seguimiento y controles: se realizaron controles clínicos y radiográficos mensuales, mientras la paciente seguía realizando los lavados mediante el tubo de drenaje ubicado ad hoc con el objetivo de llevar a cabo la técnica descompresiva. A los tres y seis meses de control, se observó la formación de trabéculas óseas (evidenciables en las radiografías intraorales de control) próximas a los límites anteroposteriores de la lesión quística (Figura 4).
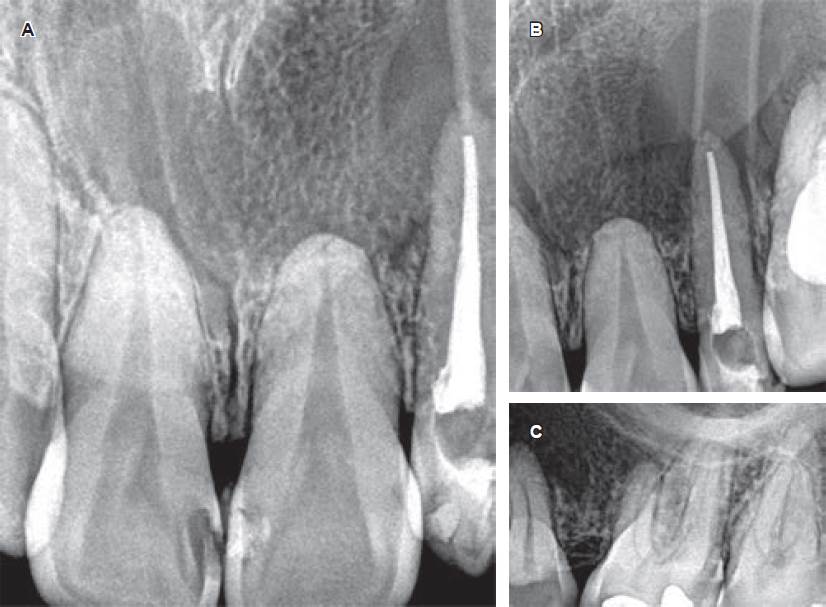
Figura 4 Imágenes radiográficas periapicales de control. A-C) Imágenes radiográficas periapicales de control durante el seguimiento clínico del caso, observando la aposición de tejido óseo en las áreas periféricas del quiste, y reducción del tamaño de la lesión.
4) Remoción de remanente lesional y colocación de sustituto óseo en forma diferida: a los ocho meses de tratamiento descompresivo, a petición de la paciente, se procedió a realizar lavado quirúrgico de la lesión y remoción de remanente quístico bajo anestesia general. Se procedió a realizar una incisión amplia tipo festoneada que se extendió desde el incisivo lateral derecho hasta el segundo molar izquierdo. Posteriormente a la separación del mucoperiostio, se efectuó el curetaje del lecho quístico, desprendimiento de su cápsula y coloca ción de sustituto óseo sintético inyectable en pasta, compuesto de fosfato dicálcico deshidratado en 55%, fosfato tricálcico en 45% con poder bioconductor para relleno del gran colapso óseo residual postquistectomía (Figura 5A y B), el mismo fue recubierto con membrana de colágena reabsorbible. Se retiró el drenaje que se había colocado en primera cirugía de diagnóstico. Por último, se procedió a reposicionar el colgajo mucoperióstico y la confección de una sutura a puntos separados. El diagnóstico histopatológico de la lesión enucleada confirmó el diagnóstico inicial (quiste maxilar inflamatorio). La Figura 5C fue obtenida en forma inmediata a la colocación del sustituto óseo. Durante su evolución, se realizó un seguimiento clínico y radiográfico del caso con resultados altamente satisfactorios (en la Figura 5D se puede observar el estado de la pieza problema y los tejidos peridentarios normales con relación al sustituto óseo). A la fecha, la paciente lleva dos años de control, observando ausencia de recidivas y vitalidad pulpar conservada de las piezas previamente involucradas.
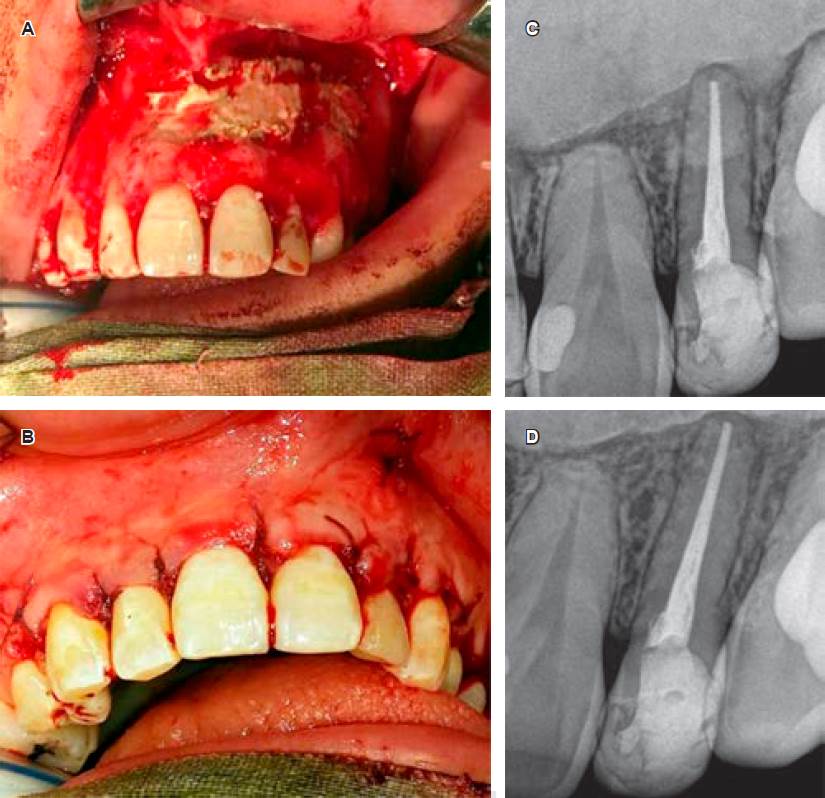
Figura 5 Remoción del remanente quístico y colocación de sustituto óseo. A-B) Muestran el colgajo amplio realizado para el abordaje y el lecho quirúrgico postquistectomía rellenado con el sustituto óseo, el cual fue debidamente compactado en el interior del tejido óseo. Luego de la colocación de membrana reabsorbible, se realizó la reposición del colgajo mucoperióstico y la sutura correspondiente. C) Radiografía postquirúrgica inmediata donde puede observarse el material de relleno como una masa densa radiopaca. D) El control radiográfico al año muestra normalidad de los tejidos dentarios y peridentarios, y persistencia del sustituto óseo.
DISCUSIÓN
Se han propuesto diferentes causas de esta afección que incluyen el retraso del crecimiento focal, infección, proliferación rápida de una parte del epitelio interno del esmalte en la papila dental, aumento de la presión externa localizada, fusión de dos gérmenes dentales, trauma, distorsión y protrusión del órgano del esmalte durante el desarrollo del diente y ausencia de moléculas de señalización para la morfogénesis y, por lo tanto, factores genéticos involucrados.8,9
A causa de la anatomía tortuosa de los dientes invaginados es posible desarrollar caries sin alguna lesión clínicamente perceptible. El esmalte y la dentina pueden encontrarse defectuosos, delgados en proximidades con la cámara pulpar, o simplemente estar ausentes, por lo que el tejido pulpar queda expuesto de manera directa al medio oral, produciendo su infección y posterior necrosis. Una circunstancia clínica agravante podría estar asociada justamente a una afección cariosa y su progresión a través de la comunicación de la porción invaginada de la superficie palatina de la pieza con la cavidad oral.10 En nuestro caso, se pudo evidenciar una restauración con com osite de larga data en cercanías de la cámara pulpar; sin embargo, no se podría descartar la teoría de la existencia de una caries clínicamente no detectable en asociación a la porción palatina del DI. Ambas situaciones, sumadas a la presencia misma de un DI con compromiso cameral, podrían ser los motivos que llevaron a la necrosis pulpar.
El diagnóstico temprano resulta un condicionante de la terapéutica a utilizar, ya sea preventiva o restauradora. En etapas incipientes se recomienda una restauración de composite sellante bajo un estricto control clínico-radiográfico a fin de evitar futuras complicaciones. En casos de necrosis pulpar, como el presente, es necesaria la terapía endodóntica. En quienes los DI fueron tratados con anterioridad endodónticamente, el retratamiento suele ser una terapéutica poco predecible por la gran dificultad que representa para el endodoncista establecer longitudes de trabajo y su posterior instrumentación, por lo que en casos de afección apicoperiapical con abscesos crónicos sin tendencia a la remisión, la cirugía apical está indicada con curetaje y obturación retrógrada utilizando cementos biocerámicos.11 La extracción será la última opción a considerar.
Teniendo en cuenta nuestro caso, además de la anomalía presente, se detectó un quiste inflamatorio de grandes dimensiones que ocupaba casi la totalidad del hemimaxilar superior izquierdo. En lesiones tan extensas como la que aquí se presenta, se recomienda la toma previa de biopsia incisional con el objetivo de establecer el diagnóstico histopatológico. Descartar patologías quístico-tumorales como queratoquistes y ameloblastomas, a pesar de ser infrecuentes en esta zona, es relevante a la hora de plantear futuras orientaciones terapéuticas. El tratamiento conservador está indicado para lesiones extensas y en pacientes jóvenes. La técnica descompresiva propuesta por Thoma (1958), empleada en el presente caso, consiste en la realización de una ventana de apertura en la pared quística, colocación y fijación de un tubo o stent.12 Esta técnica busca la reducción quística a partir de la descompresión asociada a un cese de la presión intraquística, lo que resulta en una disminución de tamaño e inducción a la neoformación ósea. Conjuntamente, proporciona un mejor acceso quirúrgico para la enucleación posterior a baja morbilidad postoperatoria, disminuye la probabilidad de infección y promueve la cicatrización, ayudando a mantener la vitalidad de dientes relacionados con la cavidad quística y la integridad de estructuras anatómicas nobles.13-15 Los efectos de la descompresión según la edad son controvertidos; sin embargo, se describió que los pacientes más jóvenes tienen tasas de reducción quística más altas.16 En nuestro caso, la descompresión quística y los lavados quirúrgicos llevados a cabo durante casi un año determinaron una marcada reducción del tamaño de la lesión, pudiendo evidenciar a lo largo de los seguimientos radiográficos la neoformación ósea, especialmente en los límites anteriores y posteriores del quiste (sector de incisivos y primer molar superior).
La enucleación posterior, que no siempre es requerida en casos de descompresión asociada a endodoncia, permite la resolución completa del caso. Los defectos óseos que pueden sobrevenir deben tratarse mediante procedimientos regenerativos. En lechos quirúrgicos postquistectomía de gran tamaño, se aconseja la utilización de algunas de las modalidades empleadas en la actualidad, pueden llevarse a cabo a partir de fosfato de calcio, sustitutos óseos de diferente origen, hidroxiapatita, plasma rico en fibrina, etcétera. Posteriormente, con el objetivo de evitar el colapso del colgajo mucoperióstico, que protege el material de relleno óseo y previene la migración del epitelio, se aconseja la colocación de membranas colágenas.17,18
Definitivamente, en estos casos es indispensable realizar un estricto seguimiento clínico-radiográfico para monitorear el estado del hueso afectado y la vitalidad de las piezas dentarias inicialmente comprometidas con la lesión quística.
CONCLUSIÓN
Si bien el DI es una anomalía dentaria de escasa frecuencia, puede llevar a cuadros clínicos que generan gran morbilidad en los pacientes, requiriendo intervenciones quirúrgicas mayores. Los incisivos laterales con alteraciones clínicas en su anatomía coronaria deberán ser siempre analizados con radiografías periapicales para descartar posibles anomalías de desarrollo como DI.
Aun cuando el diagnóstico precoz de DI no haya generado alteraciones clínicamente evidenciables, lleva a tratamientos menos invasivos. No obstante, cuando se parte de un diagnóstico de DI tardío, erróneo en el contexto de lesiones periapicales y/o quísticas asociadas, se requiere de terapéuticas más complejas y/o prolongadas.











 nueva página del texto (beta)
nueva página del texto (beta)


