Introducción
La sífilis es una enfermedad de transmisión sexual causada por la espiroqueta Treponema pallium. Su aparición en la cavidad bucal va a depender de dos factores: la virulencia de la bacteria y la respuesta inmune sistémica del huésped. En su estadio inicial, puede manifestarse a nivel de la mucosa oral, lesiones ulcerativas como consecuencia del contacto directo con pacientes infectados.1
Esta enfermedad se transmite por relaciones sexuales, vía transplacentaria, por contacto accidental con lesiones abiertas en boca, transfusión sanguínea teniendo en cuenta que el donante se encuentra en una fase temprana de la enfermedad y también por la falta de normas básicas de bioseguridad por parte del profesional en la atención de pacientes.2 Presenta manifestaciones clínicas muy variadas que imitan otras enfermedades, lo que dificulta y retrasa el diagnóstico y tratamiento correcto, por lo que es conocida como «la gran simuladora».3
La sífilis progresa a través de diferentes etapas, puede ser congénita (precoz o tardía), adquirida precoz (primaria y secundaria) o adquirida tardía (terciaria). La congénita es la que se produce por el contagio de la madre al hijo en la vida intrauterina, y puede provocar abortos, muerte del feto después del quinto mes de gestación y/o acompañado de manifestaciones en el recién nacido, tales como pseudoparálisis de Parrot, dientes de Hutchinson, nariz en silla de montar, tibias en sable, frente olímpica, y fisuras periorales y ragadías sifilíticas.2,4)L a sífilis primaria comprende el llamado complejo primario sifilítico, que consta del chancro y de su adenopatía satélite, y aparece en el sitio de inoculación. Dentro de la localización extragenital del chancro primario, la cavidad bucal es uno de los lugares más frecuentes.5 El secundarismo sifilítico comienza entre la segunda y la octava semana de infección, con lesiones orales tipo máculas eritematosas, placas opalinas, pápulas, fisuras, condilomas sifilíticos, de papilación lingual, queilitis angular y disfonía.6,7 Tras este periodo, el paciente entra en etapa de latencia, durante la cual el diagnóstico sólo puede hacerse mediante pruebas serológicas. Este periodo se divide, a su vez, en latente precoz y latente tardío.
La sífilis terciaria consiste en la aparición de manifestaciones clínicas, que se desarrollan en más de un tercio de los pacientes no tratados y cuya base patológica son las alteraciones en los vasa vasorum (aortitis sifilítica, aneurisma aórtico, estenosis de las coronarias) neurolúes y las lesiones características denominadas gomas.8,9
Para el diagnóstico de la sífilis, tradicionalmente se cuenta con dos grupos de pruebas: directas e indirectas. Las primeras son por visualización del treponema, mediante microscopia en campo oscuro y por fluorescencia directa (IFD). Las indirectas se dividen, a su vez, en pruebas no treponémicas, como VDRL (venereal disease research laboratory test) y RPR (rapid plasma reagin) y las pruebas treponémicas como FTA-ABS (fluorescent Treponemal antibody absorption) o MHATP (microhemaglutinación para T. pallidum). El método VDRL es el más recomendado cuando se aplica al líquido cefalorraquídeo o al suero, el más económico y está fácilmente disponible en los laboratorios de las unidades de atención primaria de la salud.10,11
La piel y las mucosas son activos participantes desde el inicio de la enfermedad. Su rápido reconocimiento y correcto tratamiento constituyen en la actualidad las principales herramientas para evitar la diseminación, ya que se calcula que entre el 16 y 30% de los individuos que tengan algún tipo de contacto sexual con enfermos con lesiones activas durante los periodos primario o secundario de la enfermedad (periodos infectantes), la adquirirán dentro de los 30 días posteriores al contacto.12,13
Por otro lado, el momento de aparición del periodo secundario va a depender de dos factores: la virulencia del Treponema y la respuesta sistémica del huésped. Desde el punto de vista patológico, los signos cutáneo-mucosos de la sífilis secundaria podrían interpretarse como la reacción local de tejidos muy susceptibles a la acumulación masiva de treponemas llegados por vía hemática.14
Caso clínico
Hombre de 62 años, residente de la ciudad de Córdoba Capital, Argentina. Derivado al Servicio de Estomatología por la presencia de «llagas» en la boca con diagnóstico presuntivo de estomatitis aftosa según colega. Respecto a los antecedentes personales patológicos, los datos de relevancia son intervención quirúrgica ocular por cataratas en el año 1967, exposición a fuentes de calor debido a su oficio de gasista, fumador activo desde los 18 años hasta la actualidad con una cantidad de 20 cigarrillos por día, dando un total de 321,200 cigarrillos fumados, consume alcohol diariamente (vino tinto) todas las noches al cenar, ocasionalmente consume mate y otras infusiones a temperatura caliente.
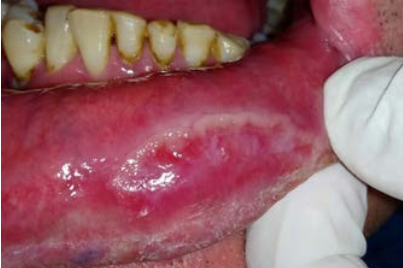
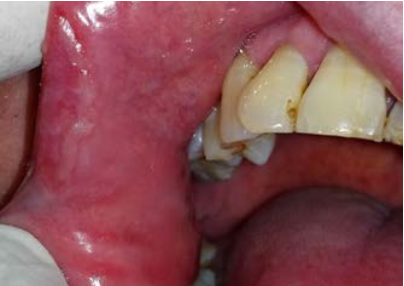
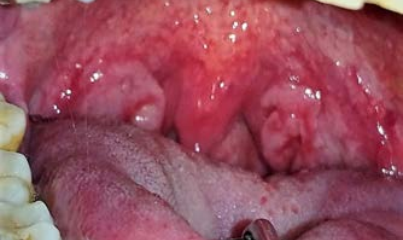
Al examen clínico se pueden observar múltiples lesiones en la cavidad bucal ubicadas en mucosa labial inferior, zona retrocomisural, cara ventral de lengua y tercio posterior de paladar blando y amígdalas, placas blancas de aspecto opalino compatible con pápulas sifilíticas de tres semanas de evolución, dolorosas, con adenopatías submaxilares y occipitales bilaterales positivas e indoloras (Figuras 1 a 4). El diagnóstico presuntivo fue de sífilis secundaria.
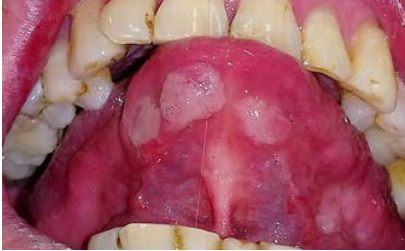
Figura 3 Múltiples lesiones blancas nacaradas, elevadas y circunscriptas ubicadas en cara ventral de lengua.
Se solicitaron estudios serológicos complementarios de diagnóstico VDRL cuantitativo en diluciones (dils) y prueba treponémica específica (quimioluminiscencia), también se solicitó hepatitis B, C y VIH a fin de ampliar el protocolo de infecciones de transmisión sexual (ITS). VDRL arrojó un valor de 512 dils y la quimioluminiscencia de 20,92 considerando que a partir de uno ya es positiva, mientras que las demás pruebas serológicas resultaron no reactivas. A su pareja también se le solicitaron los respectivos estudios serológicos, dando como resultado una VDRL 1/1 dils y las demás pruebas negativas, no presentaba clínicamente lesiones al examen estomatológico y recibió también el tratamiento correspondiente.
Se realizó la correspondiente derivación del paciente al Servicio de Infectología del Hospital Rawson para recibir el tratamiento adecuado, donde fue medicado con una dosis de penicilina G benzatínica 2.400.000 UI intramuscular. A los 14 días postratamiento se controló al paciente observando una notable mejoría de las lesiones y prácticamente remisión de éstas. En la actualidad, el paciente debe asistir a control serológico a los tres meses de comenzado el tratamiento
Discusión
Las lesiones bucales de las enfermedades venéreas son muy frecuentes. Sin embargo, son subdiagnosticadas debido a la inexperiencia de los profesionales sobre conceptos básicos de medicina bucal. Es importante recordar que a esta patología se le conoce como «la gran simuladora», y que las lesiones bucales tienden a confundirnos con otro tipo de lesiones, como aftas, leucoplasias, candidiasis, lesiones asociadas a irritación mecánica crónica oral, entre otras. El diagnóstico de certeza de la sífilis se basa en los datos clínicos confirmados por las pruebas de laboratorio. El papel de la anamnesis es fundamental para el diagnóstico presuntivo, dada la necesidad de indagar sobre lesiones previas intra- y extraorales (como chancro de inoculación).15
En el estadio secundario de la sífilis puede haber manifestaciones en áreas de mucosa y piel. Las erupciones cutáneas se desarrollan como máculas simétricas rosadas o rojas que pueden evolucionar hacia la forma papular, o como condilomas planos genitales, alopecia difusa y lesiones palmoplantares. Las manifestaciones orales de la enfermedad son variables. En esta fase es común la aparición de manchas o placas ligeramente elevadas y cubiertas por pseudomembranas blancas o grisáceas, altamente contagiosas, fisuras, condilomas y áreas eritematosas y atróficas, por lo que un rápido diagnóstico disminuye el riesgo de transmisión. Los exámenes serológicos en combinación con un examen clínico completo son fundamentales para el diagnóstico de la enfermedad. El tratamiento empírico previo al diagnóstico puede enmascarar o dificultar su diagnóstico y favorecer su diseminación. El tratamiento de primera línea es con penicilina G benzatínica 2.400.000 UI intramuscular a dosis única en pacientes inmunocompetentes y como régimen alternativo de doxiciclina (100 mg cada 12 horas) por 14 días, ceftriaxona intramuscular (1 g cada 24 horas) por 10 a 14 días o azitromicina (2 g por día), que pueden ser utilizados en pacientes alérgicos a la penicilina. En algunos pacientes es necesaria la desensibilización a la penicilina. Además, los periodos extensos de latencia pueden dar la falsa expectativa de tratamiento exitoso, por este motivo es importante también un seguimiento serológico para la confirmación del éxito del tratamiento, que ocurre cuando el título baja cuatro veces respecto del título inicial.16
La incidencia de esta enfermedad, al igual que la de otras enfermedades de transmisión sexual (ETS), ha aumentado debido al VIH: ha sido descrita una prevalencia de hasta el 70% de esta afección en pacientes portadores del VIH. Es por ello que, ante resultados positivos, es necesario sugerirle al paciente que realice otras pruebas serológicas de enfermedades de transmisión sexual (como VIH, hepatitis B y hepatitis C).17
Conclusión
Las lesiones bucales de las enfermedades venéreas son muy frecuentes. Sin embargo, son subdiagnosticadas debido a la inexperiencia de los profesionales sobre conceptos básicos de medicina bucal. Es importante recordar que a esta patología se la conoce como «la gran simuladora», y que las lesiones bucales tienden a confundirnos con otro tipo de lesiones.
El diagnóstico precoz, en conjunto con un tratamiento oportuno, puede evitar la transmisión de la enfermedad y así prevenir sus complicaciones.
En la actualidad, es una enfermedad que está en un incremento exponencial, se le considera una emergencia epidemiológica, de la cual cada vez estamos viendo más casos, cuando se creía anteriormente que era una patología erradicada. Necesitamos fundamentalmente concientizar a la población y educar respecto a los diferentes métodos de protección en las relaciones sexuales
También creemos que es importante la capacitación de los colegas profesionales de la salud en conocimientos de medicina oral y estimular el trabajo interdisciplinario.











 texto en
texto en