Introducción
Aunque una gran parte de la investigación se centra en la comprensión de las primeras etapas del desarrollo dental, existe una brecha en nuestro conocimiento sobre cómo se forman los tejidos duros dentales y cómo este proceso se controla diariamente para producir procesos muy complejos y diversos.1
La amelogénesis es un proceso llevado a cabo por células epiteliales (ameloblastos), responsables de la formación del esmalte dental, el cual es considerado el tejido mineralizado más duro en el esqueleto de los vertebrados. El esmalte dental es una estructura acelular, avascular y no inervada constituida de una fase mineral (96-98%) bajo la forma de una red cristalina de hidroxiapatita Ca10(PO4)6(OH)2 y de una forma orgánica (2%) compuesta de proteínas de estructura, lípidos, fosfolípidos, enzimas y agua.2 Su proceso de diferenciación celular consta de varias etapas: presecreción, secreción, maduración y postmaduración. Durante la formación del esmalte o amelogénesis pueden ocurrir alteraciones que se identificarán como defectos de esmalte.3 Entre ellos se mencionan alteraciones como hipoplasias de esmalte, opacidades, fluorosis, hipomineralización molar-incisivo y la AI.4
La AI es una perturbación de la estructura del esmalte dental de origen genético que puede presentarse de forma aislada y/o asociada a diferentes alteraciones sistémicas.5 Es definida también como un defecto hereditario de esmalte que ocurre en ausencia de un síndrome generalizado.6 Una variedad de genes han sido identificados como responsables de esta alteración dental, entre ellos, genes involucrados en la codificación de las proteínas de la estructura dental, enzimas encargadas de la reabsorción de la matriz proteica, factores de transcripción y proteínas implicadas en el metabolismo fosfocálcico. Alrededor de 28 genes son implicados en la diferenciación inadecuada de la matriz del esmalte cuya consecuencia es la génesis de la AI.7
La prevalencia de la AI es difícil de establecer dado los escasos estudios epidemiológicos; sin embargo, de acuerdo con las poblaciones estudiadas, su prevalencia varía de 1/14,000 en Estados Unidos a 1/700 en Suiza.8 La alteración de la estructura del esmalte dental es generalizada y afecta a todos o la mayor parte de los dientes en los dos tipos de dentición: primaria y permanente. Se distinguen formas: hipoplásica, relacionada con defectos cuantitativos de la estructura del esmalte y, las formas hipocalcificada o hipomadura/ hipomineralizada atribuidas a defectos cualitativos del esmalte dental. La AI hipoplásica representa de 60 a 73% de todos los casos, la AI hipomadura representa entre 20 a 40% mientas que la AI hipomineralizada representa 7%.9 De esta manera, un paciente puede presentar diferentes formas de AI al mismo tiempo e incluso en un mismo diente. Diversas clasificaciones de la AI han sido propuestas; no obstante, la clasificación de Witkop10 es la más utilizada, debido a que contempla aspectos como: fenotipo, apariencia radiográfica y modo de transmisión. Los dientes afectados por la AI se distinguen por presentar una pérdida en su translucidez, hipersensibilidad dental, coloración amarillo, gris o marrón y la presencia de una atrición precoz a nivel incisal y en las cúspides de los molares, responsable de la disminución del coeficiente de eficiencia masticatoria. Es frecuente observar alteraciones gingivales y en la erupción dental, así como taurodontismo. De igual manera, los dientes con AI presentan mayor predisposición a ser afectados por un proceso carioso por la retención de biopelícula.11 Las hipoplasias de esmalte han sido consideradas factores de riesgo para desarrollar caries dental, debido a la dificultad para su higiene.12
Las manifestaciones clínicas bucodentales encontradas en la AI son responsables de prejuicios estéticos, funcionales y psicológicos. Son muchas las consecuencias psicológicas que trae la AI al paciente. El problema estético constituye, junto al dolor, en general el principal motivo de consulta de los pacientes con AI. Funcionalmente la AI trae como consecuencias: disminución de la dimensión vertical, pérdida de contacto interproximal y la reducción de la eficacia masticatoria. De manera adicional, la AI puede estar relacionada con la hiperplasia gingival, permitiendo distinguir dos fenómenos más en estos pacientes, como la gingivitis (debido a una retención de biopelícula) y la fibromatosis gingival. Esta última, presente de manera patognomónica en pacientes con mutaciones recesivas del gen FAM20A y responsable del síndrome esmalte-renal (ERS, MIM#204690) o síndrome amelogénesis imperfecta-fibromatosis gingival (AIGFS, MIM#614253).13 Alteraciones ortodónticas como la mordida abierta anterior son reportadas también en pacientes con AI.14 En efecto, mediante estudios cefalométricos se ha podido establecer una conexión entre los pacientes portadores de AI y una relación esquelética compatible con la mordida abierta anterior. 15 Igualmente, en pacientes con mutaciones de los genes ENAM y FAM20C, afectados por la AI, se ha reportado la presencia de mordida abierta anterior.16,17
Con respecto a la parte psicológica, estudios confirman que las personas con AI se encuentran insatisfechas de su apariencia física y manifiestan una baja autoestima. Este problema es más acentuado en los pacientes jóvenes, en un momento de la vida donde la socialización y la apariencia física revisten una importancia particular, quienes suelen ser más reservados y restringen las interacciones sociales, evitando sonreír y con tendencia a ser más tímidos.18 Responsable de un elevado número de problemas estéticos, funcionales y psicológicos, la AI representa un gran reto y enorme desafío al momento del diagnóstico y tratamiento.
El objetivo de esta serie de casos clínicos es describir las características clínicas de seis pacientes con diagnóstico clínico de amelogénesis imperfecta, ayudando a aumentar el conocimiento e identificación de esta importante condición genética.
Material y métodos
Esta investigación fue de tipo no experimental, descriptiva, tipo serie de casos. La muestra fue de tipo no aleatoria intencional o a conveniencia. Los casos clínicos que se presentan a continuación corresponden a pacientes que acudieron a consulta privada por presentar decoloraciones, alteraciones e irregularidades en la superficie dental acompañada de insatisfacción estética de acuerdo con lo descrito por padres y/o pacientes durante la anamnesis. Todos los pacientes fueron tratados mediante la aplicación de un mismo protocolo de atención e intervención: inicialmente se le pidió a los padres que firmaran un consentimiento informado, se elaboró historia clínica de la enfermedad actual, antecedentes familiares y personales, seguido de un riguroso examen clínico extraoral e intraoral. El número de casos que se presentan son seis en edades comprendidas entre ocho y 13 años de edad. Los niños debían tener como característica única para criterio de inclusión la presencia de amelogénesis imperfecta en dentición primaria o en dentición permanente. Se excluyeron pacientes que tuvieran otro tipo de defecto de esmalte como fluorosis, hipomineralización incisivo-molar, pigmentaciones por tetraciclinas o hipoplasias aisladas. A cada paciente se le realizó un minucioso interrogatorio para corroborar la presencia de la enfermedad en varios miembros de la familia.
Presentación de casos clínicos
Caso clínico 1
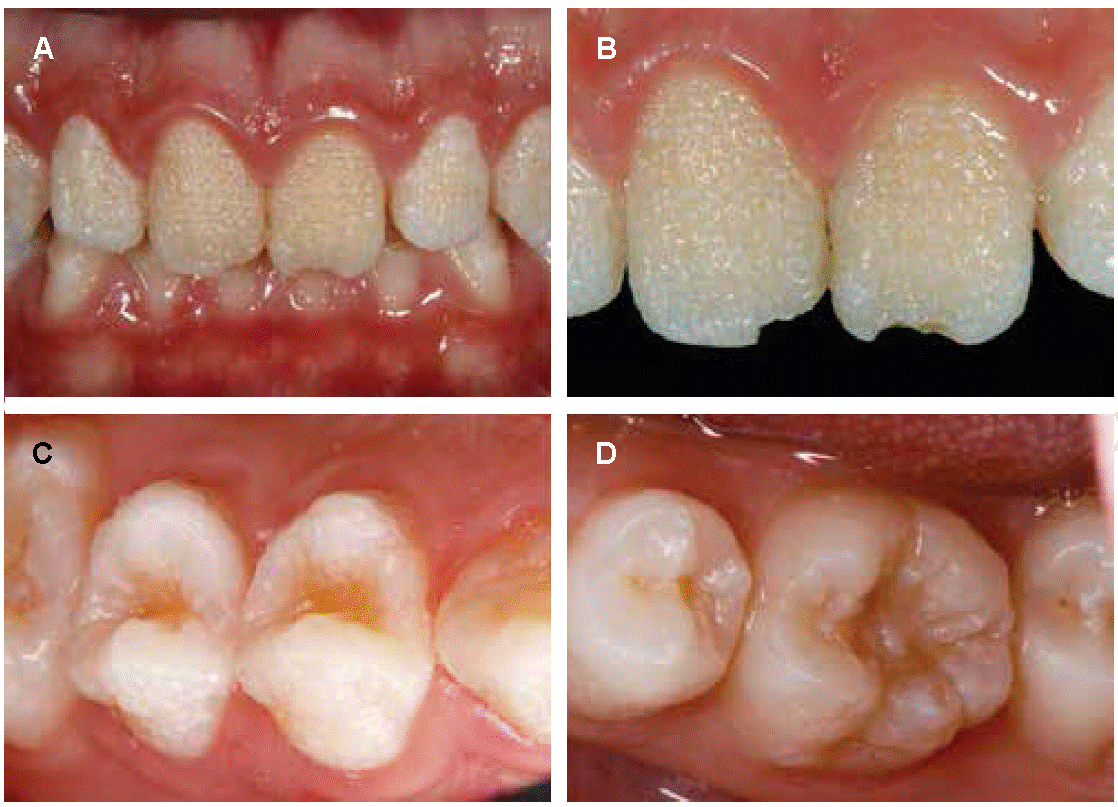
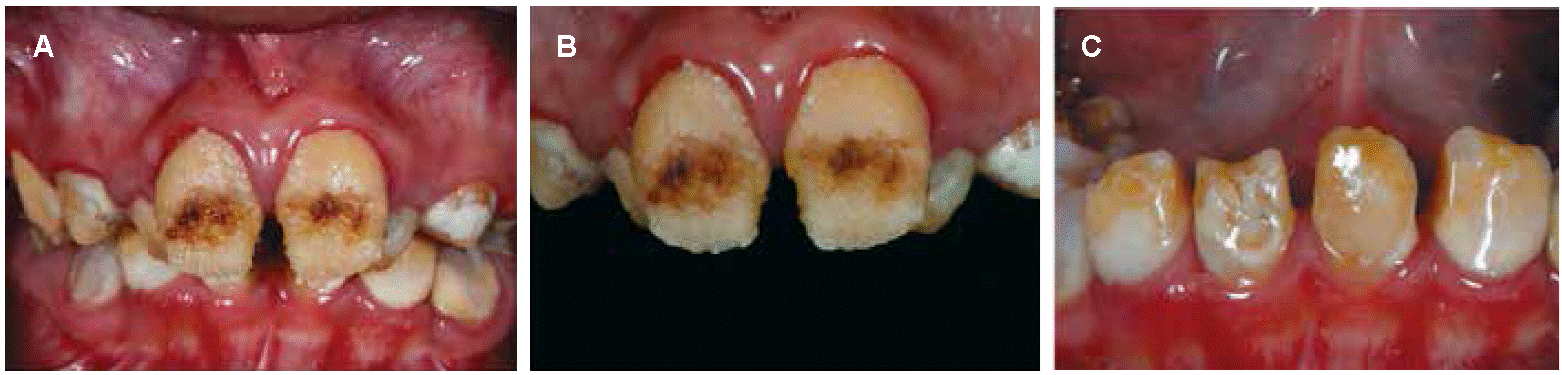
Paciente de sexo masculino de 12 años de edad, acudió a consulta en compañía de sus padres por presentar inconformidad estética con el aspecto físico de sus órganos dentales. Su historia clínica no revela aspectos médicos personales y/o familiares de importancia relacionado con el caso clínico. Al realizar examen clínico intraoral se observó la presencia de múltiples concavidades de manera generalizada en toda la superficie del esmalte dental e incluso a nivel de fosas y fisuras en los molares de color amarillo-marrón, siendo diagnosticado con amelogénesis imperfecta de tipo hipoplásica. Concomitante con los hallazgos clínicos anteriores, un ligero aumento de la encía libre e interproximal de aspecto lobulado y de color rosa pálido fue observado de manera generalizada. Asimismo, a nivel de los órganos dentarios 11 y 21 se identificó la pérdida de la estructura dental en los bordes incisales (Figura 1).
Caso clínico 2
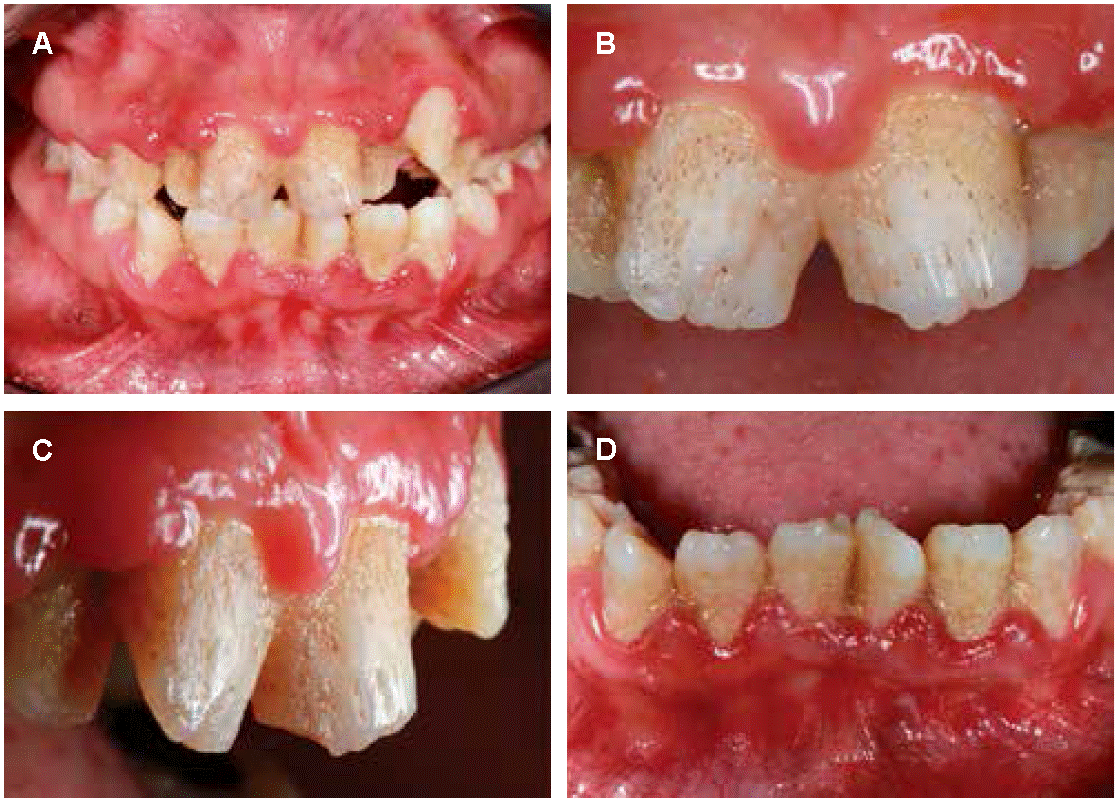
Paciente de sexo femenino de 13 años de edad, quien junto a sus padres asiste a la consulta odontológica preocupada por el aspecto estético y funcional de su dentición. La historia médica personal no indica ningún antecedente personal de interés. Mediante la evaluación clínica intraoral se pudo apreciar una estructura dental severamente afectada caracterizado por concavidades y relieves de aspectos lobulado de color amarillo-marrón en toda la extensión superficial de los órganos dentales. Se observó un aumento de volumen de la encía marginal y pérdida de punteado gingival en la zona interproximal de manera generalizada tanto en el maxilar superior como inferior, de aspecto lobulado, con una coloración roja intensa. Además, se evidenció la presencia de malposiciones dentales en los órganos dentales superiores e inferiores, acompañado del acúmulo de biopelícula especialmente en las zonas interproximales de todos los órganos dentales. Diagnóstico clínico amelogénesis
imperfecta de tipo hipoplásico (Figura 2).
Caso clínico 3
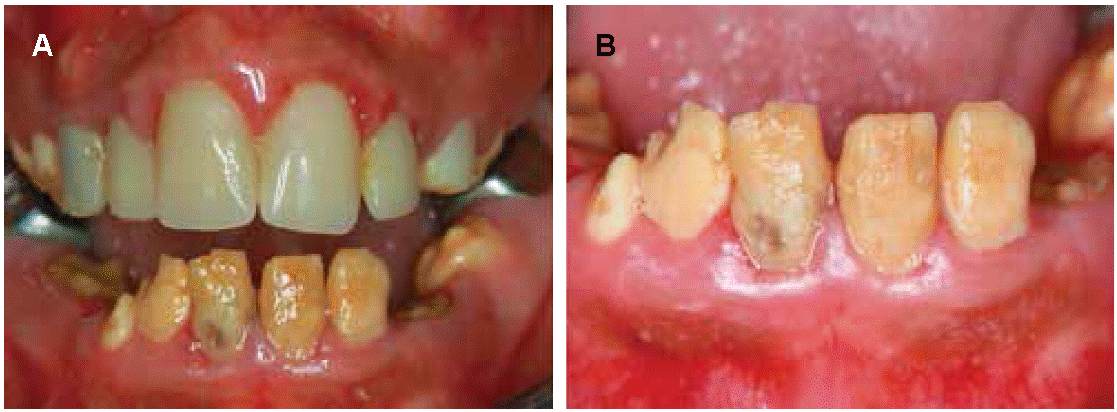
Paciente de sexo femenino de 10 años de edad, con esmalte dental severamente disminuido, de color blanco lechoso con apariencia de copos de nieves, consistencia blanda y de aspecto translucido anormal. Sus padres no refieren antecedentes médicos de importancia y manifiestan acudir a consulta motivados por los defectos en la estructura dental. Al examen clínico se observó la presencia de prótesis provisionales en reemplazo de los dientes primarios número 51, 52, 53, 61, 62. Se evidenció un aumento del volumen de la encía marginal e interproximal. Diagnóstico clínico amelogénesis imperfecta de tipo hipomadurada (Figura 3).
Caso clínico 4
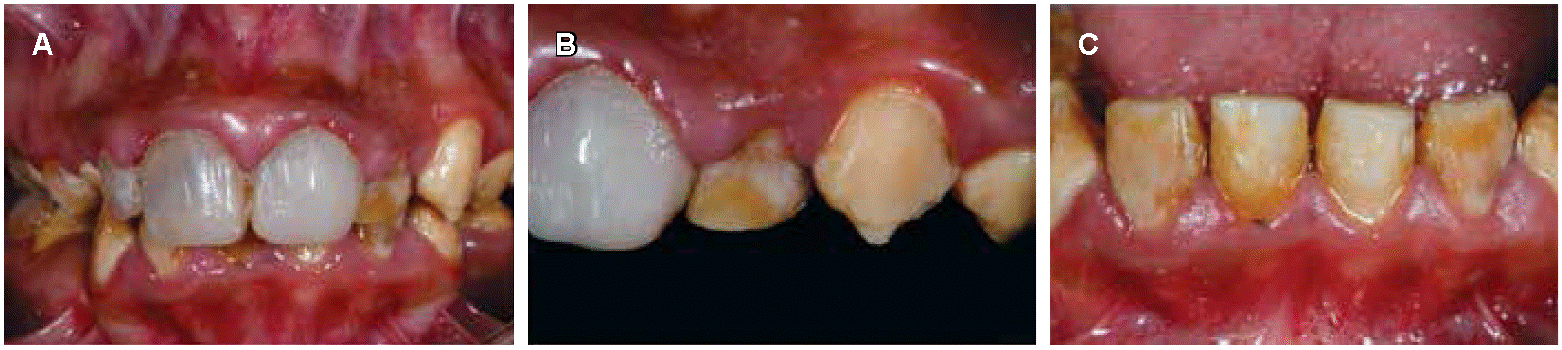
Paciente de sexo femenino de 13 años de edad, que acude a consulta con sus padres por presentar alteraciones en la calidad del esmalte dental y para mejorar su estética. Como antecedente importante refiere presencia de alteración similar en esmalte en miembros de su familia. Al examen clínico intraoral, se observó un color amarillo-marrón a nivel de la superficie del esmalte dental, acompañado de ciertas zonas de color blanco y pérdida progresiva del esmalte dental particularmente a nivel de los bordes incisales. Se evidencia una prótesis provisional en reemplazo de los órganos dentarios 11 y 21. Se evidenció un aumento de la encía papilar. Se diagnostica como amelogénesis imperfecta de tipo hipocalcificada (Figura 4).
Caso clínico 5
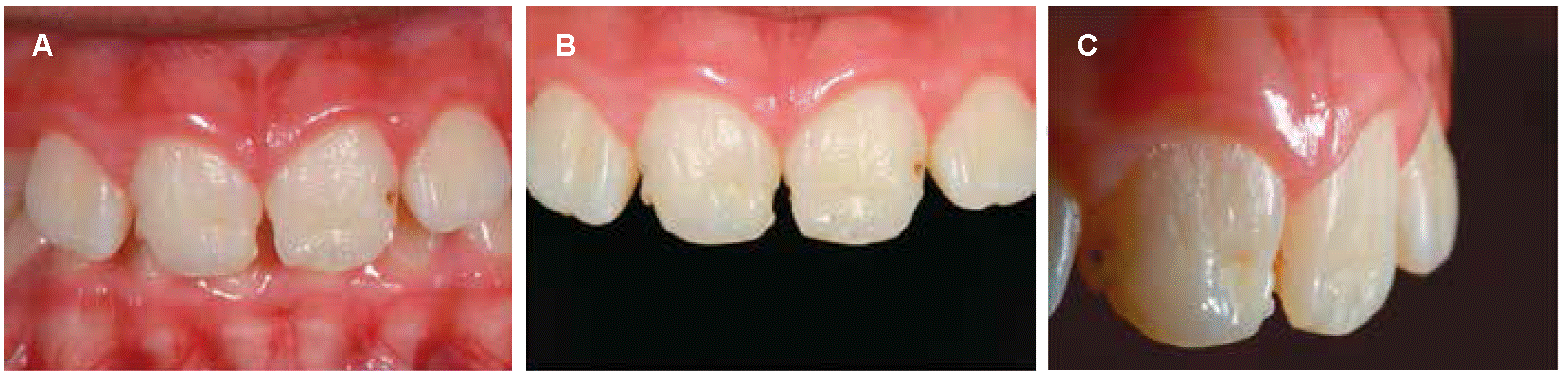
Paciente de sexo masculino de ocho años de edad, hermano menor de la paciente mostrada en el caso clínico 4 (Figura 4). Acude a consulta en compañía de sus padres quien menciona padecer similares alteraciones dentales que su hermana. Al examen clínico intraoral se observa superficie dental severamente afectada con una coloración amarrilla acompañada de una coloración marrón en la zona central de los órganos dentarios 11 y 21. El esmalte dental además se caracteriza por presentar zonas blancas bien delimitadas que bordean de manera irregular las superficies del diente. Se puede apreciar igualmente un marcado desgaste a nivel incisal y coronal en todos los órganos dentales. Diagnóstico clínico de amelogénesis imperfecta de tipo hipomadurado (Figura 5).
Caso clínico 6
Paciente de sexo femenino de nueve años de edad, se presenta a consulta acompañada de sus padres quienes manifiestan acudir a consulta motivada por el aspecto estético de la paciente. La historia clínica no revela antecedentes médicos personales ni padecimiento sistémico alguno. El examen clínico intraoral pone en evidencia la presencia de concavidades compatibles con la pérdida del esmalte dental, bien delimitadas de color blanco y en ciertas de ellas, una coloración marrón. Diagnóstico de amelogénesis imperfecta tipo hipoplásica (Figura 6).
Discusión
La importancia del diagnóstico y orientación del paciente con AI puede constituir un aspecto clave en la vida del niño o adolescente que está en pleno desarrollo. De allí que un tratamiento oportuno permitirá minimizar los aspectos clínicos de la AI, ofreciendo así a los pacientes, minimizar las dificultades psicosociales debido al impacto negativo de los defectos del esmalte.18 El impacto biopsicosocial de la AI en los pacientes afectados es tan marcado que convierte el tratamiento dental en una necesidad prioritaria. Este concepto cobra mayor importancia cuando observamos que la salud bucal ha sido relacionada con indicadores de calidad de vida y es utilizada en la medición del impacto de las condiciones de vida de los individuos.19
El profesional odontológico y médico debe tener presente que los niños y adolescentes representan un grupo desafiante en términos de salud oral, dado que se encuentran en un momento de sus vida donde la independencia e influencia de sus padres en términos de hábitos e higiene bucal está en curso.20 Calero y Soto21 recomiendan que el manejo de pacientes con AI debe iniciarse desde muy temprana edad. Por ello, tras el diagnóstico de la AI, la restauración de los defectos de esmalte son importantes, no sólo debido a las preocupaciones estéticas, funcionales y fonéticas de los pacientes afectados, sino por su impacto psicológico.
Las opciones de tratamiento varían considerablemente de acuerdo con la edad del paciente, el estado socioeconómico, estado periodontal, la pérdida de la estructura dental, la gravedad del trastorno y algo muy importante, la cooperación del paciente y padres, cuando se trate de niños.22 Es conveniente que la AI sea tratada por un equipo interdisciplinario que involucre odontopediatría, ortodoncia, endodoncia, periodoncia, prostodoncia, entre otras. Las interconsultas con otras áreas como la psicología y nefrología son fuertemente aconsejables. La realización de las interconsultas con nefrología se indica dado que se ha observado que los defectos del esmalte como la AI, han sido relacionados con entidades patológicas renales.13,23
Para tratar la AI se proponen restauraciones con resinas compuestas en el sector anterior y coronas metal porcelana en el sector posterior para mejorar tanto en estética como función. Este tipo de tratamiento ofrece ventajas económicas, de resistencia a la masticación, fácil manejo, mejor estética y función para el paciente.24 El tratamiento rehabilitador no debe postergarse demasiado como aconsejan erróneamente algunos profesionales que recomiendan posponer la rehabilitación hasta la erupción de toda la dentición permanente. El criterio actual entre los expertos en los casos graves es ir aportando soluciones estéticas y funcionales de forma progresiva para reducir en lo posible el impacto emocional del trastorno en una edad tan psicológicamente frágil como es la infancia y la adolescencia.25
En conclusión, esta serie de casos ha expuesto las características clínicas de pacientes diagnosticados con amelogénesis imperfecta. Se insta a los profesionales de la salud oral a orientar y conducir un tratamiento oportuno e integral de los pacientes con AI, involucrando la participación de diversas especialidades odontológicas, profesionales de la psicología y médicas como la nefrología.











 texto en
texto en