INTRODUCCIÓN
El médico Federico Patiño Mac Iver, jefe del Departamento de Bienestar de la Madre y el Niño de Santiago, en un informe presentado al Director de Sanidad en 1936, destacó los múltiples factores de la alta mortalidad chilena. En el documento, acusó que
[…] la tremenda sangría colectiva […] de vidas pequeñas no se corta. Los 30 a 40 mil niños que estamos perdiendo cada año por sobre la línea que debiera ser nuestra norma, no solo es algo que a cada uno de nosotros debiera avergonzarnos y llenarnos de dolor, sino un hecho que silenciosamente está socavando los fundamentos de nuestra nacionalidad.1
Por entonces, la mortalidad infantil era un asunto político capital por su impacto demográfico entre las familias de los trabajadores y los más pobres de Santiago. Esa calamidad devino en un gran problema social que fue explicado por el grupo dirigente como consecuencia del deterioro de las condiciones de vida urbana, la desnutrición y la “cultura popular”.
La reacción médica, por medio de la pediatría, se efectuó en alianza con el Estado. Ésta se caracterizó por la implementación de programas maternales y nutricionales, el uso de antibióticos y la organización de la terapéutica. El resultado de ese maridaje, no exento de reconcomios, fue una reducción de la mortalidad infantil y de la mortalidad en general, lo cual propició un crecimiento demográfico inédito.
La historiografía global sobre la mortalidad infantil concuerda en que ésta, durante el siglo pasado, se constituyó en un problema de salud pública.2 Los científicos y los gobiernos, al trabajar para diagnosticar y tratar las enfermedades infantiles, influyeron en la sociedad, al reemplazar los métodos de cura tradicionales con conocimientos médicos, entre los cuales destacó la pediatría.3
Por su parte, algunos estudios latinoamericanos han contextualizado procesos de medicalización en regiones diferentes.4 Los historiadores han seguido los debates científicos, el establecimiento de políticas públicas y el desarrollo de la pediatría, para señalar la importancia de las enfermedades digestivas propiciadas por la higiene alimentaria precaria.5 Sus propuestas teórico-metodológicas, caracterizadas por cruzar ciencia y cultura, han enriquecido la historia de la mortalidad infantil, al dejar atrás los estudios de los apologetas del “progreso” médico.
En Chile, las investigaciones sobre la mortalidad infantil pueden clasificarse en dos grupos. El primero, compuesto por estudios sociológicos “críticos” desarrollados durante la dictadura militar, se centró principalmente en las políticas sanitarias de los gobiernos de Eduardo Frei (1964-1970) y Salvador Allende (1970-1973).6 A juicio de los investigadores, ambas administraciones, conscientes del acuciante problema de la mortalidad infantil, organizaron políticas sanitarias públicas que propendieron al descenso de las tasas de mortalidad. Estas investigaciones fueron fundamentadas con diversos documentos, entre los que destacan los estadísticos, los cuales permitieron crear bases de datos contundentes.
Un segundo grupo, más heterogéneo, está integrado principalmente por historiadores. Entre sus investigaciones, algunas destacan el debate político producido entre los gobernantes a raíz del fenómeno demográfico. Heurísticamente, consultaron los Diarios de Sesiones del Congreso Nacional y los informes estatales sobre salubridad pública.7 Otros estudios muestran la modificación sentimental experimentada por las madres hacia sus hijos durante la enfermedad;8 las condiciones materiales de las embarazadas;9 el desconocimiento de la higiene, la falta de cuidados y el abandono de los neonatos, lo cual perjudicó la esperanza de vida infantil,10 y, por último, las condiciones nutricionales precarias de los habitantes y sus efectos nocivos en la mortalidad infantil.11
A pesar de esos interesantes avances, detectamos la ausencia de un estudio sistemático sobre la mortalidad infantil en el Santiago del siglo xx. Por tal razón, nuestra investigación pretende cubrir esa omisión, al tener como objetivo contextualizar y explicar el descenso espectacular de la mortalidad infantil gracias al vínculo convenido entre los médicos pediatras y el Estado.
En ese sentido, creemos pertinente acercarnos al problema de investigación desde la Historia Cultural de la Ciencia, convencidos de que las consecuencias cuantitativas de la articulación médico-política requieren un análisis cualitativo específico, centrado en las innovaciones y prácticas constituidas dentro de tres espacios fundamentales: el médico, por ejemplo, con la creación de hospitales de niños y policlínicos, organización de congresos pediátricos; el estatal, al fundarse el Servicio Nacional de Salud y establecerse redes internacionales de apoyo contra la desnutrición, y, el social, mediante la edificación de obras públicas sanitarias, la modificación del sistema de recolección de basura, etcétera.
La investigación está basada en fuentes primarias (informes y disposiciones gubernamentales custodiados en el Fondo del Ministerio de Salud del Archivo Nacional de la Administración, así como los periódicos Diario Ilustrado, El Clarín, El Mercurio, El Siglo, La Nación y La Opinión) y secundarias (revistas médicas como el Boletín del Servicio Nacional de Salud y el Boletín Médico de la Caja de Seguro Obligatorio, memorias de titulación, monografías y actas de congresos), las cuales, en conjunto, dan cuenta de perspectivas diversas en torno a la mortalidad infantil. Finalmente, para demostrar la evolución demográfica y epidemiológica, se utilizó el Anuario Estadístico de la República de Chile (AE).
LA MORTALIDAD INFANTIL CIFRADA Y LA ORGANIZACIÓN MÉDICO-POLÍTICA
En la década de 1930, la mortalidad infantil en Chile era una de las más altas en Occidente.12 El conocimiento de ese récord fue posible gracias a los datos relativamente exactos de la Oficina Central de Estadística.13 Esa posición pudenda fue alcanzada, posiblemente, porque varios países carecían de instituciones demográficas que estudiaran el comportamiento poblacional.14 La confianza en las estadísticas mortales se debió a que el Registro Civil instituyó inscribir allí las defunciones como requisito para los entierros.15
De todas maneras, el crédito hacia esos guarismos fue relativizado por la demora en la inscripción de los recién nacidos en zonas rurales durante el plazo legal, debido a la distancia desde ahí hasta los registros civiles, así como por la yuxtaposición de los datos, pues la Dirección de Estadísticas y Censos y el Servicio Nacional de Salud no siempre los publicaban de la misma forma. Nosotros utilizamos, preferentemente, la información del primer organismo, por su continuidad y detalle de los contenidos publicados en los anuarios estadísticos. A este aspecto institucional se sumó, como se desprende de la lectura de la documentación oficial, la gravedad que adquirió la mortalidad infantil en la década de 1930 a raíz del crack de 1929.16
La tasa de mortalidad infantil en Santiago, entre 1930 y 1970, evidencia un descenso paulatino (veáse tabla 1) relacionado con las transformaciones del escenario sanitario y las mejoras de los hospitales estatales. El periodo está compuesto por bajadas alternadas con ascensos por variaciones estacionales y epidemias. Considerando los datos, llama la atención que la tasa de 248.8 de 1930 bajara hasta 57.5 en 1970.17 La tabla también muestra el número de muertos menores de un año comparados con el total de la población.
Tabla 1 ParámeTros demográficos en santiago, 1930-1970
| Año | Población | Defunciones de menores de 1 año | Mortalidad infantil | Año | Población | Defunciones de menores de 1 año | Mortalidad infantil |
| 1930 | 967 603 | 8 667 | 248.8 | 1948 | 1 799 035 | 6 786 | 131.5 |
| 1931 | 1 053 531 | 7 822 | 236.6 | 1949 | 1 841 071 | 7 032 | 134.9 |
| 1932 | 1 052 227 | 7 133 | 218.6 | 1950 | 1 933 445 | 6 367 | 119.0 |
| 1933 | 1 050 685 | 8 194 | 255.9 | 1951 | 1 954 981 | 5 932 | 109.9 |
| 1934 | 1 048 693 | 8 095 | 250.6 | 1955 | 1 980 273 | 6 306 | 93.2 |
| 1935 | 1 056 209 | 6 905 | 210.1 | 1956 | 2 053 880 | 5 957 | 81.8 |
| 1936 | 1 125 128 | 8 925 | 251.6 | 1957 | 2 106 249 | 6 903 | 86.5 |
| 1937 | 1 111 047 | 7 193 | 212.3 | 1958 | 2 158 653 | 8 121 | 101.2 |
| 1938 | 1 132 265 | 6 756 | 194.6 | 1961 | 2 617 599 | 7 990 | 91.1 |
| 1939 | 1 142 123 | 7 864 | 216.4 | 1963 | 2 715 936 | 7 610 | 80.7 |
| 1940 | 1 261 717 | 7 179 | 202.6 | 1964 | 2 824 493 | 7 776 | 82.7 |
| 1941 | 1 348 615 | 6 514 | 176.4 | 1965 | 2 907 455 | 6 707 | 72.2 |
| 1942 | 1 412 444 | 6 844 | 174.4 | 1966 | 2 992 546 | 6 892 | 76.5 |
| 1943 | 1 464 522 | 6 630 | 162.4 | 1967 | 3 133 119 | 5 900 | 67.3 |
| 1944 | 1 499 024 | 6 290 | 149.6 | 1968 | 3 225 000 | 5 108 | 60.6 |
| 1945 | 1 536 892 | 6 420 | 147.8 | 1969 | 3 316 937 | 4 976 | 59.9 |
| 1946 | 1 666 680 | 5 739 | 125.3 | 1970 | 3 408 695 | 4 809 | 57.5 |
| 1947 | 1 734 103 | 7 061 | 141.7 |
Fuente: elaboración propia con base en ae, 1930-1970.
El Estado, en la primera mitad del siglo, creó instituciones para la defensa de la infancia que, a pesar de sus buenas intenciones, burocratizaron la catástrofe y constituyeron esfuerzos aislados.18 Entre ellas, destacaron el Seguro Obrero (1924-1952), la Junta Central de Beneficencia (1925-1952), y el Patronato Nacional de la Infancia (1901 al presente), entidades que reflejaron la preocupación pública hacia los niños, de quienes dependería el mejoramiento sanitario nacional. Tal fue el caso de la Caja de Seguro Obligatorio, la cual, mediante la instalación de Consultorios, entregaba atenciones médicas a los lactantes.19 De igual modo, las Salas-Cunas contribuyeron a la alimentación, asistencia y cuidado de los niños.20
Sin embargo, varios médicos cuestionaron la forma en la que el Estado enfrentó la mortalidad infantil. Arturo Baeza Goñi, por ejemplo, criticó la creación y desorganización de nuevas estructuras administrativas, porque no reducían el problema y significaban un gasto fiscal.21 Otros, como Aníbal Ariztía, Luis Calvo Mackenna y Osvaldo Quijada, explicaron que el gran defecto de la atención infantil era la inexistencia de una planificación común regulada. Para ellos, el servicio era ineficiente por la multiplicidad de reparticiones con labores parecidas. A eso, sumaban la ausencia de una “cultura preventiva” ante las enfermedades, en un momento en el que la “pediatría” se practicaba por médicos inexpertos, boticarios de barrio, “meicas” y curanderos.22
La creación del Servicio Nacional de Salud, en 1952, fusionó la Dirección General de Beneficencia y Asistencia Social, la Dirección General de Sanidad, la Caja del Seguro Obrero y la Dirección de Protección a la Infancia. Su impronta centralizadora renovó la burocracia médica, terminó con la duplicación de exámenes y aumentó las investigaciones clínicas. En un ámbito técnico, favoreció la constitución de una medicina preventiva de las enfermedades,23 al expandir la salud pública, atacar la desnutrición infantil y enseñar nociones de dietética a las madres. Además, conformó un Departamento Técnico de protección materno-infantil y fomento de la salud, dirigido a la defensa de la niñez y a los problemas de la alimentación.24 Dicho sistema integrado, con una organización adecuada y equipada con recursos humanos, fue fundamental para aumentar la cobertura de los programas de salud.25
UN ENTORNO MORTAL
El entorno donde nacieron y finaron miles de niños en Santiago fue una de las principales causas de mortalidad infantil. El crecimiento demográfico acelerado que experimentó la ciudad (véase tabla 1) ocurrió en un momento en el que el Estado no disponía de planes urbanos de emergencia eficaces, ni tampoco de una infraestructura adecuada para acoger migrantes rurales. Ese aumento originó zonas de ocupación empobrecidas: las poblaciones callampa.
Antes y durante su aparición, la clase baja habitó conventillos de similar precariedad, descritos como “pocilgas nauseabundas”, sin espacio, aire, luz, agua, desagüe, y que “producen repulsión y horror”.26 Para el diputado Carlos Muller, los bebés que sobrevivían el primer año de vida, luego, se trasformaban en niños con rostros pálidos, cadavéricos y fantasmales, “víctimas de una sociedad que desde su nacimiento marcó su frente con el sello de la esclavitud”.27
Al igual que los conventillos, la mayoría de las callampas no contaba con agua ni alcantarillado. El agua para beber, preparar alimentos y hacer el aseo era turbia y compuesta por sustancias contaminadas, debido a lo cual su consumo estaba prohibido a enfermos y niños.28 Sin embargo, hacia finales de la década de 1940 despertó una conciencia médico-política sobre la insuficiencia de obras de captación y filtración de aguas.29 Los estudios elaborados por el Servicio Nacional de Salud evidenciaron que más de la mitad de la población no tenía acceso a redes de alcantarillado o no existían grandes obras de captación, tratamiento, almacenamiento y distribución de agua potable, mientras los análisis del líquido cuestionaban su calidad para consumirla.30 La privación hídrica, la inmundicia del entorno y las repercusiones de ambas sobre la mortalidad infantil produjeron una importante literatura médica que vinculó la mortandad con el “grado de cultura” y “civilización” de los países, de modo que, mientras más niños fallecidos, mayor barbarie.31
La moralización de la epidemia se traslució en la práctica pediátrica, en momentos en los que los especialistas desconocían con certeza los factores determinantes de “la disminución de la mortalidad infantil en las ciudades”.32 La opinión de Adriasola muestra que en ausencia de un conocimiento científico emergen respuestas morales para hacer inteligible un fenómeno descontrolado como la muerte.
Igualmente, Baeza Goñi, al referirse al abandono físico, psíquico y educativo sufrido por los niños entre 2 y 5 años de las viviendas malsanas, aborreció el ejemplo brindado por sus padres. Contra esa herencia moral, defendió la creación de programas de protección integral de la infancia, para liberar a esos “parias […] siquiera algunas horas al día, de la influencia perniciosa de un ambiente malsano y hostil, antes que sus débiles mentalidades se deformen”.33 Otros médicos, menos optimistas, previeron la esterilidad del cuidado pediátrico con menores de un año de familias con “niveles económicos y culturales muy bajos”.34
Esos óbices también se manifestaron en la evacuación de excretas practicado en las callampas. Las deyecciones, efectuadas en canales de riego, acequias o al aire libre, contaminaron las aguas empleadas para regar verduras que luego se comerían. El circuito de eliminación y consumo tóxico afectó con riesgo de muerte la salud infantil y de las embarazadas. Ahí, la medicina fomentó la higiene urbana, para reducir, con el pasar del tiempo, la tasa de mortalidad infantil en Chile, la cual, a mediados del siglo, fue superior a la de otros países de la región -la diferencia más notoria se dio con Argentina hacia la década de 1940- (véase tabla 2). Fruto del denuedo médico, tres décadas después, comenzó su estabilización con índices similares a las demás naciones latinoamericanas.
Tabla 2 Tasas de mortalidad infantil en Países latinoamericanos
| Año | Chile | Ecuador | Colombia | Costa Rica | Argentina | Perú | Uruguay | Venezuela |
| 1940 | 202 | 148 | 151 | 132 | 89 | |||
| 1947 | 142 | 126 | 142 | 101 | 74 | |||
| 1952 | 126 | 114 | 91 | 65 | ||||
| 1957 | 115 | 104 | 101 | 85 | 62 | |||
| 1960 | 120 | 100 | 100 | 68 | 62 | 92 | 47 | 53 |
| 1965 | 95 | 93 | 82 | 69 | 57 | 74 | 50 | 46 |
| 1970 | 79 | 77 | 70 | 62 | 59 | 65 | 43 | 49 |
| 1975 | 55 | 58 | 40 | 37 | 45 | 54 | 49 | 44 |
Fuente: elaboración propia con base en los datos de Behm, Mortalidad, 54.
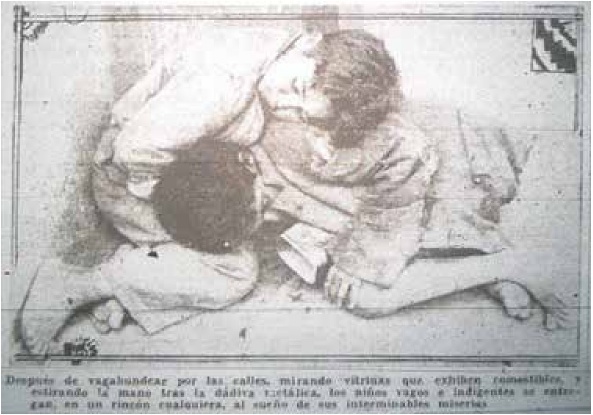
Fuente: “Miles de niños vagos no tienen donde dormir”, La Nación, 7 de febrero de 1933, 2.
Imagen 1 Niños vagos durmiendo en una calle de santiago
Por entonces, para algunos médicos, pese a los cambios experimentados en el panorama sanitario, éste continuaba inalterado. Entre ellos, Alfredo Patri señaló que el entorno donde nacía la mayoría de los niños era infecto, por carecer de agua potable, alcantarillado y un sistema de extracción de basura, lo cual hacía inevitable la contaminación alimentaria.35
Como se colige de la visión médica, el ambiente “popular” condicionó la mortalidad infantil. Las medidas estatales para amplificar ahí la higiene parecían insuficientes, al tiempo que, implícita o explícitamente, algunas autoridades políticas culparon a los pobres de su infortunio. El doctor y ministro de Salud, Óscar Jiménez, por ejemplo, responsabilizó a la “cultura” astrosa del pobre, cuando criticó la cantidad de basura que producían, la cual incrementaba el mosquerío y las enfermedades diarreicas.36
Otros, como el ingeniero y ministro de Vivienda, Andrés Donoso Larraín, prometieron erradicar todas las callampas en 1970,37 promisión que tardaría años en concretarse.
LAS ENFERMEDADES INFANTILES
Uno de los principales hábitos favorables a la persistencia de las enfermedades infantiles fue la falta de prevención hacia éstas. La población experimentó dificultades graves para aplicar las premisas de la virología y el higienismo en la vida cotidiana. Algunos médicos, conscientes de tal contradicción, abogaron por la difusión de esos conocimientos,38 para comenzar así, poco a poco, un estudio con el cual reducir la mortalidad infantil, al centrarse en sus causas directas (médicas) e indirectas (sociales).
En ese proceso médico-pedagógico, las madres tuvieron un papel central, al introducirlas al saber pediátrico naciente sobre las enfermedades. Así, sintomatologías antes desconocidas por ellas fueron un parámetro para llevar o no al niño al hospital. Conjuntamente, fueron educadas para interpretar de manera correcta las recomendaciones y tratamientos médicos para los niños, sin confundirlas con “desamor”. Las rémoras de ese adiestramiento influyeron en una inexistencia de la atención médica para miles de niños, lo cual redundaba en una alta mortalidad.39
Para profundizar esa enseñanza, el Departamento de Bienestar de la Madre y el Niño estableció diez Centros Preventivos en Santiago. Allí, se orientó a los padres sobre enfermedades hereditarias, y se atendieron consultas sanitarias de embarazadas y niños hasta siete años. A ello, se sumó el servicio de partos a domicilio. Por último, se investigaron enfermedades infecciosas y se entregó un servicio de asistencia social para resolver problemas familiares. En un informe médico que explicitó los desafíos futuros de los Centros Preventivos, leemos el interés por “[i]ntensificar el trabajo realizado, llegar más allá en los sectores populares, conseguir mayores medios económicos que permitan una acción cada vez más efectiva, y de preferencia, especializar al personal”.40
Los pediatras, por su parte, practicaron una cisura en la mortalidad infantil, al distinguir entre los fallecidos antes del mes (mortalidad neonatal) y antes del año de vida. Entre los primeros, las causas eran maternas, derivadas del embarazo y del parto; entre los segundos, eran “ambientales”, e incluían infecciones y problemas alimentarios41 que aumentaban la posibilidad de muerte, a pesar del auxilio a la lactancia dado por el Servicio Nacional de Salud.42 A medida que aumentó la cobertura y la asepsia hospitalaria, se produjo un descenso brusco de muertes en el parto, lo cual trajo un aumento en el número de recién nacidos sobrevivientes.43 Para Kaempfer, entre el primer mes y los cuatro años no había reducciones significativas, porque los accidentes en el hogar o en la vía pública continuaban estables. En cambio, los equipamientos médicos aumentaron ostensiblemente las posibilidades de sobrevida de los nacimientos prematuros o con consecuencias del parto.44
En cuanto a los factores medioambientales, la implementación de mejoras de la infraestructura urbana contribuyó en el aumento de la esperanza de vida. Para Tarsicio Castañeda, el rápido descenso de la tasa de mortalidad infantil se explica, en gran medida, por el aumento de la cobertura de agua potable y alcantarillado, ambos servicios, fundamentales para lograr una higiene adecuada en el hogar. La contaminación hídrica originaba enfermedades con consecuencias fatales, sobre todo entre los infantes. Por su parte, la ausencia de instalaciones para eliminar excretas favorecía la propagación de gérmenes y enfermedades.45
A pesar de su éxito relativo, el Servicio Nacional de Salud, en conocimiento de que las muertes en la primera infancia, junto a los fallecimientos por enfermedades del aparato respiratorio y digestivo y la tuberculosis, representaban más de 60 por ciento del total, enfatizó que los recursos terapéuticos, medidas preventivas y la planificación de programas mejorarían sustancialmente la salud.46 Prueba de ello fue la inauguración de un nuevo pabellón con camas clínicas en la Maternidad del Hospital Ramón Barros Luco, que permitió disminuir “el número de días de estada que empezó con 10 [en 1935] para llegar a 3 [en 1957]; modalidad que consiste en atender el parto en la Maternidad y el puerperio en el domicilio”.47 Durante este periodo, tras décadas de incremento, se alcanzó la mitad de partos en establecimientos hospitalarios.48
En ese estado del conocimiento médico y de la opinión política, el Servicio Nacional de Salud amplió su labor pediátrica hacia la periferia de Santiago. El proyecto fue acorde con las iniciativas de la Dirección General de Salud, para mejorar la enseñanza de los cuidados maternales.49 En efecto, para 1965, 24 policlínicos populares contaban con programas de saneamiento ambiental, repartición de leche y control de diarreas, lo cual coadyuvó en el descenso de la mortalidad.50 Las actividades sanitarias, con participación comunitaria, se efectuaron en fases de fomento, protección y recuperación.
La tabla 3 se realizó con datos reunidos por la Dirección General de Estadística (DGE), organismo que introdujo o excluyó enfermedades en la nomenclatura.51 Puntualmente, las afecciones mortíferas fueron: las del aparato digestivo (distrofia simple, trastornos nutritivos en los menores de cinco años, gastritis, enteritis y colitis, salvo diarreas del recién nacido, avitaminosis y otras deficiencias nutricionales); las relacionadas con accidentes en el parto (nacimiento prematuro, afelectasia y asfixia durante o después del nacimiento, infecciones del recién nacido), así como las afecciones del sistema respiratorio (como la neumonía) (véase tabla 3). Las más recurrentes fueron ésta y la gastritis, enteritis y colitis, lo que evidencia la influencia de las estaciones del año en la mortalidad, pues, mientras en verano aumentaban las afecciones estomacales, en invierno lo hacían las respiratorias.
Tabla 3 causas de muertes infantiles en santiago, 1930-1970
| 1930 | 1933 | 1935 | 1940 | 1943 | 1946 | 1948 | 1950 | 1955 | 1957 | 1963 | 1966 | 1968 | 1970 | |
| Nacimiento prematuro, consecuencias del parto y debilidad congénita | 1 031 | 1 756 | 1 946 | 1 476 | 1 322 | 1 127 | 1 334 | 954 | 929 | 1 045 | 807 | 766 | 2 159 | |
| Trastornos nutricionales | 321 | 237 | 413 | 464 | 400 | 337 | 341 | 1 450 | 1 138 | 4 933 | 4 375 | |||
| Otras enfermedades de la primera infancia | 177 | 339 | 241 | 2 444 | 2 771 | 1 220 | 1 206 | 4 553 | 5 491 | |||||
| Neumonía | 1 659 | 1 722 | 1 534 | 1 358 | 7 389 | 6 342 |
fuente: elaboración Propia con base en datos de los ae del Periodo señalado.
EL PROBLEMA ALIMENTICIO
A finales de la década de 1930, para Miguel Etchebarne, médico y ministro de Salubridad, las familias desnutridas creaban un medio propicio para las enfermedades: “el germen no es nada, […] el terreno lo es todo”.52 La posición de Etchebarne fue compartida por algunos médicos para quienes la tasa de mortalidad infantil cristalizaba la gravedad de la desnutrición. Ésta provocaba la muerte de niños afectados por enfermedades “corrientes”, a las cuales resistirían de estar nutridos, tales como el sarampión, la que actuó ferozmente entre los esqueléticos y de modo implacable en los hijos de tuberculosas.53
Al mediar el siglo, médicos de varios países latinoamericanos llamaron la atención de sus gobiernos sobre las repercusiones de la mala alimentación en la mortalidad infantil;54 el vínculo observado entre estas dos últimas hizo que se investigasen las enfermedades gastrointestinales.55 Arturo Scroggie, quien estuvo becado en Estados Unidos, y Humberto Garcés calcularon el impacto de este tipo de afecciones en la tasa.56 A partir de los datos de la dge, mostraron que eran responsables de 16.7 por ciento de las muertes en 1930. La cifra se mantuvo en torno a 17 por ciento en 1935, 1940, 1945 y 1950, aunque el número fue disminuyendo. Específicamente, en Santiago, la desnutrición afectó a los niños de gran parte de la población que no consumían un mínimo de nutrientes para desarrollarse sanamente.57
Con el fin de prevenir la letalidad de la diarrea, los programas públicos y seminarios médicos buscaron romper el ciclo infecto, para lo cual se centraron en la higiene alimentaria y la protección, fomento y reparación de la salud.58 En ese diagnóstico, el Servicio Nacional de Salud consideraba que las inmunizaciones y la lenta recuperación de los enfermos tenían menor rendimiento por el “deficiente estado nutritivo de la población”.59 Por ello, el estudio médico de la limpieza y calidad nutritiva de los alimentos, condición sine qua non para mermar la mortalidad infantil, patrocinó el surgimiento de una política láctea. El Estado, para efectuarla, aumentó la producción de leche y creó mecanismos para distribuirla entre la población.60 Además, se requería coordinar múltiples programas integrales de nutrición que la trataran desde una perspectiva agrícola, sanitaria y educativa, entre otras.61 Aunque el segundo gobierno de Arturo Alessandri enfatizó su aprovisionamiento entre el proletariado, en la década de 1960, aún era raro su consumo en los niños más pobres.
Cuando Domingo Santa María, ministro de Economía hacia 1966, anunció la fijación del precio de la leche y, posiblemente, la reducción de su aporte graso para abaratarla, engendró un debate médico-político que derivó en cómo reducir su consumo. Sobre el segundo aspecto, las opiniones fueron diversas, pues, mientras hubo especialistas -como Elvira Cabrera, profesora de la Escuela de Alimentación, y el doctor Benjamín Viel, profesor de la Universidad de Chile- que apoyaron la medida, con la propuesta de reemplazar la grasa con yemas y mantequilla, otros, como el doctor Adalberto Steeger, se opusieron, debido a su aporte al sistema inmunológico.62
El debate se mantuvo cuando las estadísticas médicas indicaban que el consumo calórico diario per cápita había disminuido de 2 577 en la década de 1930 a 2 200. Destacados médicos, frente a la desnutrición de los niños por falta de leche y otros alimentos, criticaron a sus progenitores. Por ejemplo, la nutrióloga del Servicio Nacional de Salud, Oriana Gajardo, los vapuleó por ignorar el valor nutritivo de los alimentos, y estigmatizó a las dueñas de casa que reemplazaban la leche por gaseosas o vino.63 La desnutrición se agravó en la época de la Gran Sequía (1968-1969) que afectó al país. Durante ésta, el ministro de Economía, Enrique Krauss, afirmó que para la población no sería “un sacrificio muy grande el abstenerse de consumir papas o cebollas”.64
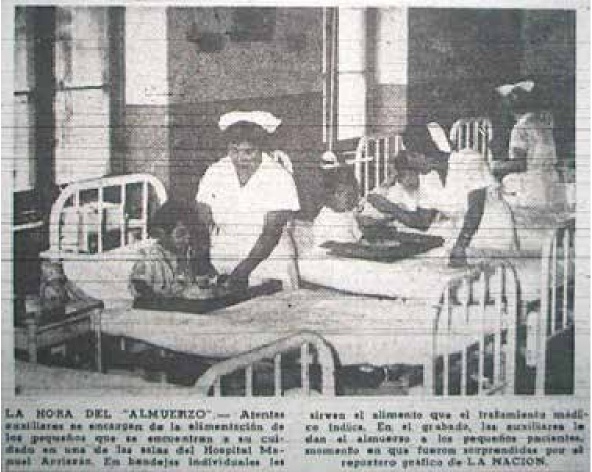
Fuente: “cumple 50 años. El hospital Manuel Arriarán debe atender 300 mil niños”, La Nación, 8 de marzo de 1960, 2.
Imagen 2 Alimentación de niños enfermos en el hospital
Pasada la crisis, el gobierno de la Unidad Popular implementó el programa “Medio litro de leche diario”, para los niños, el cual distribuyó 48 millones de kilos de leche en polvo en 1970. Mediante esa medida, se trató de acabar con una desnutrición que seguía cobrando “varios miles de vida[s] anuales”.65 En los consultorios, la entrega del producto fue acompañada por una pedagogía sanitaria que continuó fortaleciendo la comunicación entre especialistas y madres. Los principales conocimientos recibidos por ellas fueron cómo preparar mamaderas [biberones], bañar bebés, prevenir enfermedades y actuar en caso de diarreas. Esta ayuda estatal revolucionaria se efectuó en un momento en el que el discurso médico-político comenzó a girar hacia el alto número de hijos de las familias pobres, lo cual imposibilitaba una alimentación adecuada de cada miembro de la prole.66 Además, la distribución gratuita de leche estaba acompañada de acciones de fomento de la salud, como las vacunas, control de crecimiento y desarrollo del niño.67
ALGUNOS LOGROS Y ADVERSIDADES DE LA PEDIATRÍA
A comienzos de la década de 1930, los hospitales de niños Roberto del Río y Manuel Arriarán fueron de las pocas instituciones públicas donde se desarrolló investigación pediátrica, cuyos resultados se difundieron en congresos y publicaciones en los cuales circuló el saber pediátrico chileno. Los intercambios de conocimiento permitieron comparar los logros y adversidades del campo médico con los de otros países, y, debido a su importancia, se mantuvieron en el tiempo. Entre los simposios celebrados en Santiago, destacaron el Congreso Panamericano del Niño (1924 y 1973), el Congreso Nacional de las Gotas de Leche (1919 y 1951), el Congreso Nacional de Pediatría (1937, 1941, 1947, 1952, 1956, 1960, 1964 y 1969), el Congreso de la Confederación Sudamericana de Sociedades de Pediatría (1944), el Congreso Médico Social Panamericano (1962) y el Primer Congreso de Nutrición (1963).
Estos logros del campo pediátrico fueron matizados en todo momento por adversidades. Pese a la extensión de las redes asistenciales, un número importante de la población infantil sin acceso corrió el riesgo de morir a poco de nacer. Los establecimientos hospitalarios muchas veces carecían de recursos básicos para protegerlos. El Hospital Manuel Arriarán, por ejemplo, en 1936, no tenía frazadas, fundas y colchones suficientes para los pacientes. Además, según las declaraciones del médico Eugenio Cienfuegos, no contaba con frigoríficos en los cuales conservar la leche humana, imprescindible para los enfermos.68 La falta de otros materiales que requerían la organización médica y la contabilidad de los nacidos, como el papel y las fichas, impidieron el funcionamiento correcto del Fichero Central de la Dirección General de Protección a la Infancia, según un memorando escrito por su director, el cirujano Guillermo Morales Beltramí.69
De acuerdo con datos de ese médico, presentados en 1940, en Chile nacían, cada año, alrededor de 160 000 niños, de los cuales sólo 25 000 eran atendidos en maternidades, 17 000 en servicios públicos anexos, y 50 000 de forma privada. De las cifras, se deduce que 68 000 carecían de asistencia al nacer. Morales también detalló el número de atenciones después del nacimiento: de 200 000, 50 000 eran atendidos en servicios públicos, 60 000 en casas y el resto no recibía atención hasta los dos años.70 Esa práctica estuvo estrechamente vinculada con la muerte de los niños prematuros.71 Dicha categoría, por entonces, refería a los niños con menos de 2 500 gramos de peso al nacer, sin considerar la duración del embarazo u otros signos de parto prematuro.72
Así, el acuciante problema de la mortalidad infantil mantuvo la necesidad de un nuevo hospital de menores. El anhelo se materializó con la fundación del Hospital de Niños Doctor Luis Calvo Mackenna, en 1942. Su instalación se realizó con aportes de la Junta de Beneficencia, sobre el inmueble de la Casa Nacional del Niño. Por eso, se debió modificar la topografía del edificio y utilizar materiales de la bodega para acondicionarlo.73 Con el tiempo, además de la atención médica, acogió reuniones pediátricas y otras actividades relacionadas. En las primeras, los médicos visitantes de otras ciudades chilenas y extranjeras actualizaban sus teorías y llevaban a cabo prácticas con menores.74 Dentro de las segundas, merece la atención una exposición organizada por varias empresas (Andrómaco, Columbia, Farmo Química del Pacífico, Nestlé, Petrizzio, Sanitas y Wander), para destacar la misión social de las instituciones de atención a madres y niños.75
Asimismo, como explicó René Miranda, el nacimiento determinaba la constitución de los huesos y los dientes en los menores.76 Los conocimientos referidos a los prematuros produjeron una estadística para visualizar su participación en la mortalidad infantil. Con ello, se constató que, del total de nacidos en Santiago, 10 por ciento eran prematuros, de los cuales 45 por ciento fallecían durante el primer mes de vida, y 60 por ciento en las primeras 24 horas.77 La causa fisiológica de la muerte de los prematuros fue la incapacidad para respirar, debido al escaso desarrollo anatómico.78
Para el doctor René Ovalle, director del Hospital, la vinculación entre esa institución y el medio era propia de una medicina “moderna”, centrada en el individuo y la sociedad.79 Su progresismo tardó en concretarse. En 1952, el doctor Salvador Bustos fue becado para estudiar un curso de Pediatría Social en el Centro Internacional de la Infancia, en París, para luego informar al Estado sobre esa materia.80 Tuvo que pasar una década para el comienzo de un curso de Pediatría Social dictado por Arturo Baeza Goñi y organizado por la escuela de posgraduados de la Universidad de Chile. El doctor Mario Tapia, del Hospital Barros Luco, veinte años después de los comentarios de Ovalle, aclaró que esa especialidad “empieza a inquietar a gobernantes y hombres de ciencia”.81
Entre los aspectos laborales y políticos que afectaron a los hospitales infantiles estuvieron los paros y huelgas del personal. Al momento de producirse, una de las primeras medidas tomadas por las jefaturas era enviar a los pacientes menos graves a sus hogares, pues varios quedaban sin supervisión médica. Para el paro de 1952, por ejemplo, los tres hospitales adoptaron esa medida. En los hospitales Roberto del Río y Manuel Arriarán, de los casi 1 300 pacientes, sólo se dejó 10 por ciento. Para el doctor Francisco Mardones, ministro de Salubridad, los huelguistas atentaban “contra las bases de la civilización”.82
El hospital dedicó un espacio para quienes padecían de poliomielitis. Esa enfermedad, transmitida a otras personas a través de gotas expulsadas al hablar o por la vía fecal-oral, afectaba la médula espinal. El doctor Olimpo Molina, hacia 1948, la atribuía al contacto con aguas servidas, leche descompuesta, polvo ambiental y moscas. En ausencia de algún tratamiento con alta eficacia, los pediatras enfatizaron la importancia de acudir con los niños al hospital y luego cumplir los tratamientos en centros de rehabilitación, para evitar las secuelas de la enfermedad. El Servicio Nacional de Salud intentó atenuar las consecuencias del problema, pero considerando las limitaciones del “presupuesto y la verdadera realidad médico-social de Chile”.83 Esa situación fue refrendada por la importación de vacunas contra esta enfermedad, las cuales no alcanzaron para inmunizar a toda la población infantil, pues era una inversión que superaba el millón de dólares para solucionar “un problema cuya importancia es muy inferior a otros que pueden ser beneficiados mayormente con menores recursos”.84
Otra rémora del servicio hospitalario fue la insuficiencia de funcionarios para una población creciente. La carestía de pediatras, obstetras, tisiólogos y nutriólogos, sumado al excesivo trabajo y la elevada demanda, hizo que el Hospital de Niños Roberto del Río rechazara pacientes en verano.85 Por entonces, de acuerdo con los cálculos del doctor Steeger, los pediatras recibían la mitad de todas las consultas efectuadas en Chile, pero, del total de médicos, ellos eran 13 por ciento; por esta razón, durante los meses de gran afluencia de enfermos debían contratarse estudiantes de Medicina.86 Al contrario, la opinión autocomplaciente del ministro de Salud, doctor Ramón Valdivieso, destacó que el promedio de médicos en Chile era aceptable (6 por 10 000 habitantes), similar al de Estados Unidos (11 por 10 000 habitantes).87
Los estudios de Behm (1962) permiten apreciar una mejora mínima en los indicadores presentados. Según él, en 1957, 40 por ciento de los recién nacidos en Chile no recibía ningún cuidado responsable; la atención médica, durante el primer año de vida, era inexistente para más o menos 100 000 de ellos. Por entonces, al adolecer las maternidades de un número adecuado de camas, varias madres alumbraron en ambientes infectos y ayudadas por parteras.88
En otro orden de ideas, el incremento del conocimiento pediátrico se debió al perfeccionamiento de las técnicas de observación, análisis e intervención de las enfermedades, pero también a la instalación de salas para pacientes de edades y malestares específicos.89 De igual forma, la creación del laboratorio del Hospital Manuel Arriarán, donde se estudiaron las lesiones producidas por la desnutrición y se buscó una solución para ésta mediante la producción de proteínas “nacionales”,90 permitió un robustecimiento epistémico de la pediatría.
A pesar de todos los escollos sufridos por la pediatría para aumentar la calidad del servicio, algunos cambios en la salud infantil se hicieron visibles. De acuerdo con estadísticas del Servicio Nacional de Salud, en 1970, 70 por ciento de la población infantil del país se atendía ahí (2 600 000 de 3 700 000). La atención se robusteció debido al aumento de las horas médicas de pediatría (de 3 483 a 4 870), así como por el incremento de camas (5 897 en total) y el registro médico de los fallecimientos, que aumentó 14 por ciento, para dar a conocer mejor las causas de la mortalidad. En la consolidación profesional e institucional de la pediatría fue fundamental la mejoría de los elementos de la atención de salud; entre éstos, el mayor número de partos con atención profesional, la disponibilidad de horas médicas y las consultas pediátricas por habitantes.91
REDES TRANSNACIONALES PARA EL DESARROLLO DE LA PEDIATRÍA
La historia de la pediatría chilena, así como la de las prácticas y discursos efectuados para combatir la mortalidad infantil no pueden entenderse sólo desde el marco analítico del Estado-nación. La consecuencia metodológica principal de esa apertura espacial permite atender la circulación transnacional de elementos, hoy considerados fuentes históricas, con el objetivo de “trascender las fronteras nacionales y no limitarse a lo que hacía -o dejaba de hacer- el Estado Nación”.92 “Transnacionalizar” la historia de Chile, en palabras de Vergara, implicaría visualizar territorios “que van más allá de los estados nacionales, surgiendo […] un creciente interés por estudiar las Américas como un espacio común”.93
De acuerdo con Zárate y Del Campo, la vinculación de este tipo de aproximación con la historia de la medicina y la salud pública viene desarrollándose en América Latina hace más o menos una década. Sus cultores explican cómo la región ha sido algo más que un “recipiente pasivo” de la ciencia y de la cooperación internacional, al demostrar una capacidad de adaptación y resignificación de los conocimientos foráneos.94 Algunas de las investigaciones destacadas por ambas historiadoras fueron las referidas a las influencias intelectuales y apoyos monetarios extranjeros, así como a la protección materno-infantil y la obstetricia. Esos progresos en la investigación tienen, de todas maneras, una deuda pendiente con “el estudio de los vínculos entre la comunidad científica chilena y la norteamericana en el siglo xx”.95
¿Qué antecedentes nuevos sobre el apoyo recibido en Chile por parte, principalmente, de Estados Unidos en el combate contra la mortalidad infantil pueden documentar de una mejor forma el periodo histórico que corre entre las décadas de 1940 y 1960? La presentación de evidencias referidas a ese fenómeno transnacional debe considerar, en primer lugar, el nuevo orden mundial gestado durante la Segunda Guerra Mundial y la Guerra Fría. Ambos conflictos configuraron una realidad geopolítica inédita que requirió de un reposicionamiento del Estado chileno dentro de la zona de influencia hegemónica de Estados Unidos, el cual organizó una política exterior concreta hacia América Latina, con el objetivo de hacer prevalecer su “visión de mundo”.96 Esta influencia ideológica aconteció sobre una base económica construida con los fondos solicitados por varios Estados latinoamericanos a la Casa Blanca. Ese capital, destinado para la lucha contra el subdesarrollo, acrecentó su flujo al finalizar la década de 1950, cuando el gobierno estadounidense visualizó el riesgo de que los países latinoamericanos fueran apoyados por la urss.97 Por ejemplo, en el periodo 1962-1969, Chile recibió una cifra superior a los mil millones de dólares.98
Ese tipo de vinculación, además de reforzar la dependencia científico-tecnológica del país del Sur, consolidó lo que Cueto denominó la cultura de la sobrevivencia.99 Los principales rasgos de dicha cultura fueron la valoración excesiva de la tecnología médica y de los expertos, así como la promoción de una salud pública centrada en entregar respuestas temporales a las emergencias. A pesar de ese halo de modernización, la visión médica, en general, rehusó considerar los graves “problemas sociales que generaban enfermedades epidémicas”.100 Con todo, fue desarrollándose en América Latina un sistema de “salud internacional” que aprovechó su poder sobre el campo biológico, para introducir propaganda propia del campo ideológico, principalmente en clave anticomunista.101
En ese contexto político y sanitario, el Estado chileno profundizó su inserción hemisférica, con el objetivo de conseguir apoyos para superar la mortalidad infantil. Por lo mismo, no fue extraño que Estados Unidos fuese uno de los países que más ofreció soporte económico y técnico a Chile, pues pretendía favorecer las condiciones de higiene, profilaxis, vigilancia pre y posnatal, y asistencia hospitalaria en América del Sur.102 A partir de esa lógica se desarrolló la Convención de Atlantic City, en 1941, que contó con la participación de Salvador Allende, por entonces ministro de Salubridad, quien entabló relación con Sumner Welles, subsecretario de Estado, y Nelson Rockefeller, coordinador de Asuntos Americanos. Ahí, se acordó organizar una sección especial de la Oficina Sanitaria Panamericana, con delegados de diferentes Estados, para intensificar la defensa sanitaria de éstos.103 En concreto, el plan fortaleció la protección de los niños chilenos mediante la creación de institutos prenatales en varias provincias, la ampliación de los servicios del Patronato Nacional de la Infancia, y la instalación de escuelas-talleres y escuelas-granjas para los expósitos.
La Organización de las Naciones Unidas (ONU), fundada en 1945, también entregó aportes económicos a Chile. El país recibió 125 000 dólares, con el objetivo de adquirir equipos médicos para atender madres y niños de las zonas rurales.104 Con una intención similar, la misma institución asignó 285 000 dólares, para que el Instituto Bacteriológico de Santiago incrementase su producción de penicilina, y otros 49 000, para comprar leche en polvo.105 Gracias a esos fondos, el Estado esperaba desarrollar fábricas de medicamentos y aumentar la distribución gratuita de leche.
Atendiendo la relación prematuridad-mortalidad, el Estado firmó un convenio con la Organización Mundial de la Salud (OMS) y el Fondo de las Naciones Unidas para la Infancia (UNICEF), para crear el Centro del Niño Prematuro. Para ello, la unicef entregó diez incubadoras, estufas eléctricas, refrigeradores, lavadoras y esterilizadoras.106 El Centro, que fue el primero en América Latina, aspiró a formar un núcleo de especialistas para el hemisferio sur. El doctor Jorge Howard, quien retornó a Santiago luego de una estancia en Estados Unidos, lo dirigió y dispuso becas para enfermeras.107
Como informó el Ministro de Salubridad Pública al canciller chileno, los principales patrocinadores internacionales que ayudaban al establecimiento de los programas sanitarios existentes en Chile provenían del gobierno estadounidense, por medio del Instituto de Asuntos Interamericanos y la onu. Con el primero, se firmó un convenio básico de cooperación en 1943, vigente hasta 1955, y, al momento de redactarse el informe, había donado 5 400 000 dólares108 (La Moneda, durante ese mismo periodo, había contribuido con 134 556 000 pesos chilenos).109
En el establecimiento de vínculos sanitarios entre Chile y Estados Unidos pueden apreciarse determinantes globales de orden productivo y financiero. Concretamente, en el primer país, ese nexo se tradujo en la adquisición de leche en polvo y descremada proveniente de los excedentes de la producción estadounidense. Sin embargo, cabe mencionar que, durante algunos años, el Servicio Nacional de Salud tuvo dificultades para adquirir la leche, debido a la volatilidad del dólar y su alto costo de producción, cuestiones que provocaron alzas extraordinarias de los precios. Esa situación favoreció la activación de convenios entre ambos Estados, para que una agencia privada gestionara la donación de leche por parte de la Casa Blanca, con el objeto de desarrollar el programa de atención materno-infantil.110
Otra de las donaciones fue gestionada por la bacterióloga Pearl Kendrick, representante de la unicef, con lo cual se obtuvieron materiales para fabricar vacunas en el Instituto Bacteriológico.111 En el mismo ámbito vacunal, I. A. Botty, vicepresidente de la u.s. Vitamin & Pharmaceutical Co., donó equipamiento para investigar la nutrición infantil, el cual fue utilizado por el médico estadounidense Nathan Smith, con el apoyo de su homólogo chileno Julio Meneghello y un grupo de sociólogos, antropólogos y asistentes sociales. Todos ellos fueron patrocinados por la Universidad de Wisconsin y la Fundación Rockefeller.112 Otra donación monetaria contra la desnutrición la hizo Leonard Wolf, jefe de la “Operación Niños”, un proyecto creado por el presidente Kennedy y continuado por Johnson.113 La misma fundación, en conjunto con el Departamento Cooperativo Interamericano de Obras de Salubridad, permitió la formación de médicos, enfermeras e ingenieros en materia sanitaria.114
Ese tipo de inversiones se hizo común y reforzó la dependencia tecnológica chilena. En ese sentido, cuando se inauguró el edificio nuevo de la Posta Central, el Estado solicitó otro crédito, pero ahora a la Agencia de los Estados Unidos para el Desarrollo Internacional, con el propósito de obtener en Washington implementos médicos. Para la ocasión, el director de la Posta, doctor Raúl Zapata, elogió el apoyo valioso de Ralph Dungan, embajador estadounidense en Santiago.115 Tiempo después, gracias a los contactos establecidos por la doctora Eliana Rosemblit en Estados Unidos con las doctoras Marguerite Markarian y Anne Bannon, y la ayudante Jackeline Jackson, las tres últimas investigaron la prematuridad en el Hospital San Borja, con la ayuda de un trombo elastógrafo.116
Uno de los logros importantes del campo pediátrico fue la celebración, en Santiago, de la Conferencia Mundial de Pediatría, en 1969. Los contactos establecidos entre John Bowers, presidente de la Josiah Macy Foundation, y los médicos del Centro de Demostración sobre Atención Materno Infantil de Quinta Normal, Gilda Gnecco y Benjamín Viel, hicieron posible el intercambio de conocimientos entre pediatras de Chile, Estados Unidos, Inglaterra y Francia, entre otros países. Bowers explicó que escogió Chile como anfitrión por ser un “paladín” de la medicina general y de las políticas de salud pública. A ello se sumó la experiencia fenomenal liderada por Gnecco y Viel, quienes redujeron la mortalidad infantil en el Centro de Demostración de 85 por mil nacidos en 1967 a un 19 por mil nacidos a comienzos de 1969.117
Hacia 1970, la fisonomía de la mortalidad infantil en Santiago había cambiado. Los datos y las prácticas sociales de la década de 1930, debido al conjunto de esfuerzos efectuados por pediatras y otros especialistas, más la acción de los políticos comprometidos con la reducción de la mortandad, atenuaron la calamidad. Y, aunque el problema persistió principalmente por las condiciones de la alimentación, el nuevo fantasma que apareció ante esos actores públicos fue el descontrol de la natalidad, aspecto tematizado en el marco del aniversario veinticinco de la fao, celebrado en Roma, donde tuvo una destacada participación el representante chileno, Hernán Santa Cruz.118
CONCLUSIONES
La presente investigación permitió distinguir, enmarcar y explicar los principales factores que dilucidan el descenso de la mortalidad infantil en Santiago durante 1930-1970. Ese movimiento demográfico se debió a la emergencia de una nueva concepción de la pediatría centrada en la medicina y la sociedad. En la práctica, triunfó un modelo de pediatría que trató las causas de las enfermedades infantiles desde una mirada sistémica y no exclusivamente corpórea. Gracias a esa aproximación al fenómeno, los médicos “descubrieron” los componentes sociales (“ignorancia”, entorno y habitaciones, pobreza) que en sinergia con los componentes médicos (agentes infecciosos, desnutrición y prematuridad) empujaban inexorablemente a cientos de niños hacia la muerte.

Fuente:“la especialización permite el Progreso de la medicina”, la nación, 3 de febrero de 1963, 4.
Imagen 3 Médico examinando a un bebé prematuro
Este giro pediátrico que produjo una “cura social” evidenció la urgencia de estudiar las enfermedades infantiles desde una perspectiva médica, que continuó profundizando y ampliando evidencias científicas de valor, pero sólo a condición de que el Estado apoyase un conjunto de reformas y programas que se dedicaran al incremento de las condiciones materiales de vida de la población. Esa relación estrecha entre medicina y Estado, vista en perspectiva histórica, evidencia con fuerza el poder de la ciencia como relato legítimo ante la clase política.
La inserción del conocimiento pediátrico en la vida política del Estado abrió un campo de opinión y acción gubernamental que, poco a poco, se materializó en la constitución de nuevas instituciones republicanas. A ellas se sumaron obras públicas de transcendencia sanitaria, como las redes de alcantarillado y agua potable. Ambas, sin lugar a dudas, evidenciaron su eficacia paulatinamente, al provocar la caída de la mortalidad infantil, pues redujeron el azote que significaban para los niños las enfermedades estomacales.
Cabe insistir, una vez más, repasando el conjunto de datos cuantitativos presentados, en la reducción sorprendente de la mortalidad infantil y el crecimiento de la población. Ese cruce de circunstancias se debió al incipiente control de las enfermedades de transmisión más peligrosas y su decrecimiento como causante de muertes, con lo cual aumentó la esperanza de vida. Junto con ello fueron importantes también los programas sistemáticos de vacunación, los que aumentaron el nivel de salud e inmunidad de los infantes. Sin embargo, el incremento formidable de nacidos que no perdían la vida generó un nuevo problema al Estado para cubrir las necesidades de vivienda, alimentación y una educación centrada en producir “buenas” madres.
Con todo, los cambios producidos en la estructura demográfica santiaguina, como consecuencia de la reducción de la mortalidad infantil, fueron alcanzados con el apoyo monetario de Estados Unidos y de organismos internacionales. Esa inserción del Estado chileno en la órbita de influencia estadounidense durante la Guerra Fría abre una serie de nuevas interrogantes para el estudio de la mortalidad infantil no sólo en Santiago, sino también en las grandes urbes de América Latina, para apreciar con exactitud el precio real de las ayudas científicas y sanitarias que circularon desde el norte hacia el sur. Gracias a éstas, a la coordinación estatal y comunitaria en la capital chilena, al finalizar el siglo xx, el país exhibió un índice de mortalidad infantil de los más bajos en la región.119 La “tremenda sangría colectiva” de niños que socavaba el orgullo nacional, como protestó Federico Patiño Mac Iver en la década de 1930, había coagulado.











 nueva página del texto (beta)
nueva página del texto (beta)



