Introducción
El carcinoma mucoepidermoide pulmonar (CMEP) es una neoplasia maligna poco frecuente que se origina en las glándulas submucosas de tipo salival de las vías respiratorias y puede ocasionar obstrucción total o parcial de la luz bronquial1. En adultos, de todas las neoplasias malignas de pulmón representa menos del 1%, con mayor frecuencia en varones y con una media de edad 60 años2, y en niños representa alrededor del 12% de todas las neoplasias pulmonares, sin diferencias en el sexo y con mayor frecuencia entre 5 y 9 años3.
El diagnóstico a menudo resulta desafiante debido a la sintomatología inespecífica como tos y hemoptisis, con posibilidad de confusión con otras enfermedades respiratorias como neumonía, tuberculosis o asma4-6. Al ser una afección poco frecuente en niños y que requiere una sospecha precoz para evitar un diagnóstico tardío, el objetivo del trabajo fue reportar un niño que acudió a consulta por hemoptisis y se le diagnóstico de CMEP con manejo quirúrgico y evolución favorable al seguimiento de 2 años.
Caso clínico
Paciente de sexo masculino de 9 años que acudió a la emergencia por tos y hemoptisis moderada (10 ml). Ocho meses previos presentó el primer episodio de tos con rasgos hemoptoicos que se autolimitó en tres días, y después de dos meses presentó un segundo episodio de hemoptisis moderada (20 ml) que se resolvió en dos días. En ambos episodios recibió terapia para crisis asmática porque se asociaba a sibilancias.
El paciente tenía síntomas respiratorios crónicos como tos, sibilancias intermitentes e intolerancia al ejercicio desde los seis años. Estos síntomas se controlaron parcialmente a pesar de una terapia extensa para el asma. El paciente no había estado en contacto con personas con tuberculosis ni presentaba pérdida de peso. No tenía antecedentes familiares de cáncer.
Al examen físico las funciones vitales eran normales para la edad, no tenía dificultad respiratoria y tampoco desaturación. La amplexación era simétrica en tórax con sibilantes espiratorios y disminución del murmullo vesicular en base izquierda de tórax. El resto del examen era normal.
En la radiografía de tórax se observó una opacidad retrocardiaca que impresionaba seccionar el bronquio principal izquierdo, infiltrados heterogéneos y leve disminución del volumen del pulmón izquierdo (Fig. 1A). La tomografía computarizada con contraste reveló una masa redondeada de densidad heterogénea de 39 × 33 × 40 mm, cuyo epicentro se localizaba entre la aorta descendente y rama interlobar izquierda del tronco de la pulmonar. Dicha masa se extendía hacia el interior del bronquio principal izquierdo obstruyendo completamente su luz, condicionando atelectasia total del lóbulo inferior izquierdo y atelectasia parcial del lóbulo superior izquierdo (Fig. 1 B y C). En la broncoscopia flexible se observó una masa endobronquial con oclusión total del bronquio principal izquierdo (Fig. 1D). Se realizó biopsia transtorácica con aguja tru-cut guiada por ecografía, con un resultado sugestivo de tumor de tipo glándula salival.
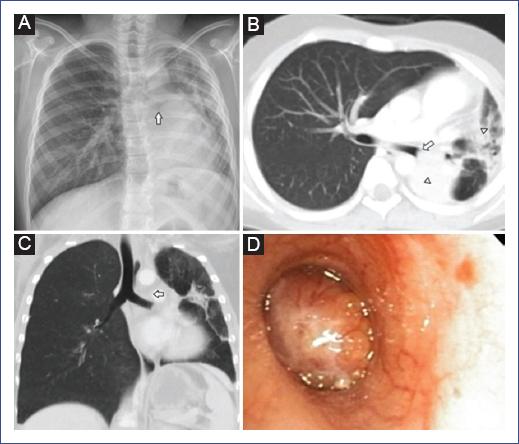
Figura 1 Carcinoma mucoepidermoide pulmonar izquierdo en un niño de 9 años con hemoptisis recurrente. A: la radiografía de tórax posteroanterior muestra opacidad retrocardiaca izquierda con un corte abrupto del bronquio principal izquierdo (flecha), infiltrados heterogéneos y disminución del volumen pulmonar izquierdo. B: imagen axial de la tomografía de tórax con contraste que muestra una masa endobronquial (flecha) que ocluye totalmente el bronquio principal izquierdo, áreas irregulares de alta densidad en segmentos de la língula y lóbulo inferior izquierdo en relación con atelectasia (puntas de flecha). C: la reconstrucción multiplanar coronal muestra una masa dentro del bronquio principal izquierdo (flecha), con disminución del volumen pulmonar izquierdo. D: la broncoscopia muestra tumor polipoide endobronquial con vascularidad, ocluyendo completamente el bronquio principal izquierdo.
Se realizó neumonectomía izquierda curativa debido a la infiltración tumoral del lóbulo inferior izquierdo en más del 80%, compromiso del lumen de ramas segmentarias del lóbulo superior izquierdo y 100% del lumen del bronquio del lóbulo inferior izquierdo; además de linfadenectomía hiliares y cisurales izquierda. El estudio histopatológico y el análisis inmunohistoquímico de la tumoración pulmonar reportó un carcinoma mucoepidermoide primario moderadamente diferenciado, sin infiltración linfovascular, estadio TNM II de bajo grado (Fig. 2 A-F). El paciente no recibió quimioterapia. En el seguimiento de dos años y seis meses no se observó recurrencia y el paciente estaba asintomático.
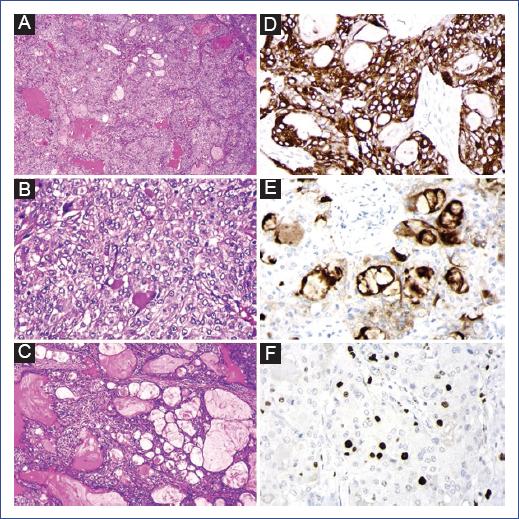
Figura 2 Fotomicrografía que muestra el diagnóstico confirmado de carcinoma mucoepidermoide pulmonar. A: los cortes histológicos muestran una neoplasia epitelial constituida por dos componentes: sólido (epidermoide) y quístico (glandular) (H&E, 4x). B: el componente epidermoide está conformado de células intermedias o escamosas inmaduras, con áreas de células claras y ausencia de atipia nuclear (H&E, 10x). C: el componente glandular consta de estructuras acinares bien diferenciadas revestidas por células secretoras de mucina (moco) (H&E, 10x). Análisis inmunohistoquímico. D: la CK-PAN muestra una intensa positividad del componente epitelial (40x). E: CEA tinción citoplásmica en algunas células tumorales (40x). F: Ki-67 positivo en el 3-5% de las células tumorales (40x). CEA: antígeno carcinoembrionario; CK-PAN: panqueratina; H&E: hematoxilina y eosina; Ki-67: antígeno Ki-67.
Discusión
El carcinoma mucoepidermoide es una neoplasia frecuente de las glándulas salivales, pero también se presenta en las glándulas mucosas menores de la cavidad oral/nasal o del pulmón7. Esta neoplasia es poco frecuente en niños, siendo la edad media de presentación de 10 años8.
En el CMEP, la sintomatología es inespecífica8, e incluye tos, hemoptisis, sibilancias y crépitos; simula diferentes enfermedades, como asma, tuberculosis, neumonías recurrentes e inclusive obstrucción por cuerpo extraño4,5,9. En nuestro paciente, el motivo de consulta fue la hemoptisis similar a otros reportes5,10; sin embargo, previamente había sido tratado como asma, el cual también puede simular debido a la obstrucción bronquial producida por el tumor6,11. Es por ello que según el tamaño del tumor puede confundirse inicialmente con otras enfermedades respiratorias, lo que retrasa el estudio y diagnóstico4.
El estudio de imágenes inicial como la radiografía y la tomografía es importante para diferenciar de otras enfermedades8. En esta se puede observar la masa que obstruye la luz bronquial11, atelectasias9, y la localización y extensión de la tumoración12. En nuestro paciente la tomografía permitió identificar la masa en el bronquio principal izquierdo y su extensión hacia los lóbulos superior e inferior izquierdo (Fig. 1C). Una serie de 45 adultos con esa neoplasia reportó una mayor ubicación en los lóbulos superior e inferior izquierdo12, y otra revisión de 145 casos en niños reportó mayor frecuencia de localización en pulmón izquierdo8. La localización del tumor en nuestro paciente es concordante con esas series grandes.
La broncoscopia flexible es útil para la evaluación, mejor localización de la lesión y para obtener una biopsia6. En esta se puede evidenciar una masa endobronquial exofítica que puede tener una mucosa bronquial intacta o ulcerada8. En nuestro paciente la lesión exofítica vascularizada comprometía la totalidad de la luz del bronquio principal izquierdo y no dejaba progresar el broncoscopio más allá de la lesión.
Para el diagnóstico es importante el reporte anatomopatológico e inmunohistoquímico. Los tumores de bajo grado presentan células secretoras de mucina, células escamosas e intermedias con patrones quísticos, a diferencia de los de alto grado, que tienen células escamosas e intermedias atípicas, con mitosis y necrosis13. Las series reportan una mayor frecuencia de tumores de bajo grado histológico y un estadio TNM I-II12. También las tinciones inmunohistoquímicas pueden apoyar el diagnóstico como CK5/6, p63 o Ki67, al igual que el reordenamiento del gen MAML212,14. Dentro del diagnóstico diferencial se encuentra principalmente el carcinoma adenoescamoso; sin embargo, la presencia de queratinización de las células epiteliales nos orientaría más para CMEP14; también podemos considerar al adenocarcinoma, pero este último generalmente carece de células escamosas e intermedias14. Estas últimas características adicionado a la positividad del antígeno Ki67 se encontraron en nuestro paciente, cumpliendo características patológicas de CMEP, similar a otras series10.
El objetivo del tratamiento es extirpar la tumoración con el menor daño posible al parénquima pulmonar8. La resección de la tumoración con muestreo de ganglios linfáticos es importante para una correcta estadificación10. En una revisión de 145 niños con esta neoplasia, se reportó a la lobectomía como la intervención quirúrgica más frecuente y un 11% requirieron neumonectomía8. El tipo de cirugía dependerá de la extensión y localización del tumor8,12. La cirugía asociada a quimioterapia se ha reportado en aquellos con tumores de alto grado, estadio TNM III-IV y metástasis ganglionar12. En nuestro paciente se realizó neumonectomía izquierda por el extenso compromiso del bronquio principal izquierdo, lóbulo superior e inferior izquierdo y no recibió quimioterapia coadyuvante por ser de bajo grado y no tener metástasis.
En el seguimiento, la supervivencia de los pacientes con CMEP a los 5 años es menor en comparación con otras localizaciones del cuerpo7, y más aún cuando afecta un bronquio principal o lóbulo superior en comparación con la afectación del lóbulo pulmonar medio o inferior7. La mortalidad está relacionada más con infecciones pulmonares no debidas a la neoplasia12, y es mayor la sobrevida en aquellos con tumores de bajo grado y translocación del gen MAML212. La metástasis y recurrencia es poco frecuente en el seguimiento a largo plazo10. Nuestro paciente era de bajo grado y al seguimiento de 2 años y 6 meses no presentó hospitalizaciones y se mantuvo asintomático.
Dentro de las limitaciones, no se pudo realizar estudio genético al paciente. Zhu et al.15 reportaron al gen CRTC1-MAML2 en los pacientes con CMEP, y si estos presentaban reordenamiento y no expresaban la molécula FLT1, tenían mayor supervivencia. De la misma forma, Shen et al12, reportaron en un 85% la translocación de este gen y una mayor sobrevida. Tampoco pudimos realizar otros tipos de tinciones inmunohistoquímicas sugestivos de otras neoplasias como p40, TTF-1 y napsina A14. A pesar de ello, el tratamiento planteado mejoró la calidad de vida del paciente hasta el actual seguimiento y consideramos que este caso puede proporcionar mayor conocimiento a los médicos en el proceso de diagnóstico y tratamiento de esta neoplasia.
En conclusión, el CMEP es una neoplasia poco frecuente en niños. Los estudios de imágenes y broncoscopia pueden orientar al diagnóstico en un paciente con signos de obstrucción bronquial y hemoptisis como nuestro caso. El diagnóstico se realiza con la biopsia de la tumoración y la cirugía es el tratamiento principal.











 nueva página del texto (beta)
nueva página del texto (beta)


