Introducción
Las cardiopatías congénitas cianógenas de hipoflujo pulmonar dependientes de conducto arterioso (CA) son una emergencia en recién nacidos y lactantes. La supervivencia depende de la realización de un procedimiento curativo o paliativo1. Habitualmente, la paliación inicial se logra mediante una fístula de Blalock-Taussig-Thomas (FBTT)1, pero las complicaciones posquirúrgicas han llevado a la necesidad de otro procedimiento alternativo1.
La FBTT se ha utilizado ampliamente, pero es un procedimiento quirúrgico que se ha asociado con una mortalidad que oscila del 0% (en series muy pequeñas) hasta el 35.6%1,2. Para superar los inconvenientes de la FBTT se desarrolló la colocación del stent ductal (StD) como alternativa menos invasiva. Desde la primera serie reportada en 1992, la colocación del StD se realiza en muchos hospitales del mundo y se ha adoptado como un método de primera elección para proporcionar flujo adicional a la circulación pulmonar2. La literatura apoya los beneficios del StD a corto y largo plazo, con una mejoría significativa de la morbimortalidad1-4.
En general, la colocación del StD se considera un procedimiento paliativo inicial de primera línea (a menos que el CA ya esté cerrado, la anatomía del conducto sea inadecuada o haya cualquier otra contraindicación4). En muchas instituciones se ha implementado la angiotomografía de tórax como un estudio de elección previo al procedimiento con el objetivo de comprender mejor la anatomía del CA, de las ramas pulmonares, y poder elegir el mejor acceso vascular3.
En los estudios realizados, los pacientes con StD tuvieron una tasa de complicaciones más baja que aquellos con FBTT4,5. La mortalidad relacionada con el procedimiento dentro de los primeros 30 días no mostró diferencia significativa entre ambos grupos4,5, y la tasa de mortalidad a medio plazo fue significativamente menor en el grupo con StD4,5. El riesgo de reintervención en los pacientes con StD se ha reportado mayor (47%) que en los pacientes con FBTT (22%)5. La calidad del crecimiento de las ramas pulmonares y la necesidad de plastia de alguna de ellas en la siguiente etapa no muestran diferencias entre ambos grupos5,6.
La trombosis de la FBTT es una de las principales causas de muerte en estos pacientes; el riesgo oscila del 8% al 12%7, y en el seguimiento a 18 meses el 17.4% tenían una reintervención de la fístula. Otros estudios reportan una tasa de complicaciones con la FBTT del 12.3% al 29.5%, con o sin necesidad de reintervención8,9; en contraparte, se reporta que el riesgo de complicaciones con el StD fue del 17%9. La mortalidad fue del 6.6 % en el grupo con StD y del 10.4% en el grupo con FBTT (p = 0.26)9. Los estudios comparativos muestran que el StD puede ser una alternativa razonable a la FBTT1-10; sin embargo, la información al momento es limitada y mal definida, debido a su diseño y a estar obtenida en un solo centro o con un tamaño de muestra reducido. Sin duda, la FBTT seguirá siendo una opción importante para muchos pacientes cuando el StD no sea viable11.
Se han publicado numerosos metaanálisis en Europa, Asia y Norteamérica que plantean las ventajas del StD sobre la FBTT, pero en Latinoamérica no existe evidencia al respecto.
Método
La población del estudio son pacientes sometidos a FBTT o colocación de StD en nuestro instituto, en el periodo del 1 enero de 2012 al 31 de diciembre de 2022. El objetivo principal fue evaluar los resultados, las complicaciones y la supervivencia tras la realización de ambos procedimientos como intervención inicial en pacientes cianóticos con cardiopatía congénita de flujo pulmonar disminuido dependiente del CA. Los objetivos secundarios fueron la mortalidad general y las reintervenciones posterior al procedimiento inicial.
Como criterios de inclusión se consideraron pacientes con cardiopatía congénita de flujo pulmonar disminuido que se sometieron a FBTT o StD. Los criterios de exclusión fueron tener expediente con datos incompletos o presencia de patologías extracardiacas que no permitieran una comparación equivalente entre los dos grupos, tales como enfermedades congénitas o adquiridas pulmonares u otras patologías graves.
Se trata de un estudio observacional, longitudinal, comparativo, retrospectivo, descriptivo, no probabilístico y de medición abierta. Con respecto al propensity score, al tratarse de un estudio observacional y retrospectivo no se tuvo elección sobre el tipo de determinación de cada paciente, por lo que no fue posible eliminar dicho sesgo.
Para el análisis estadístico, los datos fueron ingresados a una base en Excel y de ahí fueron exportados a SPSS versión 22. Para las variables cuantitativas, en caso de distribución normal se calcularon la media y la desviación estándar, y si la distribución no era normal se calcularon la mediana y el rango intercuartílico. Para las variables cualitativas se calcularon la frecuencia absoluta y la frecuencia relativa. Se utilizó el programa Microsoft Excel® para el cálculo de la estadística descriptiva, así como para la elaboración de gráficos estadísticos para la presentación de la información. Todas las variables cuantitativas continuas se compararon entre los grupos de StD y FBTT por medio de la diferencia de medias y con la prueba t de Student en los casos de distribución normal, o en caso contrario, mediante pruebas no paramétricas. Se utilizó el programa SPSS versión 22 para el procesamiento de la estadística analítica en una distribución normal de los datos, y se buscaron asociaciones entre las variables mediante la prueba t de Student para las dicotómicas y ANOVA para las politómicas. Cuando no se encontró una distribución normal, para comparar las medianas de las variables cuantitativas que fueran de dos grupos se realizó la prueba U de Mann-Whitney, y en el caso de las variables de tres o más grupos se realizó la prueba de Kruskal-Wallis; para las variables cualitativas se aplicó la prueba χ2. Además, se evaluó la efectividad con la estimación de riesgos relativos.
Resultados
En el periodo de estudio hubo 164 pacientes que cumplieron los criterios de inclusión y formaron parte del análisis de datos cualitativos y cuantitativos. La FBTT se realizó en el 78% (128) de los casos y StD en el 22% (36). El 54.3% (89) fueron de sexo masculino y el 45.7% (75) de sexo femenino.
El grupo de FBTT tuvo una media de edad de 239 días, una mediana de 45 días y un rango de 2 a 5657 días (dos pacientes eran mayores de 10 años). El grupo de StD tuvo una media de edad de 168 días, una mediana de 60 días y un rango de 1 a 1460 días. Los pacientes con FBTT tuvieron menor edad en comparación con los pacientes con StD (45 vs. 60 días), pero la diferencia no fue estadísticamente significativa (p = 0.608) (Tabla 1).
Tabla 1 Comparación de los resultados de los dos tipos de intervención
| Variable | FBTT (n = 128) | StD (n = 36) | Total (n = 164) | p |
|---|---|---|---|---|
| Sexo | ||||
| Masculino | 70 | 19 | 89 | |
| Femenino | 58 | 17 | 75 | |
| Edad | ||||
| Días (mediana) | 45 | 60 | 0.608 | |
| Peso | ||||
| kg (mediana) | 3.5 | 3.7 | 0.022 | |
| Diagnóstico | ||||
| Atresia pulmonar con tabique interventricular íntegro | 20 | 19 | 39 | |
| Atresia pulmonar con CIV | 44 | 12 | 56 | |
| Atresia tricuspídea con atresia pulmonar | 16 | 5 | 21 | |
| Doble salida del ventrículo derecho con atresia de arteria pulmonar | 8 | 0 | 8 | |
| Tetralogía de Fallot con estenosis crítica e hipoplasia de ventrículo derecho | 17 | 0 | 17 | |
| Canal atrioventricular desbalanceado con fisiología univentricular y atresia pulmonar | 19 | 0 | 19 | |
| Transposición de grandes arterias con atresia pulmonar | 1 | 0 | 1 | |
| Atresia mitral con estenosis pulmonar crítica | 2 | 0 | 2 | |
| Canal atrioventricular balanceado, doble salida del ventrículo derecho y estenosis crítica de la arteria pulmonar | 1 | 0 | 1 |
CIV: comunicación interventricular; FBTT: fístula de Blalock-Taussig-Thomas; StD: stent ductal.
En el grupo de FBTT, la media de peso fue de 4.75 kg, con una mediana de 3.5 kg y un rango de 2 a 25 kg, mientras que en el grupo de StD la media de peso fue de 5.13 kg, con una mediana de 3.7 kg y un rango de 3 a 12 kg (Tabla 1). También se reportó un menor peso en los pacientes con FBTT en comparación con el grupo de StD (3.5 vs. 3.7), pero la diferencia no fue estadísticamente significativa (p = 0.022).
En ambos grupos, los diagnósticos más frecuentes fueron atresia pulmonar con comunicación interventricular y atresia pulmonar con tabique interventricular íntegro en 95 casos (57.92%) (para detalles, véase la tabla 1).
La mediana de tiempo desde el ingreso hasta la realización de procedimiento para ambas intervenciones fue de 5 días (rango: 1-67); para la FBTT fue de 6 días (rango: 1-67) y para el StD fue de 3 días (rango: 1-25) (p = 0.036).
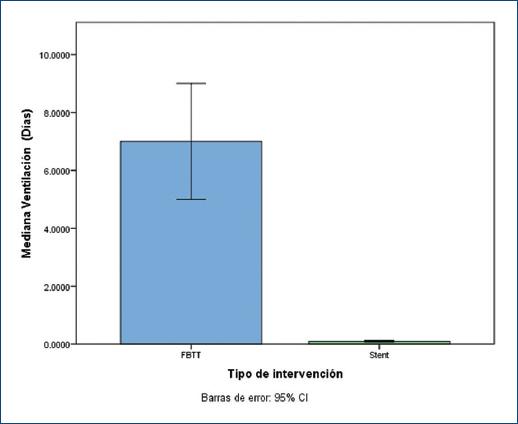
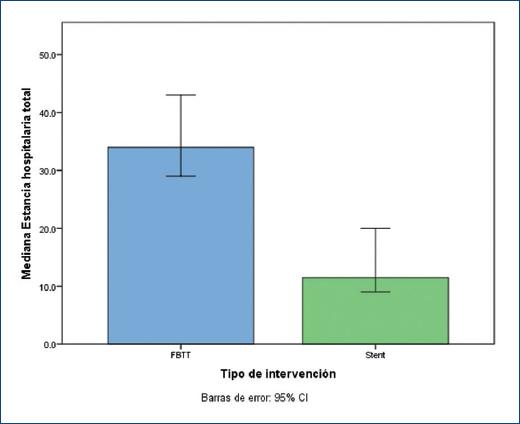
En el grupo de FBTT, la mediana del tiempo de estancia en la unidad de cuidados intensivos cardiovasculares fue de 15 días (rango: 0-192), el tiempo de ventilación mecánica tuvo una mediana de 7 días (rango: 0-91), y la mediana de estancia hospitalaria fue de 35.5 días (rango: 0-193) (Tabla 2). Para el grupo de StD, la mediana de estancia en terapia intensiva pediátrica (general o neonatal) fue de 3.29 días (rango: 0-19) (p < 0.001), el tiempo de ventilación mecánica tuvo una mediana de 0.10 días (rango: 0.037 [53 min] a 0.25 [360 min]) (p < 0.001) (Tabla 2 y Fig. 1), y la mediana de estancia hospitalaria fue de 12 días (rango: 3-57) (p < 0.001) (Tabla 2 y Fig. 2).
Tabla 2 Comparación de las variables de los pacientes
| Variable | FBTT (n = 128) | StD (n = 36) | Total (n = 164) | p |
|---|---|---|---|---|
| Tiempo de ingreso hasta realización del procedimiento | ||||
| Días | 6 | 3 | - | 0.036 |
| Estancia en UCICV | ||||
| Días | 15 | 3.29 | - | < 0.001* |
| Ventilación mecánica | ||||
| Días | 7 | 0.10 | - | < 0.001* |
| Estancia hospitalaria total | ||||
| Días, mediana | 35.5 | 12 | - | < 0.001* |
| SatO2 inicial | ||||
| % | 62 | 73 | - | < 0.001* |
| SatO2 final | ||||
| %, posprocedimiento inmediato | 83 | 86 | - | 0.017* |
| Uso de aminas | ||||
| Sí | 128 | 26 | 154 | < 0.001* |
| No | 0 | 10 | 10 | |
| Complicaciones | ||||
| Sí | 112 | 11 | 132 | < 0.001* |
| No | 16 | 24 | 40 | |
| Complicaciones de la FBTT (112 de 128 pacientes) | ||||
| Estenosis de FBTT | 32 | NA | 32 | - |
| Parálisis diafragmática | 3 | NA | 3 | |
| Sangrado | 2 | NA | 2 | |
| Pseudoaneurisma | 0 | NA | 0 | |
| Infección del sitio quirúrgico | 2 | NA | 2 | |
| Infección | 63 | NA | 63 | |
| Otra complicación | 23 | NA | 23 | |
| Complicaciones de StD (en 11 de 36 pacientes) | ||||
| Estenosis u oclusión del StD | NA | 0 | 0 | - |
| Desplazamiento del StD | NA | 0 | 0 | |
| Lesión renal aguda secundaria | NA | 0 | 0 | |
| Neuroapraxia | NA | 0 | 0 | |
| Sangrado | NA | 0 | 0 | |
| Arritmia | NA | 2 | 2 | |
| Otra complicación | NA | 4 | 4 | |
| Reintervención | ||||
| Sí | 18 | 0 | 18 | 0.017* |
| No | 110 | 36 | 146 | |
| Defunción | ||||
| Sí | 33 | 5 | 38 | 0.135 |
| No | 95 | 31 | 126 | |
| Fármacos | ||||
| AAS o clopidogrel | 128 | 32 | 32 | - |
| No | NA | NA | ||
| AAS + clopidogrel | NA | 4 | 4 |
*Prueba U de Mann-Whitney.
AAS: ácido acetilsalicílico; FBTT: fístula de Blalock-Taussig-Thomas; NA: no aplica; SatO2: saturación de oxígeno; StD: stent ductal; UCICV: unidad de cuidados intensivos cardiovasculares.
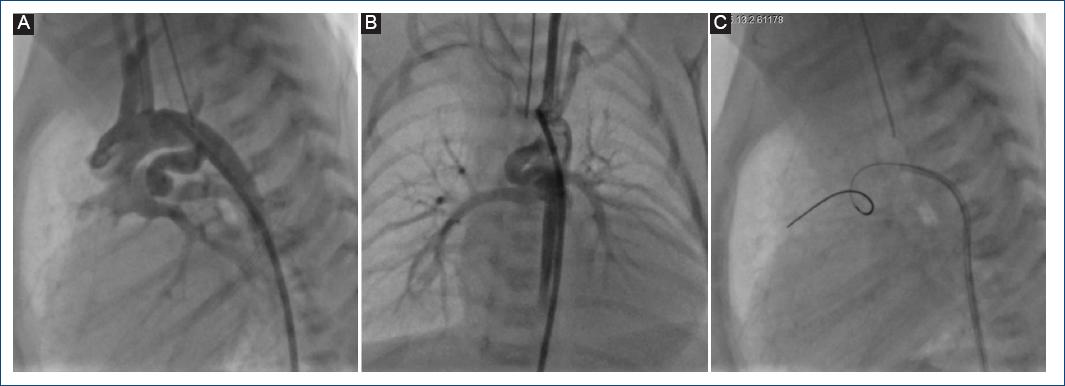
Figura 3 A y B: angiografía de arco aórtico que muestra un conducto arterioso tipo 3 (muy tortuoso) que hace un asa de 360°, cerca del extremo pulmonar. C: se cruza una guía de angioplastia coronaria de 0.014 pulgadas a través del conducto arterioso.
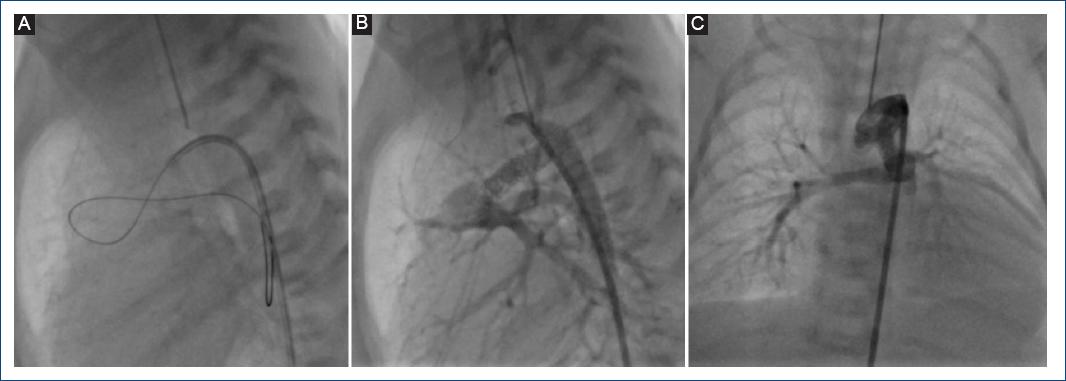
Figura 4 A: se logra deshacer el asa del conducto arterioso, rectificándolo con una guía de angioplastia coronaria de 0.014 pulgadas. B: proyección lateral izquierda que muestra una adecuada colocación del stent coronario no medicado, cubriendo toda la longitud del conducto. C: en proyección frontal se observa la rectificación del conducto con el stent coronario.
La mediana de la saturación de oxígeno inicial en el grupo FBTT fue del 62% y en el grupo StD fue del 73% (p < 0.001), y posintervención inmediata fue del 83% en el grupo FBTT y del 86% en el grupo StD (p = 0.017) (Tabla 2).
El 100% de los pacientes con FBTT requirieron manejo con aminas, frente al 72.2% de los pacientes con StD.
La presencia de complicaciones en el grupo de FBTT (87.5%) se asoció a defunción (χ2, p = 0.012). Debido a que no hubo ninguna defunción en el grupo de pacientes de FBTT sin complicaciones, no se pudo establecer una odds ratio (OR). La ausencia de complicaciones en los pacientes con FBTT tuvo una OR de 0.706 para defunción (intervalo de confianza del 95% [IC 95%]: 0.626-0.797), por lo cual la ausencia de complicaciones en los pacientes con FBTT se considera como un factor protector para defunción.
En los pacientes con StD, la ausencia de complicaciones también se asoció de forma estadísticamente significativa a la sobrevivencia (OR: 0.500; IC 95%: 0.250-1.0; p < 0.001).
De los pacientes que sobrevivieron, como complicaciones del grupo de FBTT se reportaron cinco principales: estenosis de FBTT en 5 (3.9%), parálisis diafragmática en 4 (3.1%), sangrado en 2 (1.5%), infección del sitio quirúrgico en 2 (1.5%) e infección nosocomial en 64 (50%); hubo otras complicaciones en 2 (1.5%), y en algunos pacientes se presentó más de una complicación. En cuanto a los pacientes que sobrevivieron del grupo de StD, se documentó arritmia transitoria en 2 (5.5%) y no se reportó ningún caso de desplazamiento del stent, lesión renal aguda secundaria al medio de contraste, neuroapraxia ni sangrado; hubo otras complicaciones en 4 pacientes (11.4 %), 3 de las cuales fueron infecciones nosocomiales.
En el grupo de FBTT, 19 pacientes (14.8%) ameritaron reintervención: tres de ellos requirieron otro procedimiento quirúrgico, de los cuales dos fallecieron y uno sobrevivió; y en 16 pacientes se realizó cateterismo, de los cuales 11 ameritaron colocación de stent en la FBTT y, de estos, tres fallecieron (dos en terapia intensiva y uno durante el cateterismo por hemorragia retroperitoneal al tratar de rescatar la FBTT) y ocho sobrevivieron (solo en cuatro de ellos se tuvo seguimiento). De los pacientes con StD, ninguno ameritó reintervención por cateterismo o un procedimiento quirúrgico cardiovascular de urgencia ni electivo a corto o mediano plazo (p = 0.017) (Tabla 2).
Hubo 38 defunciones, de las cuales 33 (25.7%) corresponden al grupo de FBTT. Fallecieron 26 pacientes por obstrucción u oclusión súbita de la fístula entre 1 y 90 días después del procedimiento quirúrgico; uno de ellos falleció en cateterismo por hemorragia retroperitoneal al intentar rescatar la fístula, tres por traqueostomía fallida o vía falsa dentro de los 3 meses posteriores al procedimiento, uno por sepsis-choque séptico, uno por hemorragia secundaria al uso de heparina, uno extubado por broncoaspiración, y uno en cuidados paliativos 5 meses posterior a la FBTT por daño pulmonar e intubación prolongada falleció en su domicilio (Tabla 2). Como dato agregado, dos pacientes excluidos del análisis por expediente incompleto fallecieron durante el evento quirúrgico (colocación de FBTT) por complicaciones no especificadas en el expediente.
De las 5 defunciones (13.8%) del grupo de StD, dos fueron por crisis de hipoxia durante el cateterismo (uno de ellos por espasmo ductal al intentar cruzar el stent), una por hemorragia cerebral dentro de las 24 horas, un paciente con artresia pulmonar (AR) con tabique interventricular íntegro por infarto al miocardio secundario a circulación coronaria dependiente del ventrículo derecho en las primeras 24 horas, y uno por neumotórax tardío (Tabla 2).
A pesar de que el porcentaje de defunción se duplica en el grupo de FBTT respecto al de StD, no hubo asociación estadísticamente significativa entre el tipo de procedimiento y la mortalidad (p = 0.135).
El riesgo relativo de los pacientes con FBTT para defunción fue de 2.32 (IC 95%: 0.755-7.149). No obstante, estos hallazgos sugieren que los pacientes con StD tienen menos tendencia de presentar mortalidad.
Discusión
El objetivo de los procedimientos paliativos en los pacientes con cardiopatías congénitas con circulación pulmonar dependiente del CA es mejorar la hipoxemia incrementando el flujo pulmonar (Qpt). Esto se logra tradicionalmente, desde 1944, mediante una FBTT, que es una buena opción para los recién nacidos graves que no son candidatos a una cirugía correctiva inicial. El procedimiento cumple con los propósitos de incrementar el Qpt, pero los estudios demuestran una alta morbimortalidad en los recién nacidos1-5, con un puntaje de 6.3 en la escala de riesgo Aristóteles y un riesgo quirúrgico 3 de RACHS-1.
En nuestro análisis, el 87.5% (112) de los pacientes con FBTT presentaron complicaciones, frente al 30.5% (11) del grupo de StD. Esta diferencia fue estadísticamente significativa (p < 0.001). La presencia de complicaciones en la FBTT se asoció a defunción (χ2, p = 0.012). La OR de la FBTT para desarrollo de complicaciones fue de 19.58 (IC 95%: 7.79-51.17; p < 0.001); es decir, los pacientes a quienes se realizó FBTT tuvieron 19.5 más probabilidades de tener una complicación que los pacientes a quienes se colocó un StD.
La ausencia de complicaciones en los pacientes con FBTT tuvo una OR de 0.706 para defunción (IC 95%: 0.626-0.797), por lo cual la ausencia de complicaciones en los pacientes con FBTT se considera como un factor protector para defunción. En los pacientes con colocación de StD, la ausencia de complicaciones también se asoció de forma estadísticamente significativa a la sobrevivencia (OR: 0.500; IC 95%: 0.250-1.0; p < 0.001).
Según el estudio de Fakhry AbdelMassih et al.1, la FBTT presenta riesgo de morbilidad: trombosis, fuga a través del injerto, pseudoaneurismas, parálisis diafragmática, derrame pleural y Qpt excesivo, así como complicaciones debido a toracotomía o esternotomía, e infecciones pulmonares y nosocomiales.
Alsagheir et al.2 reportan una menor estancia hospitalaria con StD en comparación con FBTT (derivación media [DM]: −5.78 días; IC 95%: −9,27 a −2,28; I2 = 75%; p = 0.001), semejante a lo encontrado en nuestro estudio (Tabla 2). Así mismo, con StD la estancia en la unidad de cuidados intensivos es más corta en comparación con FBTT (DM: −4,69 días; IC 95%: −7,30 a −2,07 días; I2 = 80%; p = 0.001)2; también semejante a lo encontrado en nuestro estudio (Tabla 2).
Mini et al.12 hallaron que la mortalidad fue más alta en los pacientes con FBTT (14.2%) en comparación con el grupo de StD (2.8%), y Nasser et al.13 llegan a la misma conclusión. En nuestro estudio, el 25.78% de los pacientes con FBTT fallecieron, frente al 13.88% de los pacientes con StD. El riesgo relativo de los pacientes con FBTT para defunción fue de 2.32 (IC 95%: 0.755-7.149), pero este valor no fue estadísticamente significativo (p = 0.135).
El crecimiento simétrico de las ramas pulmonares es uno de los objetivos para ambos procedimientos. Al respecto, Helal et al.14 informaron un crecimiento global de las arterias pulmonares similar en ambos grupos, pero el crecimiento fue más simétrico en el grupo de StD. En nuestro estudio, este parámetro no pudo ser analizado y es una de sus limitantes.
Bentham et al.15 evaluaron ambos procedimientos en varios centros y encontraron que se realizaban el doble de FBTT que de StD; concluyen que el StD no podría considerarse una panacea de paliación, pero que sí puede considerarse con seguridad como una opción de primera línea.
En un metaanálisis se demostró una saturación de oxígeno tras el procedimiento estadísticamente mayor para FBTT en comparación con StD (DM: 1.41; IC 95%: 0.07-2.75; I2 = 10%; p = 0.04)2. Nuestro análisis también reveló que los pacientes con StD tuvieron una mayor saturación de oxígeno, y aunque la diferencia fue pequeña (83% vs. 86%), mostró significancia estadística (p = 0.017).
La colocación del StD es un procedimiento que requiere infraestructura, una planificación preintervencionista meticulosa, ingenio e improvisación del operador en tiempo real (McGiver'procedimiento), así como un conjunto de habilidades adecuadas para permitir los múltiples enfoques para realizar con éxito la colocación del StD3. Así mismo, la morfología del CA es importante para la colocación del StD, y en este contexto se ha descrito como recto (tipo 1), «ligeramente» tortuoso con un asa (tipo 2) o muy tortuoso con más de un asa (tipo 3)3. En nuestro estudio, la morfología del CA fue tipo 1 en dos casos, tipo 2 en 21 casos y tipo 3 en 13 casos.
En el grupo de StD se utilizaron en todos los casos stents coronarios no medicados (de 3.5 y 4 mm). El StD se entregó siempre a un diámetro ligeramente mayor que su diámetro nominal para evitar durante la evolución una estenosis intra-stent secundaria a su endotelización. El StD se entregó por vía arterial en 34 casos (27 por vía femoral con introductor de 4 Fr y 7 por vía carotídea percutánea con introductor de 4 Fr), y por vía venosa femoral en 2 casos; solo en estos últimos se utilizó un catéter guía de 5 Fr. En todos los pacientes, el StD se avanzó por una guía de angioplastia coronaria de 0.014 pulgadas de rigidez intermedia o floppy, y en ninguno con rigidez extra-support. Cinco casos ameritaron la colocación de dos stents para cubrir por completo el CA.
En cuanto a los costos de ambos procedimientos, en un estudio comparativo multicéntrico se encontró que el StD tiene unos costos inferiores o equivalentes a largo plazo (primer año de vida)16. Estos hallazgos sugieren que el StD proporciona un valor de atención médica competitivo y respalda su uso como una alternativa razonable a la FBTT16. Nosotros no pudimos valorar el aspecto económico por ser un estudio retrospectivo, siendo esto otra limitante.
Las limitaciones de nuestro estudio radican en que, al ser un estudio retrospectivo, descriptivo, transversal, observacional, no probabilístico y de medición abierta, no es posible homogeneizar los grupos al 100%, y por tal motivo se realizó el cálculo del tamaño de la muestra con el programa G power y con una prueba estadística de t de Student a dos colas, para que la muestra fuera equiparable. Debido al tipo de estudio, los investigadores no tuvimos elección sobre el tratamiento en los pacientes, por lo que no se pudo eliminar este sesgo. Tampoco fue posible determinar el crecimiento de las ramas pulmonares en los sobrevivientes por un seguimiento limitado, ni el impacto económico en ambos grupos.
Dadas las ventajas del StD demostradas en este y otros estudios previos, vale la pena comentar que existen recomendaciones en relación al tipo de CA candidato a la colocación de StD. Se ha mencionado que los CA muy tortuosos (tipo 3) no son candidatos a la colocación de StD, pero en la mayoría de nuestros casos (excepto en dos) fue posible colocarlo de manera exitosa independientemente de la anatomía ductal, incluso en aquellos con un CA tipo 3, como se muestra en las figuras 3 y 4.
Es importante considerar la anatomía ductal (con un estudio de angiotomografía o impresión 3D), el acceso vascular requerido, las siguientes etapas quirúrgicas y los riesgos de la colocación de un StD en situaciones complejas, como aquellos casos en que las ramas pulmonares se originan en continuidad del CA (sin tronco de la arteria pulmonar), por lo que recomendamos que sea el grupo de hemodinamia el que tome la decisión de colocar o no un StD. Por lo tanto, el grupo quirúrgico deberá tener la habilidad y la experiencia suficientes para poder retirar y realizar las siguientes etapas quirúrgicas sin eventualidades, principalmente sin distorsión de las ramas pulmonares. En esta situación se recomienda la colaboración entre los grupos de hemodinamia y cirugía cardiaca; desafortunadamente, en nuestra institución dicha colaboración es breve y en los pacientes de nuestro estudio rara vez se llegó a un consenso en sesión médico-quirúrgica, y por ello en el periodo del estudio (2012-2022) fue mayor el número casos con FBTT.
Vale la pena comentar que en el periodo de estudio hubo dos casos en los que se ofreció cateterismo intervencionista como medida paliativa con el objetivo de colocación de un StD, pero finalmente no se colocó:
-En el primer caso no fue posible cruzar la guía de angioplastia dado que el CA presentaba una luz < 1 mm con un asa muy corta y un ángulo de 360°. Por este motivo, el paciente fue enviado a cirugía de urgencia para FBTT y desafortunadamente falleció en el transquirúrgico. Este paciente no se pudo incluir en el análisis, ya que su expediente no estaba completo (caso médico-legal).
-El segundo caso corresponde a un paciente en quien no fue posible realizar angiotomografía, en la angiografía se observó un origen ductal de ambas ramas pulmonares (sin tronco pulmonar) y se decidió no intentar cruzar la guía de angioplastia coronaria (por renuencia del equipo quirúrgico a retirar el stent dentro de las ramas pulmonares). Se le realizó FBTT, pero ameritó reintervención quirúrgica antes de las 6 semanas posteriores (este paciente sí está incluido en el análisis estadístico del estudio).
El primer paciente con StD en nuestra institución fue en el año 2012, pero desafortunadamente ha habido renuencia por el equipo quirúrgico para el retiro del StD en las siguientes etapas de tratamiento. Así, en la actualidad, en nuestra institución, existe controversia entre ambos tipos de intervenciones (FBTT y StD), siendo la FBTT el procedimiento más realizado. Sin embargo, con los datos obtenidos podemos concluir que el StD tiene muchos beneficios para el paciente, para la familia, para el personal de salud y para la institución, al optimizar los recursos humanos, de laboratorio y del banco de sangre, así como los recursos económicos, todos ellos aspectos trascendentales en los países con limitaciones sociales, culturales y económicas.
Conclusiones
En nuestro medio, la morbimortalidad cuando se realiza una FBTT es mayor que la reportada en la literatura. La morbimortalidad del StD es similar a la encontrada en otras latitudes e incluso muestra un mejor resultado en cuanto a reintervención.
Se ha demostrado que el StD tiene ventajas en relación a las complicaciones, los días de ventilación mecánica, la estancia en terapia intensiva y la estancia hospitalaria, en comparación con la FBTT en nuestro medio, y también que existe una menor tendencia a presentar mortalidad en los pacientes sometidos a colocación de StD.
Toda la evidencia, la previamente publicada1-16 y la de este estudio, permite señalar que el StD es la opción más segura y efectiva en nuestro medio (países en vías de desarrollo) como medida paliativa en pacientes con hipoflujo pulmonar que ameritan incrementar el Qpt y no son candidatos a una cirugía correctiva en un primer tiempo.
Se vislumbra el StD como la mejor opción paliativa en nuestro medio, ya que presenta menor morbimortalidad, se optimizan los recursos humanos, materiales y económicos disponibles.
Se necesitan más estudios, de preferencia prospectivos (para evitar en lo posible la presencia de sesgos o limitantes en la información), con mayor número de pacientes, y de preferencia multicéntricos en Latinoamérica, para poder realizar una recomendación con un mayor nivel de evidencia.











 nueva página del texto (beta)
nueva página del texto (beta)