Introducción
Ante la expansión de la pandemia de coronavirus y su llegada a la República Argentina, las autoridades sanitarias establecieron medidas para su contención y mitigación, dentro de las cuales el aislamiento social preventivo y obligatorio fue una de las principales1,2. Según datos internacionales y nuestra encuesta ImPPaCTS-SAC.203, el confinamiento derivó en efectos psicológicos negativos, como aumento de la ansiedad, la depresión y la sensación de burnout, así como también de hábitos poco saludables, como el sedentarismo y el consumo de alcohol o tabaco, tanto en la población general como en el personal de salud3-7. La depresión ha sido uno de los efectos psicofísicos más prevalentes, oscilando entre el 25 y el 33% de los trabajadores de la salud encuestados según diferentes series realizadas durante esta y otras pandemias3-12.
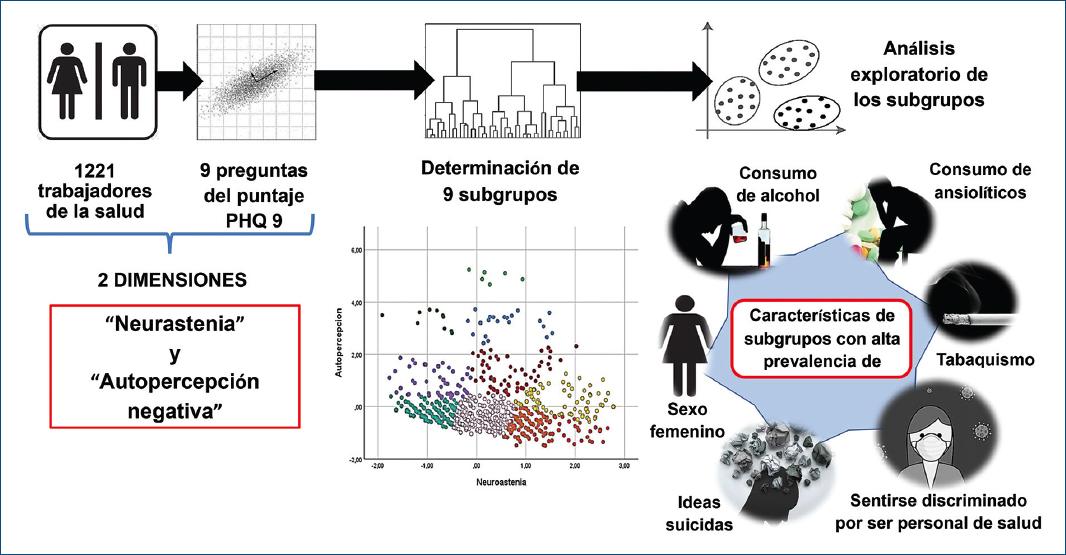
El objetivo del presente estudio fue detectar los principales dominios o dimensiones dentro del Patient Health Questionnaire 9 (PHQ 9) que determinaron el diagnóstico de síntomas depresivos mayores (SDM). De acuerdo con estos dominios, se intentará agrupar subpoblaciones con alta prevalencia de SDM y determinar sus características clínicas.
Método
La encuesta ImPPaCTS-SAC.203, brevemente, fue una encuesta autoadministrada, anónima, realizada de junio a septiembre de 2020, que incluyó trabajadores de la salud de Argentina. Se recolectaron datos socioeconómicos y demográficos, manejo del estrés y tres herramientas de pesquisa poblacional de burnout (mini Z), ansiedad (GAD 7) y depresión (PHQ 9)3. La herramienta PHQ 9 establece el diagnóstico presuntivo de SDM si hay por lo menos cinco ítems puntuados al menos como «más de la mitad de los días» o «casi todos los días», y al menos uno de los ítems positivos corresponde a las preguntas 1 o 213-18. En nuestro estudio, el índice de confiabilidad (α de Cronbach) del PHQ 9 fue de 0.933.
El presente trabajo se elaboró respetando la Declaración de Helsinki de 2013 de la Asociación Médica Mundial. Los datos fueron recabados por un formulario electrónico central sin información filiatoria de los participantes, manteniendo la confidencialidad de los datos obtenidos y no siendo posible su identificación por ningún método. Dado que no es posible la identificación de los encuestados, no se solicitó consentimiento informado y se informó a través del formulario electrónico de que la sola participación voluntaria sería considerada como consentimiento suficiente. El cuestionario y el cuestionario electrónico fueron aprobados por los comités de investigación, aspectos psicosociales e insuficiencia cardiaca de la Sociedad Argentina de Cardiología.
Análisis factorial
El análisis factorial permite analizar las posibles interacciones ocultas de múltiples variables. A través de esta técnica de aprendizaje no supervisado también es posible graficar un problema multidimensional en su mínima expresión. De esta manera podremos entender si hay variables ocultas que explican la variación en las variables originales. Se tomaron las preguntas del PHQ 9 como variables individuales y se aplicaron el análisis de esfericidad de Bartlet y la prueba de KMO para determinar la factibilidad de realizar un análisis de reducción de dimensiones. Se aplicó el algoritmo con rotación varimax con corrección de Kaiser. La cantidad de factores fue determinada por visualización de un gráfico de sedimentación, y se confirmó con el peso en la varianza de la puntuación total PHQ 9 de cada factor individual; se consensuó que el valor mínimo de cambio en la varianza por un factor individual debía ser > 20% para ser significativo.
Creación de subgrupos
El análisis de clúster jerárquico se utiliza para generar grupos similares según sus características evaluadas. Cuanto más lejos de los casos individuales, más grandes y heterogéneos serán los grupos. La cantidad de niveles o pasos desde los casos individuales se selecciona por acuerdo entre los investigadores, y su homogeneidad en análisis exploratorios. La agrupación en K-means se realiza mediante un centro promedio teórico entre casos similares de acuerdo con las dos variables generadas por la reducción de dimensionalidades, para poder luego graficar su distribución y pertenencia a toda la muestra.
Mediante un análisis de clúster jerárquico se agruparon los casos en base a los factores obtenidos y con una distancia acordada a diez pasos se obtuvo el número de clústeres o subgrupos a crear. Con el número de subgrupos obtenidos del análisis anterior, mediante el algoritmo K-means se determinaron las pertenencias a cada subgrupo de casos homogéneos mediante distancia euclidiana. De cada subgrupo se realizó un análisis exploratorio, determinando la prevalencia de SDM y las características clínicas asociadas a cada uno. Las variables cualitativas se expresaron como frecuencia absoluta y relativa, y las cuantitativas como mediana y rango intercuartílico (RIC) 25-75. Se utilizó el software SPSS versión 26 (IBM).
Resultados
Análisis factorial
Se aplicaron las pruebas de KMO y de esfericidad de Bartlet a las 1221 respuestas del cuestionario PHQ 9. Se obtuvieron resultados significativos, 0.911 y < 0.001 respectivamente, por lo que se procedió al análisis de reducción de dimensionalidad. De las nueve variables se logró reducir a dos factores o dimensiones (Tabla 1). El primer factor explicó el 44.3% de la varianza del score y se le denominó «neurastenia», debido a la agrupación de preguntas del PHQ 9 en torno a sensación de fatiga e incapacidad de reponer energía. Al segundo se le denominó «autopercepción negativa» y explicó el 22.9% de la varianza. Juntos son responsables del 67.2% del total del resultado de la puntuación PHQ 9.
Tabla 1 Variables del PHQ 9 (Patient Health Questionnaire) reducidas a sus principales componentes. Se muestran aquellos coeficientes significativos > 0.5
| PHQ 9 | Componente | |
|---|---|---|
| Neurastenia | Autopercepción negativa | |
| Se ha sentido cansado (a) o con poca energía | 0.860 | |
| Dificultad para dormir o permanecer dormido (a), o ha dormido demasiado | 0.789 | |
| Poco interés o placer en hacer las cosas | 0.776 | |
| Se ha sentido decaído (a), deprimido (a) o sin esperanzas | 0.764 | |
| Con poco apetito o ha comido en exceso | 0.754 | |
| Ha tenido dificultad para concentrarse en cosas tales como leer el periódico o ver televisión | 0.637 | |
| Se ha sentido mal con usted mismo (a), o que es un fracaso o que ha quedado mal con usted mismo (a) o con su familia | 0.563 | |
| Ha pensado que estaría mejor muerto (a) o se le ha ocurrido lastimarse de alguna manera | 0.550 | |
| Se ha estado moviendo o hablando tan lento que otras personas podrían notarlo, o por el contrario ha estado tan inquieto (a) o agitado (a) que se ha estado moviendo mucho más de lo normal | 0.700 | |
Clúster jerárquico y K-means clúster
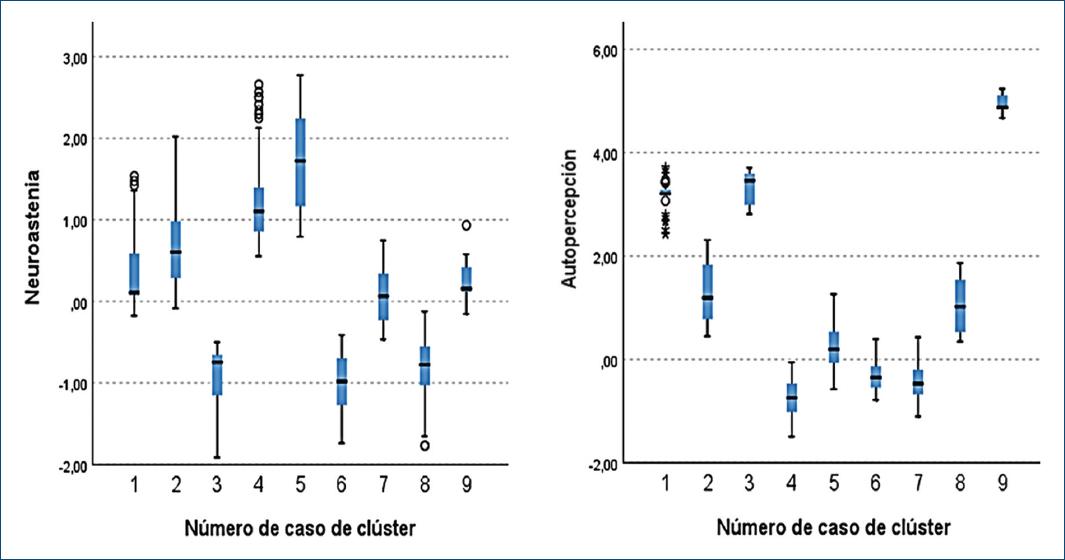
Utilizando los dos factores como variables dependientes, mediante el análisis jerárquico y la confección de un dendrograma se identificaron nueve subgrupos. Se determinaron los centros y se poblaron en base a casos similares. Se obtuvieron así subgrupos con alta y baja prevalencia de SDM.
Grupos con alta prevalencia de depresión
Se obtuvieron cinco grupos (1, 2, 4, 5 y 9) con alta prevalencia de SDM, de los cuales los grupos 1, 2, 4 y 5 suman 377 respondedores (30.8% de toda la población), de los cuales 253 (67.1%) fueron positivos para SDM. Esto representa el 93% de todos los casos de SDM. Los subgrupos 1 y 2 presentaron niveles más altos de autopercepción negativa (3.2 [RIC: 3.1-3.3] y 1.19 [RIC: 0.76-1.85], respectivamente) que de neurastenia (0.1 [RIC: 0.077-0.60] y 0.60 [RIC: 0.28-0.99]. En el subgrupo 1, todos presentaron ideación suicida (n = 36; 35% de todos los casos de la cohorte). Los subgrupos 4 y 5 presentaron niveles más altos de neurastenia (1.1 [RIC: 0.85-1.40] y 1.72 [RIC: 1.16-1.40], respectivamente) que de autopercepción negativa (−0.74 [RIC: −1.02 a −0.45] y 0.19 [RIC: −0.8-0.57], respectivamente). La prevalencia de SDM en los subgrupos 1 y 2 fue del 97.2% y el 61.3%, respectivamente, y en los subgrupos 4 y 5 del 47% y el 94.8% (Figs. 1 a 3). La distribución de las variables clínicas se muestra en la tabla 2. El subgrupo 9 constó de siete individuos (cinco de ellos hombres). Todos trabajaban en unidades cerradas, se sentían discriminados, presentaban diagnóstico de SDM y tenían ideación suicida (12% de todos los encuestados que manifestaron ideación suicida), y tenían una edad mediana de 31 años (RIC: 26-36) (Fig. 4).
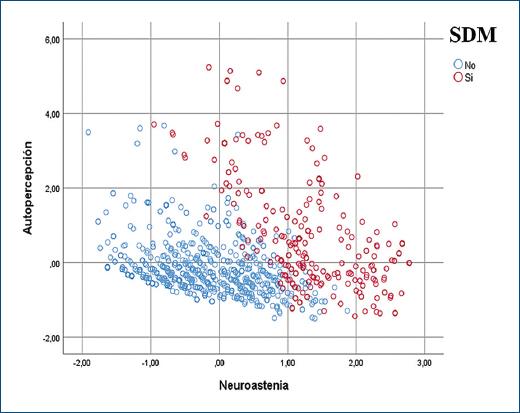
Figura 2 Distribución de los puntajes de autopercepción negativa y neurastenia de acuerdo con el diagnóstico de síntomas depresivos mayores (SDM).
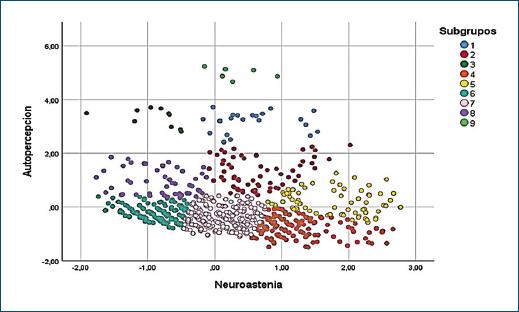
Figura 3 Distribución de los puntajes de autopercepción negativa y neurastenia de acuerdo con los subgrupos generados por el algoritmo K-means clúster.
Tabla 2 Características clínicas de los subgrupos
| Grupo | n | Depresión | Intención suicida | Femenino | UCO o UTI | Sentirse discriminado | Consumo de ansiolítico | Consumo de tabaco | Alcohol | Edad mediana (RIC 25-75) |
|---|---|---|---|---|---|---|---|---|---|---|
| 5 | 97 | 92 (94.8%)* | 0 (0%) | 72 (78%)* | 28 (30%) | 49 (50%)* | 24 (24.7%)* | 9 (9.3%)* | 12 (12.4%)* | 37 (22-52) |
| 4 | 164 | 77 (47%)* | 0 (0%)† | 119 (77%)* | 39 (23.7%) | 67 (40.9%) | 23 (14%) | 6 (3.7%) | 9 (5.5%) | 38 (21-55) |
| 2 | 80 | 49 (61.3%)* | 2 (2.5%) | 49 (64%) | 22 (27.5%) | 45 (56%)* | 11 (13.8%) | 9 (3.3%)* | 11 (13.8%) | 41 (22-60) |
| 1 | 36 | 35 (97.2%)* | 36 (100%)* | 20 (64.5%) | 9 (25%) | 20 (55.6%) | 11 (30.6%)* | 6 (1.5%)* | 5 (14%) | 47 (37-57) |
| 9 | 7 | 7 (100%)* | 7 (100%)* | 2 (28.5%)† | 7 (100%)* | 7 (100%)* | 1 (14%) | 1 (14%) | 1 (14%) | 31 (26-36) |
| 6 | 360 | 4 (1.1%)† | 0 (0%)† | 204 (58%)† | 65 (17%)† | 117 (30%)† | 17 (4%)† | 5 (1%)† | 12 (3%)† | 45 (29-61) |
| 7 | 80 | 1 (1.2%)† | 0 (0%)† | 220 (66%) | 69 (19.1%) | 145 (40%) | 43 (12%) | 11 (3%) | 32 (8%) | 42 (26-58) |
| 8 | 387 | 0 (0%)† | 0 (0%)† | 45 (56%) | 21 (26.2%) | 35 (43%) | 5 (6%) | 2 (2%) | 3 (3.75%) | 41 (22-60) |
*Proporción significativamente mayor a la esperada p < 0.001 dentro del subgrupo.
†Proporción significativamente menor a la esperada p < 0.001 dentro del subgrupo. RIC: rango intercuartílico; UCO: unidad coronaria; UTI: unidad de terapia intensiva.
Grupos con baja prevalencia de depresión
Los subgrupos 6, 7 y 8 suman 822 casos que representan el 67% de la población total. Dentro de estos, solo cinco (0.6%) testearon positivo para SDM. El subgrupo 6 presenta los menores niveles de neurastenia y autopercepción negativa (−0.98 [RIC: −1.56 a −0.42] y −0.35 [RIC: −0.77-0.07], respectivamente). En este subgrupo se observó una proporción significativamente menor de profesionales que tuvieran hábitos negativos (tabaquismo 1.3%, uso de antidepresivos 4.4% y consumo de alcohol 3.1%), y presentó proporcionalmente menos mujeres (58.8%; p < 0.001) para todas las comparaciones (Tabla 2).
Discusión
En el presente estudio logramos identificar dos dimensiones dentro del PHQ 9 que determinan el diagnóstico de SDM. Estas dimensiones influyen de manera asimétrica en su diagnóstico, siendo la neurastenia la más relevante para el mismo. En base a estos factores pudimos segmentar subpoblaciones de alta y baja prevalencia de SDM, con características clínicas particulares.
En los trabajos publicados por nuestro grupo se evidenció una prevalencia de SDM del 22.1% en la población encuestada de trabajadores de la salud en Argentina según el cuestionario PHQ 9, donde el sexo femenino, sentirse discriminado por ser personal de salud, el uso de ansiolíticos, el tabaquismo y trabajar en áreas de alta complejidad fueron variables predictoras de SDM3,19. El presente estudio complementa y refina los hallazgos ya publicados, en particular porque se pudieron determinar subgrupos de alta prevalencia de SDM que no presentaban proporciones significativas de estos predictores.
Estudios previos han realizado análisis dimensionales del PHQ 9 en diversos escenarios clínicos, y nuestro trabajo no es la excepción, ya que logramos identificar dos factores preponderantes: uno relacionado con una dimensión de energía mental y otro con problemas con la autopercepción. Esto es similar a lo observado por Hinz et al.20, quienes determinaron que un modelo de dos componentes de PHQ 9 tenía un mejor rendimiento para el diagnóstico de SDM en pacientes con cáncer; en su modelo, de igual manera, se agruparon las preguntas en torno a constructos similares al nuestro. La contribución relativa de estas dimensiones para el diagnóstico y el tratamiento de los SDM, en nuestra opinión, aún resulta incierta. Estas dos dimensiones podrían guiar la prevención y el diagnóstico precoz en pacientes sin factores de riesgo para SDM, pero que presenten valores elevados en alguna de ellas, como por ejemplo hombres con puntajes elevados de autopercepción negativa. En sintonía con lo expuesto, en un estudio sobre la evolución de síntomas depresivos en pacientes con daño de la médula espinal se demostró que una de las dimensiones creadas en un análisis factorial al comienzo del seguimiento predecía la evolución de las otras21. Se podría teorizar, entonces, que este tipo de subanálisis podría ser útil para predecir la evolución de ciertos grupos de pacientes.
Estas dimensiones permitieron la construcción de un modelo de nueve subgrupos con prevalencias de SDM marcadamente diferentes y distintas características clínicas. Aunque actualmente resulta controversial, la prevalencia de SDM en la población general es mayor en las mujeres que en los hombres22-24, lo cual ha sido en parte corroborado en nuestro estudio, con excepción de aquellos en que la ideación suicida fue mayor. Esto iría en contra de la actual teoría de la paradoja de género, según la cual las mujeres tienen más intentos/ideación suicida que los hombres, pero estos últimos lo llevan a cabo de manera efectiva en mayor proporción25. La situación de pandemia en una sociedad comparable a la de Argentina no ha demostrado invertir esta tendencia de disparidad de género26.
Para finalizar, como ya se mencionó, resulta fundamental pesquisar tempranamente síntomas de depresión por medio de equipos multidisciplinarios con apoyo psicológico y social en los centros de salud a fin de evitar graves consecuencias laborales, familiares y en la salud biopsicosocial de cada trabajador de la salud de Argentina durante la pandemia COVID-19 y a futuro.
Nuestro estudio es observacional en naturaleza y presenta los sesgos inherentes a este diseño. No validamos el diagnóstico de SDM mediante consulta psiquiátrica en los casos presuntamente positivos por el puntaje PHQ-9, debido a que no fue posible la identificación individual de los encuestados. En este sentido, destacamos que el diagnóstico de depresión requiere un abordaje profundo por especialistas en la materia, por lo que ningún cuestionario puede suplantar el criterio clínico y los múltiples encuentros que muchas veces se requieren para abordar este problema. Asimismo, no contamos con una cohorte externa para validar la capacidad predictiva de nuestro modelo, por lo que su generalización en la población no médica o médica que vive situaciones sociales diferentes a las locales probablemente sea limitada. En el presente trabajo no se evaluó la interacción del burnout, la ansiedad ni otros determinantes en la prevalencia de SDM, ya que fue analizado en otro estudio previamente realizado por nuestro grupo de trabajo3,27. Debido a las condiciones únicas de pandemia y a las características de la población encuestada, nuestros resultados probablemente no puedan ser aplicados a la población general ni a situaciones fuera de la pandemia. Sin embargo, sugiere la posibilidad de subsegmentar la población con SDM para determinar fenotipos diferentes.
Conclusiones
La implementación de técnicas de machine learning detectó dos dimensiones dentro del puntaje PHQ 9: la neurastenia y la autopercepción negativa. Se evidenciaron subgrupos de alta prevalencia de depresión mayor, cuyas principales características clínicas fueron el sexo femenino, el consumo de alcohol, el tabaquismo y la intención suicida. Estos resultados podrían permitir la detección temprana y el tratamiento personalizado de la depresión mayor.











 nueva página del texto (beta)
nueva página del texto (beta)