Introducción
Las enfermedades crónicas no oncológicas, como las patologías metabólicas como es la diabetes mellitus tipo 2 (DM2), las neurológicas como la demencia, enfermedad de Parkinson y las enfermedades cardíacas y renales, ocupan el segundo lugar en la lista de prioridades mundiales de la Organización Mundial de la Salud (OMS)1. Estos pacientes representan más de 70% de todas las muertes en todo el mundo2. Los cuidados paliativos (CP) son esenciales para la calidad de vida, así como para la calidad de la muerte de las personas con patologías no oncológicas; los conceptos y servicios relacionados con su prestación son parte del enfoque de atención integradora para la atención médica que incluye la promoción de la salud incluso en presencia de una enfermedad establecida3.
En los países de ingresos bajos, se reporta un alto porcentaje de poblaciones adultas mayores, con tasas altas de mortalidad por patologías cardiovasculares, respiratorias crónicas, renales y demencia1,2. En países de altos ingresos económicos la mitad de este grupo recibe al menos un tipo de atención de cuidado paliativo especializado durante el curso de su enfermedad3. Teniendo establecidos equipos multidisciplinarios especializados cuyas funciones se centran más en personas con enfermedad avanzada e incurable.
Los cuidados paliativos dentro de sus objetivos es proporcionar un manejo integral, integrativo y multidimensional, parte importante de la práctica clínica4.
Si bien es cierto que los cuidados paliativos también son de utilidad para pacientes con patologías no malignas y que son potencialmente mortales, existe evidencia que la necesidad de estos servicios es insatisfecha, y mucho menos se integran de manera temprana5. Hay reportes que indican que al menos una quinta parte de los adultos con patologías crónicas complejas y con multimorbilidad no maligna tiene niveles de necesidades de gravedad similares con los de patología maligna6.
En muchos países existen evidencias de las desigualdades para el acceso en cuidados paliativos y con necesidades que no se satisfacen en patologías no oncológicas. Persisten barreras para que estos servicios sean eficaces y que éstos se puedan extender a todas las poblaciones y en todos los grupos de edad. Una de las barreras preocupantes para que estas necesidades no sean cubiertas es la falta de habilidades o de capacitación en cuidados paliativos. Además, se sabe poco sobre si son aptos los servicios de cuidados paliativos especializados entre el grupo de los pacientes no oncológicos. Lo que es un hecho es el que uno de los obstáculos para que estos servicios se extiendan a los pacientes adultos no oncológicos con multimorbilidad, se asocia con la reticencia y/o la falta de capacidades del personal de la salud para definir el cuidado paliativo y el momento de solicitar estas intervenciones y hasta su muerte7.
Al comparar con las patologías malignas, es más complicado determinar el pronóstico en enfermedades no malignas y potencialmente mortales. La mayoría de estas enfermedades tienen trayectorias y evolución de muerte distintas, donde existen exacerbaciones agudas episódicas, hospitalización frecuente, estabilización y declive constante, lo que hace que la determinación del estado paliativo y la derivación a cuidados paliativos sean más problemáticas8. Al desarrollar herramientas, criterios y objetivos basados en estimaciones pronósticas confiables, se podrían superar problemas relacionados con la identificación de pacientes que mueren con patologías no oncológicas. Por lo tanto, se realizó una revisión sistemática sobre los efectos de cuidados paliativos tempranos sobre la calidad de vida e intensidad de síntomas en pacientes con enfermedad no oncológicas y con multimorbilidad9.
Cómo podría funcionar la intervención
Gotay menciona, al otorgar un enfoque en la intensificación de la comunicación médico-paciente, que los cuidados paliativos tempranos pueden conducir a niveles más altos de apoyo social y pueden aumentar la probabilidad de aceptación del diagnóstico y la gravedad de la enfermedad. Estos efectos, junto con el aumento de la satisfacción de la relación paciente-médico, pueden mejorar la apertura del paciente al control de los síntomas y a las intervenciones psicosociales, reduciendo así la angustia9.
Además, los pacientes y los miembros de la familia que se someten a cuidados paliativos tempranos están mejor informados sobre las directrices de tratamiento y las decisiones de fin de vida, lo que promueve una mayor autoeficacia y un mayor sentido de control de las decisiones con respecto a los valores individuales de una persona10.
Por un lado, un mejor control de los síntomas y la función psicosocial podrían promover una mejor adherencia con planes de tratamiento razonables. Esta tendencia a reducir la intensidad del tratamiento en las condiciones de salud finales e irreversibles, junto con la extensión de los servicios de cuidados paliativos ambulatorios y comunitarios, es importante para el bienestar de los pacientes11.
¿Por qué es importante hacer esta revisión?
Las intervenciones paliativas aplicadas de forma temprana, alrededor del momento de considerar enfermedad avanzada e incurable con multimorbilidad, pueden ser más favorables para mejorar el manejo de los síntomas y la enfermedad12. Existe escasa evidencia sobre enfermedades no oncológicas con patologías avanzadas sobre en qué momento se deberá establecer o realizar intervenciones del equipo especializado de cuidados paliativos12.
No se ha proporcionado una visión general de las intervenciones aplicadas dentro de este marco, y sigue habiendo incertidumbre sobre el impacto general de dichas intervenciones en los resultados relacionados con el paciente y el cuidador.
El objetivo de este estudio fue, mediante una revisión sistematizada, documentar los efectos sobre intervenciones tempranas de cuidados paliativos en pacientes con patologías no oncológicas y con multimorbilidad y sus efectos sobre la calidad de vida y carga de síntomas.
Material y métodos
Revisión de la literatura
Criterios para considerar los estudios para esta revisión y estrategias de búsqueda.
La estrategia de búsqueda de la información se basó en el enfoque PICO modificado PIO, en conjunto con la herramienta PRISMA como enfoque de validación.
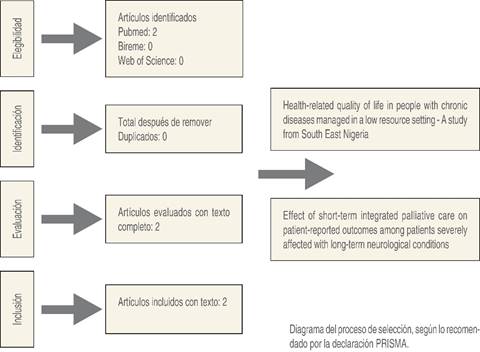
La estrategia PICO, la cual incorpora participantes, intervención o exposición y resultados, fue utilizada para la búsqueda de manera sistemática en heterogeneidad de base de datos (PubMed, BIREME), con palabras clave para completar todos los términos MeSH; para reunir información mayor se incluyeron todo tipo de publicaciones, excepto los reportes de casos. Teniendo nuestra última revisión en junio 2024. Se incluyeron para el análisis únicamente artículos en inglés, con términos MeSH y operadores boléanos (Figura 1).
Criterios para considerar estudios para esta revisión
Tipos de estudios: incluimos ensayos clínicos controlados aleatorios (ECA) y ensayos controlados aleatorios en grupos (RCP).
Participantes: los pacientes que fueron seleccionados para la revisión, se incluyeron a los diagnosticados con condiciones/patologías no oncológicas con enfermedad avanzada, y sin opciones de tratamiento curativo, de acuerdo con el consejo de salubridad general, el cual declara la obligatoriedad de los esquemas de manejo integral de cuidados paliativos, así como los procesos señalados en la Guía del Manejo Integral de Cuidados Paliativos, publicada en agosto 2018 (Tabla 1).
Tabla 1: Criterios de terminalidad de acuerdo a la guía.
| Enfermedad no oncológicas | La condición física del paciente hace prever una sobrevida limitada: • Por un diagnóstico específico o una combinación de enfermedades o circunstancias • El paciente presenta las características siguientes: – Progresión de la enfermedad documentada clínicamente – Progresión de la enfermedad primaria – Múltiples visitas al servicio de urgencias – Mayores cuidados de enfermería en casa – Deterioro del estatus funcional (Karnofsky < 50% y dependencia en al menos 3/6 de las actividades de la vida diaria - Índice de Katz) – Deterioro reciente del estado nutricional (pérdida de peso de al menos 10% en los últimos seis meses y albúmina sérica < 2.5 mg/dL) |
| Enfermedad cardíaca | La mortalidad temprana está incrementada cuando se presentan las siguientes características: • Síntomas de falla cardíaca congestiva recurrente en reposo (clase IV de la NYHA y fracción de eyección de 20% o menos) • Falla cardíaca congestiva con síntomas persistentes aun con tratamiento óptimo • En pacientes refractarios al tratamiento, cada uno de los siguientes factores ha demostrado disminuir la supervivencia futura: arritmias supraventriculares o ventriculares sintomáticas, historia de paro cardíaco y reanimación o síncope inexplicable, embolismo cerebral cardiogénico, enfermedad concomitante por VIH |
| Enfermedad pulmonar | La severidad de la enfermedad pulmonar está documentada por disnea incapacitante en reposo con pobre respuesta al: • Tratamiento broncodilatador • Volumen espiratorio forzado durante el primer segundo (FEV1) < 30% del esperado • Enfermedad pulmonar progresiva. Múltiples visitas a urgencias, disminución del FEV1 con deterioro a razón de 40 mL/año • Presencia de cor pulmonale o falla cardíaca derecha • Hipoxemia en reposo con O2 suplementario (pO2 < 55 mmHg y SatO2 < 88%) e hipercapnia (pCO2 > 50 mmHg) • Pérdida de peso progresiva involuntaria (10% del peso corporal en los últimos seis meses) • Taquicardia en reposo mayor de 100 latidos por minuto |
| Demencia | Evaluación del estado funcional: • Situaciones comórbidas y calidad del cuidado asistencial • Clasificación 7 de la Functional Assessment Staging Scale (FAST) • Debe presentar las siguientes características: incapacidad para deambular y vestirse sin asistencia, incapacidad para bañarse adecuadamente, incontinencia fecal y urinaria, incapacidad para comunicarse de manera inteligible |
| Enfermedad renal | Criterios de laboratorio para falla renal crítica: • Depuración de creatinina < 10 cm3/min (< 15 cm3/min para diabéticos) • Creatinina sérica > 8.0 mg/dL (> 6.0 mg/dL para diabéticos) Signos y síndromes clínicos asociados con falla renal: • Uremia. Manifestaciones clínicas de falla renal (confusión u obnubilación, náusea y vómito intratable, prurito generalizado, debilidad, etcétera) • Oliguria. Gasto urinario menor de 400 cm3/24 horas • Hiperkalemia intratable. Potasio sérico persistente > 7.0 mEq/L • Pericarditis urémica • Síndrome hepatorrenal • Sobrecarga de líquidos intratable |
| Enfermedad hepática | Indicadores de falla hepática severa: • Tiempo de protrombina prolongado más de 5 s sobre el control • Albúmina sérica < 2.5 g/dL Indicadores clínicos de fase terminal en enfermedad hepática son: • Ascitis refractaria al tratamiento • Peritonitis bacteriana espontánea • Síndrome hepatorrenal (sobrevida de días o semanas) • Encefalopatía hepática refractaria al tratamiento • Sangrado recurrente de várices esofágicas • Malnutrición progresiva, alcoholismo activo, HbS antígenos positivos, carcinoma hepatocelular • Clasificación de Child-Pugh estadio C |
| Enfermedad de Parkinson | • Estadio V de Yahr • Mayor tendencia a las caídas • Temblores violentos, alteración en la respuesta a la levodopa, inestabilidad postural, temblor y cambios mentales • Pérdida de volumen pulmonar (secundario a rigidez y debilidad de musculatura pulmonar) |
Criterios de terminalidad en patologías no oncológicas. Esquemas de Manejo Integral de Cuidados Paliativos, así como los procesos señalados en la Guía del Manejo Integral de Cuidados Paliativos agosto 2018.
FEV1 = volumen espiratorio forzado durante el primer segundo. HbS = hemoglobina S. NYHA = New York Heart Association. VIH = virus de inmunodeficiencia humana.
Tipos de intervenciones: se incluyeron todos los tipos de servicios profesionales de cuidados paliativos que proporcionaban o coordinaban la atención integral para pacientes con patologías no oncológicas con enfermedad avanzada y con multimorbilidad. Los participantes tuvieron que ser registrados después del diagnóstico de enfermedad avanzada de acuerdo con los criterios de patologías no oncológicas con enfermedad avanzada. Además, la atención tenía que ser multidimensional (es decir, la intervención tenía que dirigirse al menos a los dominios «físico» y «psicológico» de la calidad de vida, ético, social, psicológico).
Tipos de medidas de resultados para determinar calidad de vida y carga de síntomas: calidad de vida relacionada con la salud: cualquier instrumento de evaluación de calidad de vida que haya sido utilizado en los artículos: el cuestionario de calidad de vida de la ciudad de la esperanza, el cuestionario de calidad de vida de la Organización Europea para la Investigación, el cuestionario de calidad de vida de McGill, o la Encuesta de Necesidades de Atención de Apoyo (SCNS).
Intensidad de los síntomas: (medida en la escala de evaluación de síntomas de Edmonton (ESAS) o en el Breve Inventario de Dolor (BP).
P = adult, Non-cancer, advanced illness/multimorbidity/chronic disease.
I = early, palliative care.
O = quality life, symptom intensity.
Participantes (47,897)
(adults AND (y_10[Filter])) AND ((“Chronic Disease” AND (y_10[Filter])) OR (“Non-cancer” AND (y_10[Filter])) AND (y_10[Filter])) Filters: in the last 10 years
((“adult”[MeSH Terms] OR “adult”[All Fields] OR “adults”[All Fields] OR “adults”[All Fields]) AND “2014/08/13 00:00”:“3000/01/01 05:00”[Date-Publication] AND (((“Chronic Disease”[All Fields] AND “2014/08/13 00:00”:“3000/01/01 05:00”[Date-Publication]) OR (“Non-cancer”[All Fields] AND “2014/08/13 00:00”:“3000/01/01 05:00”[Date-Publication])) AND “2014/08/13 00:00”:“3000/01/01 05:00”[Date - Publication])) AND (y_10[Filter])
Intervención (675)
“early palliative care” Filters: in the last 10 years
(“early palliative care”[All Fields]) AND (y_10[Filter])
Resultados (848)
(“symptom intensity” AND (y_10[Filter])) OR (“quality life” AND (y_10[Filter])) Filters: in the last 10 years
((“symptom intensity”[All Fields] AND “2014/08/14 00:00”:“3000/01/01 05:00”[Date - Publication]) OR (“quality life”[All Fields] AND “2014/08/14 00:00”:“3000/01/01 05:00”[Date - Publication])) AND (y_10[Filter])
PIO (2)
((adults AND (y_10[Filter])) AND ((“Chronic Disease” AND (y_10[Filter])) OR (“Non-cancer” AND (y_10[Filter])) AND (y_10[Filter])) AND (y_10[Filter])) AND ((“palliative care” AND (y_10[Filter])) AND ((“symptom intensity” AND (y_10[Filter])) OR (“quality life” AND (y_10[Filter])) AND (y_10[Filter])) AND (y_10[Filter])) Filters: in the last 10 years
((“adult”[MeSH Terms] OR “adult”[All Fields] OR “adults”[All Fields] OR “adult s”[All Fields]) AND “2014/08/14 00:00”:“3000/01/01 05:00”[Date-Publication] AND (((“Chronic Disease”[All Fields] AND “2014/08/14 00:00”:“3000/01/01 05:00”[Date-Publication]) OR (“Non-cancer”[All Fields] AND “2014/08/14 00:00”:“3000/01/01 05:00”[Date-Publication])) AND “2014/08/14 00:00”:“3000/01/01 05:00”[Date-Publication]) AND “2014/08/14 00:00”:“3000/01/01 05:00”[Date-Publication] AND (“palliative care”[All Fields] AND “2014/08/14 00:00”:“3000/01/01 05:00”[Date-Publication] AND (((“symptom intensity”[All Fields] AND “2014/08/14 00:00”:“3000/01/01 05:00”[Date-Publication]) OR (“quality life”[All Fields] AND “2014/08/14 00:00”:“3000/01/01 05:00”[Date-Publication])) AND “2014/08/14 00:00”:“3000/01/0 05:00”[Date-Publication]) AND “2014/08/14 00:00”:“3000/01/01 05:00”[Date-Publication])) AND (y_10[Filter]))
Resultados
Los reportes en esta revisión exhaustiva fueron limitados, existe escasa evidencia en la literatura sobre las intervenciones de manera temprana en el cuidado paliativo en patologías no oncológicas con multimorbilidad, se realizó un análisis detallado de dos artículos encontrados para su revisión (Tabla 2).
Tabla 2: Tabla de estrategia de búsqueda para PubMed.
| Estudio (autores) | País | Tipo de pacientes | Objetivos del estudio | Diseño del estudio | Método de recolección de datos | Resultados |
|---|---|---|---|---|---|---|
| Ijoma UN, Unaogu NN | Nigeria | > 18 años | Evaluar la calidad de vida relacionada con la salud de pacientes con DM2, VIH | Transversal, descriptivo | WHOQOL-BREF para evaluar calidad de vida | Los pacientes sin comorbilidades (76.6%) tuvieron puntuación general de calidad de vida más alta Las personas que viven con VIH generalmente tenían mejor calidad de vida |
| Wei-Gao | Londres | > 18 años con patología neurológica, no cáncer | Determinar la eficacia de una intervención de cuidados paliativos integrados a corto plazo con afecciones neurológicas | Ensayo clínico | Aleatorización controlado | Cuidados paliativos integrados en pacientes con afecciones neurológicas se asoció con un menor costo y en el análisis cualitativo fue bien recibido por los pacientes y cuidadores, y no hubo problemas de seguridad |
Criterios utilizados para evaluar la calidad del estudio.
DM2 = diabetes mellitus tipo 2. VIH = virus de inmunodeficiencia humana.
¿Cómo afectan las enfermedades crónicas la calidad de vida con la salud?
En el estudio realizado por Un Ijoma 2019 se analizaron 613 participantes, la mayoría con DM2, virus de inmunodeficiencia humana (VIH) en tratamiento; la mayoría (66.7%) eran mujeres, el 63% eran casados y cristianos. En este estudio, los participantes que tenían VIH y estaban en régimen de tratamientos; se registraron comparativamente puntuaciones medias de calidad de vida más altas en todos los dominios, excepto en las relaciones sociales que aquellos con diabetes. También se observó que el género femenino influyó positivamente en la salud física (dominio 1), la salud psicológica (dominio 2) y las relaciones sociales (dominio 3), pero no en el medio ambiente (dominio 4). Se observó que en el grupo de edad más joven, tener una ocupación, estar casado y alcanzar una educación superior o igual a la educación secundaria mejoraban las puntuaciones medias de la calidad de vida13.
En el estudio realizado por Wei-Gao 2020 en un ECA, incluyeron pacientes mayores de 18 años con afecciones neurológicas graves, con el objetivo principal de determinar la eficacia de una intervención de cuidados paliativos integrados a corto plazo, comparados con un tratamiento estándar; se encontraron resultados similares en ambos grupos, en eventos supervivencia o retirada del tratamiento médico curativo en patologías con pronóstico adverso14.
Se observó reducción en los costos de atención en el grupo con intervención paliativa integrada. También se reportó que los cinco síntomas más sensibles a la intervención fueron: náusea y vómito, disminución del apetito, espasticidad, fatiga, y depresión. Dentro de los resultados secundarios donde analizaron a familiares, se reportó que para los cuidadores prestan una sobrecarga y el inicio de cuidados paliativos se retrasó y qué tan satisfecho se encontraban14.
Las mejoras en las condiciones de vida, junto con los avances en la ciencia médica, han llevado a un mayor número de pacientes que viven con enfermedades crónicas. Los estudios indican que la comorbilidad es considerada como un estado normal de las cosas, especialmente en pacientes mayores de 65 años, y el 50% de los pacientes con una enfermedad crónica tienen más de una15.
Necesidad de soporte sanitario y atención paliativa
Los pacientes con una enfermedad avanzada requieren de mayores recursos comunitarios y de un equipo básico, siendo la enfermera el principal personaje, se ha observado que en esta población analizada, la mayoría carece de una asistencia multidisciplinar.
Las principales barreras son ausencia de personal capacitado, servicios comunitarios, ayudas económicas y la dificultad y desigualdad para el cuidado paliativo. Es de destacarse que existe nula continuidad y seguimiento posterior al alta hospitalaria, teniendo por consecuencia un fracaso y además una sobrecarga para la familia16,17.
Otro de los problemas reportados en estos artículos fue que los modelos utilizados para la atención paliativa, es similar al de los pacientes oncológicos, pero con menor accesibilidad, y una mala coordinación entre especialistas (nutriólogos, psicólogos, fisioterapeuta, etcétera), y nula referencia a equipos de atención paliativa18.
Necesidad de información
Uno de los pilares en la atención del cuidado paliativo es la comunicación. En esta revisión se observó que la más de 60% de los pacientes y familiares no se encuentran satisfechos sobre la información recibida, y expresan la necesidad de una mejor explicación del proceso y mencionan que no deben ser excluidos en la toma de las decisiones19.
Los pacientes y familiares también señalan que existe escasa información sobre el conocimiento de las unidades de cuidado paliativo, ya que cuando se ingresan al programa reaccionan con escepticismo y rechazo20.
Necesidad de control de síntomas físicos
Existe una variedad de sobrecarga de síntomas heterogéneos, los cuales se lograron documentar en esta revisión, siendo los más frecuentes: disnea, insomnio, fatiga, dolor, pérdida del apetito, pérdida de peso, cambios de piel, estreñimiento, nauseas. También se menciona que más de la mitad de los pacientes cursa con depresión y ansiedad, pero que muchas veces esta condición es infraevaluada y con escasa atención para su tratamiento19.
Necesidad de mantener la funcionalidad
En pacientes con patologías no oncológicas se describe que tienen una peor percepción de la calidad de vida en comparación con las enfermedades malignas en cuidados paliativos, y que perciben una mayor sobrecarga de síntomas. Sus actividades cotidianas quedan relegadas y codependientes del cuidador principal, lo que altera de manera considerable su calidad de vida. Otra de las situaciones a las que se enfrenta el paciente con enfermedad avanzada no oncológica es la pérdida progresiva de su independencia, lo cual provoca sentimientos de frustración y enojo, y que éstos se pueden exacerbar por la sobreprotección familiar21.
Necesidades espirituales
En ambos artículos revisados, menos del 5% describe las necesidades espirituales, lo que hace que la atención proporcionada no cumpla los criterios de ser multidimensional, se enfocan más a la dimensión física. El valor, el sentido a la vida, la trascendencia y la empatía, son características que pueden ser de utilidad, son poco conocidos y utilizados21.
Escalas de medición
El WHOQOL-BREF tiene 26 preguntas, dos preguntas generales sobre calidad de vida y satisfacción con el estado de salud, y 24 preguntas agrupadas en cuatro áreas: salud física, salud psicológica, relaciones sociales y ambiente. De acuerdo con lo reportado, esta herramienta es de utilidad para evaluar calidad de vida en pacientes con patologías crónicas con enfermedad avanzada; una puntuación media ≥ 78 en el WHOQOL-BREF se considera aceptable e indicativa de una buena calidad de vida.
Discusión
A nivel mundial se ha observado un aumento considerable de enfermedades no oncológicas, lo cual tiene un considerable gran impacto en los sistemas de salud.
Las patologías no oncológicas/no transmisibles, en un alto porcentaje desarrollan dos o más enfermedades crónicas con lo que pueden vivir durante muchos años antes de fallecer. En un bajo porcentaje con patologías graves, posterior al diagnóstico se ha observado un período estable funcional y cognitivo bueno, para posteriormente seguir de un período predecible y con deterioro funcional y clínico. En países con ingresos medianos y bajos, la mayoría de estos pacientes cursan con un tiempo largo de angustia de síntomas físicos, psicológicos, sociales con dependencia funcional progresiva y con fragilidad, incrementando la sobrecarga de síntomas conforme pasa el tiempo y con aumento de la demanda del cuidador principal y de apoyo familiar y aumento en los costos para los servicios de salud.
Existe poca evidencia sobre información de pacientes con enfermedad avanzada con enfermedades crónicas y que presentan más de una patología asociada, y la intervención de forma temprana. Tampoco hay evidencia sobre qué momento es ideal para enviar a estos pacientes al equipo especializado de cuidados paliativos.
En nuestra revisión de acuerdo a lo reportado por Wei Gao y colaboradores14, en este ensayo clínico aleatorizado con pacientes con patologías crónicas, las intervenciones en el grupo control comparado a las que no se realizaron intervenciones, no hubo diferencias en los resultados notificados por los pacientes. Se recomienda definir mejor los criterios de derivación a un servicio de cuidados paliativos; esto permitirá la optimización de la intervención de manera temprana, comparado con lo que reporta Uchenna Ijoma, la cual señaló que la presencia de comorbilidades afectaba significativamente a todos los dominios excepto al medio ambiente. Las enfermedades crónicas tienen un fuerte impacto negativo en la calidad de vida de los pacientes, lo cual coincide con lo señalado por Xu y asociados, quienes afirman que el impacto en las enfermedades crónicas complejas de los pacientes puede variar según los diferentes tipos de enfermedades crónicas que tuviera el paciente.
Una gran proporción de los participantes tenía cuidadores, que en su mayoría eran familiares. Estos individuos registraron una calidad de vida significativamente más alta. Concluyendo que las puntuaciones medias de la calidad de vida de los pacientes con enfermedades crónicas y con enfermedad avanzada se reducen en los pacientes (VIH, diabetes mellitus) en todos los dominios14. La presencia de otras comorbilidades afecta negativamente a las puntuaciones medias, mientras que la presencia de cuidadores y el apoyo familiar fueron asociaciones positivas.
La herramienta utilizada para medir calidad de vida, de acuerdo Wei y asociados, los cuales emplearon la escala WHOQOL-BREF en pacientes con enfermedades crónicas avanzadas, fue aceptable y de utilidad; muy similar a lo reportado por Hong-Mei Wang, el cuestionario (SF-36) permitió determinar la calidad de vida deteriorada en enfermedades crónicas. En enfermedad avanzada una puntuación media ≥ 78 en el WHOQOL-BREF se considera aceptable e indicativa de una buena calidad de vida.
Conclusiones
Implicaciones para la práctica. Se reporta un análisis insuficiente debido a la escasez de evidencia literaria, la cual permite en forma general identificar que existe un déficit sobre la provisión de cuidados paliativos tempranos en pacientes con patologías avanzadas.
Para personas con enfermedades crónicas avanzadas y multimorbilidad. La escasa evidencia disponible sugiere que los pacientes en estas condiciones podrían beneficiarse de cuidados paliativos tempranos con respecto a la calidad de vida y sobre la intensidad de los síntomas. Sin embargo, para mejorar la calidad de vida que tenga un impacto en reducir la sobrecarga de síntomas, se recomienda realizar una intervención oportuna para referir de una manera más temprana.
Para los profesionales de la salud. Pese a la escasez de la evidencia, se han informado sobre el beneficio definitivo de las intervenciones de cuidados paliativos tempranos para mejorar la calidad de vida, controlar síntomas físicos, emocionales, espirituales. Sin embargo, estos resultados, no son contundentes y se requiere más investigación para concluir categóricamente.
Responsables políticos. El acceso a equipos de cuidados paliativos básicos y especializados en cuidados paliativos son limitados y la disponibilidad de servicios a menudo está ausente en nuestro medio. Por lo tanto, nuestros líderes deberán enfrentarse y resolver este desafío y sensible problema de salud.











 nueva página del texto (beta)
nueva página del texto (beta)