Introducción
La lepra, causada por el bacilo Mycobacterium leprae, es una enfermedad infecciosa que afecta piel, ojos, nervios periféricos e incluso la mucosa de las vías respiratorias.1 La palabra “lepra” proviene del griego y quiere decir escama; en la antigüedad, así mismo se le decía a los pacientes con vitiligo y psoriasis.2 Suele contagiarse por gotículas o contacto directo con secreciones nasales de personas infectadas.3
Clínicamente se manifiesta con úlceras cutáneas, daño neurológico y debilidad muscular, no obstante, tiene tres diferentes formas clínicas:
indeterminado: manchas hipopigmentadas disestésica o anestésica, alopécica y anhidrótica, de límites mal definidos.
tuberculoide: placas con borde extenso elevado, eritematosas o cobrizas.
lepromatosa: nódulos, placas infiltradas o lesiones foliculares o infiltración difusa
Así mismo, de acuerdo a la presentación histopatológica de cada paciente, se pueden clasificar en:
multibacilares: lepromatosos, dimorfos y con infiltración difusa
paucibacilares: tuberculoides e indeterminados.4
Es considerada una enfermedad tropical desatendida (ETD), es decir, una enfermedad infecciosa prevalente en áreas tropicales que afecta principalmente comunidades de bajos recursos.5
A lo largo de la historia, su incidencia en México ha variado con tendencia a la disminución con el paso del tiempo, no obstante, en el último año se ha hecho énfasis en un presunto repunte de los casos, referido en noticieros y reportajes nacionales (cuyo origen no ha sido identificado ni comprobado), donde hasta el 7 de agosto del 2023 se tenían registrados 300 casos nuevos en este año, principalmente de tipo multibacilar en los estados de Jalisco, Michoacán, Morelos, Nuevo León, Oaxaca y Yucatán.5
Por todo lo anterior, es relevante hacer una investigación detallada sobre el comportamiento que ha tenido esta enfermedad en México desde los primeros casos registrados, hasta la actualidad, con el objetivo de identificar los cambios que ha tenido su incidencia, prevención y tratamiento a lo largo del tiempo y, en ese sentido, incentivar investigaciones que permitan identificar la veracidad y etiología del presunto aumento reciente de casos.
Antecedentes históricos: mundo
Pueblo egipcio
Los casos comprobables más antiguos se encontraron en momias egipcias que datan del siglo II a.C., hace unos 2200 años. Aun cuando los registros de casos parecidos a lepra más antiguos se encuentran en el papiro de Berlín, que data de tiempos de Ramsés II, algunos autores insisten en que la lepra se originó en la India y fue llevada a Egipto por Alejandro Magno en su ya legendario viaje de exploración y conquista.6
Así mismo, se encuentran citas de pacientes con lepra en los milenios 1 y 1 a. C. En el Antiguo Testamento (1850 a.C.) y en el Nuevo Testamento,
En el libro de los Números, 13,1 aparece lo que podemos asumir como una posible descripción de la lepra. "Cuando tenga uno en su carne alguna mancha escamosa, o un conjunto de ellas, o una mancha blanca, brillante... y se presente así en la piel de la carne la plaga de la lepra, será llevado a Aarón... El sacerdote examinará la plaga y si viere que los pelos se han vuelto blancos y que la parte afectada está más hundida que el resto de la piel, es plaga de lepra". En la Biblia se describen ulceraciones, cicatrices y es muy enfática sobre la evolución crónica la progresión de la enfermedad. Así mismo, las personas que padecían esta enfermedad eran referidos como “enfermos de lepra”, ya que era utilizado como un término despectivo.
Tanaj judio (hebreos)
En el libro de Job, hay una posible referencia de una enfermedad que podría corresponder a la lepra: "Salió Satán de la presencia de Yhavé e hirió a Job con una ulceración maligna desde la planta de los pies hasta la coronilla de la cabeza. Rascábase con un tejón y estaba sentado sobre ceniza!". El nombre hebreo de la enfermedad era "Tsa-rath" o "Zaarath" y posiblemente describía muchas enfermedades de la piel con ese nombre.7
Griegos
Los médicos griegos y más tarde los romanos, continuaron haciendo uso de la palabra lepra para denominar dos enfermedades cutáneas, la mayoría de tipo escamoso y consideradas diferentes.
De ahí surgieron dos enfermedades: la elefantiasis de los griegos y la elefantiasis de los árabes.
De acuerdo con los diferentes países y regiones y con relación a la época, la lepra ha ido tomando diferentes nombres: leontiasis, lepra leonina, lepra de la Edad Media, lacería, mal rojo de Cayena, enfermedad de Crimea, mal de San Lázaro, lepra tuberculosa de Alibert y muchos otros.7
Edad media
Pese a las otras interpretaciones, los médicos medievales no tomaban en cuenta el concepto previamente definido por los griegos ni por los árabes, puesto que se dejaban llevar por el estigma religioso que se le daba a esta enfermedad en la Biblia. Con base en esta concepción se empiezan a considerar este tipo de enfermedades como algo impuro, lo que conllevó al miedo y a la discriminación de los enfermos de lepra pues, para ellos, esta enfermedad era algo que tenía impacto en el alma. De esta manera la Biblia acaba siendo el libro en donde la lepra adquiere mayor importancia histórica.
En la Edad Media, el rey Balduino IV contrajo lepra en su infancia y la padeció el resto de su vida, incluso perdió los dedos de los pies, de las manos y sufrió deformidades en la cara por lo que se le apodó el “rey cerdo”, no obstante, hizo una gran labor e incluso utilizó la enfermedad a su favor ya que, al no tener sensibilidad, era más resistente durante las peleas. Murió a los 24 años por complicaciones de la misma enfermedad.8
Antecedentes históricos: México
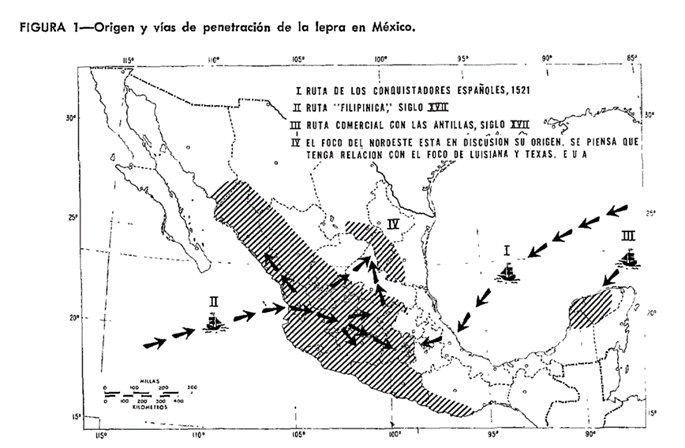
No existen evidencias que sugieran que la lepra sea nativa de América. Algunos autores reconocen a la lepra como una enfermedad traída por los españoles la cual se propagó debido a las relaciones comerciales en el tiempo de la colonia entre México y el archipiélago Filipino en donde se contaba con una alta incidencia de la enfermedad. Sin embargo, otros autores afirman la existencia de lepra en México, previo a la conquista (Figura 1).9
De acuerdo con Hernández,10 la presencia de la lepra en México se puede clasificar en cuatro etapas:
1528-1927: Se caracterizó por la ausencia de prevención, sólo se proporcionaba la atención necesaria a los pacientes, además, se consideraba hereditaria, no contagiosa.
1927-1948: Inicia con la creación del reglamento general para la profilaxis de la lepra. Se realizó el primer censo de lepra en México (1927), así mismo, se establecieron los primeros dispensarios y leprosarios. No obstante, se caracterizó por la persecución y reclusión de enfermos.
1948-1960: Se le nombra la “etapa sulfónica”: una vez descubierta la efectividad de las sulfonas, inicialmente Promin, cuya primera administración en México se dió el 16 de diciembre de 1946. Así mismo inicia un mejor trato hacia los pacientes y se implementó el tratamiento ambulatorio.
1960-1970: Se creó el programa de control de enfermedades crónicas de la piel para encontrar casos de manera más eficiente se implementaron brigadas diagnósticas y medidas de profilaxis.(10)
Se propone una quinta etapa que comprende de 1980 a 2023: Se implementa la poliquimioterapia, se crea la Norma Oficial Mexicana “NOM-027-SSA2-2007 para la Prevención y Control de la Lepra” y se establecen las nuevas normativas mundiales y mexicanas para la vigilancia y manejo epidemiológico.
Siglo XVI-XVIII
Una vez asentada la colonia española en México la lepra empezó a diseminarse por el país. En la actual Ciudad de México este fenómeno se propagó por la presencia de enfermos originarios de África y Europa. En este sentido, Hernán Cortés decidió construir el primer hospital especializado en la atención de pacientes con lepra. No obstante, en 1528, Nuño de Guzmán lo mandó a destruir puesto que se consideraba que estos pacientes contaminaban los cuerpos de agua de la ciudad con su padecimiento.1 No fue sino hasta 1572 que el doctor Pedro López fundó el primer “leprosario”, el Hospital de San Lázaro, destinado a la atención de pacientes con lepra desterrados; este estuvo abierto para la población en general hasta 1862.
Siglo XIX
El Hospital de San Lázaro fue sostenido por el ayuntamiento de la ciudad a partir de 1821, este estuvo abierto para la población en general hasta 1862 cuando se decidió cerrarlo por razones económicas. Ese mismo año se traslada a los enfermos al Hospital de San Pablo, hoy Hospital Juárez I en donde fueron muy mal atendidos.9
Rafael Lucio y Ladislao de la Pascua fueron los dos principales aportadores a la investigación de la lepra durante esta época. Rafael Lucio publicó en 1851 el “Opúsculo sobre el mal de San Lázaro o elefanciasis”, donde se describen alrededor de 41 pacientes con tres presentaciones distintas de lepra: lepra nodular o leonina, lepra antonina o anestésica y lepra manchada de Lucio o lazarina o lepra lepromatosa difusa. Esta última se caracteriza por presentar vasculitis necrotizante aguda.11
Por otro lado, Ladislao de la Pascua, quien fue director del Hospital de San Lázaro desde 1837 hasta 1842, presentó el trabajo “Elefanciasis de los griegos” en la Sociedad Filoátrica en 1843. En este trabajo describe los tres tipos de lepra: tuberculosa, anestésica y la lepromatosa nodular, explicando que estos casos se presentan con manchas rojas y dolorosas que suelen ulcerarse.12 Fue por estas aportaciones tan relevantes que, el 2 de febrero de 1937, se inauguró el dispensario Ladislao de la Pascua.
Siglo XX
El Dr. Jesús González Urueña fue un dermatólogo quien entre 1910 y 1921 presentó el trabajo “Manera de iniciar en México con la profilaxis antileprosa”, estrategia que da pauta a la obligación de los servicios de salud de reportar todos los casos de lepra ante el Departamento de Salubridad.13
En el último trimestre de 1926, se reportaron 528 casos,14 en ese contexto, el primer censo de lepra fue publicado en 1927 donde se reveló la existencia de 1450 enfermos en el país.
En la década de 1930, y gracias a las aportaciones del Dr. Gonzalez Urueña, se implementaron dispensarios, leproserías y preventorios, conformando las famosas “tríadas” en la Ciudad de México y en Guadalajara, ciudades consideradas endémicas en ese entonces. Así mismo, en 1938 se fundó el único leprosario oficial en México, “Pedro López”, en Zoquiapan, Estado de México; actualmente es una unidad de hospitalización aún funcional.
En cuanto al tratamiento se cuenta con dos momentos, la etapa presulfónica y la etapa sulfónica:
Etapa presulfónica: Hasta este momento, en todo el mundo la lepra (específicamente la tuberculosa) se manejaba con aceite de Chamulmoogra. Así mismo, en México se hacía uso de medicamentos que dañaban la salud del paciente, como la plualvarina que causaba consecuencias como ceguera, además se encontraban disponibles otras fuentes como las vacunas, metales, toxoides, colorantes.
Etapa sulfónica: No obstante, en 1941 se descubren las sulfonas y, gracias al Dr. Faget, neumólogo estadounidense, se encontraron resultados efectivos en el tratamiento de la lepra con este grupo de medicamentos, iniciando la era sulfónica, con la implementación terapéutica del Promin, cuya primera dosis intravenosa en México se aplicó el 16 de diciembre de 1946. Posteriormente en 1957 se realizaron múltiples investigaciones para introducir nuevos derivados sulfónicos que pudieran administrarse vía oral como fueron la diazona, promizol, sulfetrone, prometazina.15
Por otro lado, el Dr. Fernando Latapí fue otro dermatólogo quien en 1947 se convirtió en adjunto del Pabellón de Dermatología del Hospital General de México por su gran interés en la atención de pacientes con lepra. Y, más tarde, por denominación del Dr. Jesús González Urueña, se convirtió en director del dispensario Dr. Ladislao de la Pascua.
Dentro de las mayores aportaciones que el Dr. Latapí hizo a la investigación de la lepra, fue el redescubrimiento de la lepra de Lucio donde señaló que se caracterizaba por una “infiltración difusa que nunca se transforma en nódulos”. Así mismo, en 1948 fundó la Asociación Mexicana de Acción contra la lepra A.C. (AMALAC), siendo su presidente hasta 1989, cuando falleció.16 En 1950 se realizó un aproximado de los casos con los que se contaba y se determinó un estimado de 50 000. En 1955 fueron modificados los reglamentos contra la lepra por lo que todos los dispensarios se convirtieron en centros dermatológicos. En 1958, en el informe oficial del seminario de Belo Horizonte, fueron confirmados los datos estimados en 1950, así mismo se determinó que el aislamiento no era una medida eficiente etc.
En 1960, la entonces Secretaría de Salubridad y Asistencia creó el Programa Nacional para el Control de la lepra: identificar el mayor número de casos para darles tratamiento. Se nombró al Profesor Latapí como jefe de la campaña. En este programa se formuló una estrategia en tres etapas geográficas y cronológicas.
Trabajo en zonas de alta endemia en el centro del país (Guanajuato, Querétaro y Michoacán);
Trabajo en el occidente de la República (Jalisco y Colima);
Trabajo en otros estados, como Sinaloa, Nayarit, Guerrero y Morelos, y
Trabajo en el resto del país.
El profesor Latapí organizó brigadas como parte del programa para el control sobre unidades móviles, constituida por un médico, una enfermera y un vehículo. Se realizó este trabajo por tres años y se descubrieron 7252 casos nuevos, mismos que eran tratados con dapsona.9 Posterior a esos tres años continuó el trabajo de secretaría pero disminuyeron el número de brigadas y se integró la lepra dentro de los centros de salud.7
Considerando que solo existía un fármaco capaz de combatir la enfermedad, los microorganismos desarrollaron cierta resistencia al antibiótico, por lo que en 1982, la OMS implementó la poliquimioterapia donde la dapsona se administraría junto con rifampicina y clofazimina en distintas duraciones de acuerdo al tipo de lepra que padeciera cada paciente: para los paucibacilares sería de 6 meses, mientras que para los multibacilares sería de 2 años.13 En 1996, Puebla fue el primer estado de la república sin registros de casos nuevos de lepra y en 1997, el Programa de Reforma del Sector Salud estableció el Programa de Micobacteriosis que implementó estrategias de prevención y control de lepra y de tuberculosis.9 Una vez que este tratamiento logró disminuir la incidencia de la enfermedad de manera importante en los países endémicos, la OMS propuso la erradicación de la lepra para el año 2000, no obstante, en vista de la poca disminución que hubo de casos hasta el año 1998, el objetivo se modificó: se buscaba tener menos de un caso por cada 10 000 habitantes.17 Ese mismo año (1998), México se encontraba dentro de los seis países con mayor incidencia de lepra en América(Figura 2).18
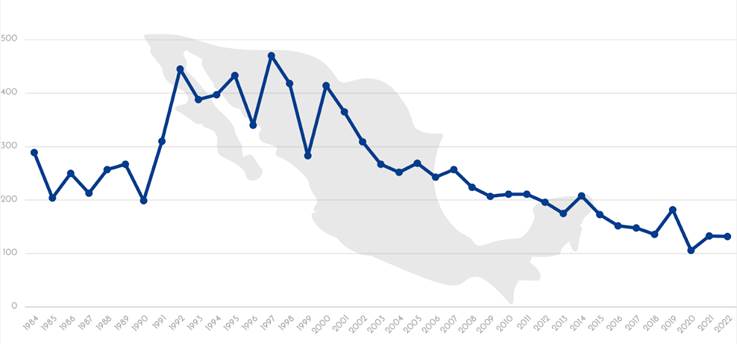
Elaboración Propia con base en Anuario de Morbilidad 1984-2022.6
Figura 2 Casos de lepra registrados desde 1984 hasta 2022
Actualidad
De acuerdo con la Secretaría de Salud, en el periodo 2006-2012 hubo una disminución en el número de casos de lepra en un 24 %, así como un decremento en la incidencia de un 46 % en América, no obstante, México se mantenía como uno de los países con mayor carga de casos (100 o más por año).19,20 En 2007, la enfermedad tenía una incidencia importante en 21 de los 32 estados del país, siendo los de mayor carga (60 %) Sinaloa, Michoacán, Nuevo León, Guerrero y Nayarit. Así mismo, los grupos más afectados eran los hombres (2:1) y las personas de 25 y más años.21 En este sentido, ese mismo año se establece la Norma Oficial Mexicana “NOM-027-SSA2-2007 Para La Prevención y Control de la Lepra”, donde se establece la clasificación de los tipos de lepra, las actividades de promoción, los algoritmos diagnósticos y esquemas de tratamiento a seguir para el control de esta enfermedad de acuerdo con los lineamientos establecidos por la OMS.22 Se establece que el tratamiento continúa siendo la poliquimioterapia: para los casos multibacilares es la rifampicina, clofazimina y dapsona, ya sea de manera mensual o diariamente autoadministrada solo dapsona y clofazimina; mientras que para los casos paucibacilares, es rifampicina y dapsona de manera mensual (6 dosis) o únicamente dapsona de manera diaria (162 dosis).
En el periodo 2011-2020, México tuvo un total de 1708 casos acumulados (manteniendo una mayor prevalencia en el sexo masculino) que, si bien, es una cantidad relativamente baja (<1 caso por cada 10 000 habitantes), aún hubo más de 100 casos cada año, por lo que la OPS (2020).23 sugirió mejorar las estrategias de control y prevención de discapacidad. No obstante, en enero del 2020, la Secretaría de Salud declaró que se habían logrado los objetivos establecidos por la OMS, por ende, se estableció que la lepra se desestimaría como “problema de salud pública”.24
Simultáneamente a estos acontecimientos la OMS estableció la “Estrategia Mundial de Lepra 2021-2030”, cuyo objetivo es “motivar a los países de alta carga a acelerar las actividades al tiempo que obliga a los países de baja carga a completar la tarea no finalizada de hacer historia en la lepra”.25 Este programa tiene cuatro pilares principales sobre los cuales planea cumplir sus objetivos:
“Implementar hojas de ruta integradas de cero lepra en todos los países endémicos;
Ampliar la prevención de la lepra junto con la detección activa integrada de casos;
Manejar la lepra y sus complicaciones y prevenir nuevas discapacidades;
Combatir el estigma y garantizar el respeto de los derechos humanos-”
Así mismo, para lograr la eliminación de la lepra, es decir, lograr “cero infección y enfermedad, cero discapacidades, cero estigma y discriminación”, este plan busca optimizar los recursos ya existentes, así como la vigilancia de contagios y profilaxis como primera instancia para posteriormente, implementar nuevas estrategias diagnósticas, planes de prevención mejorados, así como la introducción de una vacuna, entre otras herramientas.25
Fue así que en 2019, la Dirección General de Epidemiología de México estableció el “Manual de Procedimiento Estandarizados para la Vigilancia Epidemiológica de las Micobacteriosis (Tuberculosis y Lepra)”, donde se plantean las actividades y procedimientos de vigilancia epidemiológica de manera que se pueda prevenir y controlar la diseminación de estas enfermedades. En este documento, uno de los puntos a resaltar es el planteamiento de los principales determinantes sociales “conjunto de factores que pueden ser sociales, políticos, económicos, ambientales y culturales que pueden ejercer una gran influencia en el estado de salud.”, donde se establece que el principal determinante es el nivel socioeconómico bajo “en condiciones de vida insalubres y hacinamiento”. Así mismo, se plantean las acciones preventivas a nivel local, jurisdiccional, estatal y nacional, donde se busca un seguimiento exhaustivo de los casos confirmados, aunado a la clasificación de cada uno de estos, la elaboración de estudios epidemiológicos, identificación de contactos, así como la quimioprofilaxis correspondiente , entre otras medidas de control y vigilancia.
Finalmente, es importante destacar, de acuerdo con la Dirección General de Epidemiología (2023), hasta la semana 41 del año 2023 (8-14 de octubre), se tienen registrados 99 casos a nivel nacional, 60 masculinos y 39 femeninos, datos que confirman que esta patología tiene mayor incidencia en hombres. Así mismo, los estados con mayor número de casos son Sinaloa (15), Michoacán (11), Nuevo León (11), Jalisco (10) y Guerrero (8).
Conclusión
La lepra continúa siendo un problema de salud pública en el mundo ya que si bien la OMS y otras instituciones de salud se han encargado de elaborar estrategias, planes de control y diagnóstico, así como protocolos de vigilancia epidemiológica, persisten los factores de riesgo y diversas determinantes sociales, que, si bien se han intentado cambiar, no es factible por completo debido al contexto socioeconómico de los países en los que la enfermedad se presenta como endémica, por ende, su incidencia se mantiene alta. También es importante tener en cuenta la transparencia de los datos recaudados, pues se pueden encontrar discrepancias entre lo referido a nivel nacional (<100 casos por año) y a nivel mundial (>100 casos cada año), así como considerar que las cifras reportadas dentro del mismo país tienden a ser inconsistentes, a partir de limitaciones de diversas índoles, por lo que las estadísticas presentadas no evidencian la detección del total real de casos. Ahora bien, a lo largo de la historia el manejo que se le ha dado a esta enfermedad se ha modificado de manera eficiente en vista de que actualmente, sí ha habido una disminución importante de casos, mismo que refleja la eficacia de las estrategias diagnósticas, terapéuticas y de control epidemiológico; no obstante, es importante hacer énfasis en la importancia que tiene mantener estas estrategias y tener en cuenta que la enfermedad aún persiste por lo que no se puede mostrar indiferencia ante los nuevos casos. Así mismo se deben implementar nuevas líneas de prevención primaria, así como la continua realización de conferencias, capacitaciones y protocolos de atención, de manera que, eventualmente, se logre erradicar la lepra de México. Finalmente, es relevante que se continúen realizando investigaciones que permitan identificar estas condiciones sociales, económicas, higiénicas y otras características de las comunidades en donde hay una mayor incidencia de lepra, de manera que, al encontrar estrategias de modificación de estas, el número de casos disminuya y se logre una nueva meta: cero lepra en México.











 nueva página del texto (beta)
nueva página del texto (beta)