ANTECEDENTES
La histerectomía es el procedimiento más común en ginecología para tratar enfermedades uterinas benignas:1 miomas, endometriosis, pólipos, prolapso y hemorragias uterinas anormales y algunos padecimientos malignos, como la neoplasia intraepitelial cervical persistente. La prevalencia de la histerectomía varía según el país, alcanza 22.1% en pacientes entre 45 a 64 años,2 mientras que en algunos países de Europa y Latinoamérica las tasas pueden ser del 30 al 40% en ciertos grupos de poblaciones. El acceso quirúrgico puede ser abdominal, vaginal, laparoscópico o robótico y la elección dependerá de la situación médica de cada paciente.3
La histerectomía laparoscópica se asocia con incisiones pequeñas, menor pérdida sanguínea, menos días de hospitalización, reincorporación más rápida a las actividades diarias y mejor calidad de vida en comparación con las otras vías de acceso. Sin embargo, las complicaciones de sangrado, dehiscencia e infección de la cúpula fueron más frecuentes que con la histerectomía abdominal.4
Una revisión sistemática de Cochrane de 2015 concluyó que siempre que sea posible debe preferirse la histerectomía por vía vaginal,5 por sus mejores desenlaces en términos de recuperación y menor morbilidad. Cuando esto no es viable, la vía laparoscópica representa la mejor alternativa porque ofrece ventajas en comparación con el acceso abdominal, aunque con un riesgo ligeramente mayor de lesión ureteral. Cuando la técnica mínimamente invasiva no es posible, la histerectomía abdominal sigue siendo la última opción.
Los estudios recientes indican que la histerectomía por afecciones benignas, sobre todo miomas, representa del 33 al 56% de las intervenciones ginecológicas en México, una tendencia similar a la observada en otros países.6,7,8 Los desenlaces quirúrgicos dependen del tamaño del útero, el IMC, las comorbilidades y la experiencia del cirujano.9,10 La preocupación por los efectos a largo plazo de la histerectomía, junto con las alternativas no quirúrgicas, genera discusión acerca de su necesidad, sobre todo en casos susceptibles de ser tratados conservadoramente, lo que plantea interrogantes de las políticas de salud en México.
Por lo anterior, el objetivo del estudio fue: analizar el panorama de las histerectomías ginecológicas por patología benigna en un hospital público.
MATERIALES Y MÉTODOS
Estudio retrospectivo, descriptivo, observacional y transversal efectuado en pacientes intervenidas para histerectomía por afección benigna en el Hospital de la Mujer de Ciudad Juárez, Chihuahua, entre el 1 de enero de 2021 y el 31 de diciembre de 2023. Criterios de inclusión: pacientes intervenidas para histerectomía, por causa benigna, por cualquier vía de acceso quirúrgico. Criterios de exclusión: pacientes operadas por causas obstétricas o malignas.
Los expedientes los proporcionó el archivo clínico y los datos se capturaron en una hoja de Excel. Las variables de estudio fueron: clínicas, sociodemográficas, indicaciones, tiempo quirúrgico, sangrado transoperatorio, días de estancia hospitalaria y complicaciones. El análisis estadístico fue descriptivo, con cálculo de medidas de tendencia central, frecuencias y porcentajes en variables cualitativas, media y desviación estándar en variables cuantitativas. La información se procesó en el programa SPSS.
RESULTADOS
Se revisaron 345 expedientes de pacientes con indicación para histerectomía. El 85.5% (n = 295) cumplió con los criterios de inclusión. De estos 75.25% (n = 222) fueron por vía abdominal, 16.95% (n = 50) por vía vaginal y 7.80% (n = 23) por vía laparoscópica. La prevalencia de histerectomías, con respecto al total de cirugías practicadas durante el periodo de estudio, fue de 4.45%, distribuidas en 3.35% por vía abdominal, 0.76% por vía vaginal y 0.35% por vía laparoscópica, por cada 100 procedimientos quirúrgicos. Se estimó una proporción acumulada de histerectomía de 50.5 por cada 1000 pacientes atendidas en el hospital durante el periodo de estudio.
En cuanto a las características sociodemográficas y ginecoobstétricas, las pacientes intervenidas mediante histerectomía abdominal y laparoscópica fueron las más jóvenes (44.1 y 43 años, respectivamente). El promedio de edad de las pacientes con histerectomía por vía vaginal, sin prolapso, fue de 49.4 años, mientras que en las operadas mediante histerectomía por vía vaginal, con prolapso, fue de 58.8 años.
Las pacientes intervenidas mediante histerectomía abdominal o vaginal, con IMC de 30.6 y 30.15 kg/m2, respectivamente, correspondieron a obesidad grado I, sin diferencia significativa entre ambos grupos. En contraste, las pacientes operadas mediante laparoscopia reportaron un promedio de IMC de 27 kg/m2 (sobrepeso).
Los años de escolaridad arrojaron diferencias relevantes entre los grupos. Las pacientes con histerectomía abdominal 52.7% (n = 117) solo tenían educación básica, mientras que las del grupo de laparoscopia el 48% (n = 11) habían cursado la educación superior.
En referencia a los hábitos de salud, el 10.2% (n = 30) de las pacientes con histerectomía abdominal eran fumadoras y 27.6% (n = 8) en las del grupo de histerectomía por laparoscopia. Respecto al consumo de sustancias tóxicas, el 10.2% (n = 30) del grupo de histerectomía abdominal reportó consumo de cocaína y clonazepam. Este rubro solo se registró en este grupo.
Las principales indicaciones para la intervención quirúrgica fueron: sangrado uterino anormal secundario a miomatosis uterina 80% (n = 236), prolapso uterino 10.17% (n = 30), adenomiosis 4.07% (n = 12), dolor pélvico crónico 3.06% (n = 9) y poliposis endometrial.
La histerectomía abdominal tuvo el mayor tiempo quirúrgico promedio (115.65 min), mayor sangrado intraoperatorio (1695 mL), más complicaciones (n = 142) y estancia hospitalaria más prolongada (2.8 días). Los accesos para histerectomía laparoscópica o por vía vaginal reportaron menor tiempo quirúrgico (48 a 90 min), menos pérdida sanguínea (~96, -100 mL) y menos complicaciones (7 y 31 casos, respectivamente). Además, el dolor posoperatorio a las 24 horas, según una escala visual análoga, fue más frecuente en histerectomía abdominal (26%) y menor en la laparoscópica (0%) y vaginal (8-18%) donde se consideró a quienes refirieron dolor mayor a 6 de 10. Cuadro 1
Cuadro 1 Diferencias en tiempo quirúrgico, sangrado intraoperatorio, complicaciones, estancia hospitalaria y dolor posoperatorio a las 24 horas en sus diferentes vías de acceso
| Histerectomía por laparotomía (histerectomía abdominal) | Histerectomía por laparoscopia | Histerectomía por vía vaginal | ||
| Sin prolapso (n = 12) | Con prolapso (n = 38) | |||
| Tiempo quirúrgico (min) | 115.65 (DE ± 45.39) | 90 (DE ± 25) | 48.3 (DE ± 14.48) | 74.86 (DE ± 20.87) |
| Sangrado tranquirúrgico (mL) | 1695 (DE ± 645.7) | 96.1 (DE ± 279.47) | 96.6 (DE ± 7.45) | 100 (DE ± 151) |
| Complicaciones | 142 | 7 | 6 | 25 |
| Estancia hospitalaria (días) | 2.8 (DE ± 0.82) | 2 (DE ± 0.58) | 2 (DE ± 0.22) | 2.08 (DE ± 0.27) |
| Dolor posoperatorio a las 24 horas Sí No |
58 (26.13% ) 164 (73.87 % ) |
0 23 (100%) |
1 (8.33%) 11 (91.67 %) |
7 (18.42%) 31 (81.58 %) |
Del total de histerectomías analizadas (n = 295) se registró una frecuencia global de complicaciones intraoperatorias del 61.01% (n = 180). El 9.44% (n = 17) fueron intrahospitalarias en pacientes con histerectomía abdominal; las más frecuentes fueron las lesiones vesicales 3.9% (n = 7), ureterales 3.3% (n = 6) y perforaciones intestinales 1.1% (n = 2). En referencia a la necesidad de cambios en la vía de acceso en el grupo de histerectomía laparoscópica se documentó 0.56% (n = 1) a laparotomía debido a una falla técnica en la torre de laparoscopia antes del inicio del procedimiento. En el grupo de histerectomía vaginal no se reportaron complicaciones mayores.
Las complicaciones posoperatorias fueron más frecuentes que las intraoperatorias. En el grupo de histerectomía abdominal se registraron 7.5% (n = 12) casos de infección de herida quirúrgica, con aislamientos de Escherichia coli, Staphylococcus aureus y Enterobacter spp. También se reportaron 13.75% (n = 22) episodios de dolor posoperatorio y 22.5% (n = 36) requirieron hemotransfusión, con volúmenes de sangrado documentados que alcanzaron hasta 1695 mL. En contraste, las pacientes con histerectomía por laparoscopia o por vía vaginal reportaron menor frecuencia de complicaciones posoperatorias.
Se registraron 7.78% (n = 14) casos de rehospitalización y 3.89% (n = 7) de reintervenciones en el total de pacientes estudiadas. En el grupo de histerectomía por laparoscopia se documentaron siete complicaciones posoperatorias, entre ellas hemorragia de la cúpula vaginal, sangrado quirúrgico, una reintervención y un evento vascular cerebral isquémico. En el grupo de histerectomía por vía vaginal, sin diagnóstico de prolapso, las complicaciones fueron: infección de herida quirúrgica e incontinencia urinaria. Entre las pacientes con prolapso, operadas por vía vaginal, se reportaron 23 casos con complicaciones posoperatorias; las más frecuentes fueron: incontinencia urinaria (n = 8), rehospitalización (n = 4), infección de herida quirúrgica (n = 3) y dispareunia (n = 3). Figuras 1,2y3
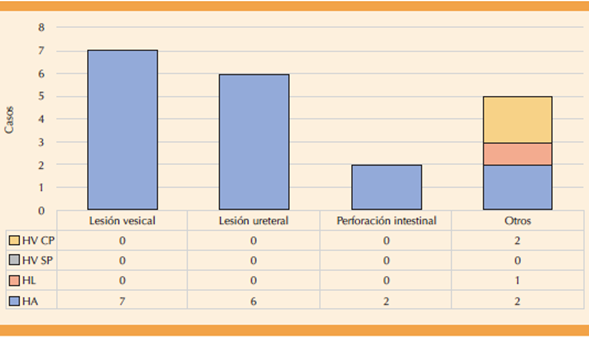
Figura 1 Complicaciones intraoperatorias más frecuentes en pacientes histerectomizadas por vía abdominal. HA: histerectomía abdominal; HV: histerectomía vaginal, SP: sin prolapso, CP: con prolapso; HL: histerectomía laparoscópica.
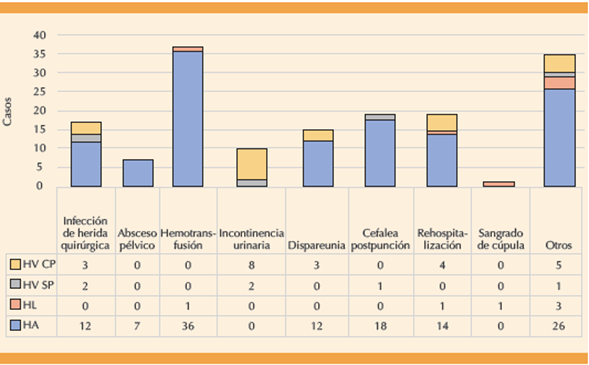
Figura 2 Complicaciones posoperatorias más frecuentes en pacientes histerectomizadas por vía abdominal. HA: histerectomía abdominal; HV: histerectomía vaginal, SP: sin prolapso, CP: con prolapso; HL: histerectomía laparoscópica.
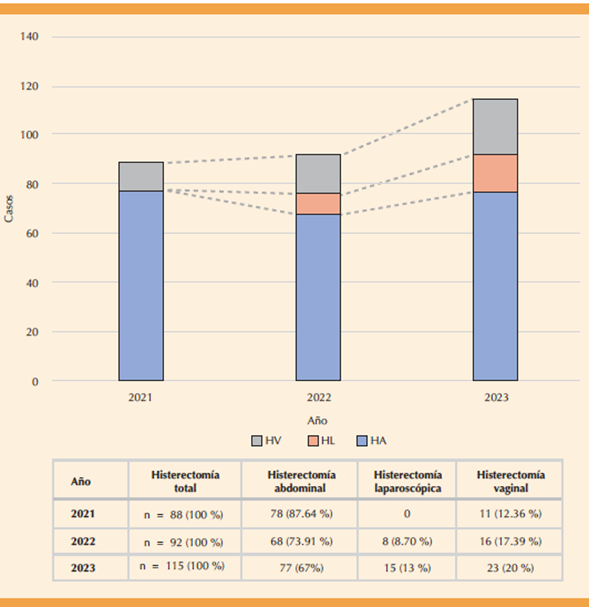
Figura 3 Distribución anual de las técnicas de histerectomía según la vía de acceso. Disminución progresiva en la práctica de la histerectomía por vía abdominal, paralelamente, las técnicas mínimamente invasivas mostraron un incremento constante. HA: histerectomía abdominal; HV: histerectomía vaginal; HL: histerectomía laparoscópica.
DISCUSIÓN
El estudio evidencia que la histerectomía abdominal sigue siendo la vía de acceso más recurrida para tratar las afecciones uterinas benignas, a pesar de la mayor tasa de complicaciones trans y posoperatorias, de sangrado y de estancia intrahospitalaria, comparada con la vía vaginal y las técnicas de mínima invasión; esto, quizá debido a diversos factores institucionales: disponibilidad de recursos y la experiencia del equipo quirúrgico, factores culturales o por la complejidad de los casos.11,12,13
En el análisis de las principales indicaciones para la histerectomía sobresalió la miomatosis uterina, con 80% de los casos. Este hallazgo es consistente con lo registrado en la bibliografía reciente, donde estudios como el de Buderath y su grupo reportan que la miomatosis uterina constituye más del 70% de las indicaciones para histerectomía por patología benigna en diversos contextos clínicos.14
La histerectomía por laparoscopia, o por vía vaginal, reporta menos complicaciones posoperatorias. Quizá una de las principales razones por las que la histerectomía abdominal es más frecuente en hospitales públicos que en privados se deba a la falta de acceso a tecnologías avanzadas y capacitación especializada.15,16
Otro hallazgo relevante del estudio fue la distribución de las vías de acceso utilizadas. Se identificó una preferencia creciente por los procedimientos menos invasivos debido a sus ventajas asociadas de menor dolor posoperatorio y recuperación más rápida.17,18 A pesar de ello, la persistencia de procedimientos por vía abdominal en 2023 subraya la necesidad de fortalecer la adopción de enfoques quirúrgicos modernos y mínimamente invasivos, cuando las condiciones clínicas lo permitan.19,20
Por lo que se refiere a los perfiles sociodemográficos, el promedio de edad mayor en las pacientes con histerectomía vaginal refleja que esta vía de acceso se asocia, principalmente, con prolapso uterino, un problema frecuente en las pacientes posmenopáusicas. La incidencia de prolapso uterino es notablemente mayor en pacientes mayores de 60 años, lo que resalta la relación directa entre envejecimiento y riesgo de prolapso, lo que coincide con lo aquí comunicado.19,20 La media de edad más baja observada en los procedimientos por vía abdominal podría estar relacionada con factores clínicos: tamaño del útero, antecedentes de cirugías abdominales y las adherencias.
En cuanto a las comorbilidades, el 51.52% de las pacientes no tenían antecedentes relevantes, lo que sugiere un estado de salud relativamente favorable. La obesidad implica una serie de comorbilidades que pueden complicar los tratamientos intra y posoperatorios de las pacientes. Los efectos adversos, como la infección del sitio quirúrgico, los fenómenos tromboembólicos o complicaciones de la herida quirúrgica son más frecuentes en pacientes obesas, sobre todo en las de obesidad tipo II o mayor (IMC mayor de 35 kg/m2) y en las que además tienen asociado un síndrome metabólico.21,22
Si bien se registraron comorbilidades como hipertensión arterial y diabetes mellitus en la población estudiada, no se analizó su relación con la vía quirúrgica ni con los desenlaces perioperatorios, por lo que no pueden establecerse conclusiones al respecto.
Desde el punto de vista clínico, estas comorbilidades representan factores de riesgo importantes en cualquier procedimiento quirúrgico. En pacientes hipertensas se ha documentado una mayor incidencia de hemorragias posoperatorias y complicaciones cardiovasculares que pueden incrementar la mortalidad perioperatoria. En el caso de la diabetes, un control glucémico inadecuado durante el perioperatorio puede afectar la respuesta inmunológica, elevar el riesgo de infecciones y retrasar la recuperación, lo que se traduce en estancias hospitalarias más prolongadas.23,24
Existen otros estudios que concluyen que las mujeres mayores de 60 años tienen más riesgo de complicaciones quirúrgicas durante y después de la histerectomía: infecciones, hemorragias, complicaciones anestésicas y recuperación posoperatoria más lenta.25,26 En otros reportes se destaca que las pacientes con antecedentes de cirugías abdominales tienen mayor riesgo de sufrir complicaciones: perforación de órganos adyacentes y mayor dificultad durante la intervención debido a las adherencias, además de asociarse con un tiempo operatorio más prolongado. Los miomas mayores de 10 cm de diámetro son más susceptibles a las hemorragias intraoperatorias, lesiones de órganos adyacentes, principalmente vejiga, uréteres, colon y mayor requerimiento de transfusión sanguínea, tiempos operatorios más largos y mayor necesidad de procedimientos adicionales para resolver las complicaciones intraquirúrgicas.27,28
Las complicaciones trans y posoperatorias fueron más frecuentes en la histerectomía abdominal, sobre todo infecciones de la herida quirúrgica y dolor posoperatorio. En cuanto a las transfusiones de hemocomponentes, se registraron 38 casos en pacientes con acceso abdominal y solo un caso en el grupo de histerectomía laparoscópica, lo que refleja la mayor invasividad y pérdida sanguínea asociadas con el acceso abdominal.
El tamaño del útero y la coexistencia de miomas no constituyen una contraindicación absoluta para la histerectomía laparoscópica, pues lo decisivo es la experiencia del equipo quirúrgico. De manera similar, en casos de endometriosis o cirugías previas, la elección de la vía de acceso debe fundamentarse en la valoración clínica individual y la pericia del cirujano. Estos hallazgos subrayan la importancia de la capacitación del personal médico en técnicas mínimamente invasivas, con el propósito de mejorar los desenlaces quirúrgicos.
La histerectomía abdominal es la opción primaria en ciertos casos clínicos complejos donde otras técnicas quirúrgicas podrían representar mayores riesgos o no ser viables. Tres situaciones comunes en las que se elige esta técnica son: 1) miomas que superan los 10 cm; 2) múltiples miomas porque permite un mejor control del sangrado y su extracción completa; 3) ubicación que dificulta el acceso laparoscópico o vaginal. Las pacientes con cirugías abdominales previas, cesáreas o tratamiento de endometriosis pueden tener adherencias importantes que complican el acceso por mínima invasión, pero permite una mejor maniobrabilidad para disecar las adherencias y evitar daños a órganos vitales.29,30 En etapas avanzadas de cáncer ginecológico, con diseminación a órganos cercanos, la histerectomía abierta ofrece una mayor visibilidad para una resección completa, incluida la remoción de estructuras afectadas, lo que mejora los desenlaces oncológicos.31,32
La histerectomía supracervical y la robótica son alternativas quirúrgicas utilizadas en la cirugía ginecológica, cada una con sus ventajas según las indicaciones clínicas. La histerectomía supracervical implica la extracción del útero y dejar el cuello uterino, lo que puede ser benéfico para pacientes que prefieren conservar la función cervical, aunque hay mayor riesgo de afecciones cervicales en el futuro. En este estudio se observó que en enfermedades benignas todos los procedimientos fueron mediante histerectomía total. En esta unidad médica la histerectomía supracervical solo se indica por causas obstétricas, aunque no sea una indicación absoluta.
La cirugía robótica se reserva para intervenciones más complejas, con importantes distorsiones de la anatomía, especialmente en pacientes en quienes se sospechan adherencias pélvicas significativas; por ejemplo, con endometriosis profunda, enfermedad inflamatoria pélvica, abscesos pélvicos, úteros mayores de 14 cm, miomectomías previas o antecedente de embolización de arterias uterinas, entre otros. En pacientes en quienes la disección que se requiere es muy fina, la tecnología robótica brinda excepcionales ventajas, sobre todo en la visualización y el avance en el desempeño operatorio.33,34 En esta unidad médica no se cuenta con esta vía de acceso pero sí con, al menos, un médico adscrito capacitado.
Una de las limitaciones del estudio es el diseño retrospectivo que implica el riesgo de sesgos por registro incompleto, así como la falta de seguimiento a largo plazo. Además, no haber practicado un cálculo estadístico por priorizar la descripción de la casuística del hospital.
CONCLUSIÓN
La histerectomía abdominal es la técnica más practicada en pacientes con patología benigna del útero, a pesar de las ventajas de las técnicas menos invasivas. Los accesos menos invasivos implican capacitación, infraestructura y estandarización de protocolos quirúrgicos. Lo encontrado en este ensayo resalta la importancia de fortalecer la formación quirúrgica en técnicas menos invasivas en el sistema público de salud y la necesidad de investigaciones futuras con un enfoque prospectivo, comparativo y con seguimiento a largo plazo que permita establecer recomendaciones clínicas sólidas basadas en la evidencia.











 nueva página del texto (beta)
nueva página del texto (beta)


