ANTECEDENTES
El cuello uterino integra dos tareas importantes pero opuestas durante el embarazo: la de barrera mecánica que mantiene al feto durante nueve meses y la de una estructura compatible que se dilata para permitir el parto. En mujeres nulíparas mide, aproximadamente, 3 a 4 cm de largo y 2.5 a 3 cm de diámetro.1 Durante el embarazo, el cuello uterino permanece cerrado conforme el feto crece y se distiende la cavidad uterina, para disminuir la presión intraamniótica, una acción crítica que ayuda a prevenir el parto prematuro. Durante el embarazo, en forma continuada, la longitud cervical disminuye, mientras que el diámetro exterior aumenta conforme se aproxima el fin de la gestación. 1
Los colágenos tipos I (70 %) y III (30%) son los componentes predominantes de la matriz extracelular del cuello uterino. Las colagenasas de la familia de las metaloproteinasas de matriz degradan el colágeno, suavizan el cuello uterino (un proceso llamado remodelación cervical) y lo preparan para la dilatación y el parto. 2
En la comprensión de los mecanismos de remodelación cervical se ha centrado un esfuerzo significativo en comprender cómo los cambios en la microestructura cervical (estructura) durante el embarazo resultan en cambios en las propiedades mecánicas (función). 1
La medición de la longitud cervical con ultrasonido es el predictor más preciso de trabajo de parto pretérmino espontáneo y de aplicación común en todo el mundo para predecir riesgo en el embarazo. 3 Sin embargo, a la fecha no existe un método adecuadamente validado que prediga el inicio del trabajo de parto en gestaciones a término. Esto tiene una especial importancia en pacientes con antecedente de cesárea debido a su alta probabilidad de que su desenlace obstétrico sea una cesárea de repetición.
En la última década, la tasa de cesáreas alcanzó el 31% en Estados Unidos. Uno de los principales contribuyentes a este fuerte aumento fue la disminución en la tasa de nacimientos por parto después de una cesárea (VBAC, por sus siglas en inglés: Vaginal birth after cesarean), que alcanzó el 6.5% en 2006. Sin embargo, según la bibliografía, la tasa de éxito de VBAC debería estar entre 60 y 80%.4
Si no hay contraindicaciones, las mujeres con cicatriz uterina deben considerar tener un parto en lugar de cesárea. 5Por lo tanto, predecir la probabilidad de un nacimiento vaginal exitoso, posterior a una cesárea, es decisivo para tomar las medidas adecuadas. 5
En un estudio llevado a cabo en la Universidad Católica de Corea reportaron el valor predictivo de la longitud y volumen cervical al correlacionar el inicio del trabajo de parto en mujeres con antecedente de cesárea previa. Concluyeron que, aproximadamente, entre el 73.6 y el 75.5% de las mujeres que optan por un parto después de una cesárea lo tendrán. 6
Rizzo y su grupo también informaron la correlación entre la longitud cervical y el parto después de una cesárea, la razón de momios ajustada (ORa) fue: 0.82; IC95%: I0.54-0.98, y el 70.8% tuvieron partos exitosos. 7
En otro estudio prospectivo de Egipto, la longitud cervical fue significativamente más corta entre las pacientes con parto que entre las de cesárea (p < 0.001) y concluyeron que la medición de la longitud cervical prenatal predijo la vía de nacimiento y las semanas de gestación en la que se registró el parto. Recomendaron el asesoramiento a las pacientes con respecto al modo de nacimiento. 8
En pacientes con embarazo a término, la medición de la longitud cervical se ha limitado a la predicción del parto espontáneo en embarazos prolongados y, también a la predicción de una inducción exitosa del parto. Son escasos los estudios en los que se determine el inicio del trabajo de parto en pacientes con antecedente de cesárea y con medición de la longitud cervical en los tres trimestres. 9
Por lo anterior, el objetivo del estudio fue: determinar si la longitud cervical, medida por ultrasonido endovaginal en el tercer trimestre de la gestación, permite estimar el tiempo para el inicio del trabajo de parto en pacientes con cesárea previa y feto único, con el propósito de favorecer el nacimiento por parto y evaluar las diferencias de las mediciones en los distintos trimestres de la gestación.
MATERIALES Y METODOS
Estudio prospectivo, longitudinal, analítico, de tipo cohorte efectuado en pacientes embarazadas atendidas entre enero de 2022 y diciembre de 2023 en el Hospital Central Sur de Alta Especialidad de PEMEX. A todas se les midió la longitud cervical por medio de ultrasonido transvaginal en por lo menos dos ocasiones, en los tres trimestres de la gestación.
Criterios de inclusión: Pacientes embarazadas, con feto único, con antecedente de una cesárea transversal baja, tipo Kerr, derechohabientes de PEMEX, con dos mediciones de longitud cervical: en el primero y segundo trimestre y a partir de las 35 semanas de gestación hasta el inicio del trabajo de parto.
Criterios de exclusión: Pacientes embarazadas con feto con alguna malformación o cromosomopatía incompatible con la vida o de mal pronóstico fetal y que requirieron interrupción del embarazo previo a la semana 37 de gestación; con ruptura prematura de membranas, con cualquier contraindicación para el parto o condición materna o fetal que pudiera afectar el modo de parto: muerte fetal, diabetes, hipertensión, restricción del crecimiento intrauterino u oligohidramnios.
Criterios de eliminación: Pacientes embarazadas que en el transcurso del estudio perdieron la vigencia de ser derechohabientes y no se atendió la finalización del embarazo en los servicios de salud de PEMEX.
Se midió la longitud cervical mediante ultrasonido con transductor endovaginal, apegada a los protocolos para medición de longitud cervical de la Fetal Medicine Foundation. 10
El seguimiento obstétrico se continuó de manera habitual hasta la conclusión del embarazo, independientemente de la vía de finalización (cesárea o parto). Para el análisis estadístico se emplearon pruebas de normalidad. Se aplicó la prueba de ANOVA para estimar diferencias de las medias de longitud cervical de los tres diferentes grupos de mediciones, con aplicación previa de la prueba de homogeneidad de las varianzas de Levene. Para determinar los puntos de corte de sensibilidad y especificidad de la tercera medición de la longitud cervical y el inicio o no de trabajo de parto se obtuvieron curvas ROC. Para el análisis estadístico se utilizó el programa SPSS versión 25.
El protocolo fue aprobado por el Comité de Ética en Investigación del Hospital Central Sur de Alta Especialidad de PEMEX con número 55-2022. Las pacientes firmaron el consentimiento informado elaborado para los fines de la investigación.
RESULTADOS
Se estudiaron 38 pacientes con media de edad de 33.3 años (DE 4.767), con media de embarazos de 2.18 (DE ± 0.926). El índice de masa corporal promedio fue de 27.57 (DE ± 3.718). El promedio de peso durante la primera medición de la longitud cervical fue 68.3 kg (D1). Cuadro 1
Cuadro 1 Datos demográficos
| Datos | n | Mínimo | Máximo | Media | Desviación estándar |
| Edad | 38 | 22 | 42 | 33.39 | ± 4.722 |
| Semanas de gestación1 | 38 | 9 | 30 | 16.84 | ± 5.049 |
| Semanas de gestación2 | 38 | 18 | 38 | 28.81 | ± 5.963 |
| Semanas de gestación3 | 38 | 35 | 40 | 37.45 | ± 1.032 |
| Embarazos | 38 | 1 | 4 | 2.18 | ± 0.926 |
| Partos | 38 | 0 | 3 | .24 | ± 0.675 |
| Abortos | 38 | 0 | 2 | 0.47 | ± 0.687 |
| Longitud cervical1 | 38 | 27 | 46 | 38.05 | ± 4.915 |
| Longitud cervical2 | 32 | 24 | 44 | 33.56 | ± 4.866 |
| Longitud cervical3 | 38 | 20 | 35 | 27.89 | ± 4.323 |
| Tiempo a la resolución | 38 | 1 | 15 | 7.26 | ± 4.38 |
| Inicio del trabajo de parto | 38 | 1 | 2 | 1.42 | ± 0.500 |
| IMC | 38 | 19 | 35 | 27.57 | ± 3.718 |
| Capurro | 38 | 37 | 41 | 38.71 | ± 0.927 |
| Silverman | 38 | 0 | 0 | .00 | ± 0.000 |
| Peso al nacer | 38 | 2185 | 4010 | 3094.84 | ± 425.064 |
| Cesáreas | 38 | 0 | 1 | .45 | ± 0.504 |
Para las semanas de gestación de las mediciones de la longitud cervical se encontró una distribución normal, con una significación del 0.049. Las variables de medición 1, 2 y 3 de longitud cervical tuvieron una distribución normal (0.036, 0.035 y 0.003, respectivamente). Cuadro 2
Cuadro 2 ANOVA de longitud cervical por trimestres
| Datos | Suma de cuadrados | Grados de libertad | Media cuadrática | F | Significancia |
| Primera medición | 889.329 | 36 | 25.09 | 0.448 | 0.508 |
| Segunda medición | 698.167 | 29 | 24.53 | 0.457 | 0.505 |
| Tercera medición | 674.167 | 36 | 16.55 | 5.769 | 0.022 |
Cuadro 3 Sensibilidad y especificidad de diferentes longitudes cervicales
| Positivo si es menor o igual que | Sensibilidad | Especificidad |
| 19.00 | .000 | .000 |
| 20.5 | .091 | .000 |
| 21.50 | .091 | .063 |
| 22.50 | .227 | .063 |
| 24.00 | .273 | .063 |
| 26.00 | .455 | .188 |
| 27.50 | .545 | .313 |
| 28.50 | .727 | .375 |
| 29.50 | .773 | .375 |
| 30.5 | .864 | .500 |
| 31.50 | .909 | .625 |
| 33.00 | .955 | .750 |
| 34.5 | .955 | .813 |
| 36.0 | 1.000 | 1.000 |
El promedio en la primera medición fue a las 16.70 semanas (DE ± 4.993). La segunda, fue 29.64 (DE ± 6.160) y la última a las 37.38 semanas de (DE ± 1.045). La media de la primera medición de la longitud cervical fue 38.05 mm (DE ± 4.915), la segunda 33.56 mm (DE ± 4.866) y la tercera 27.89 mm (DE ± 4.323). Después de la última medición, el promedio de tiempo a la finalización del embarazo fue de 7.27 días (DE ± 4.094). La media de las semanas a la finalización fue de 38.47 (DE ± .878).
La prueba de Levene de homogeneidad de las varianzas demostró significación estadística (p = 0.022) para la tercera medición de la longitud cervical, lo que mostró que la variancia fue semejante en la población; por eso los resultados son confiables.
En las pacientes del estudio se obtuvo 68% más de probabilidad de iniciar el trabajo de parto. Con la prueba de la χ2 el valor fue de 4.877 con una p = 0.027, y un RR de 2.32; IC95%: 1.77-5.29.
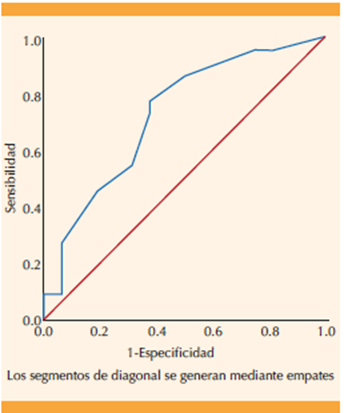
Para determinar la mejor sensibilidad para longitud cervical e inicio del trabajo de parto a siete días se obtuvieron curvas COR. Se encontró un área bajo la curva de 0.726; IC95%: 0.559-0.893; p = 0.019. (Figura 1) Se determinó que una medición de la longitud cervical posterior a la semana 37 menor de 28.5 mm tuvo una sensibilidad de 72% y especificidad del 37% para inicio de trabajo de parto en los próximos siete días.
DISCUSIÓN
La Organización Mundial de la Salud estima que la tasa ideal de cesárea debiera ser menor al 15%.7 Sin embargo, un estudio mexicano de Lamadrid-Figueroa y colaboradores estimó que del 2018 al 2019 se registró una tasa de cesáreas del 48.8%.11
Los autores que buscaron estrategias para evitar la cesárea de repetición encontraron que el conocimiento de sus indicaciones más frecuentes puede ayudar a evitar su práctica innecesaria. En un estudio de Ramírez y coautores se encontró que los grupos 1, 2 y 5 de la clasificación de Robson son los que corresponden a la indicación obstétrica más frecuente de la cesárea. 12 En particular, el grupo 5 de Robson incluye a las pacientes multíparas con al menos una cicatriz uterina previa (antecedente de cesárea previa) y sin inicio del trabajo de parto. 12
Una estrategia que podría disminuir la tasa de cesáreas, particularmente en el grupo 5 de Robson, es la medición de la longitud cervical por ultrasonido endovaginal con la finalidad de predecir quiénes iniciarán, espontáneamente, el trabajo de parto. Yun Sung Jo y su grupo midieron la longitud cervical en mujeres con embarazo de 36 a 40 semanas y encontraron que 15 mm de longitud cervical tienen una sensibilidad de 97.7% y un valor predictivo positivo del 88.7% para inicio del trabajo de parto espontáneo en siete días. 6 En otro estudio prospectivo de pacientes con cesárea previa y que deseaban parto encontraron que el 84% de las pacientes con longitud cervical menor de 28 mm lo consiguieron. 4 También Rizzo y su equipo demostraron que una longitud cervical corta, cercana al término del embarazo, se asocia con inicio inminente del trabajo de parto espontáneo en pacientes con y sin antecedente de cesárea. 7
Dakshnamurthy y colaboradores también estudiaron la correlación entre la longitud cervical y el desencadenamiento del trabajo de parto, y observaron que las pacientes con una longitud cervical menor de 3 cm tenían una duración más corta del trabajo de parto, en comparación con quienes tenían una longitud cervical mayor de 3 cm. 13
El hallazgo del estudio aquí publicado coincidió con la investigación de Tan y colaboradores, quienes informaron que la medición transvaginal de la longitud cervical tenía una sensibilidad superior para predecir el inicio del trabajo de parto. 14 En el ensayo de Kanwar y coautores concluyeron que la medición de la longitud cervical, por ecografía transvaginal, proporciona una mejor predicción del parto normal. 15
Comas y colaboradores encontraron que en pacientes con cesárea previa la medición de la longitud cervical y la distancia cabeza-perineo al término se asocian con la vía de elección para el nacimiento. 16
En nuestro estudio se encontraron resultados similares a los publicados en la bibliografía; es decir, una medición de la longitud cervical menor a 28 mm tiene una sensibilidad del 72%, con una especificidad del 37% para inicio del trabajo de parto a los siete días. La prueba de ANOVA para longitud cervical de los tres trimestres es estadísticamente significativa para la medición en el tercer trimestre, en comparación con los dos trimestres previos. El área bajo la curva fue de 0.726, con IC95%: 0.559-0.893); p = 0.019, con un resultado estadísticamente significativo.
Una fortaleza de este estudio es la evaluación de los cambios en la longitud cervical durante los tres trimestres del embarazo (al menos dos trimestres). En contraste con nuestro estudio, diversos autores reportan, en pacientes con cesárea previa, la longitud cervical solo en el tercer trimestre, como Beloosesky, Rizzo y Comas y sus correspondientes coautores.4,7,16 Esto permitió evaluar los cambios a lo largo del embarazo y puede demostrar que en el tercer trimestre existe una correlación entre la longitud y el inicio del trabajo de parto a siete días.
Una de las debilidades del estudio es la escasa cantidad de casos, por lo que es necesario emprender estudios con mayor población y multicéntricos en las unidades médicas de PEMEX para tener mejores posibilidades de la utilización de este método y tratar de disminuir la frecuencia de cesáreas
CONCLUSIONES
La medición de la longitud cervical en pacientes con el antecedente de una cesárea puede ser un valor predictor para el inicio del trabajo de parto y así disminuir el riesgo de repetir una cesárea. En el estudio aquí publicado se indicaron que los puntos de corte a las 37 semanas menores a 0 = 28 mm tienen una alta sensibilidad (72%) para predecir el inicio del trabajo de parto a siete días. La medición de la longitud cervical en el tercer trimestre difiere, significativamente, de los dos primeros trimestres, dando sustento a que podría utilizarse en la clínica para determinar a las pacientes con condiciones obstétricas y médicas que permitan el trabajo de parto y evitar una cesárea de repetición.











 nueva página del texto (beta)
nueva página del texto (beta)