Antecedentes
La linfadenectomía es una parte integral de la cirugía oncológica resectiva que hace posible estadificar, resecar la carga tumoral, organizar grupos de riesgo, planear el tratamiento y precisar el grado de progresión sistemática de la enfermedad. En la oncología ginecológica se carece de estandarización en el tratamientoestadificación de la linfadenectomía pélvica y retroperitoneal consecuencia de la diversidad de reportes de distintos centros oncológicos y autores.
La linfadenectomía pélvica es la resección de todo el tejido graso-linfático de las áreas periféricas a los vasos arteriales y venosos; es decir, de las áreas linfoportadoras de ganglios locorregionales y de tránsito, sitios de poblaciones celulares de respuestas inmunológica y donde, ocasionalmente, son asiento de micro y macrometástasis.
La linfadenectomía paraaórtica o retroperitoneal es la resección de todo el tejido linfático de la región periaórtica intercavoaórtica y pericaval infrarrenal hasta la bifurcación de la aorta y cava en los vasos pélvicos. En esta área la linfadenectomía retroperitoneal puede dividirse en dos niveles, superior o inferior, tomando como límite la implantación de la arteria mesentérica inferior, y con los límites superior de borde inferior de los vasos renales y el límite inferior en la bifurcación de los vasos iliacos, los límites laterales están marcados por los uréteres derecho e izquierdo, respectivamente, en su borde medial.1
La identificación de la infiltración tumoral micro-macroscópica en el estudio histopatológico de los ganglios retroperitoneales en la etapificación, otorga plan terapéutico y define las variables predictivas.2
La linfadenectomía pélvica y paraaórtica en pacientes con cáncer de ovario se asocia con incremento en el intervalo libre de supervivencia y supervivencia global, reportado en algunas series. La linfadenectomía sistemática en cáncer de endometrio (endometroide) en estadios IA G3, II y III ayuda a identificar grupos de riesgo y permite incrementar el control de la enfermedad; además de identificar grupos reales de alto, mediano y bajo riesgo.3,4
En cáncer cervical en etapa IB-IIA está indicada la resección sistemática del tejido linfático retroperitoneal y pélvico con sospecha o desconocimiento de afectación ganglionar maligna en esta topografía. En enfermedad maligna del ovario cuando es factible la resección de todo el tejido maligno e indispensable la disección ganglionar pélvica y retroperitoneal para la estadificación adecuada y resecar verdaderamente toda la enfermedad maligna, con excepción de neoplasias mucinosas, donde no hay ventaja con la linfadenectomía.5
En el servicio de Oncoginecología del Hospital de Ginecoobstetricia 4 del IMSS se efectúa una evaluación sistemática de los ganglios retroperitoneales y pélvicos en las neoplasias malignas susceptibles de tratamiento quirúrgico, sea para evaluación y control locorregional o solo para control estadificación ganglionar acorde con las guías de tratamiento nacionales e internacionales de enfermedades malignas oncoginecológicas, desde hace siete años hasta el momento, con morbilidad mínima.
Esta revisión tiene como objetivos demostrar la pertinencia y ventajas de la estadificación ganglionar retroperitoneal en las distintas neoplasias malignas ginecológicas. Se mencionarán por patología; es decir: ovario, cuello uterino y endometrio, la ventaja de esta estadificación, además de mostrar la experiencia inicial de este procedimiento terapéutico y diagnóstico-estadificador en el Hospital de Ginecoobstetricia 4 del IMSS.
También se propone un modelo de estadificación ganglionar retroperitoneal con seis niveles, en donde según la etapa, neoplasia ginecológica, subtipo histopatológico y grado de la enfermedad se construirá un modelo predictivo que tiene como propósito limitar la linfadenectomía retroperitoneal sistemática y solo realizar niveles y grupos específicos de resección ganglionar al momento de practicar una cirugía estadificadora de neoplasias ginecológicas oncológicas.
Estudios de imagen que exploran los ganglios retroperitoneales
Por desgracia, ningún método de imagen actual tiene una sensibilidad alta para demostrar metástasis retroperitoneales ganglionares en pacientes con cáncer cervicouterino etapa IB2-IVA. La TAC tiene una sensibilidad de 67 a 80%. La resonancia magnética no mejora mucho este porcentaje y la tomografía por emisión de positrones deja 15% de falsos positivos y negativos.6,7
La estatificación preoperatoria del retroperitoneo efectuada con PET-TC (tomografía por emisión de positrones asociada con tomografía axial computada) mejora la evaluación pretratamiento del cáncer cervicouterino en etapas potencialmente controlables mediante cirugía (IA1, IA2, IB1, IB2, algunos IIA) porque identifica las lesiones metastásicas retroperitoneales ganglionares, pero existe 8 a 10 % de enfermedad en esta topografía que no identifica ganglios positivos patológicos y deja una ventana de subestadificación y tratamiento subóptimo en estas pacientes.8
Identificación de las variables biológicas obtenidas por la linfadenectomía retroperitoneal
La demostración de enfermedad ganglionar retroperitoneal positiva a metástasis de cáncer ginecológico, como resultado de la linfadenectomía sistemática, cambiará el estadio de la enfermedad, el resultado, y modificará los planes de tratamiento. Las pacientes con este hallazgo patológico tendrán menos periodo libre de progresión y supervivencia que las pacientes con enfermedad ganglionar negativa.
La estadificación ganglionar permite conocer el estadio real del padecimiento oncológico y favorece la planeación ampliada de los campos de tratamiento con radioterapia en cáncer cervicouterino y de endometrio.
Del mismo modo, en enfermedad maligna del de ovario la etapificación ganglionar se precisa al practicar la cirugía etapificadora y demostrará etapas IIIA 1i o IIIA 1ii; puede afectar los esquemas y duración del tratamiento y extensión de la enfermedad al evidenciar la afectación peritoneal o ganglionar y, si se espera recaída o falla transcelómica o ganglionar.5
Resección ganglionar retroperitoneal en cáncer de ovario
Neoplasias epiteliales de ovario
En un ensayo clínico al azar Panici (2005) definió como linfadenectomía sistemática a la resección de 25 ganglios pélvicos y la resección de 15 ganglios retroperitoneales. Concluyó que la linfadenectomía sistemática mejora el intervalo libre de progresión, pero no la supervivencia total, en una paciente con citorreducción óptima.9
Martín y colaboradores reportaron que la citorreducción completa es el factor pronóstico más importante en cáncer de ovario. La resección de metástasis microscópicas y macroscópicas en enfermedad ganglionar retroperitoneal no sospechada, en conjunto con la resección de la enfermedad peritoneal, incrementan la supervivencia global y el intervalo libre de progresión.10
Las pacientes pueden tener enfermedad transcelómica avanzada, como: carcinomatosis o afectación pélvica voluminosa sin enfermedad transcelómica, pero sí afectación ganglionar pélvica o retroperitoneal, cambiando así la estadificación y etapa real de la enfermedad. La linfadenectomía retroperitoneal debe llevarse a cabo en citorreducciones primarias y secundarias, con ventajas relevantes en intervalo libre de progresión y supervivencia, en ambas situaciones.10
La linfadenectomía pélvica y retroperitoneal debe efectuarse rutinariamente en pacientes con cáncer de ovario estadio I. La enfermedad ganglionar metastásica oculta se encuentra en 10 a 25% de las pacientes cuando se efectúa la estadificación completa ganglionar.11
Mikami recomienda efectuar la linfadenectomía sistemática pélvica y retroperitoneal en todas las pacientes en quienes es factible la citorreducción óptima.12
La supervivencia global de pacientes en estadio IIIC, basado en enfermedad ganglionar retroperitoneal metastásica sin carcinomatosis, es de 58 a 84% comparada con 18 a 36% de ésta con carcinomatosis peritoneal macroscópica.13
Resección ganglionar de retroperitoneo en cáncer de endometrio
Paciente con cáncer de endometrio, en etapa temprana, con riesgo incrementado de metástasis ganglionares según el grado del tumor y la invasión al miometrio, además de otros factores como la invasión linfovascular. Existen autores y procesos de atención médica quirúrgica oncológica que no lo practican de modo sistemático; sin embargo, el valor de la linfadenectomía retroperitoneal es relevante en la estadificación y en la supervivencia de la enfermedad.
En un ensayo clínico de 128 pacientes a quienes se practicó linfadenectomía pélvica y paraaórtica sistemática, con una media de cosecha ganglionar de 29 pélvicos y 21.5 retroperitoneales, 21% de las pacientes tuvieron ganglios metastásicos positivos, 18% pélvicos, 15 ganglios positivos retroperitoneales y 3% metástasis ganglionares aisladas retroperitoneales (metástasis saltonas). La supervivencia a 5 años fue de 70% en pacientes con enfermedad ganglionar negativa y 30% con ganglios positivos a metástasis, con una p significativa, reporte de Fotopoulou y colaboradores.14
En alrededor de 77% de las pacientes la enfermedad ganglionar metastásica paraaórtica se localiza por arriba de la arteria mesentérica inferior. Existe evidencia, por ensayos clínicos que, en las pacientes con riesgo alto e intermedio, que la linfadenectomía sistemática puede mejorar el pronóstico y precisar la etapa real de la enfermedad de endometrio.4,15
Solo con el producto de la histerectomía ex vivo es posible determinar la profundidad de la invasión del tumor, el grado real, la invasión linfovascular, el tamaño y la afectación al cuello uterino. No es posible conocer todas estas características con certeza sin el producto de la histerectomía como mínimo, y así plantear la linfadenectomía pélvica y retroperitoneal.
Existe discrepancia entre las biopsias preoperatorias, en las que se reporta el tipo histopatológico, grado, invasión linfovascular y el definitivo en la pieza quirúrgica; hay inconsistencia ocasional en el tipo histopatológico, entre la biopsia y el definitivo, así como en el grado y tamaño del tumor; solo se puede evaluar con la histerectomía y la afectación linfática y vascular. Es menos confiable en una biopsia que en el producto de la histerectomía.
Resección ganglionar retroperitoneal en cáncer cervicouterino
Prevalencia de ganglios paraaórticos metastásicos en pacientes con cáncer cervicouterino en estadios I a III de la FIGO
La evaluación ganglionar pélvica con PET-TC (con un SUVmax mayor de 6.9) ha demostrado su validez como factor pronóstico para predecir afectación ganglionar patológica. Con esta técnica la evaluación en enfermedad ganglionar retroperitoneal es limitada, sobre todo cuando los ganglios retroperitoneales son pequeños; la captación del radiofármaco tiene un valor limitado para identificar ganglios metastásicos retroperitoneales.16
En el estudio de Wright, que evaluó pacientes en estadios IA2 a IIA de cáncer cervicouterino, se efectuó la estadificación preoperatoria con PET-TC y se encontró que en 9 a 10 % de las pacientes en estas etapas puede haber enfermedad ganglionar metastásica no diagnosticada por este método y que el tamaño de los ganglios sospechosos de metástasis no es una marca distintiva de ser positivos de padecer enfermedad maligna metastásica.17
Estadificación ganglionar retroperitoneal en pacientes con cáncer cervicouterino locorregionalmente avanzado
El estadio ganglionar, en presencia o ausencia de enfermedad metastásica linfática pélvica o paraaórtica, no contribuye a la etapificación de la FIGO en cáncer cervicouterino. Sin embargo, estadio por estadio la afectación ganglionar por metástasis tiene repercusión en la supervivencia. El estudio LiLACS evaluó la supervivencia de pacientes con etapificación por imagen versus etapificación quirúrgica (laparoscopia, robótica, abierta y extraperitoneal). Los resultados expresan casi un 10% absoluto de mejora de la supervivencia con la etapificación quirúrgica ganglionar retroperitoneal en cáncer de cuello uterino avanzado, en contra de la etapificación solo por tomografía axial, resonancia magnética o tomografía por emisión de positrones. Los resultados hasta el momento demuestran un efecto significativo positivo en la etapificación quirúrgico-patológica para la toma decisiones del tratamiento de pacientes con cáncer avanzado de cuello uterino.18
El estudio de Vandeperre demostró la diferencia en la supervivencia de pacientes con cáncer cervicouterino IB2- IVA con evidencia histopatológica de metástasis ganglionares retroperitoneales.
En pacientes con etapificación ganglionar retroperitoneal quirúrgica se demostró la supervivencia a dos años de 40% en enfermedad positiva retroperitoneal y 83% en enfermedad negativa retroperitoneal. Además de demostrar cambio en la etapa y repercusión en la supervivencia, la comparación de la etapificación por tomografía por emisión de positrones o tomografía axial contrastada, donde sólo se evaluó el retroperitoneo con imagen versus la estadificación quirúrgica, muestra que casi 10% de las pacientes tiene metástasis ganglionares retroperitoneales no demostradas por estos métodos de imagen. Son evidentes las metástasis al realizarse la linfadenectomía sistemática del retroperitoneo.19
Cirugía de mínima invasión en cáncer ginecológico
La linfadenectomía paraaórtica y pélvica efectuada por cirugía de mínima invasión, laparoscópica o robótica, tiene resultados equivalentes en cirugía ginecológica oncológica abierta en términos de control locorregional; sin embargo, dependiendo del sitio de origen de la enfermedad maligna y de su comportamiento biológico, tendrá un patrón de recaída esperado. El tratamiento quirúrgico de mínima invasión es equivalente después de una formación adecuada.20,21
Micrometástasis en ganglios retroperitoneales de cánceres ginecológicos
Hay información limitada acerca de la trascendencia de la micrometástasis en ganglios paraaórticos en mujeres con cáncer cervicouterino locorregionalmente avanzado. Sin embargo, la ultraestadificación puede incrementar el potencial para la detección de células malignas en ganglios retroperitoneales y permitir la detección de enfermedad oculta, no evidente por tinciones de hematoxilina y eosina. Además, la detección de micrometástasis en ganglios del retroperitoneo ayuda a cambiar los tratamientos inicialmente propuestos, como extender el campo de la radioterapia.22
En el estudio retrospectivo de Fregnani, de 289 pacientes, con IB a IIA con cáncer cervicouterino, se encontró micrometástasis en 3.8%. Las pacientes con micrometástasis tuvieron más riesgo de recurrencia, incluso de 3.2 veces más que las pacientes con ganglios negativos. Además, las pacientes con micrometástasis tienen más bajo el periodo libre de supervivencia a 5 años de 50.4 a 80.4% con una p significativa.23
Propuesta de disección ganglionar retroperitoneal en pacientes con cáncer ginecológico en el Hospital de Ginecoobstetricia 4, IMSS
La clasificación de la disección ganglionar linfática no es órgano-específica; puede usarse en la descripción del tratamiento quirúrgico de neoplasias de anexos, cuello uterino o endometrio.
El control del tumor primario, dependiendo del tipo de cirugía que se practique, desde histerectomía tipo Querleu-Morrow A hasta C2 (si es factible y está indicada la resección), se efectúa en la histerectomía para estadificar y controlar la neoplasia primaria, sea cáncer cervicouterino, cáncer de endometrio o cáncer de ovario. La linfadenectomía pélvica se realiza en límites convencionales. En la linfadenectomía retroperitoneal se consideran los límites clásicos, es decir, desde la bifurcación de los vasos iliacos primitivos hasta el borde inferior de los vasos renales bilaterales; el límite lateral es la cara medial de los uréteres de modo bilateral.24 Este espacio retroperitoneal, bien definido por las estructuras anatómicas mencionadas, se subdivide en 6 grupos, que se han numerado arbitrariamente del 1 al 6. El 1 son los ganglios retroperitoneales comprendidos desde la mitad posterior de la vena cava hasta la mitad anterior del lado derecho de ésta. El grupo 2 lo integran los ganglios que se encuentran desde la mitad anterior de la vena cava (parte medial o izquierda de ésta), incluyendo los intercavoaórticos hasta la mitad anterior de la aorta. La cara derecha de la aorta, el grupo 3 desde la mitad izquierda de la aorta hasta la mitad posterior de ésta, para los niveles 1,2,3. El límite craneal lo representa una línea imaginaria horizontal, a nivel de la arteria mesentérica, y el límite caudal lo representa, en nivel de una línea imaginaria horizontal al punto de la bifurcación de los vasos iliacos primitivos. Los mismos límites anatómicos se aplican para los ganglios que se encuentran en tres niveles ganglionares (supramesentéricos) ubicados por arriba de la inserción de la arteria mesentérica inferior, en una línea imaginaria que divide los ganglios retroperitoneales a nivel de la inserción de la arteria mesentérica inferior (inframesentéricos) y si se encuentran por arriba de la inserción de la arteria mesentérica inferior supramesentéricos.
El nivel 4 corresponde a los ganglios en territorio de la cava; es decir, desde la mitad posterior de ésta hasta la mitad anterior del lado derecho, pero por arriba de la arteria mesentérica inferior. El nivel 5, de la mitad anterior izquierda de la cava hasta la mitad anterior derecha de la aorta, incluyendo los intercavoaórticos (trazando una línea imaginaria con referencia la mesentérica inferior). El nivel 6 es el de los ganglios alojados desde la mitad anterior izquierda de la aorta hasta la mitad posterior por arriba de la mesentérica superior; el nivel de los vasos renales es el límite caudal craneal.
En el servicio de Oncología Ginecológica del Hospital de Ginecología y Obstetricia 4 del Instituto Mexicano del Seguro Social, desde el año 2010 se lleva a cabo la estadificación ganglionar sistemática para tumores ginecológicos. En cirugía primaria, tomando los niveles ganglionares retroperitoneales mencionados en todas las neoplasias ginecológicas (cuello uterino, ovario, endometrio), desde cervicouterino IB1, endometrio IB G2, ovario IAG1, se efectúa de modo sistemático la linfadenectomía pélvica y retroperitoneal con los subniveles mencionados.
Para cáncer cervicouterino la indicación de la linfadenectomía se establece desde el preoperatorio; para cáncer de endometrio sistemáticamente se efectúa el examen transoperatorio de la pieza quirúrgica para especificar la profundidad de la invasión del tumor, el grado, la ausencia o no de invasión del espacio linfovascular, el tamaño tumoral y el tipo histopatológico. Con base en estas características se decide efectuar o no la linfadenectomía. Y en el ovario, si la lesión es de tipo mucinoso, o de células de la granulosa, no se hace la disección linfática; en cirugía primaria, en el resto de las etapas e histologías sí se realiza.
El objetivo final de esta revisión es detectar ganglios metastásicos retroperitoneales, inicialmente como macrometástasis, y evaluar también micrometástasis, con la finalidad de demostrar patrones específicos de invasión a los subgrupos del retroperitoneo descritos y practicar cirugías menos radicales. Esta es una estrategia que consiste en precisar los patrones de progresión metastásica ganglionar inicialmente por órgano, por histopatología y por etapa para, posteriormente, predecir patrones de invasión ganglionar en los distintos subgrupos retroperitoneales propuestos.
Enseguida se exponen los datos de la disección ganglionar efectuada por el servicio de Neoplasias malignas ginecológicas. Figura 1 y Cuadro 1
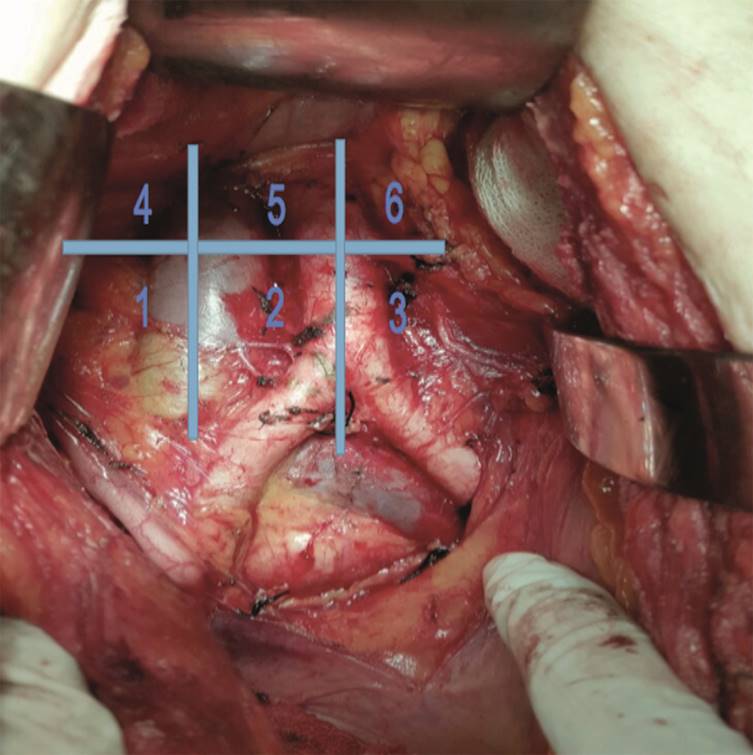
Figura 1 Niveles ganglionares propuestos, del 1 al 6. La línea horizontal está a nivel de la arteria mesentérica inferior.
Cuadro 1 Resultados de la disección ganglionar y su estadificación (continúa en la siguiente página)
| Etapa patológica del tumor solo pT | Histopatología definitiva | Resección Linfática pélvica derecha | Resección linfática pélvica izquierda | N1 | N2 | N3 | N4 | N5 | N6 |
|---|---|---|---|---|---|---|---|---|---|
| Cáncer de endometrio | |||||||||
| IBG3 | Endometroide | 15/0 | 13/0 | 1/0 | 0/0 | 1/0 | 1/0 | 4/0 | 1/0 |
| IAG3 | Endometroide | 14/5 | 20/10 | 9/3 | 8/3 | 13/7 | 3/0 | 5/0 | 3/0 |
| IBG2 | Endometroide | 31/0 | 16/0 | 4/0 | 8/0 | 7/0 | 2/0 | 6/0 | 7/0 |
| IB | Claras, seroso | 14/1 | 21/0 | 9/0 | 4/0 | 28/0 | 6/0 | 3/0 | 2/0 |
| IAG3 | Endometroide | 8/0 | 7/0 | 0/0 | 7/0 | 3/0 | 4/0 | 7/0 | 3/0 |
| IIG2 | Endometroide | 7/0 | 7/0 | 0/0 | 0/0 | 1/0 | 2/0 | 0/0 | 2/0 |
| IIIB | Endometroide-células claras | 12/3 | 10/1 | 7/1 | 7/0 | 15/9 | 13/6 | 2/0 | 3/3 |
| IB | Seroso | 8/1 | 7/0 | 7/0 | 3/0 | 7/0 | 7/0 | 5/0 | 6/0 |
| IAG3 | Endometroide y seroso | 24/0 | 14/0 | 8/0 | 6/0 | 6/0 | 4/0 | 0/0 | 10/0 |
| IIIAG2 | Endometroide | 4/4 | 14/6 | 4/0 | 2/0 | 7/4 | 4/1 | 5/1 | 7/5 |
| IBG2 | Endometroide | 14/0 | 7/1 | 3/0 | 5/0 | 3/0 | 2/0 | 4/0 | 1/0 |
| IA | Clarass-seroso | 10/3 | 7/3 | 0/0 | 2/1 | 2/0 | 2/0 | 4/3 | 3/1 |
| IA | Seroso | 10/0 | 9/0 | 4/0 | 3/0 | 0/0 | 0/0 | 4/0 | 2/0 |
| IIG3 | Seroso | 6/2 | 12/0 | 4/0 | 0/0 | 0/0 | 0/0 | 2/1 | 2/0 |
| IIG2 | Endometroide | 10/0 | 9/0 | 3/0 | 2/0 | 7/0 | 3/0 | 0/0 | 4/0 |
| IAG2 | Endometroide | 8/0 | 18/0 | 1/0 | 3/0 | 2/0 | 0/0 | 0/0 | 2/0 |
| IA | Seroso | 10/0 | 12/0 | 7/0 | 6/0 | 1/0 | 0/0 | 2/1 | 1/0 |
| IBG3 | Endometroide | 7/0 | 14/0 | 3/0 | 2/0 | 2/0 | 2/0 | 0/0 | 1/1 |
| IIIAG3 | Endometroide | 20/0 | 17/1 | 2/0 | 6/2 | 2/0 | 0/0 | 3/0 | 0/0 |
| IBG1 | Endometroide | 10/0 | 8/0 | 5/0 | 5/0 | 6/0 | 1/0 | 2/0 | 3/0 |
| IB | Endometroide-seroso | 7/3 | 1/1 | 5/2 | 3/0 | 6/0 | 0/0 | 7/2 | 2/1 |
| IBG1 | Endometroide | 4/0 | 12/0 | 4/0 | 3/0 | 8/0 | 0/0 | 1/0 | 12/0 |
| IAG2 | Endometroide | 6/0 | 12/0 | 8/0 | 3/0 | 8/0 | 1/0 | 5/0 | 6/0 |
| IAG2 | Endometroide | 15/1 | 11/1 | 1/0 | 5/0 | 6/0 | 0/0 | 9/0 | 0/0 |
| IBG1 | Endometroide | 8/0 | 10/0 | 0/0 | 4/0 | 1/0 | 3/0 | 3/0 | 5/0 |
| Cáncer de ovario | |||||||||
| IAG2 | Endometroide | 5/0 | 6/0 | 2/0 | 1/0 | 1/0 | 0/0 | 0/0 | 4/0 |
| IAG3 | Carcinoma poco diferenciado | 30 | 70 | 3/0 | 1/0 | 2/0 | 1/0 | 4/0 | 2/0 |
| IIAG3 | Papilar seroso | 5/0 | 7/0 | 0/0 | 2/0 | 1/1 | 1/1 | 2/1 | 2/2 |
| IAG3 | Seroso alto grado | 3/0 | 1/1 | 0/0 | 0/0 | 6/4 | 1/1 | 0/0 | 0/0 |
| ICG3 | Seroso alto grado | 13/0 | 5/0 | 0/0 | 3/0 | 2/0 | 2/0 | 0/0 | 1/0 |
| IAG2 | Endometroide | 9/0 | 12/0 | 0/0 | 2/0 | 3/1 | 2/0 | 5/0 | 0/0 |
| IAG3 | Endometroide | 13/0 | 9/0 | 5/0 | 3/0 | 1/0 | 0/0 | 0/0 | 1/0 |
| IBG3 | Seroso alto grado | 5/1 | 8/0 | 3/0 | 4/0 | 5/0 | 1/0 | 1/0 | 4/0 |
| IB G3 | Células claras | 4/1 Micro | 2/0 | 2/0 | 5/0 | 1/0 | 5/0 | 0/0 | 1/0 |
| IAG3 | Endometroide | 8/0 | 6/0 | 0/0 | 3/1 | 2/0 | 0/0 | 3/0 | 0/0 |
| IAG2 | Endometroide | 7/0 | 4/0 | 0/0 | 0/0 | 1/0 | 2/1 | 1/0 | 0/0 |
| IAG3 | Seroso alto grado | 3/0 | 4/0 | 1/0 | 6/0 | 1/0 | 0/0 | 1/0 | 0/0 |
| IBG3 | Seroso alto grado | 12/1 | 7/3 | 2/1 | 3/1 | 1/0 | 1/0 | 4/2 | 0/0 |
| Cáncer cervical | |||||||||
| IB2 | Epidermoide | 14/0 | 17/0 | 3/0 | 4/0 | 5/0 | 3/0 | 4/0 | 0/0 |
| IB1 | Epidermoide | 11/1 | 9/1 | 6/0 | 4/0 | 10/0 | 5/0 | 4/0 | 3/0 |
| IB1 | Adenoescamoso | 17/0 | 13/0 | 3/0 | 1/0 | 4/0 | 3/0 | 4/0 | 0/0 |
| IB1 | Adenocarinoma | 9/0 | 12/0 | 3/0 | 1/0 | 2/0 | 1/0 | 0/0 | 2/0 |
| IIB ^ | Epidermoide | 15/1 | 15/1 | 0/0 | 5/0 | 2/0 | 8/0 | 2/0 | 2/0 |
| IB1 | Epidermoide | 14/1 | 22/2 | 6/0 | 4/0 | 5/0 | 0/0 | 7/0 | 2/0 |
| IB2 | Epidermoide | 17/0 | 13/0 | 11/0 | 4/0 | 6/0 | 2/0 | 8/0 | 5/0 |
| IB1 | Adenocarcinoma | 11/0 | 14/0 | 2/0 | 1/0 | 4/0 | 0/0 | 1/0 | 0/0 |
| IB1 | Adenocarcinoma | 3/0 | 6/0 | 2/0 | 1/0 | 2/0 | 0/0 | 4/0 | 1/0 |
| IB1 | Epidermoide | 18/0 | 1/0 | 0/0 | 2/0 | 0/0 | 0/0 | 4/0 | 4/0 |
| IB1 | Epidermoide | 8/0 | 5/2 | 2/0 | 3/0 | 4/0 | 0/0 | 3/0 | 6/0 |
| IB2 | Adenoescamoso | 11/5 | 17/0 | 0/0 | 0/0 | 0/0 | 4/0 | 1/1 | 2/0 |
^ No tratamiento al primario, solo linfadenectomía etapificadora. Sólo se evalúa el tumor primario patológico en la columna de la extrema izquierda pT.
*micro = micrometástasis.
El numerador en todos los casos es el total de ganglios resecados y el denominador es el número de ganglios metastásicos
Resultados
Se analizaron 81 expedientes clínicos, pero solo en 50 se reportó información completa de neoplasias ginecológicas: 25 pacientes de la evaluación inicial, con tumores malignos de endometrio, se operaron para etapificar y conseguir el control locorregional. Los cánceres cervicouterinos, de todas las etapas, fueron IB1 o IB2, excepto en una paciente que fue etapa clínica IIB en la que el objetivo de la cirugía no fue control locorregional sino solo estadificación quirúrgico-patológica, para un total de 12. Se encontraron 13 pacientes en etapa temprana de cáncer de ovario porque el tamizaje se efectuó en múltiples servicios en el mismo hospital, lo que arrojó un volumen elevado de etapas tempranas de cáncer de ovario.
Los resultados de esa evaluación inicial fueron:
Siete pacientes de las 25 con cáncer de endometrio tenían enfermedad ganglionar retroperitoneal positiva con cambio de la etapa patológica IIIC1 a IIIC2. Una paciente cambió de etapa IA a IIIC2 y otra de etapa IB a IIIC2 (ambas con histologías desfavorables). Es decir, se mejoró la estadificación del estadio IIIC, y cambió absolutamente el pronóstico y etapa de dos pacientes de etapas I a IIIC2.
Para ovario, 6 de 13 pacientes tuvieron enfermedad ganglionar retroperitoneal positiva, de éstas, 4 tenían enfermedad ganglionar pélvica concomitante y dos ausencia de metástasis ganglionares pélvicas y metástasis “saltonas” al retroperitoneo, esto implicó el cambio a etapa IIIA1.
De 12 pacientes con cáncer cervicouterino, una con etapa IB2 de modo inicial demostró un ganglio retroperitoneal positivo, y cinco pélvicos, estadificándose éste como IVB.
Los cambios de etapa y precisión tiene como objetivo la estadificación ganglionar retroperitoneal: cambió en 16 pacientes la etapa inicialmente sospechada. Estos datos pueden sobreestimar las metástasis retroperitoneales reportadas en la bibliografía; sin embargo, el ejercicio quirúrgico oncológico es muy favorable para mejorar los tratamientos y volverlos más precisos.8,9,13.
La evaluación ganglionar retroperitoneal es decisiva en pacientes con neoplasias malignas ginecológicas, sobre todo en estadios tempranos de la enfermedad porque este sitio puede contener enfermedad maligna macroscópica o microscópica y, en consecuencia, subestadificar y subtratar; e incluirlos en un grupo de riesgo con pronóstico y riesgo de recaída diferente al real. La morbilidad asociada con el procedimiento quirúrgico de la estadificación ganglionar retroperitoneal, efectuada como un proceso sistematizado de atención quirúrgica, es baja y se ha reproducido en muchos centros con buenos resultados.9,16,24
Por el momento, los números que se presentan no permiten llevar a cabo un análisis estadístico, pero un análisis posterior permitirá demostrar cuáles niveles ganglionares en la linfadenectomía retroperitoneal son los que tienen tropismo por las distintas patologías e histologías de las neoplasias malignas ginecológicas.
Por ahora, la propuesta de disección ganglionar retroperitoneal es congruente, en el sentido que trata de simplificar un procedimiento quirúrgico, es una herramienta que permite evaluar la enfermedad ganglionar de modo más específico y preciso porque ha demostrado superioridad en técnicas de imagen y evaluado la enfermedad metastásica no sospechada.
Si no se realiza la linfadenectomía se subetapifican las etapas patológicas potencialmente mayores al desconocer el estado ganglionar real de la neoplasia. En cáncer cervicouterino las metástasis ganglionares “saltonas” son infrecuentes debido a la organización linfático-ganglionar ontogénica, mientras que en cáncer de endometrio ocurren debido al drenaje linfático entrecruzado del cuerpo uterino y los anexos; además, el mesometrio (reparo anatómico) es común para estos dos órganos.25
Al no contar en nódulos menores de 5 mm con un estudio de imagen adecuado para identificar la actividad ganglionar, la evaluación retroperitoneal patológica permite identificar micrometástasis en ganglios aparentemente no aumentados de tamaño y ofrecer tratamiento personalizado, como coadyuvancia, al tener una etapificación patológica-quirúrgica real.
Discusión
La evaluación sistemática ganglionar retroperitoneal es, ineludiblemente, favorable en la cirugía ginecooncológica. Los ensayos clínicos que la evalúan y que no apoyan esta conducta con frecuencia están mal diseñados o son muy heterogéneos en criterios inclusión, aportan información limitada o poco valiosa para su análisis y conclusiones.25
En la serie reportada por Köhler, de 46 pacientes, en la que se practicaron linfadenectomías pélvicas y retroperitoneales solo en dos pacientes hubo mínimas complicaciones con formación de ascitis quilosa que se trataron con drenaje laparoscópico y dieta; se registraron dos lesiones de venas afluentes a la vena iliaca derecha y otra a la cava, que se trataron con electrocoagulación; no se reportaron defunciones.26
Otra serie de 650 pacientes de cirugía oncoginecológica, donde se realizó linfadenectomía pélvica y retroperitoneal por laparoscopia, se registró 8.7% de complicaciones, 18 pacientes (3%) tuvieron complicaciones mayores en el transoperatorio y 35 (6%) en el posoperatorio. En el posoperatorio, la principal complicación fue la irritación de los nervios, como el obturador y otros nervios pélvicos motores o sensitivos, linfoceles que ameritaron cirugía en tres pacientes y en solo seis pacientes hubo edema importante de miembros pélvicos durante el seguimiento. Las complicaciones fueron infrecuentes, solo se registró un caso de trombosis venosa, otro de tromboembolia pulmonar, otro de absceso en el fondo de saco pélvico posterior y exteriorización del epiplón al momento de retirar el drenaje.27
La linfadenectomía retroperitoneal abierta o laparoscópica es un procedimiento seguro en hospitales donde se practican estos procedimientos de modo sistematizado. Las complicaciones en el servicio de Oncología ginecológica del Hospital de Ginecología y Obstetricia 4, de las 50 pacientes reportadas, coinciden con lo señalado en la bibliografía: sin mortalidad. En nuestro estudio se reportó: irritación del nervio obturador en dos pacientes y la formación de linfoceles que ameritaron cirugía en otras dos pacientes y una lesión vascular al inicio del procedimiento quirúrgico. Estos datos son muy similares a lo reportado en las series citadas. Los riesgos y la morbilidad son mínimos cuando se efectúa un procedimiento sistemático quirúrgico.
En la actualidad, el cáncer de endometrio y de ovario cuentan con procedimientos debidamente sistematizados, organizados y reproducibles en etapificación quirúrgica; sin embargo, en cáncer cervicouterino la etapificación es clínica, y no es posible evaluar las zonas linfoportadoras de modo adecuado sin un procedimiento quirúrgico que le de precisión a la existencia o no de ganglios metastásicos en la pelvis y retroperitoneales. Proponer una etapificación ganglionar para cáncer cervicouterino tiene sólidos elementos a favor, baja morbilidad y factible de llevar a cabo en todos los centros con personal capacitado.
Por las características del Hospital de Ginecología y Obstetricia 4, no se cuenta con tomografía axial, resonancia magnética, menos aún tomografía por emisión de positrones, lo que limitó nuestro análisis solo al que se consiguió por los procedimientos quirúrgicos. Las guías internacionales de tratamiento de pacientes con cáncer ginecológico favorecen, de modo contundente, la etapificación sistemática retroperitonal y pélvica para endometrio y ovario. Para cuello uterino son menos sólidos los estudios y el nivel de evidencia que favorecen esta conducta.25 Nuestro grupo de oncología ginecológica practica la etapificación ganglionar retroperitoneal no solo en el cuello del útero, sino también en el ovario y endometrio. Incluso, proponemos una clasificación de las metástasis ganglionares retroperitoneales, dejando para el futuro el análisis de un estudio voluminoso en pacientes.
En el estudio multicéntrico de Gouy y colaboradores se demuestra que, incluso con una tomografía por emisión de positrones negativa, con metástasis retroperitoneales, con cáncer cervicouterino locorregionalmente avanzado, se demuestran metástasis en ganglios paraaórticos de 5 mm o menos. Con tales hallazgos extienden el campo de la radioterapia a esta topografía. El pronóstico no cambia con este tratamiento, pero sin esta medida estadificadora se queda la enfermedad como un IIIB.29
Las guías de la European Society of Medical Oncology incluyen, en el tratamiento de pacientes con cáncer cervicouterino a la linfadenectomía pélvica y retroperitoneal, con intención de etapificación patológica y de precisar los campos de tratamiento y la obtención de factores predictivos. En el servicio de Oncoginecología del Hospital de Ginecología y Obstetricia 4 del IMSS favorecemos esta conducta ya avalada por esa Sociedad.30
Conclusiones
La estadificación ganglionar retroperitoneal, además de aportar información quirúrgico-patológica, permite el pronóstico y determinar los grupos de riesgo. La aplicación sistemática de la evaluación ganglionar retroperitoneal es una herramienta invaluable en estadificación y control de la enfermedad. Esta práctica quirúrgica debe efectuarse siempre en beneficio de las pacientes porque se asocia con morbilidad mínima y beneficio alto.
La estadificación quirúrgica retroperitoneal ganglionar aquí propuesta debe ser motivo de un análisis más extenso, en otra publicación. Los resultados que arroje serán valiosos en términos de organizar grupos de riesgo y establecer biomarcadores quirúrgicos patológicos con el análisis obtenido de las linfadenectomías retroperitoneales.
La disección ganglionar retroperitoneal en las neoplasias ginecológicas es un procedimiento que aún permanece como tema de discusión en la bibliografía internacional y en la práctica clínica diaria. El proceso patológico-quirúrgico de las neoplasias ginecológicas se ve absolutamente enriquecido y complementado por el producto de la resección quirúrgica ganglionar retroperitoneal. En pacientes con cáncer de endometrio y cáncer de ovario la linfadenectomía retroperitoneal es un procedimiento obligado como parte de la etapificación quirúrgica; sin embargo, en cáncer de cuello uterino la linfadenectomía sistemática retroperitoneal no está estandarizada como un proceso en la mayoría de los centros de atención oncológica ginecológica.
La linfadenectomía sistemática pélvica y retroperitoneal en pacientes con cáncer ginecológico con estadio patológico I, y que no ameritan tratamiento adyuvante, no solo beneficia a las pacientes sino que ahorra sesiones de quimioterapia y tiene un costo actualizado de 4911 pesos (para el ejercicio fiscal IMSS, 2017) por sesión y 2271 pesos por sesión de radioterpai; por tanto, la repercusión económica es importante en términos de ahorro de recursos financieros.31











 nueva página del texto (beta)
nueva página del texto (beta)


