Introducción
El tratamiento definitivo para los pacientes con enfermedad hepática terminal es el trasplante hepático (TH). Sin embargo, diversos estudios han reportado una persistente inequidad en el acceso al TH entre hombres y mujeres.1 En 2023, la introducción del modelo para enfermedad hepática terminal (MELD, Model for End-Stage Liver Disease) 3.0 en los Estados Unidos de América mostró una mejora notable: las tasas de trasplante en mujeres mejoraron del 37.3% al 42.1%, mientras que la mortalidad en lista de espera (LE) disminuyó del 13.5% al 9.1%, destacando un potencial aumento en la equidad de género.2 Sin embargo, los datos existentes indican que esta brecha persiste en muchas áreas.3 En México, en un estudio observacional descriptivo transversal, en el que se evaluó una muestra de 507 pacientes (hombres y mujeres), se halló un porcentaje menor de trasplantes en las mujeres (8.4%) que en los hombres (14.9%), durante el periodo de 2011 a 2020.4 Las disparidades pueden haber surgido debido a sesgos institucionales en la evaluación de la función hepática del candidato, criterios clínicos obsoletos o barreras sociales y económicas que limitan a las mujeres con enfermedad hepática crónica.5 Tanto los factores biológicos como los socioculturales contribuyen a la disponibilidad inequitativa del TH, y tales disparidades solo pueden abordarse con enfoques diseñados para optimizar la distribución y la asignación de este recurso escaso. La equidad de género en la medicina del trasplante debe considerarse no solo como un objetivo técnico, sino también como una responsabilidad ética y un compromiso con los derechos humanos.6 Este artículo busca exponer la situación actual en México y en el mundo en cuanto a la disparidad de acceso al TH para hombres y mujeres, así como los factores que influyen y las directrices futuras para abordar la inequidad de género en el TH.
Panorama global
Estados Unidos de América
En los Estados Unidos de América, el panorama del TH es variado y las cifras reflejan esfuerzos por mejorar la equidad de acuerdo con los planes de la United Network For Organ Sharing (UNOS) y la Organ Procurement and Transplantation Network (OPTN). La UNOS ha establecido como objetivo clave garantizar la equidad en el acceso al trasplante. Para ello, ha desarrollado una puntuación de acceso a trasplante que resume en una sola cifra la probabilidad relativa de que un candidato reciba un trasplante de donante fallecido. Esta métrica permite comparar, en una desviación estándar, las políticas previas con los cambios actuales, evaluando el impacto en la equidad. Utiliza los factores que contribuyen al acceso equitativo en el trasplante categorizándolos en individuales, ambientales y en el marco de la atención en salud (Fig. 1).
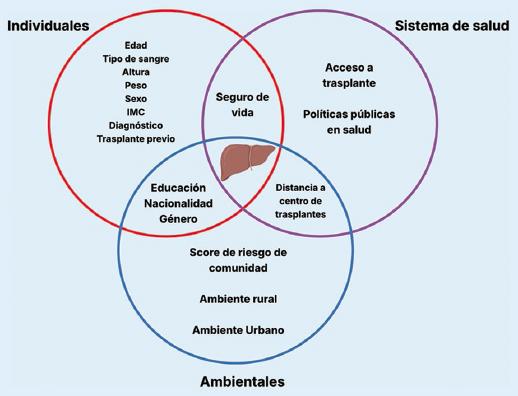
Figura 1 Factores que influyen en la puntuación de acceso a trasplantes de la UNOS y que afectan a la equidad en el trasplante. IMC: índice de masa corporal (adaptada de: https://insights.unos.org/equity-in-access/.).
En un estudio retrospectivo, Cron et al.7 analizaron la base de datos del Scientific Registry of Transplant Recipients (SRTR) entre enero de 2010 y marzo de 2023, con una cohorte de 31,725 adultos, y hallaron una disparidad en la proporción de mujeres enlistadas (23.7%) y de hombres (76.3%); las mujeres también recibieron un porcentaje menor de trasplantes (60% vs. 62% en hombres), presentaron mayor mortalidad en LE (13.3% vs. 13%), permanecieron más días en LE en comparación con los hombres, y la incidencia acumulada de retiro de la LE fue mayor en ellas (16.2% vs. 15%). Además, se observó que las mujeres tenían menor probabilidad de contar con cobertura de seguro médico. Al ajustar el análisis considerando la talla y el peso, las diferencias se redujeron, pero las mujeres continuaron con menor probabilidad de recibir un hígado y mayor probabilidad de muerte en LE; dichas diferencias se atribuyeron en este estudio a menor MELD, por subestimación de la creatinina7.
En un estudio más reciente, Akabane et al.8 analizaron la base de datos de la UNOS entre 2022 y 2024, y compararon las diferencias entre las eras pre-MELD 3.0 y post-MELD 3.0. Al igual que en el estudio anterior, se confirmó que el sexo femenino tenía menor probabilidad de acceder al trasplante; sin embargo, en la era post-MELD 3.0 los resultados no alcanzaron significancia estadística para establecer una correlación entre sexo y menor acceso.
Estas diferencias de inequidad en el acceso al trasplante se acentúan en los casos en que se otorgan puntos de excepción por MELD, particularmente en mujeres con carcinoma hepatocelular. Las nuevas versiones del MELD han representado un paso hacia la reducción de la brecha de equidad; sin embargo, siguen siendo insuficientes, ya que en el carcinoma hepatocelular las mujeres continúan obteniendo menos puntos de excepción que los hombres.
Europa
El panorama europeo muestra patrones similares. De Ferrante et al.9 analizaron la base de datos de Eurotransplant entre 2007 y 2019, incluyendo ocho países. Se encontró una tasa de trasplante un 25% más baja para las mujeres; no obstante, al ajustar por talla y peso, la diferencia desapareció. Esto sugiere que no es el sexo en sí el factor limitante, sino la desventaja asociada a un menor tamaño corporal, lo que afecta principalmente a las mujeres. Estos hallazgos abren la posibilidad de considerar la estatura como un criterio de priorización. En España, un análisis retrospectivo con la base de datos del Registro Español de Trasplante Hepático (2000-2022) confirmó que las mujeres históricamente eran menos propensas a recibir trasplante y más propensas a ser retiradas de la LE por gravedad y a experimentar tiempos de espera prolongados, pese a contar con puntajes MELD similares.3
México
En México existe una carencia de estudios específicos que aborden el análisis de la disparidad de género en el TH; no obstante, en un estudio retrospectivo de la base de datos del Registro Nacional de Trasplantes (CENATRA) en el periodo de enero de 2007 a diciembre 2019 se encontró que, de las personas incluidas en el estudio con TH, el 54% (1841) fueron mujeres. En este estudio, lo más relevante fue que el acceso al TH afecta principalmente a las personas fuera de las grandes ciudades, pues las que mayormente logran recibir un órgano son, por orden descendente, las que residen en Ciudad de México, Jalisco, Estado de México y Nuevo León, relegando muy por debajo al resto de la República Mexicana.10 En otro estudio en el que se comparó la supervivencia al TH en adultos mayores (≥ 60 años) y jóvenes, en una muestra de 244 sujetos, el 50.41% fueron mujeres.11 En un estudio multicéntrico latinoamericano en el que se incluye México se evaluó el TH por carcinoma hepatocelular en una cohorte de 527 sujetos, de los que el 81.8% eran hombres.12 Comparando el panorama de México con el de otras regiones, la falta de análisis retrospectivos que caractericen por sexo, tamaño y estatura es un factor fundamental en la determinación actual de la disparidad por género; esto podrá determinar nuestra situación actual y el impacto concreto que la introducción de estrategias como MELD 3.0 ha tenido en el acceso al TH en las mujeres mexicanas.
Peso y altura
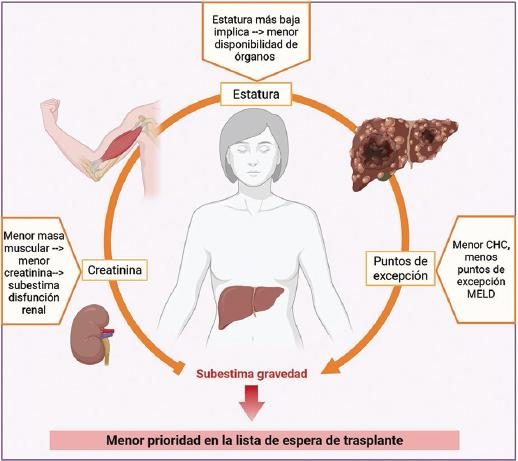
Las tasas de trasplante están influenciadas por el peso y la altura. El peso sobreestimado por ascitis, edema o sarcopenia puede sesgar la estandarización de criterios objetivos en la priorización de los pacientes. No obstante, la altura ha demostrado estar más consistentemente ligada a las disparidades en la asignación de injertos,13 y también influye el ángulo anteroposterior, que suele ser menor en las mujeres aunque tengan una estatura alta. La investigación ha indicado que el sexo femenino, por su menor estatura promedio en comparación con los hombres, está asociado con más desafíos para recibir un injerto hepático debido al tamaño del órgano donado. Para las mujeres de baja estatura, los injertos de gran volumen pueden ser técnicamente inviables, aumentando potencialmente su tiempo en LE y el riesgo de descompensación hepática y mortalidad.14 Notablemente, incluso las mujeres de estatura promedio o mayor tienen tasas de TH más bajas que los hombres de estatura similar, lo que implica que existen factores más allá de la compatibilidad física y de compatibilidad sanguínea, incluidas decisiones clínicas implícitas o sesgos institucionales (Fig. 2).13,15
Estrategias quirúrgicas
El trasplante parcial es una técnica que permite injertos más pequeños adecuados para mujeres con resultados clínicos satisfactorios.16 Este enfoque se ha vuelto cada vez más aplicable para candidatos de baja estatura en quienes los injertos estándar pueden ser técnicamente no viables. Los resultados de los hígados divididos han demostrado ser comparables con los del trasplante completo en estudios multicéntricos, mientras que se duplicaba el número de receptores del mismo donante.17 Además, el uso de hígado dividido de manera conjunta, en la que un solo injerto se divide para servir a dos receptores diferentes (un niño y un adulto más pequeño), es un mecanismo potente para aumentar la disponibilidad de órganos para mujeres de baja estatura, dado que su ejecución sistemática (centros de alto volumen y capacitación quirúrgica especializada, y criterios de selección) podría disminuir la brecha de acceso.1,10,18 Las tasas de complicaciones posoperatorias también se han reportado como decrecientes con el avance técnico y la mejor selección de donantes y receptores.
Donación de pacientes pediátricos
Implementar criterios preferenciales que permitan la asignación de injertos pediátricos a mujeres, y no únicamente a receptores pediátricos, con base en consideraciones clínicas y de equidad.
Aumentar el uso racional de los injertos pediátricos podría traducirse en un aumento de la disponibilidad de injertos para pacientes adultos pequeños, beneficiando a las mujeres en LE. Los donantes pediátricos son adecuados para mujeres de baja estatura. Esta estrategia necesitaría superar las implicaciones éticas y los protocolos actuales para ser revisados con un enfoque en la equidad y la eficiencia clínica.19-21 También facilitaría una asignación más equitativa de injertos de tamaño reducido, órganos que ahora se han convertido en una opción para receptores adultos pequeños, sin restar disponibilidad a los órganos pediátricos. La investigación ha indicado que estos pacientes tienen una supervivencia comparable como receptores de injertos adultos. Fomentar el uso racional de los injertos pediátricos e implementación de técnicas de segmentación quirúrgica, para optimizar la disponibilidad de injertos y reducir la disparidad estructural en los sistemas de asignación.20,22,23 La flexibilidad en la asignación de órganos requiere marcos regulatorios que integren la buena fe clínica como la compatibilidad física y la justicia distributiva como principios complementarios.
Rol del MELD
Para superar estas limitaciones se creó el modelo MELD 3.0, con cambios importantes como la adición de sodio, albúmina y una estimación más precisa de la tasa de filtración glomerular (TFG) según el sexo. El MELD 3.0 ha mejorado la disparidad de género en la priorización para el TH. Los datos hasta octubre de 2023 demuestran que las mujeres tienen más probabilidades de recibir un trasplante y experimentar menos mortalidad en LE después de su implementación1,2,6. Estos avances han sido confirmados en cohortes multicéntricas y por la OPTN, que lo aceptó oficialmente a partir de 2023.1,2,21
La puntuación MELD que se introdujo en 2003 tenía como objetivo asignar órganos de manera más objetiva en pacientes con enfermedad hepática terminal. Se basa en tres variables de laboratorio: bilirrubina total, INR (International Normalized Ratio) y creatinina sérica. Su implementación fue un avance en la priorización de la medicina basada en el riesgo de mortalidad, desplazando los sistemas basados en el tiempo de espera.24 Sin embargo, desde su introducción se han reportado disparidades importantes en la utilidad del MELD clásico, en particular en las mujeres. La creatinina es un marcador indirecto de la función renal y está influenciada por la masa muscular, que generalmente es menor en las mujeres. En consecuencia, las mujeres con una TFG equivalente a la de los hombres pueden tener una puntuación MELD menor, reduciendo su probabilidad de trasplante.25,26
Esta diferencia en la fisiología también ha demostrado que se correlaciona con una diferencia de hasta 2.4 puntos en la puntuación MELD, lo que lleva a una menor priorización para el trasplante y un mayor riesgo de muerte en LE.27,28
Para abordar estas limitaciones se han propuesto varios modelos alternativos, como el MELD-GRAIL-Na, que incorporan estimaciones más precisas de la función renal y son mejores para predecir el resultado de mujeres con puntajes MELD elevados (> 27).29,30 Aunque estos modelos de asignación de órganos aún no han sido plenamente incorporados, podrían considerarse en futuras reformas a los sistemas de asignación (Tabla 1).31
Tabla 1 Comparación de los principales modelos de asignación de órganos usados en trasplante hepático, con enfoque en cómo afectan al acceso de las mujeres
| Modelo | Características | Ventajas | Desventajas |
|---|---|---|---|
| MELD | Introducido en 2002 Usa bilirrubina, INR y creatinina sérica | Objetivo, basado en riesgo de mortalidad | Subestima TFG en mujeres por menor masa muscular Desfavorece a receptoras pequeñas |
| MELD-Na | Incluye sodio sérico a la fórmula original | Mejor pronóstico para pacientes con hiponatremia | No corrige sesgo por sexo Sigue usando creatinina como marcador renal |
| MELD 3.0 | Adoptado en 2023 Ajusta por sexo, agrega albúmina y refina la fórmula renal | Reduce disparidad de género, mejora priorización en mujeres | Aún en implementación, no se aplica en todos los países |
| MELD-GRAIL-Na | Incluye cálculo más preciso de TFG Desarrollado con fórmula de filtrado GRAIL | Mejor predicción en mujeres con MELD altos Usa estimación renal más ajustada | No ampliamente adoptado Más complejo de calcular |
| GEMA-Na | Modelo de asignación con ajuste por sexo (sexo + MELD + Na) | Diseñado específicamente para corregir inequidad por sexo | Requiere validación internacional, está en fase de implementación y estudio |
INR: International Normalized Ratio; TFG: tasa de filtrado glomerular.
Los puntos de excepción del carcinoma hepatocelular también fueron desproporcionadamente asignados a hombres, lo que ha contribuido a una brecha persistente. Otra barrera que impide la equidad es el sesgo de género contenido en los criterios para otorgar puntos de excepción.5,32
Función renal: una subestimación
Debido a que las mujeres tienen menos masa muscular, la disfunción renal se subestima por la creatinina sérica. Tal diferencia en la fisiología tiene implicaciones directas en la puntuación MELD, que es un reflejo de la creatinina como índice de la función renal. Con la misma TFG y la misma función renal, una mujer puede tener niveles más bajos de creatinina que un hombre, lo que resulta en una puntuación MELD más baja a pesar de tener un grado equivalente de disfunción hepática y renal. Esta diferencia se puede convertir hasta en 2.4 puntos MELD, con un impacto clínico real: una posición más baja y un aumento del riesgo de muerte en la LE de trasplante.2,33-35
También es importante mencionar que la TFG estimada utilizando fórmulas clásicas (Cockcroft-Gault o MDRD) se ha encontrado menos precisa en las mujeres, lo que lleva a efectos potencialmente perjudiciales en su priorización en la LE. Se han propuesto modelos alternativos, como GRAIL y GRAIL-Na, como opciones más justas que toman en cuenta el sexo y las características antropométricas.36-38 También se ha observado que las mujeres están subrepresentadas entre los pacientes con puntajes MELD altos, incluso después de ajustar por edad y peso, y que estas diferencias estructurales se extienden más allá de la fórmula misma.39 Estos entendimientos han sido críticamente importantes en la promoción del desarrollo del MELD 3.0 y el GEMA-Na, modelos que han demostrado una mejor representación en las mujeres.14,39
Una posible solución futura, más precisa e independiente del sexo, podría ser la implementación de cálculos basados en la TFG estimada más otros marcadores de función, como la cistatina C. Esto evitaría decisiones clínicas erróneas derivadas de la subestimación sistemática de la enfermedad renal en las mujeres.
Conclusiones
La realidad sigue siendo que las mujeres tienen un acceso reducido al TH, debido a la complejidad de factores que están interrelacionados y son multinivel. Aunque la introducción del MELD 3.0 ha sido un gran paso adelante en la reducción de disparidades, aún persisten cuestiones estructurales que impiden el acceso equitativo. Estas incluyen la menor estatura promedio de las mujeres, la subestimación de la disfunción renal por la creatinina sérica y el sesgo en la asignación de puntos de excepción.
Sin embargo, los informes recientes muestran que los modelos MELD ajustados por sexo, como GRAIL y GEMA-Na, así como las políticas de asignación quirúrgica como el uso ampliado de hígado dividido y la donación pediátrica, pueden ser capaces de disminuir esta disparidad. Tales cambios necesitan ser promovidos globalmente para asegurar que los sistemas de asignación reconozcan estas variaciones fisiológicas sin permitir que se traduzcan en barreras clínicas.
Además, los datos, la reforma regulatoria y la supervisión institucional deben apoyar la equidad de género en el trasplante. Si, y solo si, eso se logra, se conseguirá avanzar un paso más hacia una medicina más justa, en la que hombres y mujeres tengan igual acceso a trasplantes que salvan vidas.
Perspectivas futuras
Alinear las prácticas con el objetivo de abordar la inequidad de género en el TH necesitará un enfoque multidimensional que incluya mejores herramientas clínicas, políticas de inclusividad y estrategias de conciencia cultural.2,34, Las herramientas de inteligencia artificial, los algoritmos de priorización ajustados por sexo y la inclusión de datos antropométricos pueden habilitar un enfoque más personalizado y justo.35 El trasplante de donante vivo,40 el uso de injertos pediátricos y los modelos de priorización ajustados por sexo37 necesitan ser incentivados a través de políticas activas.
Además, deben establecerse políticas públicas para asegurar la transparencia en la asignación de órganos, el monitoreo sistemático de la equidad y la participación de comités de género en los procesos de toma de decisiones.1,41 Esto permitiría avanzar hacia un sistema verdaderamente equitativo en el que la necesidad relativa de trasplante y la probabilidad de beneficio clínico, en lugar del género o el sexo, determinen el acceso de los pacientes al trasplante.42











 nueva página del texto (beta)
nueva página del texto (beta)