Introducción
Es importante identificar a los pacientes con prediabetes de manera oportuna para prevenir la enfermedad y evitar desarrollar sus complicaciones o su evolución a diabetes. El último reporte realizado por la ENSANUT en 2022 determinó una prevalencia de prediabetes del 22.1% en México. Debido a la transición demográfica y considerando las estimaciones a futuro, se debe dar importancia a los factores de riesgo que llevan al desarrollo de prediabetes y así evitar que el paciente se presente con el médico de primer contacto con complicaciones de una diabetes avanzada y mal controlada; sin embargo, este escenario no tiene porqué ocurrir en todos los casos, pues una buena identificación de los factores de riesgo y el control de los mismos tiene consecuencias de impacto en el futuro de la salud del paciente. Por esta razón, se presentan 10 pautas para ampliar el panorama sobre la prediabetes con el objetivo de buscar beneficios para el paciente que está en riesgo de desarrollarla o que ya tenga el diagnóstico establecido (Tabla 1).
Tabla 1 Criterios diagnósticos de prediabetes según la American Diabetes Association, 20241
| Parámetro | Normal | Prediabetes | Diabetes |
|---|---|---|---|
| Glucosa en ayuno | < 100 mg/dl | 100-125 mg/dl | ≥ 126 mg/dl |
| Glucosa poscarga | < 140 mg/dl | 140-199 mg/dl | ≥ 200 mg/dl |
| Hemoglobina glucosilada | < 5.7% | 5.7-6.4% | ≥ 6.5% |
I. La prediabetes puede remitir y no siempre conduce a diabetes
Se ha definido prediabetes como el estado de glucemia superior a los niveles normales, pero que a la vez no alcanza los parámetros de diabetes. Los criterios que definen la prediabetes son una hemoglobina glucosilada (HbA1c) del 5.7-6.4%, una glucosa en ayuno de 100-125 mg/dl o una glucosa poscarga de 140-199 mg/dl.1
El incremento de la glucosa es el indicador principal de riesgo elevado de desarrollar diabetes, es decir, se trata de un parámetro que indica una ventana de oportunidad donde el daño aún no es permanente y existe la posibilidad de realizar intervenciones para revertir a un estado de euglucemia. La remisión de la prediabetes es posible con la regulación de la glucosa hasta disminuirla a niveles óptimos; dicha regulación depende de forma primaria de la mejoría en la sensibilidad a la insulina, que a su vez tiene estrecha relación con la disminución de peso.2
La prediabetes es una condición potencialmente reversible si se diagnostica y trata de manera temprana, dirigiéndose con cambios efectivos en el estilo de vida, tanto en la dieta como en la actividad física en primera instancia, y agregando medidas farmacológicas cuando sea necesario.
II. La prediabetes no siempre es igual: existen pacientes con mayor riesgo de desarrollar diabetes
Para el diagnóstico de prediabetes se sugiere tomar en cuenta los factores de riesgo en pacientes adultos asintomáticos y considerar realizar el tamizaje en adultos de cualquier edad con sobrepeso u obesidad con uno o más de los siguientes factores de riesgo:
- Familiares de primer grado con diabetes.
- Raza o etnia de alto riesgo (latino, afroamericano y, en México, los grupos étnicos Yaqui y Mixteco).3
- Historia de enfermedad cardiovascular.
- Colesterol unido a lipoproteínas de alta densidad (C-HDL) < 35 mg/dl o triglicéridos > 250 mg/dl.
- Hipertensión arterial.
- Síndrome de ovario poliquístico.
- Sedentarismo.
- Condiciones que se asocian a la resistencia a la insulina.
Por su parte, el antecedente de diabetes gestacional confiere a las mujeres que la padecieron, además de mayor probabilidad de tener diabetes, el doble de riesgo de desarrollar enfermedad cardiovascular en comparación con las mujeres que no la presentaron.4 Estos datos revelan la necesidad de priorizar el tamizaje de la diabetes gestacional, pero también de realizar un seguimiento adecuado a las mujeres que la presentaron, con una cuantificación de glucosa en el primer año posparto.5
Con la finalidad de estratificar el riesgo de desarrollar diabetes y complicaciones metabólicas, recientemente se han descrito seis fenotipos considerando la distribución del tejido adiposo, el índice de masa corporal (IMC), la secreción de insulina y la sensibilidad a la insulina. Los pacientes con prediabetes de los clústeres 3, 5 y 6 presentan mayor riesgo.6,7 Los pacientes del clúster 3 muestran falla en la célula beta, obesidad o sobrepeso, baja secreción de insulina y moderada sensibilidad a la insulina. Los individuos del clúster 5 presentan obesidad, escasa secreción de insulina y muy baja sensibilidad a la insulina, mayor contenido de grasa hepática y resistencia a la insulina a este nivel. Los pacientes del clúster 6 tienen mayor cantidad de tejido adiposo visceral y del seno renal, obesidad, baja sensibilidad a la insulina y secreción moderadamente baja de esta hormona.6,7 Reconocer las características y los diferentes subtipos puede contribuir de manera más eficiente a establecer un plan tanto de intervención preventiva como de tratamiento individualizado.
III. Los mecanismos de daño metabólico de la prediabetes son similares a los de la diabetes
Ciertos factores se han reconocido como promotores importantes del desarrollo de prediabetes: el incremento de tejido adiposo, del inhibidor del activador del plasminógeno tipo 1, del fibrinógeno, de la proteína C reactiva y de los triglicéridos, así como la disminución de las HDL y el aumento de la presión arterial. Por otra parte, la hiperglucemia permite un aumento de las especies reactivas de oxígeno que desencadenan daño tisular 8 (Fig. 1).
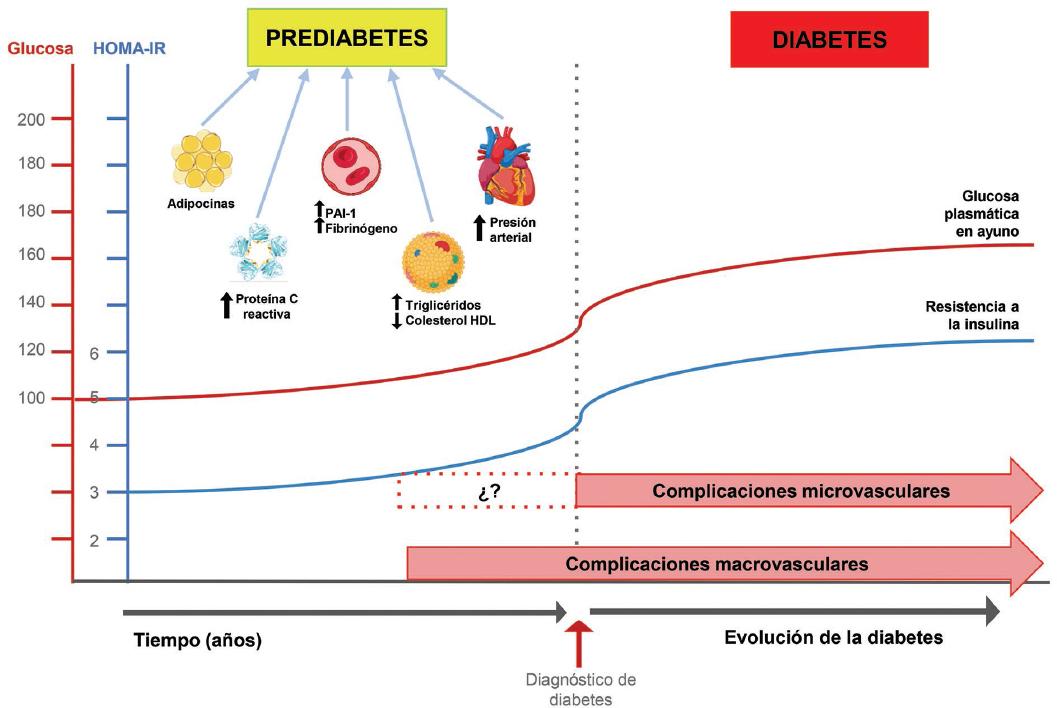
Figura 1 Progresión de prediabetes a diabetes. HDL: lipoproteínas de alta densidad; HOMA IR: índice de resistencia a la insulina (Homeostasis Model Assessment for Insulin Resistance); PAI-1: inhibidor del activador del plasminógeno tipo 1.
La prediabetes favorece también la progresión de comorbilidad; la liberación de citocinas, quimiocinas y ácidos grasos libres, y el incremento en la resistencia a la insulina, efectos mediados por el aumento de tejido adiposo, favorecen el desarrollo de daño cardiovascular9 (Fig. 1).
El patrón típico de dislipidemia en la prediabetes es similar al de la diabetes e incluye hipertrigliceridemia, reducción del C-HDL y aumento del colesterol unido a lipoproteínas de baja densidad (C-LDL); de esta forma se asocia con un perfil lipídico aterogénico y un mayor riesgo de enfermedad cardiovascular aterosclerótica.
Los estudios observacionales han mostrado la asociación entre la prediabetes y el desarrollo de cambios microvasculares, manifestados como neuropatía, nefropatía y retinopatía, y de complicaciones macrovasculares. En general, el establecimiento de la resistencia a la insulina desempeña un papel fundamental en el desarrollo temprano de un espectro de enfermedades en la prediabetes, que recientemente se ha definido como «enfermedad crónica basada en la disglucemia» (DBCD, dysglycemia-based chronic disease). Este modelo sitúa a la prediabetes y la diabetes tipo 2 como parte de un espectro continuo de complicaciones vasculares y busca centrarse en el diagnóstico de una afección tratable, así como en desarrollar medios para abordarla de manera más eficiente. Sin embargo, no existe la suficiente información sobre la sinergia entre múltiples mecanismos independientes e interdependientes que involucran disfunción glucémica y hemodinámica, lipotoxicidad, glucotoxicidad y estado inflamatorio oxidativo y no oxidativo en la DBCD.10
El término DBCD aún no es suficientemente conocido, por lo que continúa definiéndose a la prediabetes como una condición de riesgo, aunque cumple con muchas características de enfermedad. Esta circunstancia, además de restarle importancia, permite su continuidad sin ser completamente atendida. Se debe subrayar que la progresión de prediabetes a diabetes no es inevitable, pues hoy en día contamos con estrategias multidisciplinarias para retrasar o prevenir esta transición.
IV. Desde la prediabetes se pueden desarrollar complicaciones macrovasculares
La prediabetes se observa con frecuencia en pacientes con enfermedad macrovascular. Se ha descrito que el metabolismo anormal de la glucosa se asocia con un incremento del grosor de la pared del ventrículo izquierdo (independientemente de la hipertensión), al igual que con aterosclerosis carotídea, que son condiciones desencadenantes de eventos cardiovasculares mayores. También se ha asociado con un incremento de la enfermedad arterial coronaria.8
Los estudios indican que aproximadamente el 50% de los pacientes sin diabetes conocida que se diagnostican con un accidente isquémico transitorio o un accidente vascular cerebral presentan criterios de prediabetes.8
El Consorcio Global de Riesgo Cardiovascular reportó en 2023 que el 57.2% y el 52.6% de los casos de incidentes de enfermedad cardiovascular en mujeres y hombres, respectivamente, y el 22.2% y el 19.1% de las muertes por cualquier causa en mujeres y hombres, respectivamente, pueden atribuirse a cinco factores de riesgo modificables: IMC, presión arterial sistólica, colesterol no HDL, tabaquismo y diabetes. La hipertensión arterial es el principal factor de riesgo para la enfermedad cardiovascular, asociándose a más del 13.5% de las muertes anuales en el mundo.11
Por otra parte, se ha demostrado que el valor del grosor de la íntima media carotídea y el aumento del recuento de la misma fueron significativamente mayores en los pacientes con prediabetes que en aquellos con metabolismo normal de la glucosa. Por lo tanto, el aumento del grosor de la íntima media carotídea es un indicador de aterosclerosis subclínica y puede utilizarse para determinar el desarrollo de aterosclerosis temprana en pacientes con prediabetes. Además, los niveles altos de C-LDL y HbA1c, y bajos de C-HDL, también están estrechamente asociados. En los pacientes con alteración del metabolismo de la glucosa es especialmente necesario tratar estos factores de riesgo para prevenir eventos ateroscleróticos.12
La prediabetes se ha asociado con un riesgo elevado de enfermedad cardiovascular y renal incluso antes de la progresión a diabetes, lo que refuerza la evidencia de que la prediabetes representa una afección relevante. Los individuos con HbA1c en rango prediabético tienen un peor perfil de riesgo cardiometabólico general en comparación con aquellos sin prediabetes.13
El riesgo cardiovascular mediado por la disglucemia comienza con unos niveles de glucosa en el rango de prediabetes; existe asociación entre la HbA1c por encima del 5.4% y la aterosclerosis subclínica en personas sin diabetes.14
La diabetes significa un riesgo elevado para eventos cardiovasculares prematuros, por lo que se busca evitar que se establezca, objetivo que puede alcanzarse con su diagnóstico oportuno.
V. Reducir el peso corporal es el principal factor modificable para la prevención de la prediabetes
Los factores de riesgo son señales de alerta temprana que influyen en la evolución de prediabetes a diabetes; identificarlos a tiempo proporciona una oportunidad invaluable para educar a los individuos sobre hábitos saludables, pero sobre todo para lograr la remisión de la prediabetes.
Los factores de riesgo principales de la prediabetes son el IMC > 25 kg/m2, la obesidad central, el tabaquismo, la hipertensión, la dislipidemia, la escasa actividad física, la dieta y el alcoholismo. Todos ellos son modificables y tienen estrecha relación con cambios en la glucosa en pacientes con prediabetes. Un estudio realizado por Nabila et al.13 demostró que, de no modificar factores como la obesidad abdominal, el consumo de alcohol, la hipertensión y la dislipidemia, la posibilidad de revertir a niveles de normoglucemia es menor; específicamente, incrementan el riesgo el tabaquismo activo, la hipertensión y la obesidad abdominal. Esta última es definida en la población mexicana como una circunferencia de cintura > 80 cm en mujeres y > 90 cm en hombres. Se recomienda la implementación de pruebas de detección regulares y cambios en el estilo de vida en aquellas personas con sobrepeso u obesidad que tengan factores de riesgo adicionales.
Es fundamental identificar al paciente con obesidad central o sobrepeso y que además presenta los factores de riesgo antes mencionados, con el fin de implementar medidas de acción preventivas que impulsen la calidad de vida de los pacientes y favorezcan la salud pública al reducir la carga global de la enfermedad y sus complicaciones.
VI. El diagnóstico oportuno de prediabetes inicia con el tamizaje
En el tamizaje para confirmar el diagnóstico de prediabetes se utilizan los valores de glucosa plasmática en ayunas, la HbA1c y la glucosa plasmática de 2 horas durante la prueba de tolerancia con la administración oral de 75 g de glucosa.1
Es importante realizar pruebas para descartar el diagnóstico de prediabetes en población pediátrica, ya sea una vez iniciada la pubertad o después de los 10 años de edad, en niños y adolescentes con sobrepeso u obesidad, tomando en cuenta el IMC en percentil 85 y 95, respectivamente, aunado a que los pacientes presenten uno o más factores de riesgo para diabetes antes señalados.1
Por otro lado, también se sugiere realizar el tamizaje a pacientes que estén tomando ciertos fármacos, como glucocorticoides, estatinas, tiazidas, algunos contra el virus de inmunodeficiencia humana y antipsicóticos de segunda generación, ya que incrementan el riesgo de desarrollar prediabetes.1
La Federación Internacional de Diabetes propone la medición de glucosa plasmática 1 hora posterior a la carga con 75 g de glucosa oral como herramienta adicional para el diagnóstico temprano de prediabetes y de diabetes tipo 2, estableciendo como punto de corte 155 mg/dl y 209 mg/dl, respectivamente.14 La evidencia ha demostrado que esta prueba puede detectar de forma temprana aquellos individuos con cierto grado de deterioro en la función de las células beta pancreáticas, aunque sus niveles de HbA1c y la curva de tolerancia a la glucosa oral se encuentren en rangos de normalidad. Se destaca que esta prueba no solo posee mayores sensibilidad y especificidad para predecir el riesgo de desarrollar diabetes tipo 2, sino que también se ha demostrado con estudios epidemiológicos que un resultado de 155 mg/dl (1 hora poscarga) predice un alto riesgo de desarrollar enfermedad microvascular y macrovascular, aun cuando la medición de la curva de tolerancia a la glucosa oral de 2 horas (con 75 g de administración de glucosa) sea < 140 mg/dl.14
Las pacientes que presentaron diabetes gestacional deben ser vigiladas en la etapa posparto y requieren un seguimiento por tener mayor riesgo de desarrollar prediabetes o diabetes.1
VII. La implementación de cambios en la actividad física beneficia al paciente con prediabetes
En 2010 fue creado el programa nacional para la prevención de la diabetes en los Estados Unidos de América con el fin de ayudar a reducir el importante aumento de la prediabetes y, en un futuro, de la diabetes. Se comprobó que los pacientes con alto riesgo de desarrollar diabetes tienen el potencial para poder prevenir o incluso retrasar este padecimiento al realizar cambios en el estilo de vida (dieta e incremento de la actividad física aeróbica), y además, al cabo de 3 años, el programa demostró que los pacientes redujeron un 58% la probabilidad de presentar diabetes a futuro y que la disminución de 1 kg de peso reduce un 15% el riesgo de desarrollar diabetes.15
Se ha observado que realizar al menos 4 horas de ejercicio a la semana se asocia a una probabilidad de remisión de la prediabetes.16 La recomendación de la American Diabetes Association para los pacientes que ya tienen diagnóstico de prediabetes es realizar una monitorización anual, insistir en las modificaciones en el estilo de vida y realizar actividad aeróbica moderada a intensa por 150 minutos o más a la semana.1
VIII. Una intervención dietética adecuada reduce la progresión de prediabetes a diabetes
Las modificaciones positivas en la alimentación representan uno de los ejes principales para el manejo de la prediabetes, ya que contribuyen a la mejora de factores desencadenantes como el peso, la glucemia y la dislipidemia8,17 (Fig. 2). Se destacan dos regímenes alimenticios para controlar la prediabetes: la dieta mediterránea y la dieta de la milpa.
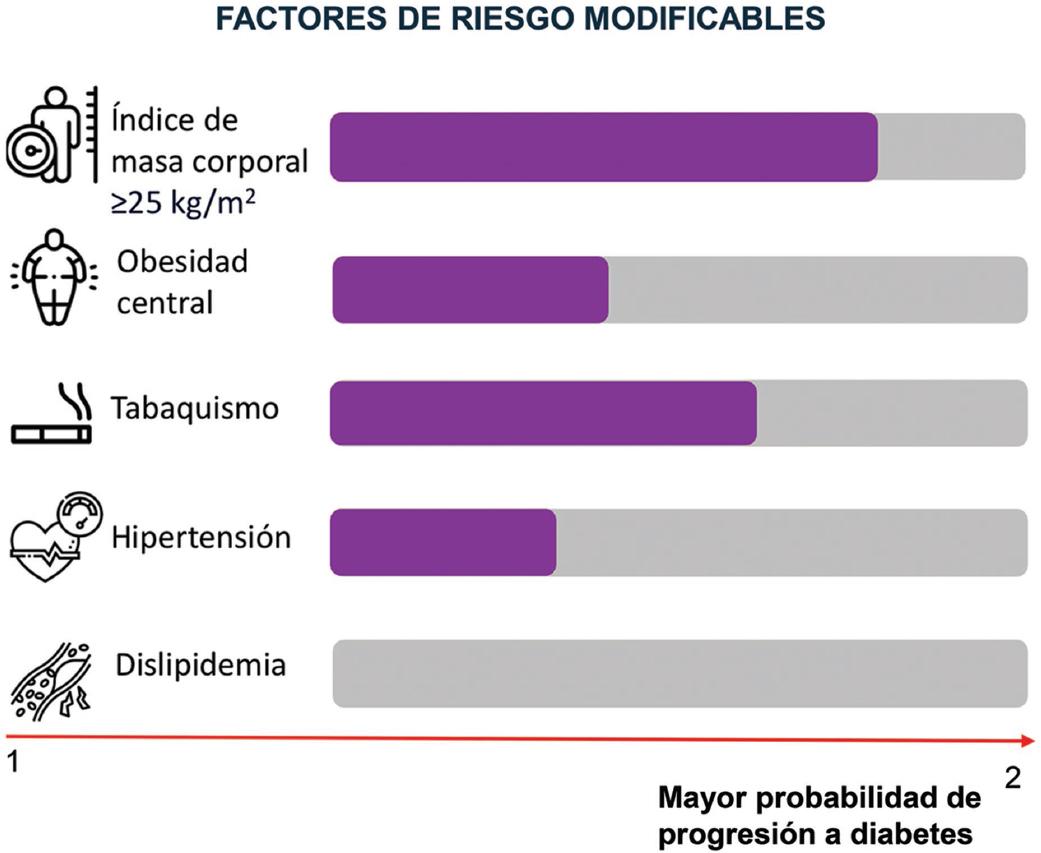
Figura 2 Factores de riesgo modificables y su relación con cambios glucémicos en pacientes con prediabetes. La dislipidemia no se asocia con la progresión a diabetes.
La dieta mediterránea promueve un alto consumo de verduras, frutas, nueces, granos enteros, legumbres, pescado, aves y aceite de oliva, a la vez que un bajo consumo de carnes rojas, lácteos no fermentados y alcohol. La adherencia a este régimen alimentario ha demostrado ser útil para reducir el riesgo de diabetes tipo 2 y de enfermedad cardiovascular. También se ha reportado que la suplementación con proteína del suero de la leche tiene repercusiones favorables sobre el metabolismo de la glucosa, puesto que previene la hiperglucemia posprandial y mejora la sensibilidad a la insulina.18
La dieta de la milpa se ha propuesto en México como un modelo de alimentación saludable y culturalmente adecuado. Se caracteriza por establecer como centro nutritivo a los productos de la milpa: maíz, frijol, chile y calabaza; además, incluye otros alimentos de origen mesoamericano y de origen externo que se consumen en México. Sugiere el consumo en la mayor cantidad posible de vegetales ricos en fibra y de semillas ricas en proteína, el consumo moderado de frutas, aceites y cereales, ocasionalmente tubérculos, pescados y mariscos, poca cantidad de bebidas alcohólicas, lácteos y endulzantes, y consumo mínimo de carnes rojas, aves e insectos. También incluye la ingesta de agua y la actividad física diaria como base del modelo, y promueve la lactancia materna durante los primeros 2 años de vida. Dentro de sus ventajas se encuentran el balance de macronutrientes de forma fácil, accesible y culturalmente conveniente, así como la consecuente disminución del riesgo de resistencia a la insulina y de enfermedades cardiovasculares; igualmente se ha descrito su beneficio sobre el control de la diabetes, pero la información sobre la prediabetes aún es escasa.19,20
IX. La opción farmacológica puede ser efectiva en la prediabetes
En el estudio del programa nacional para la prevención de la diabetes de los Estados Unidos de América se observó que los pacientes que fueron tratados con metformina (850 mg, dos veces al día) redujeron un 31% el riesgo de desarrollar diabetes en comparación con los que tomaron placebo, y además fue eficaz en mujeres de 25 a 44 años, en mujeres con antecedentes de diabetes gestacional y en personas con obesidad que al inicio tenían un IMC ≥ 35.15
La American Diabetes Association recomienda implementar el tratamiento con metformina en estado de prediabetes para prevenir el desarrollo de diabetes, específicamente en adultos con alto riesgo, enfocándose en las personas de 25-59 años con IMC ≥ 35 kg/m2, HbA1c y glucosa plasmática en ayunas alteradas, y mujeres que durante un embarazo hayan presentado diabetes gestacional.1
X. La prediabetes debe ser considerada una enfermedad y parte del espectro de la diabetes
La prediabetes y la diabetes tienen similitudes en cuanto a factores de riesgo, fisiopatología y complicaciones, pero difieren en la posibilidad de remisión con medidas no farmacológicas. A pesar de que se ha demostrado que la prediabetes favorece el mantenimiento a través del tiempo y la progresión de la hiperglucemia hasta establecerse la diabetes propiamente dicha, no ha sido reconocida dentro del espectro de la diabetes y, en contraste, se le ha restado relevancia al considerarla solo un factor de riesgo y no una enfermedad. A partir de la información reciente se puede reservar la conveniencia de considerar a la prediabetes como parte del espectro de la diabetes. Dicha falta de reconocimiento tiene un impacto negativo en el diagnóstico, por lo que es imperativa la implementación de medidas adecuadas para lograr así la posibilidad de remisión a un estado de normoglucemia.











 nueva página del texto (beta)
nueva página del texto (beta)


