Introducción
La queratitis infecciosa es la inflamación de la córnea secundaria a algún microorganismo. Sus complicaciones pueden ser graves, resultando en cicatrices del estroma corneal que conducen a disminución de la agudeza visual o, en casos graves, a adelgazamiento de la córnea que podría producir una perforación del globo ocular1. Los síntomas incluyen fotofobia, dolor ocular, enrojecimiento y disminución de la visión2. Se considera que tiene una prevalencia del 6%, pero en los últimos años se ha visto un incremento del número de casos, llegando incluso a representar entre el 4% y el 60% de las úlceras corneales3. El objetivo esencial del tratamiento es eliminar rápidamente el patógeno, y por ello la identificación del mismo desempeña un papel decisivo en el manejo y el pronóstico de la infección4. El diagnóstico del agente etiológico es fundamental, y a pesar de que el cultivo sigue siendo el método de referencia, existen nuevas técnicas que son útiles para un diagnóstico rápido y oportuno, evitando retrasos en el inicio de un tratamiento dirigido5. La utilización del estudio citológico en el microscopio puede ser una alternativa de gran ayuda debido a su rapidez para obtener resultados del diagnóstico etiológico de las queratitis infecciosas.
Caso clínico
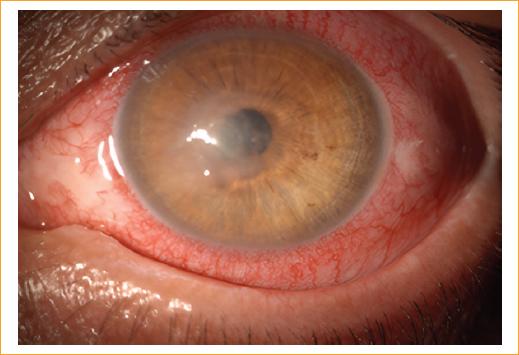
Varón de 45 años que consulta al servicio de urgencias por un cuadro clínico de 3 días de evolución consistente en dolor, ojo rojo, fotofobia y sensación de cuerpo extraño en el ojo izquierdo posterior al lavado de la cara con agua de tanque en un área rural. El paciente refiere estar aplicando gotas de lágrimas, sin mejoría de la sintomatología. Al examen oftalmológico de ingreso presenta una agudeza visual en el ojo derecho de 20/20 y en el ojo izquierdo de 20/400. En la biomicroscopia, el segmento anterior del ojo derecho está sano. En el ojo izquierdo se evidencia una importante hiperemia conjuntival con un defecto epitelial central de 5 × 5 mm que compromete el eje visual, con infiltrado intraestomal de 2 × 2 mm, de bordes plumosos, con lesiones satélite, infiltración en anillo y edema estromal perilesional, con tinción positiva a la fluoresceína (Figs. 1 y 2); el resto del segmento anterior del ojo izquierdo es normal. La presión intraocular del ojo derecho es de 12 mmHg y la del ojo izquierdo no se determina. La fundoscopia indirecta de ambos ojos es normal. Posteriormente se realiza raspado del absceso con hoja de bisturí del n.º 15, que se reserva en tubo de ensayo y es llevado al laboratorio de patología para ser examinado por el patólogo en el microscopio con tinción de hematoxilina-eosina.
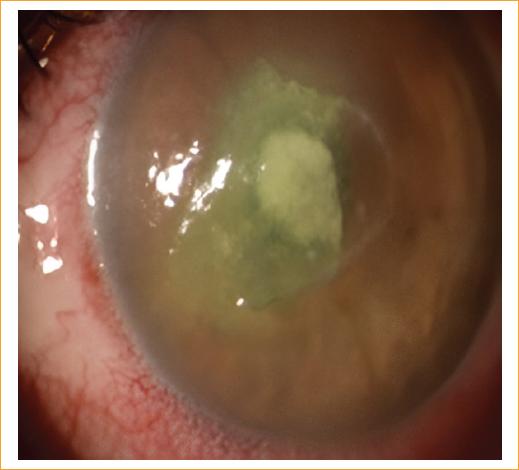
Figura 1 Foto clínica del ojo izquierdo, con hallazgos de importante hiperemia conjuntival con un defecto epitelial central de 5 × 5 mm e infiltrado estromal de 2 × 2 mm de bordes plumosos, con lesiones satélite, infiltrado en anillo y edema estromal perilesional.
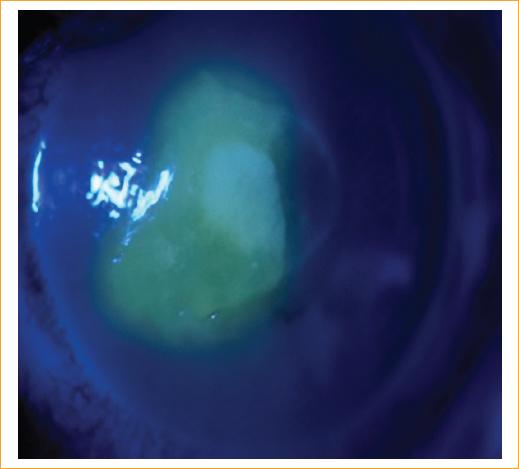
Figura 2 Foto clínica del ojo izquierdo, con tinción positiva a la fluoresceína con luz azul de cobalto difusa.
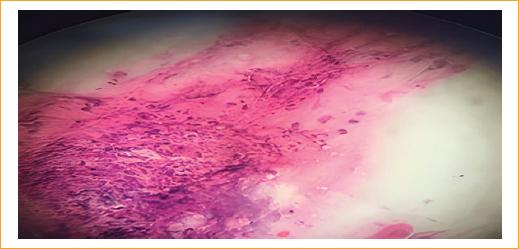
El reporte verbal de citología indica la presencia de hifas en la muestra de raspado del absceso corneal (Fig. 3). Inmediatamente se realiza impregnación con natamicina al 5% (1 gota cada minuto por 5 minutos, luego cada 5 minutos por 15 minutos, luego cada 15 minutos por 30 minutos, luego cada 30 minutos por 1 hora), con dosis de mantenimiento cada hora en casa. Al día siguiente, el paciente ya no presenta el absceso intraestromal, con reducción de la ulcera a 3 × 3 mm de tamaño (Fig. 4). A los 10 días de seguimiento, el paciente presenta una resolución total de la queratitis y mejoría de la agudeza visual a 20/30 en el ojo izquierdo.
Discusión
En términos generales, el cultivo para hongos se ha establecido como el método de referencia para el diagnóstico de queratitis infecciosa. Sin embargo, tiene como desventajas el tiempo que requiere para reportar sus hallazgos, ya que hasta un 25% de los cultivos requieren un periodo de incubación de incluso 3 semanas. El tiempo que tarda en obtenerse el resultado del cultivo puede perjudicar al paciente teniendo en cuenta que, ante una posible queratitis fúngica en curso, el tratamiento específico debe comenzarse lo más pronto posible, pues el resultado visual final de estos casos va a depender en gran medida de la proporción de tejido afectado presente previo al inicio de la terapia6. Por esta razón, el tiempo hasta el diagnóstico representa un desafío y se ha buscado implementar nuevas técnicas que permitan la detección rápida del agente causal para mejorar el pronóstico de la infección. Se han utilizado técnicas como la tinción de Gram3, que tiñe la pared micótica y permite una detección temprana del microorganismo, pero se ha observado una sensibilidad baja en los raspados corneales, de aproximadamente un 30% en las úlceras tempranas o pequeñas (< 2 mm) y de un 40-60% en las úlceras más avanzadas7. El estudio citológico con tinción de hematoxilina-eosina ha demostrado una utilidad significativa para la realización de un diagnóstico oportuno mediante la observación del agente etiológico en el microscopio, teniendo en cuenta el tiempo para obtener resultados, evitando así el desarrollo de complicaciones secundarias a un retraso en el tratamiento.
Nuestro paciente, con el inicio temprano de natamicina al 5%, tras solo 1 día de uso presentó mejoría del cuadro clínico, con desaparición del infiltrado estromal y disminución del tamaño del defecto epitelial. Actualmente, la natamicina al 5% es la opción terapéutica de primera línea en el manejo de la queratitis fúngica, ya que no existe hasta el momento ningún otro fármaco que muestre superioridad3.
Conclusiones
La utilización de la citología inmediata en el laboratorio de patología es una herramienta muy útil para detectar de manera rápida el agente causal de la queratitis infecciosa, sin necesidad de esperar los resultados de los cultivos para determinar exactamente la etiología. Esto permite un tratamiento oportuno y una disminución en el costo del tratamiento porque no hay necesidad de cobertura con varios colirios antibióticos.