Introducción
Las malformaciones cavernomatosas (MC), también conocidas como angiomas venosos o cavernomas, son malformaciones vasculares formadas por grupos de sinusoides dilatados, organizados en canales con una sola capa de endotelio. Representan del 10% al 15% de todas las malformaciones neurovasculares y tienen una prevalencia del 0.4% al 0.8% en la población1,2. Las MC pueden ser familiares (genéticas) o espontáneas; las genéticas se asocian a MC múltiples con un patrón autosómico dominante, relacionadas con la mutación en uno de tres genes: KRIT1(CCM1), MGC4607 (CCM2) y PDCD10 (CCM3). Existe predisposición por grupos étnicos (50% en hispanos y 10-20% en caucásicos). Su etiología se ha relacionado con la exposición a la radiación3,4. La sintomatología incluye crisis convulsivas, cefalea, déficits motores y disfunción de nervios craneales, dependiendo de su localización, y se atribuye al sangrado intra- o extralesional y efecto de masa. La localización más frecuente es supratentorial (70-80%), seguida de la infratentorial (10-20%) y medular (5-10%)5. La hemorragia por MC en el tallo cerebral (que comprende el mesencéfalo, la protuberancia anular y el bulbo raquídeo), al tener mayor densidad los núcleos de los nervios craneales y los tractos motores, incrementa la sintomatología y la discapacidad, en comparación con su contraparte supratentorial6. Por su tamaño, las MC se clasifican en pequeñas (< 2 cm), grandes (2-4 cm) y gigantes (> 4 cm). La resonancia magnética (RM) se considera como primera opción para su diagnóstico7-9. El manejo de las MC incluye observación, cirugía o radiocirugía, dependiendo de su presentación clínica y localización anatómica10,11.
Caso clínico
Presentamos el caso de una niña de 10 años que 7 días previos a su ingreso tuvo cefalea y pérdida transitoria del estado de consciencia con posterior recuperación, y desarrolló hemiparesia en el hemicuerpo derecho con fuerza 2/5, ataxia y afección de los nervios craneales izquierdos VI, VII, IX y X. Se le realizó una tomografía de cráneo simple y fue enviada a nuestro hospital para valoración por neurocirugía pediátrica, complementando su abordaje con RM de encéfalo y columna, que evidenció una lesión intraaxial, subpial del tallo cerebral en la unión pontobulbar izquierda, sugestiva de una MC (Fig. 1). Se realizó cirugía a los 10 días de iniciada la sintomatología. Con la paciente en decúbito prono, bajo monitorización neurofisiológica intraoperatoria y con técnicas de microcirugía, se realizó un abordaje telovelar, localizando el piso del ventrículo IV y el colículo facial izquierdo, presentando el colículo un incremento de volumen y un halo de hemosiderina. Se hizo una incisión infracolicular, obteniendo material hemático antiguo, y se identificó una MC de 7 mm que fue resecada totalmente, se corroboró la hemostasia y se cerró por planos de manera convencional (Fig. 2). La paciente fue extubada a las 72 horas. Al persistir con dificultades para la deglución, requirió una gastrostomía endoscópica. Fue egresada a su domicilio a los 7 días del posoperatorio. Se le dio seguimiento en la consulta externa, confirmando el diagnóstico de MC por histopatología. A los 4 meses logra deambular de forma independiente, con una fuerza 4/5 en el hemicuerpo derecho, resolución de la parálisis facial y capacidad de deglución, y se le retira la gastrostomía por lograr un adecuado peso para su talla y edad; aún persistía afección del VI nervio craneal izquierdo. Al año de la cirugía recupera totalmente la fuerza del hemicuerpo derecho y la función de los nervios craneales. Se realiza una RM de encéfalo de control que evidencia la ausencia de la MC (Fig. 3). La paciente no tiene antecedentes de exposición a radiación ni historia familiar de MC, y se descartó una alteración genética.
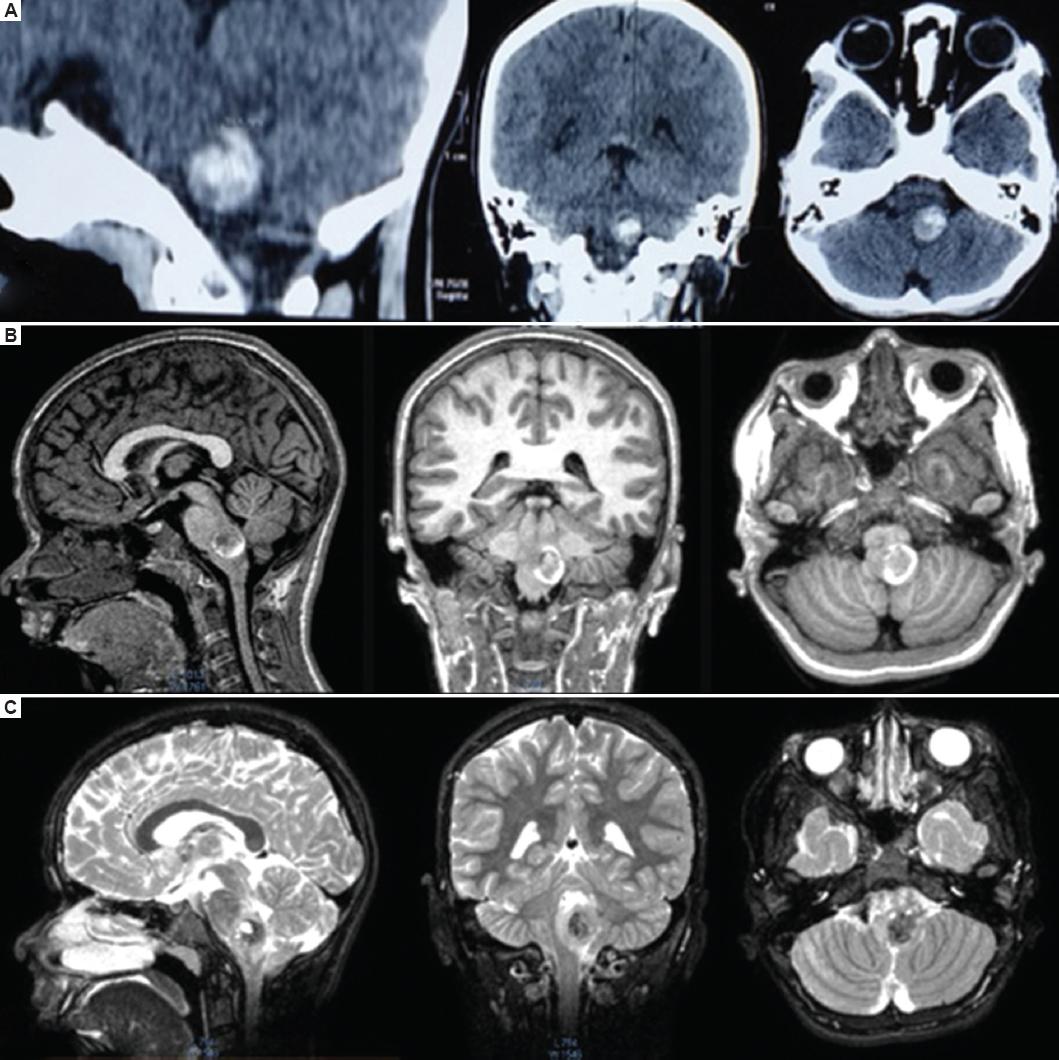
Figura 1 La tomografía computarizada simple de cráneo en cortes sagital, coronal y axial (A) evidenció una lesión hemorrágica heterogénea en la unión pontobulbar izquierda. La resonancia magnética (RM) en secuencias T1 (B) y T2 (C) en cortes sagital, coronal y axial mostró una lesión subpial a nivel pontobulbar izquierdo, con diferencia en las intensidades, sugestiva de probable malformación cavernomatosa.
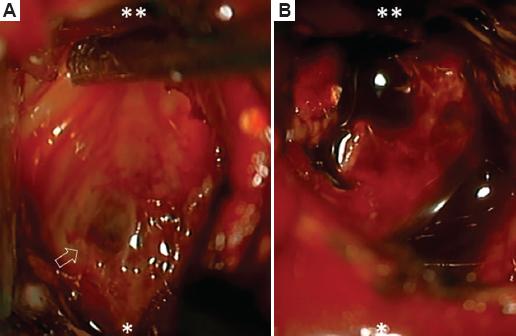
Figura 2 Fotografía intraoperatoria del piso del ventrículo IV, con la paciente en decúbito prono. A: colículo facial izquierdo incrementado de volumen (flecha). B: salida de material hemático antiguo posterior a la incisión infracolicular. Con dos asteriscos se indica la posición superior y con un asterisco la posición inferior.
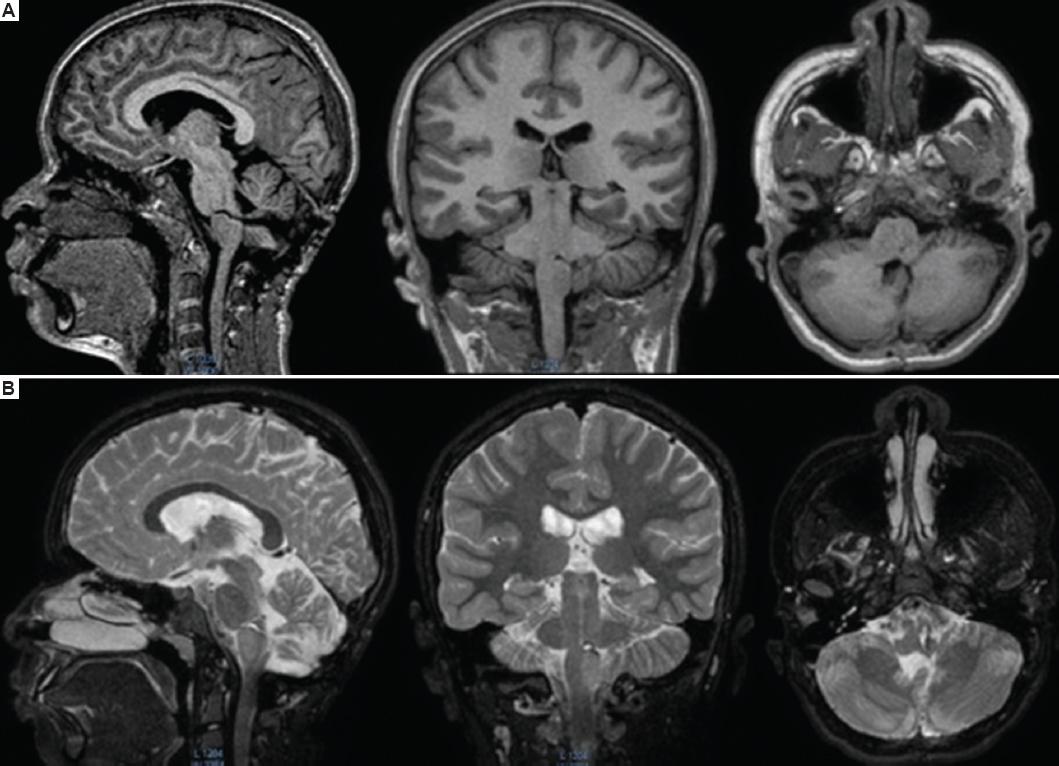
Figura 3 Resonancia magnética posoperatoria en secuencias T1 (A) y T2 (B), en cortes sagital, coronal y axial, que evidencian la ausencia de la lesión en la unión pontobulbar izquierda (compárese con la figura 1).
Discusión
El sangrado de las MC es más común en los niños (36-78%) que en los adultos (8-37%)5. El tratamiento de las MC del tallo cerebral es controversial; sin embargo, cuando el paciente presenta sangrado y afección clínica se recomienda cirugía para evitar un nuevo resangrado y un mayor déficit neurológico permanente, ya que se han reportado resangrados anuales del 18.1% al 32.3%2,6. En los casos asintomáticos no se recomienda cirugía4,10-13. Comparando nuestro caso con los de otros autores, encontramos que Di Rocco C et al.14 reportan su experiencia con tres MC del tallo cerebral en pacientes pediátricos; si bien reconocen que presentan un déficit posquirúrgico transitorio, los pacientes tienden a recuperarse y a la resolución de los síntomas, recomendando la cirugía. También Lena et al.15, en 13 años, reportan 9 MC del tallo cerebral en niños y operaron al 66.6%, recomendando resecar toda la lesión para evitar resangrados, y logran mejoría de los síntomas con la cirugía. Abla et al.16, en 40 pacientes pediátricos con MC del tallo cerebral operadas, concluyen que la cirugía es la mejor opción en las lesiones sintomáticas. Constatando nuestros hallazgos, Bhardwaj et al.17 reportan 20 MC del tallo cerebral en niños, de las que operaron 7 y manejaron de forma conservadora 13, reportando morbilidad transitoria en el grupo quirúrgico; en el grupo no quirúrgico se agregaron déficits neurológicos, recomendando la cirugía como mejor opción terapéutica. Sawarkar et al.5 reportan 10 MC del tallo cerebral pediátricas sintomáticas, y de estas resangraron el 50% antes de la cirugía, operaron a 9, el 88.9% mejoraron y el 11.1% empeoraron, concluyendo que la cirugía es el mejor tratamiento. Rennert et al.18 reportan 8 MC del tallo cerebral en niños, logrando una resección total en el 87.5% de los pacientes y subtotal en el 12.5%, con mínima morbilidad y resolución total de los síntomas. Li et al.19 operaron 52 MC del tallo cerebral en pediatría, recomendando la resección total de la lesión; los pacientes presentaron mejoría clínica posterior a la cirugía. Velz et al.20 reportan 40 pacientes pediátricos con MC del tallo cerebral, de los que operaron a 13 sintomáticos y en los 27 asintomáticos realizaron vigilancia neurológica; los pacientes sintomáticos mostraron mejoría clínica con la cirugía. Florian et al.21 reportan 2 pacientes, de 6 y 5 meses, con MC del tallo cerebral sintomáticas, evidenciando su naturaleza congénita y la resolución de los síntomas con cirugía. En Latinoamérica, Braga et al.22 y Suárez et al.23 reportan MC del tallo cerebral operadas en niños, con 2 y 6 casos respectivamente, recomendando cirugía en los pacientes sintomáticos y logrando mejoría clínica con la cirugía, como se evidenció en nuestro caso.
En las MC del tallo cerebral de adultos, en un metaanálisis realizado por Gao et al.24 se comparan la microcirugía y la radiocirugía, concluyendo una ventaja de la microcirugía sobre la radiocirugía en cuanto a incidencia de resangrados y resolución de los síntomas. De igual forma, Kearns et al.25 y Harris et al.26 recomiendan la cirugía para MC del tallo cerebral sintomáticas, con un riesgo de mortalidad menor del 4% y mejoría de la sintomatología. En México, Nathal et al.27 reportan 50 MC del tallo cerebral sintomáticas operadas en adultos, encontrando resolución de los síntomas posterior a la cirugía.
Comparando los resultados en el manejo del presente caso, se evidencia que la cirugía en las MC del tallo cerebral sintomáticas es la mejor opción terapéutica, tanto en adultos como en niños.
Conclusiones
Las MC del tallo cerebral en pediatría son infrecuentes. Su sangrado tiene una presentación clínica catastrófica y tiende a presentar nuevos resangrados, en comparación con los adultos; por ello, se recomienda su manejo neuroquirúrgico mediante microcirugía una vez diagnosticadas, considerando la mayor expectativa de vida en los niños. En lesiones incidentales no se recomienda cirugía, sino solo vigilancia neurológica.















