Introducción
Desde hace décadas, la obesidad se ha convertido en un problema de salud público y continúan en aumento su incidencia global y su prevalencia, así como los costos de su tratamiento y repercusiones crónicas. La acumulación excesiva de grasa corporal (usualmente un 20% por encima del peso ideal) terminará afectando la salud y conducirá a un daño que pudiera no ser reversible y que a largo plazo tendría como desenlace múltiple comorbilidad asociada1, así como un gran deterioro en la calidad de vida2. Se estima que, para el año 2030, el 57.8% de la población mundial (3.3 billones de personas) presentarán sobrepeso u obesidad3. Se ha demostrado una marcada mejoría en la calidad de vida relacionada con la salud en pacientes sometidos a cirugía bariátrica4.
La cirugía bariátrica laparoscópica es actualmente la opción quirúrgica de elección como tratamiento para la obesidad y la comorbilidad relacionada con ella, siendo la manga gástrica (MG) el procedimiento más realizado hoy en día, sobre el bypass gástrico (BGYR), como procedimientos mayormente realizados en todo el mundo5.
En el seguimiento posquirúrgico es de suma importancia presentar los datos bajo un sistema de reporte de resultados estandarizado, como el que incluye y comparte la American Society for Metabolic and Bariatric Surgery (ASMBS), donde se determina como seguimiento a largo plazo al menos 5 años posteriores al procedimiento, así como las variables del campo bariátrico como son el exceso de peso (EW) y el porcentaje de pérdida de exceso de peso (EWL%)6.
En un metaanálisis sobre manga gástrica laparoscópica (MGL) vs. bypass gástrico en Y de Roux laparoscópico (BGYRL), en pacientes con índice de masa corporal (IMC) > 50 kg/m2, se demostró que el BGYR logró una mejor pérdida de peso después de 6 a 12 meses y una mayor resolución de la dislipidemia después de 1 año de la intervención7.
Del seguimiento observacional SLEEVEPASS a 10 años, siendo ensayo clínico aleatorizado multicéntrico, se encontró un 8.4% más de EWL% en BGYR en comparación con MG. La pérdida de peso en un metaanálisis de 18 estudios no encontró significancia estadística entre pérdida de EW con MG vs. BGYR8. En un seguimiento a 4 años, la MG tuvo menos reintervenciones, hospitalizaciones y complicaciones, menor gasto general en atención médica y menos mortalidad9, que los pacientes sometidos a BGYR10. Sin embargo, a los 2 años, la cirugía de revisión fue más frecuente con MG.
Existen diversas clases y grados de obesidad: grave, mórbida o grado III. Uno de los estudios que mayor seguimiento presenta, de 12 años para el 90% de su población inicial, demuestra que los pacientes sometidos a BGYR sostuvieron una pérdida de peso promedio de 35 kg en el seguimiento, frente a 0 a 2.9 kg perdidos en el grupo no quirúrgico11. El BGYRL es más efectivo en general que la MGL, con remisión total de la comorbilidad asociada a la obesidad12. La morbimortalidad a corto plazo con ambos procedimientos tiene una incidencia muy baja; si se presenta regularmente sería con complicaciones menores a 6 meses13.
El éxito de la cirugía bariátrica radica en la alta tasa de remisión completa o parcial de la comorbilidad asociada a la obesidad, previniendo las complicaciones, los efectos tardíos y las enfermedades relacionadas, y con una mejora en la calidad de vida14, al lograr una pérdida ponderal sostenida15. Es de suma importancia conocer los beneficios y los resultados a largo plazo de los procedimientos bariátricos por el gran impacto que tienen sobre la morbimortalidad asociada con el síndrome metabólico y la obesidad16.
El objetivo del presente estudio fue comparar la pérdida ponderal hasta por 5 años en cinco seguimientos posquirúrgicos de pacientes mexicanos tras someterse a los principales procedimientos bariátricos.
Método
Estudio retrospectivo, observacional, de pacientes con obesidad sometidos a cirugía bariátrica laparoscópica en el período comprendido de marzo de 2013 a septiembre de 2021 en el hospital de tercer nivel Médica Sur, en Ciudad de México. Se realizó un muestreo no probabilístico a conveniencia, por casos consecutivos en el periodo de estudio, de acuerdo con los criterios de inclusión. Se utilizaron expedientes clínicos físicos y electrónicos empleando G*Power de la Universidad Heinrich Heine Düsseldorf, para el cálculo del análisis de potencia estadística, con una población de pacientes de 120, siendo posoperados de MGL y BGYRL, con un intervalo de confianza del 95%, con un tamaño de muestra ideal de 89 pacientes.
Todos los pacientes recibieron tromboprofilaxis mecánica previamente al abordaje quirúrgico y tromboprofilaxis farmacológica hasta el egreso hospitalario.
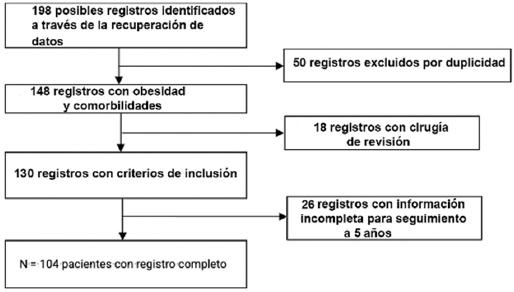
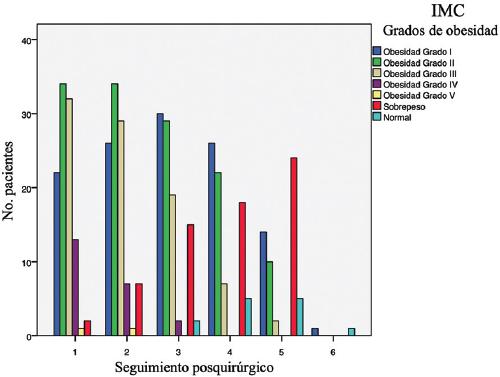
Se incluyeron pacientes (Fig. 1) con obesidad mórbida/grado III (IMC > 40 kg/m2) y obesidad grado II (IMC > 35 kg/m2) más comorbilidad asociada a obesidad (hipertensión arterial sistémica, diabetes mellitus tipo 2, síndrome de apnea obstructiva del sueño, dislipidemia), con valoración preoperatoria cardiológica sin contraindicaciones. Se excluyeron los pacientes que fueron sometidos a cirugía de revisión (procedimiento secundario), que contaban con antecedente quirúrgico intrabdominal, y con obesidad de grado II sin comorbilidad. Las variables consideradas fueron la edad, el sexo, el IMC y la comorbilidad, y las variables a comparar fueron EW, porcentaje de exceso de peso (EW%) y EWL% entre grupos.
Se realizó seguimiento de los pacientes por medio de cinco consultas posteriores al procedimiento, correspondiendo al primer seguimiento una media de 10 días (n = 104), al segundo seguimiento una media de 72 días (n = 97), al tercer seguimiento una media de 235 días (n = 79), al cuarto seguimiento una media de 317 días (n = 55) y al quinto seguimiento una media de 669 días (n = 38), tanto para el grupo de MG como el de BGYR, y se compararon en cada seguimiento. Todos los resultados se muestran como media, con desviación estándar (DE) e intervalo de confianza del 95% (IC95%). Se obtuvieron medidas antropométricas y parámetros bariátricos posquirúrgicos en todas las consultas de seguimiento.
En cuanto a la técnica quirúrgica de BGYRL, se realizó pouch gástrico de 20 cm3 con asa biliar de 100 cm y asa alimentaria de 150 cm, y sonda de calibración de 36 Fr, con uso de endoscopia transoperatoria. En cuanto a la MGL, se realizó con antrectomía hasta 1 cm lateral al ángulo de His y calibración con sonda de 40 Fr con uso de endoscopia transoperatoria.
Para evitar los sesgos en la técnica quirúrgica, los procedimientos los habían realizado el mismo cirujano y el mismo equipo quirúrgico.
Para los análisis estadísticos se empleó el programa SPSS (Statistical Package for the Social Sciences) v.25.0. Las variables categóricas se presentan con frecuencias y porcentaje, y las numéricas con media y DE como medida de dispersión. Se realizaron la prueba de Kolmogórov-Smirnov para comprobar que los datos siguieran una distribución normal y la prueba de Levene para confirmar la homocedasticidad de los datos. Para el análisis de las variables numéricas en los diferentes grupos se utilizó una prueba t pareada para analizar los resultados dentro de un mismo grupo a lo largo del tiempo. Se empleó la prueba t de Student para explorar las diferencias entre grupos a lo largo del tiempo. Se utilizó un método de transformación de dos pasos en el caso de las variables que no se ajustaran a una distribución normal. Se consideran como significativos todos los valores con p < 0.05.
Resultados
Se incluyeron 104 pacientes, divididos en grupo BGYRL y grupo MGL. Los datos demográficos (Tabla 1) mostraron diferencia significativa entre grupos en las variables sexo femenino, presencia de dislipidemia y enfermedad por reflujo gastroesofágico (p < 0.001). En cuanto a EW, EW% y EWL%, no se obtuvo significancia estadística entre los grupos en los seguimientos registrados (Tabla 2).
Tabla 1 Características demográficas basales de la población incluida
| Características | BGYRL (n = 73; 70.87%) | MGL (n = 31; 30.09%) | p |
|---|---|---|---|
| Mujeres | 52 (71.2%) | 16 (51.6%) | < 0.001 |
| Hombres | 21 (28.8%) | 15 (48.4%) | 0.472 |
| Edad, años, media (DE) | 43.6 (14.18) | 43.25 (15.31) | 0.914 |
| Peso, kg, media (DE) | 115.91 (26.71) | 111.54 (22.02) | 0.389 |
| Talla, m, media (DE) | 1.69 (0.19) | 1.71 (0.16) | 0.552 |
| IMC, kg/m2, media (DE) | 43.03 (7.56) | 39.24 (5.27) | 0.004 |
| Diabetes mellitus tipo II | 22 (29.7) | 11 (35.5) | 0.136 |
| Hipertensión arterial | 21 (28.5) | 11 (35.5) | 0.171 |
| Dislipidemia | 25 (33.8) | 5 (16.1) | < 0.001 |
| SAOS | 9 (12.2) | 4 (12.9) | 0.072 |
| ERGE | 3 (4.1) | 0 (0.0) | < 0.001 |
| Síndrome metabólico | 49 (66.2) | 21 (67.7) | 0.057 |
BGYRL: bypass gástrico en Y de Roux laparoscópico; DE: desviación estándar; ERGE: enfermedad por reflujo gastroesofágico; IMC: índice de masa corporal; MGL: manga gástrica laparoscópica; SAOS: síndrome de apnea obstructiva del sueño.
Tabla 2 Seguimientos posquirúrgicos (S1-S5)
| S1 (x̅ 10 días) | S2 (x̅ 72 días) | S3 (x̅ 235 días) | S4 (x̅ 317 días) | S5 (x̅ 669 días) | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| BGYRL | MGL | p | BGYRL | MGL | p | BGYRL | MGL | p | BGYRL | MGL | p | BGYRL | MGL | p | |
| EW (kg) | |||||||||||||||
| x̅ | 40.44-48.75 | 32.28-40.79 | 0.083 | 31.94-40.43 | 26.09-33.05 | 0.185 | 23.35-32.83 | 16.76-25.98 | 0.417 | 16.98-25.66 | 13.32-17.62 | 0.141 | 10.13-17.03 | 9.61-14.75 | 0.082 |
| DE | 7.59 | 7.94 | 8.22 | 5.9 | 7.8 | 7.72 | 6.77 | 3.06 | 5.56 | 4.09 | |||||
| IC 95% | 6.99-9.06 | 7.43-9.58 | 6.06-11.01 | 4.72-9.21 | 7.39-11.56 | 6.74-11.68 | 6.69-10.66 | 2.45-6.16 | 4.85-8.94 | 3.49-7.77 | |||||
| EW% | |||||||||||||||
| x̅ | 59.93-66.16 | 44.92-50.0 | 0.068 | 47.42-66.16 | 36.31-45.9 | 0.138 | 34.92-48.86 | 23.42-36.18 | 0.233 | 24.86-38.08 | 18.26-24.26 | 0.086 | 14.72-25.32 | 12.72-16.98 | 0.061 |
| DE | 6.85 | 4.02 | 16.02 | 7.69 | 11.81 | 10.23 | 10.85 | 4.4 | 8.43 | 3.81 | |||||
| IC 95% | 4.62-7.82 | 3.63-6.58 | 8.91-16.67 | 6.66-12.51 | 11.04-16.83 | 9.62-15.87 | 10.14-16.28 | 3.33-8.66 | 7.5-13.69 | 3.69-10.2 | |||||
| EWL% | |||||||||||||||
| x̅ | 9.18-19.86 | 13.57-24.56 | 0.623 | 19.50-38.37 | 23.24- 39.90 | 0.401 | 38.66-56.84 | 39.63-65.32 | 0.883 | 53.06-70.89 | 67.75-78.98 | 0.129 | 14.72-70.41 | 12.72-73.50 | 0.161 |
| DE | 10.6 | 10.86 | 16.28 | 12.09 | 17.04 | 24.68 | 15.03 | 11.21 | 47.13 | 39.02 | |||||
| IC 95% | 7.5-13.84 | 6.63-15.34 | 15.41-22.32 | 12.07-21.24 | 13.65-22.7 | 18.20-33.16 | 14.07-21.58 | 10.92-20.14 | 42.06-69.30 | 33.93-87.61 | |||||
DE: desviación estándar; EW: exceso de peso; EW%: porcentaje de exceso de peso; EWL%: porcentaje de exceso de peso perdido; IC95%: intervalo de confianza del 95%.
Se demostró mayor pérdida de peso ponderal en BGYRL a los 6-12 meses en comparación con MGL; sin embargo, no se encontró diferencia significativa entre el peso, el exceso de peso ni la pérdida de exceso de peso en los seguimientos entre ambos grupos.
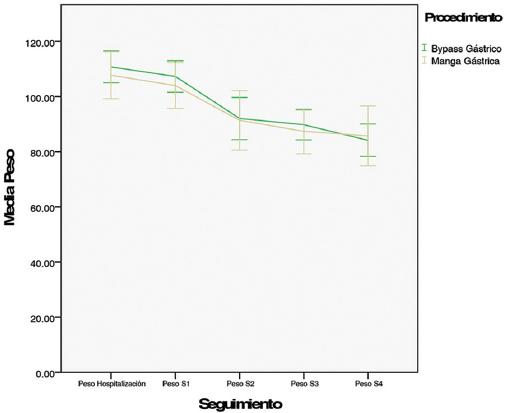
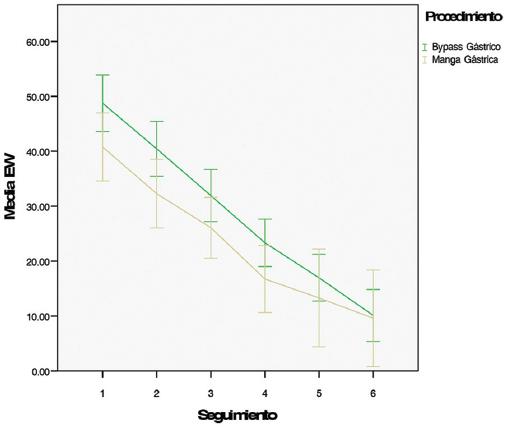
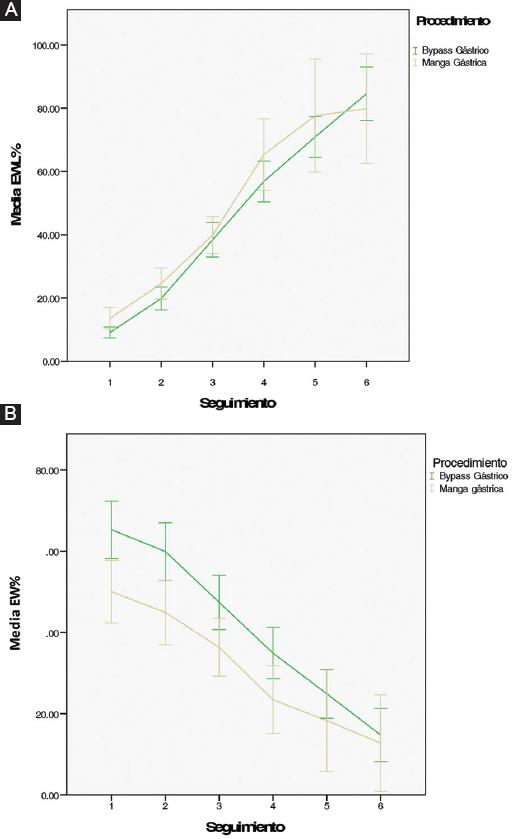
Con los datos antropométricos registrados durante el seguimento se graficaron las medias de peso (Fig. 2), EW (Fig. 3), EWL%, EW% (Fig. 4) e IMC, desde el inicio del protocolo prequirúrgico hasta el último seguimiento posquirúrgico (Fig. 5).
Discusión
Existen numerosos tratamientos para combatir la obesidad ante la creciente incidencia global, pero la cirugía bariátrica continúa siendo el método más efectivo. Se conoce que a largo plazo, en un período de hasta 10 años posquirúrgicos, el BGYRL es el procedimiento más efectivo; sin embargo, el más realizado en todo el mundo actualmente es la MGL, y de ahí la relevancia de generar resultados comparativos entre ambos procedimientos a largo plazo.
En diversos estudios se ha identificado una mayor pérdida de peso en los pacientes con BGYR en comparación con MG, siendo ensayos clínicos controlados, así como revisiones sistemáticas y metaanálisis. En un metaanálisis6 se identificó que no hay diferencia en la pérdida ponderal en el seguimiento > 5 años de ambos procedimientos.
En nuestro estudio, el número de procedimientos fue mayor para el grupo de BGYRL que para el de MGL, a diferencia de lo descrito en la literatura y la tendencia mundial actual, debido a los años iniciales en los que se sometió a los pacientes a cirugía bariátrica, siendo un volumen inicial mayor y posteriormente siguiendo la inversión de frecuencia, siendo ahora la MGL el procedimiento más realizado, sin variar en las técnicas quirúrgicas previamente descritas. Las variables demográficas fueron similares en ambos grupos, así como la comorbilidad, que no tuvieron diferencia significativa. Se presentaron tres complicaciones como sangrado posquirúrgico de la línea de grapeo en el grupo de MGL, resueltas en el mismo internamiento.
En nuestra cohorte retrospectiva se obtuvieron numerosas variables antropométricas en un seguimiento con cinco registros, con una media de 669 días posquirúrgicos en el último. La pérdida de peso fue similar en ambos grupos, pero se observó una mayor pérdida de peso en los primeros 6-12 meses posquirúrgicos en el grupo de BGYRL6.
En el último seguimiento, en el grupo de MG se registró EW 9.61 kg, EW% 12.72% y EWL% 73.50%, y el grupo de BGYR se registró EW 10.1 kg, EW% 14.72% y EWL% 70.41%, sin diferencia significativa.
Se realizaron análisis entre los grupos en los diversos registros realizados, sin obtener una diferencia estadística significativa en cuanto a la pérdida de peso ponderal en el seguimiento a 20 meses, con una tasa de seguimiento del 100%; posteriormente, la cantidad de pacientes que no continuaron con el seguimiento por consulta externa fue variable y con tendencia a abandonarlo.
Una de las debilidades de esta cohorte retrospectiva, por su naturaleza, es el seguimiento a largo plazo, con falta de información en los registros y, por tanto, con exclusión de pacientes. Además, el año de selección de los pacientes no fue el mismo y la cohorte no fue homogénea en ambos grupos; sin embargo, sí lo fue el seguimiento en cinco consultas posquirúrgicas. Es de suma relevancia destacar el distinto apego a las consultas de seguimiento por parte de los integrantes del estudio.
Conclusiones
La MG tuvo la misma pérdida de peso ponderal a largo plazo en población mexicana que el BGYR, siendo este último procedimiento más efectivo en la pérdida ponderal en los primeros 6-12 meses. No se encontró diferencia en cuanto a resolución de la comorbilidad entre los grupos, y tampoco hubo diferencia significativa en complicaciones y reintervenciones. Actualmente no existe una estrategia efectiva para pacientes posoperatorios a largo plazo, por lo que se deben implementar mejores medidas para el seguimiento de los pacientes con obesidad que se someten a cirugía bariátrica y así lograr un óptimo control y seguimiento posoperatorio para disponer de resultados más confiables a largo plazo, así como obtener una regulación en control de peso para mejorar la calidad de vida de los pacientes y continuar con la remisión total de la comorbilidad asociada a la obesidad.