Introducción
El carcinoma de células renales (CCR) representa 2-3 % de los tumores malignos en adulto y 85 % de las masas sólidas y sólido-quísticas del riñón. Cada año se diagnostican 8.9 casos nuevos por 100 000 habitantes, con mayor incidencia en Europa, Norteamérica y Australia y menor en India, Japón, África y China. Se estima que el riesgo de padecerlo durante la vida es aproximadamente de 1/48 para hombres y de 1/83 en mujeres.1,2,3
Aproximadamente 40 % de los pacientes con este cáncer sobreviven por cinco años. Se atribuye esta tendencia al desarrollo tecnológico en el diagnóstico por imágenes. En Cuba el Anuario Estadístico de Salud 2021 informa tasa de 9 defunciones por tumores de las vías urinarias por 100 000 habitantes.4,5
El abordaje laparoscópico es cada vez más utilizado para la nefrectomía; desde la variante pura, la mano-asistencia, la minilaparoscopia, hasta la cirugía asistida por robot, las técnicas proveen menor agresión, mayor confort posoperatorio y mejor resultado estético.6
El abordaje laparoscópico se indica en T1 y T2, aunque algunos grupos de trabajo los extienden a estadios T3 y T4. Son contraindicaciones para la mayoría de los grupos de trabajo el compromiso de la vena renal o de la vena cava inferior, el gran volumen tumoral, la infiltración potencial de estructuras circundantes, la cirugía abierta previa ipsilateral, aunque existen reportes del éxito del abordaje laparoscópico para masas renales hiliares y la intervención de pacientes con invasión venosa. Los límites están dados por las características del paciente, del tumor y la experiencia de los cirujanos.7
En 1950 Vermooten sugiere la cirugía conservadora de nefrona (CCN) para tumores encapsulados y periféricos.8 El uso de esta técnica se incrementó con el aumento del diagnóstico de tumores localizados, con resultados oncológicos similares a la nefrectomía radical (NR) y menor afectación de la función renal (FR). Hoy día, se extienden las indicaciones hasta tumores mayores de 7 cm. Es consenso que resulta oncológicamente segura, aunque no se ha podido demostrar su impacto en el aumento de la sobrevida.9
En el entorno cubano la CCN no es aún una opción de tratamiento estándar, tampoco el acceso laparoscópico. La experiencia acumulada en el Centro Nacional de Cirugía de Mínimo Acceso (CNCMA) de Cuba en cirugía laparoscópica ha permitido la migración paulatina hacia la inclusión de masas renales más complejas de este abordaje y el desarrollo de la cirugía laparoscópica conservadora de nefronas (CLCN).10
Objetivo: Describir los resultados de la cirugía laparoscópica del carcinoma renal según técnica quirúrgica en el Centro Nacional de Cirugía de Mínimo Acceso.
Material y métodos
Estudio de cohorte, retrospectivo, analítico. Incluidos pacientes con carcinoma de células renales operados por laparoscopía en el CNCMA, incluidos entre 2010 y 2022, ≥ 18 años. Se excluyeron sujetos con metástasis sincrónica en el momento de la cirugía o con información insuficiente en las historias clínicas para el estudio. Se seleccionó una muestra probabilística de 154 sujetos con una prevalencia del 2 %,1 una precisión del 2 %, un nivel de significación del 5 %, y una caída muestral del 4.8 %. Fueron conformados dos grupos según la técnica empleada, en correspondencia con las recomendaciones internacionales,11 92 pacientes se incluyeron en el grupo de la NRL y 62 en el de la cirugía CLCN.
El período de seguimiento se consideró a partir de 2010 y se prolongó hasta diciembre de 2023. El seguimiento se inició en la primera semana del posoperatorio, a los 15 días, al mes, a los tres meses durante dos años, semestral durante cinco años y después de este período anualmente. Fueron evaluados mediante hemoquímica sanguínea y estudios imagenológicos, que incluyó ultrasonografía abdominal y tomografía computarizada de tórax y abdomen.
Se estudiaron variables clínico-epidemiológicas, perioperatorias y oncológicas: edad: 20/39-40/59≥60; sexo; color piel; índice de masa corporal (IMC); comorbilidades; filtrado glomerular (FG) preoperatorio y posoperatorio (mm/min/1.73m2); tipo de diagnóstico: incidental-sintomático; clasificación del estado físico según la clasificación de la American Society of Anesthesiologists (ASA); complejidad de la cirugía según R.E.N.A.L. score; tipo de cirugía: NRL-CLCN; complicaciones posoperatorias; gravedad de las complicaciones según clasificación Clavien-Dindo; tamaño tumoral; subtipos histológicos: células claras-papilar tipo I-papilar tipo II-cromófobo; presencia de multifocalidad; infiltración capsular; necrosis; estadio tumoral (T); presencia de márgenes quirúrgicos positivos; grado nuclear de Fuhrman; estado del paciente al final del tiempo de seguimiento: vivo-fallecido; recurrencia tumoral.
Los datos se obtuvieron mediante la revisión de las historias clínicas de los pacientes. Fueron recolectados en hojas de cálculo de Microsoft Excel 2010. Para el procesamiento estadístico se empleó SPSS 19. Se comprobaron asociaciones, comparaciones de medias y proporciones, α=0.05: ji cuadrado para las variables cualitativas o Probabilidad Exacta de Fisher y t student para cuantitativas. Se compararon proporciones independientes mediante z. Para determinar la supervivencia cáncer-específica (SCE) y la supervivencia libre de recurrencia (SLR) se empleó Kaplan-Meier y la comparación de las funciones de supervivencia se realizó mediante Log Rank.
Se consideraron los principios bioéticos de las investigaciones biomédicas según Declaración de Helsinki.12 El estudio fue aprobado por los Comité de Ética y Científico del CNCMA.
Resultados
La edad media fue 58 años (± 11.2 años). El sexo masculino fue más frecuente (66.2 %). La mayoría de los pacientes tenían piel blanca (71.4 %), (p=0.880). El 81.8 % de los pacientes presentaba comorbilidades, con mayor porcentaje entre los operados mediante CLCN (91.9 % vs 75 %; p=0.014) y la hipertensión arterial resultó la más frecuente. La media del IMC fue 27.3(±5.0), mayor para la CLCN (28.2/±5.7; p=0.087). (Cuadro 1)
Cuadro 1 Resultados perioperatorios. Cirugía laparoscópica en carcinoma renal, CNCMA
| Variables | Total | NRL | CLCN | Significación |
|---|---|---|---|---|
| Pacientes operados no/(%) | 154(100) | 92(59.7) | 62(40.3) | - |
| Edad Media/(DE) | 58.0(±11.2) | 56.6(±11.9) | 60.0(±9.9) | t=-1.880 p=0.062 |
| Masculinos no/(%) | 102(66.2) | 60(65.2) | 42(67.7) | X2 (CY)=0.023 p=0.880 |
| Piel blanca no/(%) | 110(71.4) | 67(72.8) | 43(69.4) | X2=0.027 p=0.876 |
| Comorbilidades no/(%) | 126(81.8) | 69(75.0) | 5 (91.9) | X2 (CY)=6.048 p=0.014 |
| IMC Media/(DE) | 27.3(±5.0) | 26.7(±4.5) | 28.2(±5.7) | t=-1.725 p=0.087 |
| Diagnóstico incidental no/(%) | 87(56.5) | 41(44.6) | 46 (74.2) | X2 (CY)=12.051 p=0.001 |
| ASA | ||||
| I no/(%) | 29(18.8) | 24(26.1) | 5(8.1) | X2=7.889 p=0.019 |
| II no/(%) | 95(61.7) | 52(56.5) | 43(69.4) | |
| III no/(%) | 30(19.5) | 16(17.4) | 14(12.6) | |
| Tamaño tumoral Media/(DE) | 45.8(±20.0) | 53.4(±19.9) | 34.3(±13.8) | t=-6.549 p<0.001 |
| RENAL score intermedio no/ (%) | 79/51.3 | 61/66.3 | 18/29.0 | z=4.374 p<0.001 |
| RENAL score Media/(DE) | 7.1(±1.9) | 8.0(±1.4) | 5.8(±1.9) | t=7.762 p<0.001 |
| FG Preoperatorio Media/(DE) | 78.0(±20.0) | 78(±21.2) | 78.1(±19.3) | t=-0.150 p=0.988 |
| FG Posoperatorio Media/ (DE) | 63.7(±16.2) | 60.9(±14.9) | 67.9(±17.1) | t=-0.268 p=0.008 |
DE: Desviación estándar - (CY): Corrección de Yates; CNCMA: Centro Nacional de Cirugía de Mínimo Acceso; NRL: Nefrectomía radical laparoscópica; CLCN: Cirugía laparoscópica conservadora de nefronas; IMC: Índice de masa corporal; ASA: American Society of Anesthesiologists ; FG: Filtrado glomerular.
Predominó el diagnóstico incidental de la masa renal (56.5 %), que fue significativamente mayor en la CLCN (74.2 %; p=0.001). La mayoría de los pacientes se clasificaron como ASA II (61.7 %), en el grupo de la CLCN se observó mayor complejidad anestésica: pacientes ASA II + ASA III (p=0.019), con respecto a la NRL. La media del tamaño tumoral fue 45.8 mm, menor en la CCN (p<0.001).
La mayoría de las masas presentaban una complejidad quirúrgica intermedia (51.3 %), porcentaje que resultó mayor en la NRL (66.3 %). La media del RENAL score fue 7.1, mayor para la NRL (8.0/±1.4; p<0.001) El FG preoperatorio fue similar en ambos grupos (media: 78 ml/min/m2), pero en el posoperatorio la CLCN mostró mejor FG: 63.7 ml/min/m2 vs 60.9 ml/min/m2 (p=0.008).
La mayoría de las complicaciones, que fueron posperatorias, se presentaron en la CLCN (37.1 %; p<0.001). Predominaron las infecciosas (45.2 %), en ambos grupos. Las hemorrágicas fueron más frecuentes en la CLCN (34.8 % VS 12.5 %; p=0.457). El resto de las complicaciones presentaron un comportamiento similar en ambas cirugías (p>0.05) y predominaron las Clavien-Dindo II (41.9 %). (Cuadro 2)
Cuadro 2 Complicaciones posoperatorias. Cirugía laparoscópica en carcinoma renal, CNCMA
| Variables | Total | NRL | CLCN | p |
|---|---|---|---|---|
| Complicaciones no/(%) | 31(20.1) | 8(8.7) | 23(37.1) | X2 (CY)=16.858 p<0.001 |
| Tipo de complicaciones no/(%) | ||||
| Infecciosas | 14(45.2) | 2(25) | 12(52.2) | z=0.918 p=0.359 |
| Hemorrágica | 9(29) | 1(12.5) | 8(34.8) | z=0.744 p=0.457 |
| Anemia | 3(9.7) | 1(12.5) | 2(8.7) | z=-0.381 p=0.703 |
| Cardiovasculares | 3(9.7) | 1(12.5) | 2(8.7) | z=-0.381 p=0.703 |
| Otros | 5(16.1) | 2(25) | 3(13) | z=-0.573 p=0.567 |
| Gravedad de las complicaciones según Clavien-Dindo no/(%) | ||||
| C-D I | 9(29) | 3(37.5) | 6(26.1) | Probabilidad Exacta de Fisher p=0.660 (Se comparan categorías I versus mayor grado) |
| C-D II | 13(41.9) | 4(50) | 9(39.1) | |
| C-D III a | 1(3.2) | 0(0) | 1(4.3) | |
| C-D III b | 5(16.1) | 0(0) | 5(21.7) | |
| C-D IV a | 3(9.7) | 1(12.5) | 2(8.7) | |
DE: Desviación estándar - (CY): Corrección de Yates; CNCMA: Centro Nacional de Cirugía de Mínimo Acceso; NRL: Nefrectomía radical laparoscópica; CLCN: Cirugía laparoscópica conservadora de nefronas; C-D: Clavien-Dindo.
Predominó el carcinoma renal de células claras (CRcc) (70.7 % en la NRL VS 67.7 % en la CLCN; p=0.837) y el estadio patológico T1 (86.4 %). La mayoría de los que recibieron CLCN fueron T1a (67.7 %) y en la NRL fueron T1b (49.9 %; p<0.001). (Cuadro 3)
Cuadro 3 Resultados histológicos. Cirugía laparoscópica en carcinoma renal, CNCMA
| Variables | Total | NRL | CLCN | p |
|---|---|---|---|---|
| Subtipo histológico no/(%) | ||||
| CCR Células claras | 107(69.5) | 65(70.7) | 42(67.7) | X2 (CY)= 0.043 p=0.837 (CRcc VS otros subtipos) |
| CCR Papilar tipo I | 28(18.2) | 13(14.1) | 15(24.2) | |
| CCR Papilar tipo II | 3(1.9) | 2(2.2) | 1(1.6) | |
| CCR Cromófobo | 6(3.9) | 3(3.3) | 3(4.8) | |
| Otros | 10(6.5) | 9(9.8) | 1(1.6) | |
| Estadio tumoral (pT) no/ (%) | ||||
| Ia | 69(44.8) | 27(29.3) | 42(67.7) | X2 (CY)= 29.351 p<0.001 (Estadio I VS II, II y IV). |
| Ib | 64(41.5) | 45(48.9) | 19(30.6) | |
| IIa | 11(7.1) | 11(12) | 0(0) | |
| IIb | 5(3.2) | 5(5.4) | 0(0) | |
| IIIa | 4(2.6) | 3(3.3) | 1(1.6) | |
| IV | 1(0.6) | 1(1.1) | 0(0) | |
| Necrosis no/(%) | 51(33.1) | 36(39.1) | 15(24.2) | z=17.57 p=0.079 |
| Infiltración capsular no/(%) | 17(11.0) | 12(13.0) | 5(8.1) | z=20.892 p=0.037 |
| Márgenes positivos | 1(0.6) | 0(0.0) | 1(1.6) | z=0.203 p=0.838 |
| Multifocalidad | 4(2.6) | 4(4.3) | 0(0.0) | z=1.138 p=0.255 |
| Grado de Fuhrman* | ||||
| 1 | 34(31.8) | 18(27.7) | 16(38.1) | X2 = 1.2737 p=0.529 (se unieron grados 3 y 4) |
| 2 | 59(55.1) | 38(58.5) | 21(50.0) | |
| 3 | 11(10.3) | 7(10.8) | 4(9.5) | |
| 4 | 3(2.8) | 2(3.1) | 1(2.4) | |
DE: Desviación estándar - (CY): Corrección de Yates; *En el CRcc (no=107); CNCMA: Centro Nacional de Cirugía de Mínimo Acceso; NRL: Nefrectomía radical laparoscópica; CLCN: Cirugía laparoscópica conservadora de nefronas; CCR: Carcinoma de células renales.
Fue identificada necrosis tumoral en 33.1 % de las masas e infiltración de la cápsula tumoral en 11 %. La necrosis fue más frecuente en la NRL (39.1 vs 24.2 %). Se reportó un paciente con márgenes positivos, en la CLCN. La mayoría de los CRcc presentaron Fuhrman 1 y 2: 31.8 % y 55.1 %, respectivamente (p=0.529). La SCE y SLR no estuvieron asociadas al estadio tumoral (p=0.999; p=0.557, respectivamente). Las dos defunciones por CCR y los 10 pacientes con recurrencias correspondieron al estadio T1. (Cuadro 4)
Cuadro 4 Supervivencia cáncer específica y libre de recurrencia según estadio tumoral. Cirugía laparoscópica en carcinoma renal, Centro Nacional de Cirugía de Mínimo Acceso
| Variables | Categorías | No. Eventos | Supervivencia | Univariado (Log Rank) | |
| X2 | p | ||||
| Supervivencia cáncer específica | |||||
| Estadio tumoral (T) | Ia | 1 | 98.6 % | 0.196 | 0.999 |
| Ib | 1 | 98.4 % | |||
| IIa | 0 | 100.0 % | |||
| IIb | 0 | 100.0 % | |||
| IIIa | 0 | 100.0 % | |||
| IVa | 0 | 100.0 % | |||
| Supervivencia libre de recurrencia | |||||
| Estadio tumoral (T) | Ia | 3 | 95.7 % | 3.945 | 0.557 |
| Ib | 7 | 89.1 % | |||
| IIa | 0 | 100.0 % | |||
| IIb | 0 | 100.0 % | |||
| IIIa | 0 | 100.0 % | |||
| IVa | 0 | 100.0 % | |||
Durante el primer año de seguimiento la SLR fue alta en ambos grupos, al tercer año fue menor en el grupo de NRL (93.5 % vs 96.4 % en la CLCN), diferencia que se hizo más evidente a los 10 años (85.9 % en la NRL vs 94.2 % en la CCN), pero no resultó estadísticamante significativa (p=0.526) (Figura 1). La SCE fue 100 % en el grupo de CLCN y menor en la NRL: 97.1 % a los 5 años que disminuyó a 90.2 % a los 10 años de seguimiento (p=0.336). (Figura 2).
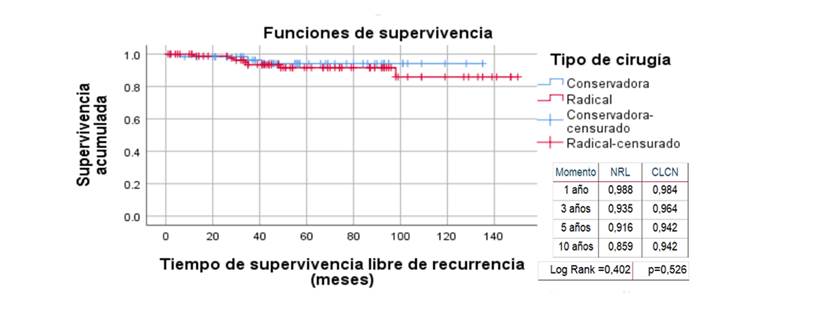
NRL: Nefrectomía radical laparoscópica; CLCN: Cirugía laparoscópica conservadora de nefronas.
Figura 1 Supervivencia libre de recurrencia de pacientes con carcino renal según tipo de cirugía
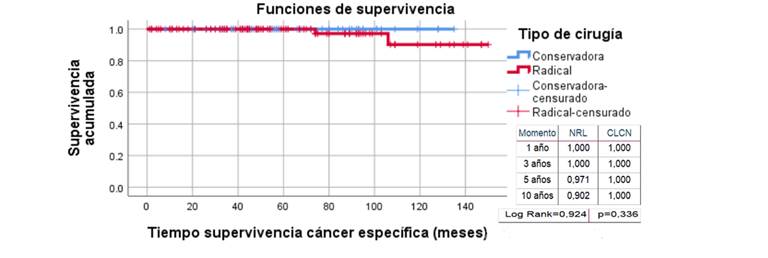
NRL: Nefrectomía radical laparoscópica; CLCN: Cirugía laparoscópica conservadora de nefronas.
Figura 2 Supervivencia cáncer específica de pacientes con carcinoma renal según tipo de cirugía
La mayoría de los pacientes tenían estadio T1 (133/86.3 %) por lo que se consideró el análisis comparativo de supervivencia entre ambas cirugías, solo en este estadio. La CLCN mostró mejor SLR que la NRL, aunque esta diferencia no fue significativa (p=0.228). Los pacientes con estadio Ib operados mediante NRL tuvieron la menor supervivencia (86.7 %). (Cuadro 5 y Figura 3)
Cuadro 5 Supervivencia libre de recurrencia de pacientes con estadio T1 según tipo de cirugía. Cirugía laparoscópica en carcinoma renal, CNCMA
| Tipo de cirugía | Estadio tumoral (T1)* | No. Eventos | Supervivencia | Univariado (Log Rank) | |
|---|---|---|---|---|---|
| X2 | p | ||||
| CLCN | Ia | 2 | 95.2 % | 1.451 | 0.228 |
| Ib | 1 | 94.7 % | |||
| NRL | Ia | 1 | 96.3 % | ||
| Ib | 6 | 86.7 % | |||
*no=133; CNCMA: Centro Nacional de Cirugía de Mínimo Acceso; NRL: Nefrectomía radical laparoscópica; CLCN: Cirugía laparoscópica conservadora de nefronas
No se realizó análisis comparativo de la SCE entre ambas cirugías por la baja mortalidad.
Discusión
El abordaje laparoscópico de las masas renales es hoy el estándar para su tratamiento quirúrgico y siempre que sea posible debe realizarse CCN. Para tumores T1b y T2, la nefrectomía parcial por vía laparoscópica se indica como opción en pacientes que cumplen criterios de baja complejidad, pero puede extenderse con éxito a los T3 y T4, en sujetos seleccionados.13
En esta serie se realizó NRL en mayor porcentaje que la CLCN; el promedio de edad de los pacientes operados se acercó a la sexta década de vida y hubo predominio del sexo masculino, lo que concuerda con las características comunes del CCR. La piel blanca fue predominante, independiente del tipo de cirugía, lo que en Cuba es difícil de establecer debido al mestizaje de la población. La literatura hace referencia a mayor incidencia de CCR en la población de piel negra.1,3,14,15,16
Los pacientes del estudio se caracterizaron por la presencia de comorbilidades, el sobrepeso, el estado físico ASA II. El diagnóstico incidental fue más frecuente, mientras la presentación sintomática de las masas renales es cada vez menor en relación con enfermedad avanzada e histología más agresiva, similar a lo reportado por otros autores.1,2,16,17
La CLCN es una técnica compleja, aún en manos experimentadas; el desafío del abordaje laparoscópico es resecar el tumor dentro de un tiempo de isquemia limitado, seguido de renorrafia hemostática bajo movimientos restringidos. Los autores de esta investigación con intención de resolver esta complejidad han empleado la mano-asistencia para garantizar la hemostasia a expensas de la compresión manual del parénquima renal, en los operados por vía transperitoneal.
Para evaluar la complejidad quirúrgica de la NP no se considera solo el tamaño de la masa tumoral, sino el resto de los aspectos anatómicos, que en los pacientes de esta investigación fueron evaluados mediante el sistema nefrométrico R.E.N.A.L, reconocido como una excelente herramienta para predecir complicaciones y decidir la mejor selección del tipo de nefrectomía. Se obtuvo menor puntaje de complejidad en la CLCN.18
La media del tamaño tumoral de las masas tratadas en la investigación fue similar a los reportados por otros autores. Chung refirió en su serie un tamaño medio entre 2.5-4.8 cm, sin embargo, estudios recientes reportan tamaños mayores para la CLCN.19 Los autores de la investigación, debido a la expertica adquirida, paulatinamente se enfrentan a masas renales de mayor tamaño para realizar cirugía conservadora.7,14
La principal razón para indicar CCN es preservar todo lo posible la función renal del paciente, en aras de disminuir los eventos cardiovasculares, mejorar la calidad de vida y proporcionar un posible beneficio en la supervivencia global de los pacientes.Como en otras investigaciones, en la CLCN la función renal posoperatoria fue mejor que para los pacientes que recibieron NRL.17,18,20,21
Como refleja la literatura la CLCN se asocia a mayor número y gravedad de complicaciones, fundamantalmente relacionadas con el sangrado. Aunque las tasas de mortalidad es baja después de la cirugía de masas renales, se informan complicaciones posoperatorias graves entre 2.7 % y 13 %.2,6,7,9
Demirdağ describe entre 9 y 37.9 % de complicaciones en la CCN y reconoce el sangrado como la más frecuente, con una incidencia entre 6-8 %.22
Predominó como subtipo histológico el CCR células claras (CCRcc), como se describe en la literatura. No se detectó relación entre el tipo de cirugía y la histología tumoral. Se plantean que el CCRcc es de peor pronóstico, seguido del carcinoma papilar y el carcinoma cromófobo, pero aún se requiere mayor evidencia para establecer esta relación.1,4,14,15,16,23
El estadio tumoral es importante en la decisión de la técnica quirúrgica. En el estudio la mayoría de los pacientes que recibieron CCN tenía un estadio TIa y mientras que predominó el estadio TIb en los que recibieron NRL. Algunos pacientes con estadio tumoral superior también se beneficiaron del abordaje laparoscópico, con buenos resultados.
Un factor pronóstico importante para el CCRcc es el grado nuclear de Fuhrman. El grado 1 y 2 predominó en los tumores tratados en esta serie. La presencia de necrosis tumoral y la infiltración capsular está asociado a peor pronóstico, y su presencia en la serie se observó con más frecuencia en los pacientes que recibieron NRL. La multifocalidad suele conducir a la indicación de cirugía radical, aunque se han reportado resultados satisfactorios con el empleo de la cirugía conservadora.1,24
A pesar de que la variante de enucleación tumoral fue la empleada en la mayoría de los pacientes a los que se les realizó CLCN en este estudio, que se asocia a mayor porcentaje de márgenes quirúrgicos positivos, en esta investigación solo se identificó en un paciente, que no evolucionó a la recurrencia, hasta el momento en que se cierra el estudio.14
El riesgo de recurrencia tumoral es un tema esencial en la decisión de realizar CLCN vs NRL. Otaola-Arca,15 identificó una incidencia acumulada de recurrencia local o desarrollo de metástasis del 0 % en la NP asistida por robot, considerando 53 meses de seguimiento. Chung establece que, incluso en tumores inicialmente clasificados T1 y reclasificados T3,9 la NP y la NR tienen resultados similares de recurrencia. González también reporta en este tipo de cirugía tasa de recurrencia baja (8,3 %).10
Zhang, en un metaanálisis,25 obtienen una SLR similar con resección parcial o radical. Aslan señala una SLR de 87.5 % para masas tumorales en adultos jóvenes con el empleo de ambas técnicas quirúrgicas.24
Yu-Li Jeang et al.,20 en una investigación comparativa entre ambas técnicas para tratamiento de los pT1, informa una SG y SLR similares, pero mejores resultados en la SCE para la NR. En general, para formas localizadas de la enfermedad se ha identificado una supervivencia a 5 años de 92.6 %, cercano al resultado de este estudio.6
Las series de casos referidas en la literatura al abordaje laparoscópico del CCR reportan predominio de los estadios pTI y pT2, como se observó en este estudio.1,6,7,19
El estadio tumoral es el predictor independiente de supervivencia que mayor importancia le confieren otros autores, al igual que en la presente investigación, y también confirman mejor SLR en la CLCN. Shao et al., además,26 han identificado otros elementos predictores de supervivencia como el grado de diferenciación nuclear y el tamaño tumoral.15
Yu-Li Jeang, et al., en una investigación comparativa entre la CLCN y la NRL para el tratamiento del CCR pT1,20 informan una SLR global similar y mejores resultados para la NP.
Un estudio de cohorte para tumores T1b detectó que la tasa de recurrencia para la NP (6 %) fue inferior que para la NR (12 %), lo que refuerza que ambas técnicas ofrecen, al menos, supervivencias similares, con tendencia a mejores resultados para la CCN.27
Limita el presente estudio la baja ocurrencia de fallecidos para el análisis de supervivencia según tipo de cirugía y el tiempo desigual de seguimiento de los casos. Ambos aspectos se tendrán en cuenta en investigaciones futuras.
















