Introducción
En la actualidad el implante dental es una opción para reponer uno o varios dientes perdidos. Cuando el diente faltante compromete la estética es aún más importante realizar la rehabilitación teniendo en cuenta no sólo el diente a restaurar, sino la papila y el hueso relacionado con el mismo.
La apariencia estética de la dentición estádeterminada en gran medida por la forma del diente, el contorno, el color y haciendo especial énfasis en la salud de la encía interdental y la papila. La apariencia general del conjunto diente, encía y labios es fundamental para lograr una amplia función, estética y armonía en la restauración.1
Osteointegración
Branemark en los años 60 introdujo el término para referirse a la aceptación y anclaje de piezas de titanio colocadas en el hueso maxilar, actualmente conocidas como implantes dentales.2
Según la Academia Americana de Periodoncia, es la relación directa a nivel microscópico entre el hueso y la superficie del implante.3 El proceso biológico de la oseointegración consta de tres fases: 1) Fase osteolítica, donde se observa una respuesta inflamatoria generalizada y en la cual se liberan numerosas cantidades de citocinas que regulan la proliferación celular del metabolismo óseo. 2) Fase osteoconductiva, se aprecian células óseas alrededor del implante; formando un callo fibrocartilaginoso que con el tiempo es remodelado por un callo óseo, esto se observa a los tres meses. 3) Fase osteoadaptativa, la cual se da aproximadamente a los cuatro meses después de la colocación del implante y en la que se observa una subsecuente remodelación ósea después de exponer y cargar el implante.4
La Asociación Europea para la Oseointegración menciona que la regeneración de hueso alrededor de los implantes puede lograrse en una variedad de ca sos clínicos empleado materiales de injerto óseo.2
Factores anatómicos
La evaluación del fenotipo gingival del sitio que se ha de implantar es de suma importancia, y en casos de compromiso estético, el fenotipo gingival delgado es menos favorable que el grueso y podría conllevar la indicación de un injerto gingival.4-6
Numerosos estudios han demostrado un grosor relativamente constante de los tejidos blandos periimplantarios de alrededor de 3 mm. El ancho biológico de la mucosa periimplantaria comprende la zona del tejido conjuntivo supracrestal, la cual mide aproximadamente 1 mm, y las estructuras epiteliales, que incluyen el epitelio de unión y el surco, miden alrededor de 2 mm de altura.7
Dos estructuras anatómicas son importantes: la altura del hueso de la cresta alveolar en las áreas interproximales y la altura-grosor de la pared ósea facial. La altura de la cresta interproximal desempeña un papel en la presencia o ausencia de papilas periimplantarias.8 Tarnow y colaboradores en un estudio mostraron que la presencia de la papila depende de la distancia entre la cresta ósea y el punto de contacto de dos dientes adyacentes. Observaron que cuando la medición del punto de contacto a la cresta del hueso era de 5 mm o inferior, la papila estaba presente casi en 100% de los casos, a 6 mm estaba presente en 66% y a 7 mm o superior tan solo en 27%.9
Perfil de emergencia
El control de los tejidos blandos antes de la restau ración es de suma importancia; la provisionalización mediante el pilar nos ayuda a generar el llamado «perfil de emergencia». Dependiendo de la posición del implante se establece la modificación del pilar para controlar los tejidos blandos.
Si la localización del implante es ligeramente hacia la zona labial, el pilar se modifica ‘cóncavo’, esto servirá para aumentar el grosor del tejido blando.
Si la localización del implante es centrada, el pilar se modificará ligeramente ‘cóncavo’, esto servirá para mantener el tejido blando.
Si la localización del implante está hacia el palatino, el pilar se modifica ‘convexo’, esto servirá para em pujar el tejido blando hacia la zona labial.
Contorno pilar-corona de implante
Varios autores han reportado que la respuesta de los tejidos gingivales periimplantarios a las modificaciones del contorno del pilar-corona varía dependiendo de la ubicación del cambio de contorno.10 Con base en la respuesta del tejido, se han identificado dos áreas generales:
Contorno crítico: es el área del pilar del implante y la corona ubicado inmediatamente apical al margen gingival.
Contorno subcrítico: es aquél localizado entre el cuello del implante y el contorno crítico. Sin embargo, si la colocación del implante es demasiado superficial, este contorno no existirá.
En la zona interproximal, un contorno subcrítico convexo puede propiciar la migración de la papila en sentido coronal entre 0.5 y 1 mm, siempre que exista suficiente espacio interproximal, entre 2 y 3 mm. En el vestibular un contorno subcrítico convexo puede dar la apariencia de proceso alveolar, evitando la aparición de sombras antiestéticas, producidas por la ausencia de soporte de la encía al perderse el tejido óseo.11
Wang HL y colaboradores hicieron hincapié en la utilización de un concepto contorneado cervical, empleando una restauración provisional personalizada para remodelar el tejido blando alrededor de los implantes.12
Presentación del caso
Paciente femenino de 60 años llega a consulta refiriendo que «desea terminar su tratamiento».
Como antecedentes personales patológicos, HAS controlada.
En el interrogatorio nos menciona haber sido intervenida quirúrgicamente en la zona de 1.1 y 2.1, habiéndole colocado implantes postextracción.
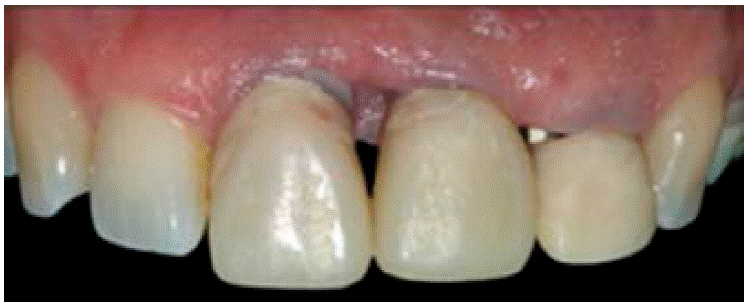
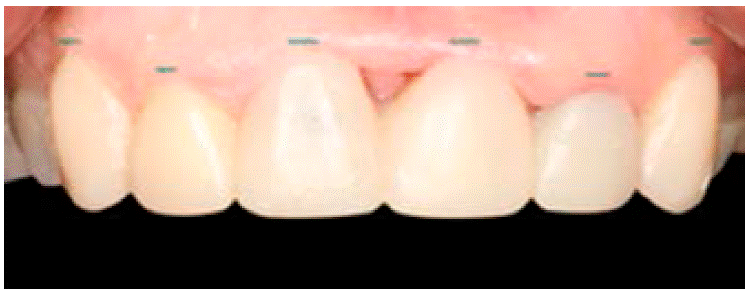
A la exploración clínica observamos una falta de tejido periimplantario, específicamente en las papilas entre los dientes 1.1, 2.1 y 2.2. Presencia de gingivitis localizada debido a la mala integración de provisiona les en los mismos dientes (Figura 1).
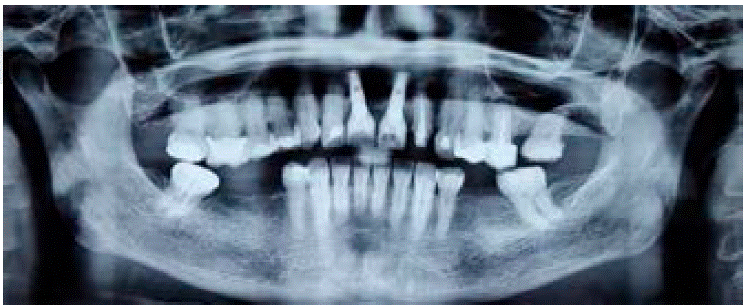
En el estudio radiográfico se corrobora la integra ción de los implantes en zona de 1.1 y 2.1, además de tratamiento de conductos en el diente 2.2 (Figura 2).
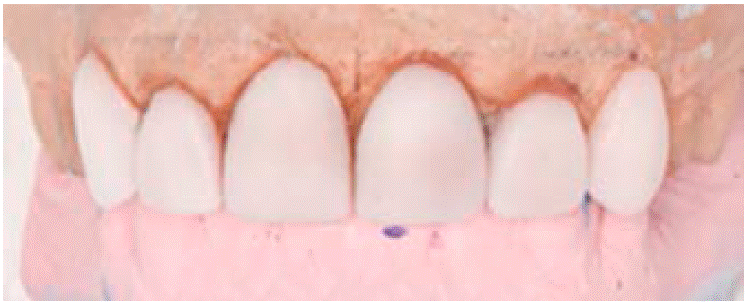
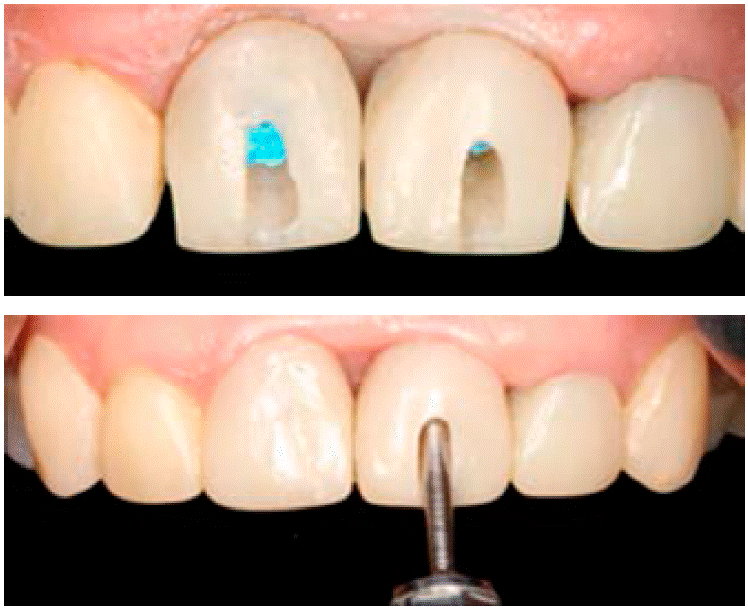
Para valorar los alcances que se pudieran tener en el tratamiento, se realizó un encerado de diagnóstico para recuperar la parte estética y programar la preparación de los dientes 1.3, 1.2 y 2.3 para futuras carillas y provisionalizar a su vez 1.1, 2.1, 2.2 (Figura 3).
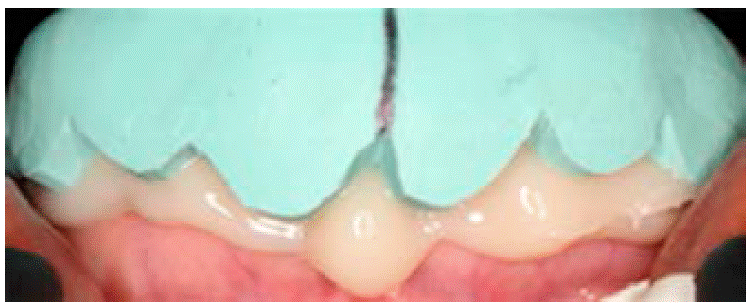
Se realiza el mock up, el cual nos ayudará a ver los alcances que se pueden lograr en el tratamiento (Figuras 4y5).
Una vez colocado el mock up y aceptado por la paciente, se individualiza la zona de los implantes 1.1, 2.1 para comenzar a manipular los tejidos con com presión y aumentos de resina en estos mismos.
El aumento de resina además del retiro y conexión de los provisionales en los centrales se realizó dependiendo de la respuesta de los tejidos, el aumento de resina se hizo milímetro a milímetro para evitar la compresión excesiva de los tejidos periimplantarios. Se va analizando la forma y el nicho del perfil de emergencia, logrando así un nicho de 3 mm de grosor, medida ideal para su conformación (Figuras 6y7).
Al mejorar sesión tras sesión y alcanzada la altura de los cenit gingivales de los mismos; se dispone a preparar la toma de impresión.
El perfil de emergencia de ambos implantes tam bién es satisfactorio y listo para recibir las restauraciones finales (Figura 8).
Para un correcto traspaso de la información del perfil de emergencia de los tejidos periimplantarios, la impresión se realizó con un pin de impresión individualizado.
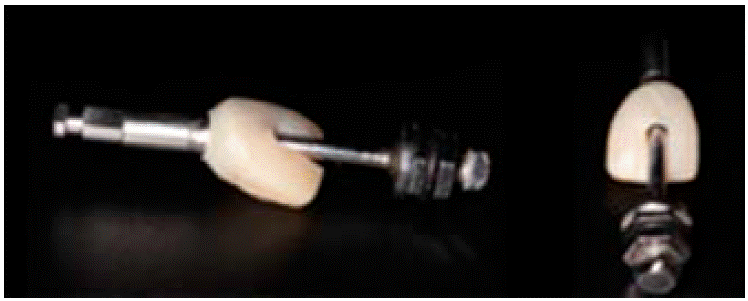
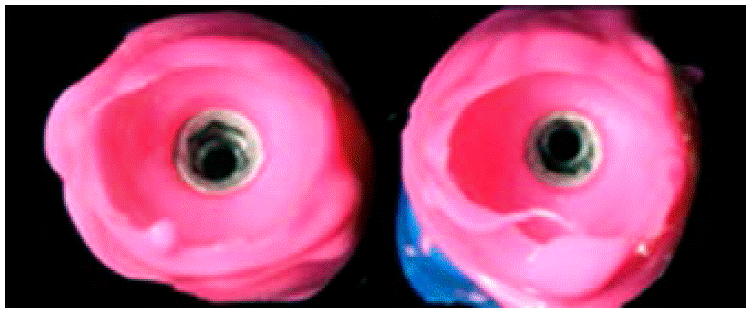
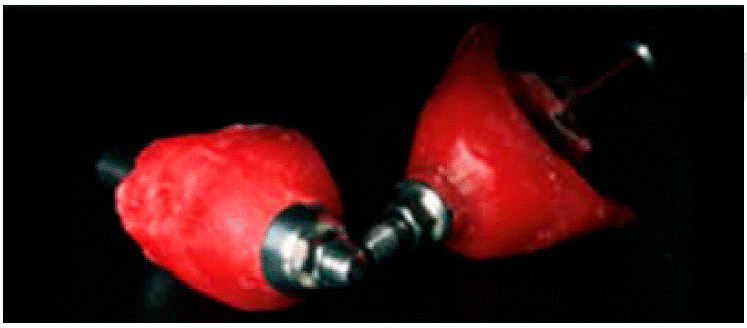
Se retira el pilar provisional para unirlo a un análogo del implante e introducirlo en el polivinilsiloxano (Figuras 9y10).
Cuando el PVS termina de polimerizar se retira sólo el pilar de provisional y se coloca en su lugar un poste impresión. Alrededor de éste quedará el nicho correspondiente al perfil de emergencia donde colocamos resina acrílica (Figura 11).
Una vez fraguado el material se obtiene el pin de impresión individualizado listo para la toma de impresión (Figura 12).
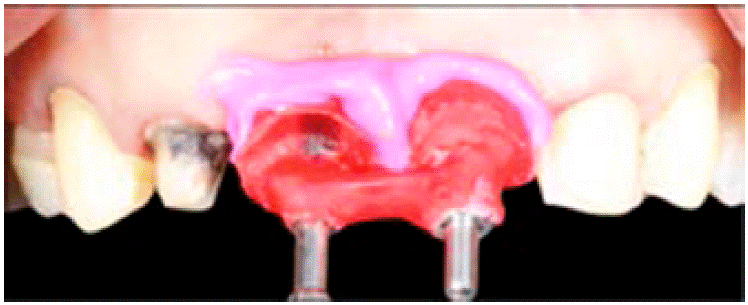
Se conectan en boca ferulizando de igual forma con hilo dental recubierto de resina acrílica (Figura 13), esto con el fin de no obtener modificaciones durante el arrastre, posteriormente se toma la impresión a cucharilla abierta.
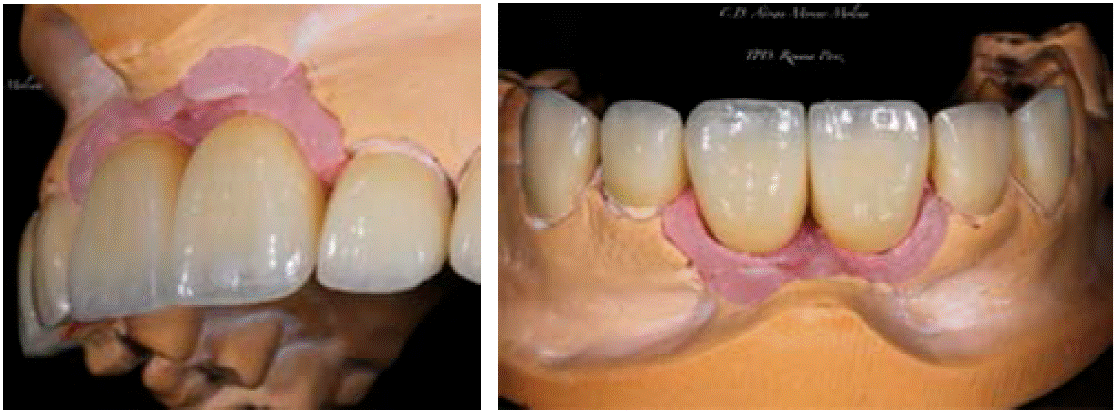
Debido a la buena comunicación con el laboratorio y la planeación inicial que ejercimos con nuestro encerado de diagnóstico, se decide elaborar las restauraciones finales cementadas para no comprometer la estética del paciente (Figura 14).
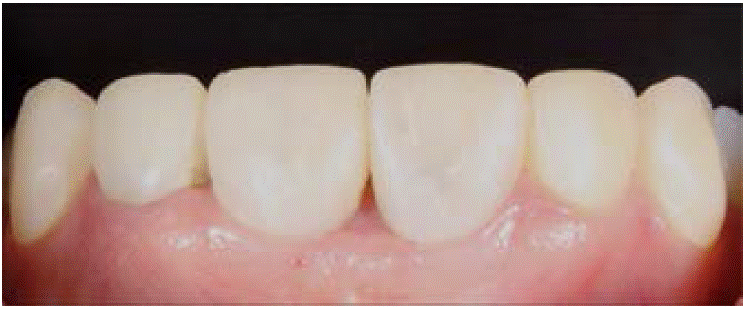
Figura 14: Colocación de provisionales y sellado de la plataforma con resina, en espera de restauraciones finales.
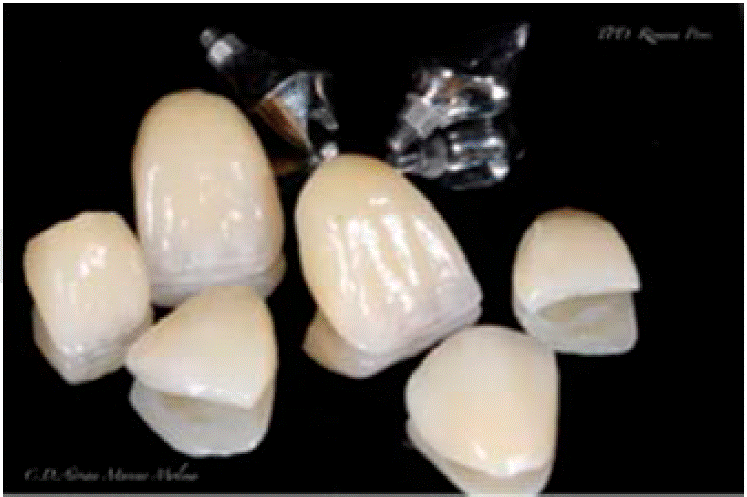
Carillas en los dientes 1.3, 1.2 y 2.3; coronas en 1.1, 2.1 y 2.2, además de pilares metálicos de las piezas 1.1 y 2.1 listas para cementar (Figuras 15y16).
Cabe mencionar que en las coronas sobre implantes se conformó el punto de contacto bajo para poder lograr la altura ideal entre la cresta y éste que es de 5 mm y conservar la anchura biológica del perfil de emergencia y en especial la papila.
Posteriormente se sigue el protocolo adhesivo para la cementación de restauraciones con disilicato de litio, ácido fluorhídrico 9%, ácido fosfórico al 37% y silano y bond (Figura 17).
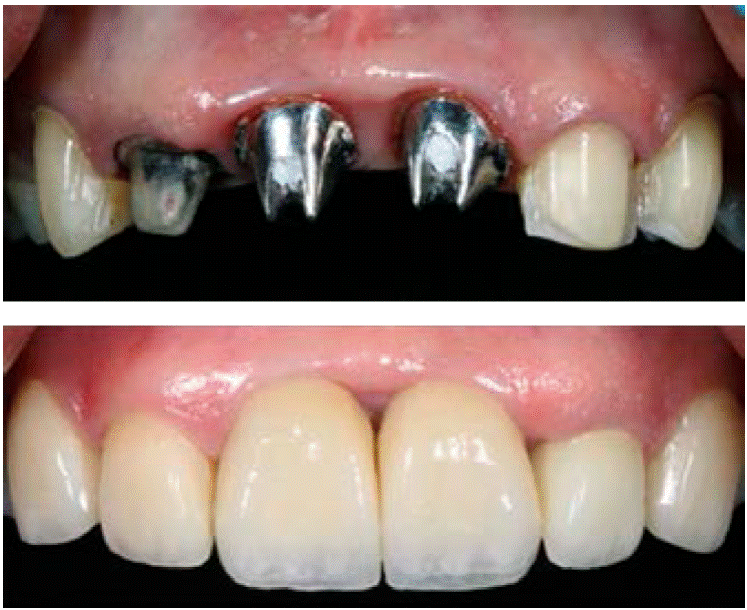
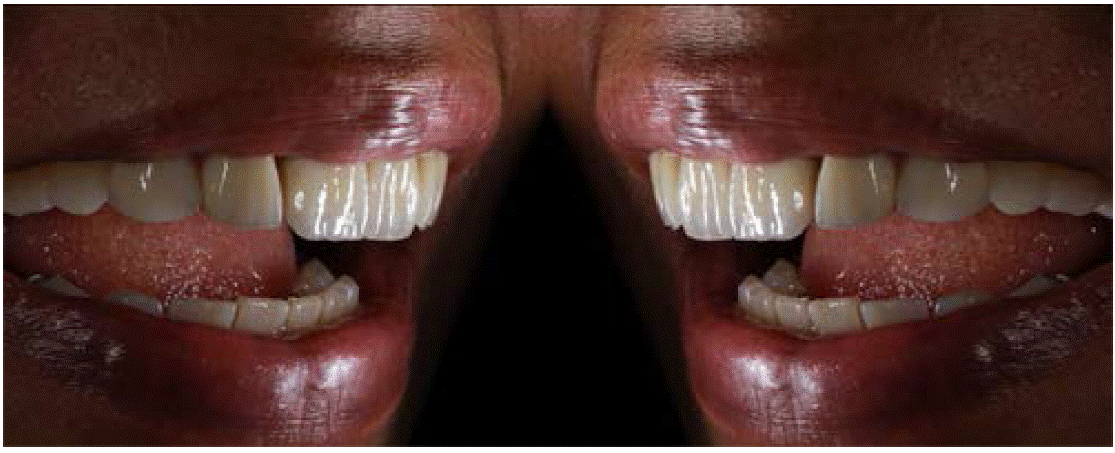
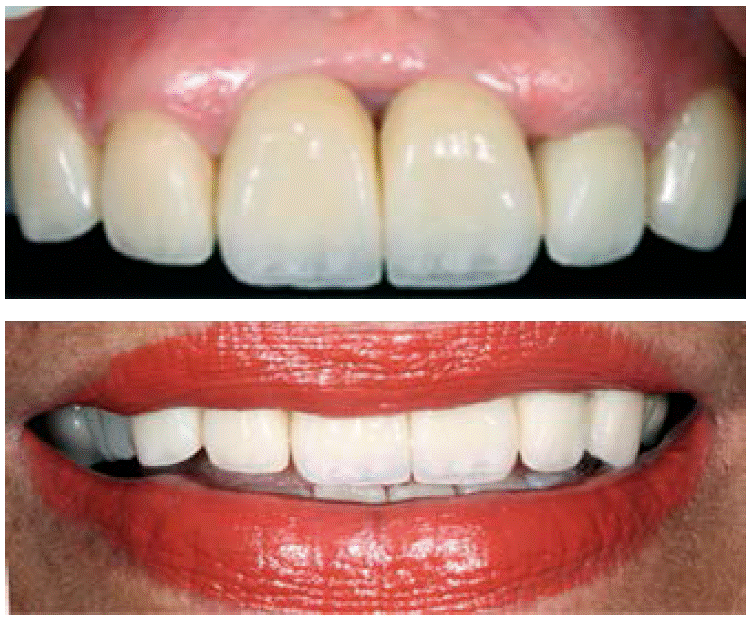
Dejando así una comparativa de cómo llegó el paciente y cómo fue la conclusión del caso (Figura 18y19).
Discusión
La evaluación del biotipo gingival es de suma importancia en casos de compromiso estético. La correcta ubicación de los tejidos blandos en las restauraciones de implantes dentales depende de la preservación de la altura y hueso alveolar. En consecuencia, los tejidos duros son el principal determinante del resultado estético.5
Baumgarten y colaboradores reportaron que se requiere una profundidad de tejido suficiente (aproximadamente 3 mm o más) para tener un ancho biológico adecuado.13
Tarnow y su equipo en un estudio evaluaron la dimensión lateral de la pérdida ósea en la interfaz pilar-implante para determinar si esta dimensión lateral tiene un efecto en la altura de la cresta ósea entre implantes adyacentes separados por diferentes distancias; concluyeron que el aumento de la pérdida de hueso crestal daría lugar a un incremento de la distancia entre la base del punto de contacto de las coronas adyacentes y la cresta ósea. Esto podría determinar si la papila estaba presente o ausente.14
Siqueira y colegas en 2002 indicaron que la presencia de la papila interproximal depende de la distancia entre el punto de contacto y la cresta ósea, así como de la distancia mesiodistal entre los implantes o entre los implantes y los dientes.15
Conclusiones
El éxito en la rehabilitación del segmento anterior recae principalmente en la planificación mediante encerados diagnóstico y mock up, además de la adecuada provisionalización y manejo de los tejidos tanto periimplantarios como del tipo de preparaciones en los órganos dentarios involucrados. La correcta transferencia mediante la personalización de pines de impresión de los nichos logrados por los provisionales y la comunicación estrecha entre el binomio clínico y técnico también desempeña un papel importante.