Introducción
La sepsis es la principal causa de lesión renal aguda en la Unidad de Cuidados Intensivos (UCI); a pesar del avance en las terapias de reemplazo renal, la mortalidad se estima en 60-80% de los pacientes ingresados en la UCI. Los mecanismos fisiopatológicos que se identifican en la lesión renal aguda inducida por ser sepsis son inflamación sistémica, daño microcirculatorio e hipoperfusión renal; se han identificado mediadores inflamatorios, como la interleucina-6 (IL-6) y la proteína de alta movilidad 1 (HMGB1). que exacerban el daño orgánico en sepsis.1
Se toman en cuenta los criterios propuestos por KDIGO 2012 para el diagnóstico de lesión renal aguda inducida por sepsis, utilizando la creatinina sérica y el volumen urinario; sin embargo, en un paciente con sepsis, las alteraciones hemodinámicas, el descenso del aclaramiento de creatinina y la hipoperfusión muscular y orgánica, limitan el uso de biomarcadores, los cuales se manifiestan de manera tardía por la propia evolución.2 Es difícil implementar estrategias preventivas oportunas en el caso de la sepsis, ya que el daño renal puede haberse producido antes de la aparición de cambios bioquímicos evidentes.3
En los pacientes críticos con sepsis, existen variaciones en el volumen de la distribución y en el aclaramiento de los antimicrobianos, lo que puede afectar la concentración de los antibióticos llevándolos a dosis subóptimas. Hasta el momento no existen guías validadas sobre el ajuste de dosis de antibióticos en pacientes críticos sépticos con lesión renal aguda. Surviving Sepsis 2021 recomendó optimizar la dosis de antibióticos con base en una estrategia dependiendo de sus propiedades en cuanto a su farmacocinética y farmacodinamia (PK/PD). Determinar la estrategia antibiótica correcta en pacientes con choque séptico y sepsis presenta diversos desafíos dados los cambios hemodinámicos de la población y las limitantes hospitalarias para determinar concentraciones plasmáticas de los fármacos.4,5
Optimización de la terapia antimicrobiana de la sepsis y el choque séptico
Los antibióticos están sujetos a cambios en la farmacocinética y farmacodinamia, las cuales se encuentran modificadas en pacientes con choque séptico y sepsis.5 El uso de terapia de reemplazo renal continua (TRRC) y la oxigenación por membrana extracorpórea (ECMO) pueden alterar la biodistribución de los antibióticos. La hipoalbuminemia sérica en pacientes críticos influye en la unión a proteínas de los antibióticos, lo que aumenta la fracción libre del fármaco y su depuración, requiriendo ajuste de las dosis.6
La terapia antibiótica temprana y adecuada es una intervención importante para mejorar los resultados de los pacientes con infecciones graves e inestabilidad hemodinámica.7 La elección y dosificación de antibióticos y los retrasos en la administración aumenta la morbimortalidad en los pacientes con sepsis y choque séptico.8
La administración oportuna y correcta de antibióticos es una de las intervenciones más importantes para reducir la mortalidad en casos de sepsis. En un estudio multicéntrico prospectivo, Yunjoo y colaboradores (2022), dentro de sus desenlaces, encontraron un impacto en la mortalidad hospitalaria de los pacientes cuyo tiempo hasta la administración de antibióticos fue inferior a una hora, con OR de 0.78 (IC95%). Entre los pacientes que recibieron antibiótico dentro de las tres horas, aquellos con choque séptico mostraron 35% de aumento de mortalidad por cada hora de retraso en la administración de antibiótico.9
Entre las estrategias para disminuir la mortalidad de los pacientes con sepsis se han propuesto opciones combinadas, sin resultados conclusos. Vázquez y asociados (2015) mencionan que la estrategia óptima de fármacos deberá ser guiada a la resistencia epidemiológica y los factores de riesgo individuales, incluyendo la hospitalización previa, el uso previo de antibióticos, antecedentes de colonización y mecanismos de resistencia. La adecuación del tratamiento antibiótico empírico inicial, la administración temprana, niveles terapéuticos alcanzados lo más pronto posible, son los tres pilares de un tratamiento antibiótico eficaz.7,8
Dentro de las acciones para el uso antibiótico en sepsis y choque séptico se han propuesto estrategias en fármacos con farmacodinamia dependiente de tiempo, es decir, su eficacia está asociada con el porcentaje del tiempo en el que la concentración del fármaco libre excede la concentración mínima inhibitoria. Los antibióticos hidrofílicos, incluidos los carbapenémicos, tienen un pequeño volumen de distribución, bajo peso molecular y la unión a proteínas es mínima, lo que facilita su rápida eliminación durante la TRRC.10 En el caso de uso de antibióticos betalactámicos, se recomienda la infusión continua versus una estrategia de bolo intermitente para optimizar la terapia antimicrobiana.11
Se ha demostrado que una estrategia guiada por las propiedades farmacocinéticas y farmacodinámicas es adecuada para guiar la terapéutica del paciente y no así el aclaramiento de creatinina, como en el trabajo presentado por Nelso y colaboradores (20018) en donde se otorgó una estrategia guiada por aclaramiento renal y una estrategia liberal observándose concentraciones subóptimas de vancomicina en los pacientes con una estrategia antibiótica ajustada por peso y aclaramiento de creatinina (ClCr).12
Material y métodos
Se realizó un estudio observacional, descriptivo, retrospectivo en una Unidad de Cuidados Intensivos (UCI) en un hospital de tercer nivel en el periodo agosto 2022-agosto 2023.
Población de estudio: pacientes mayores de 18 años. Ingresados en UCI. Lesión renal aguda acorde a los criterios de KDIGO. Uso de vasopresor a cualquier dosis.
Criterios de inclusión: pacientes mayores de 18 años. Ingresados en UCI. Lesión renal aguda acorde a los criterios de KDIGO.
Desenlace primario: desenlaces en cuanto días de soporte vasopresor, días de ventilación mecánica y días de estancia en la UCI en pacientes con lesión renal aguda y sepsis.
Desenlace secundario: correlación entre el ajuste de antibioticoterapia y dosis estándar con desenlaces primarios en cuatro días de soporte vasopresor, días de ventilación mecánica y días de estancia en la UCI.
Análisis estadístico. Las variables continuas se expresaron en medidas de tendencia central (media) y dispersión (desviación estándar), y las variables nominales se expresaron en frecuencias y porcentajes. Se realizó análisis de normalidad, tomando en cuenta el tamaño de la muestra mediante estadístico con Shapiro-Wilk, así como herramientas de forma (asimetría y curtosis), sin encontrar normalidad entre grupos (Tabla 1).
Tabla 1: Pruebas de normalidad mediante estadístico S-W; no se encontró normalidad en los grupos de interés.
| Ajuste a función renal | W | p | Asimetría | Curtosis | |
|---|---|---|---|---|---|
| Edad | Sí | 0.954 | 0.775 | 0.280 | 0.991 |
| No | 0.899 | 0.128 | 0.976 | 2.6 | |
| Género | Sí | 0.640 | 0.001 | 0.968 | −1.875 |
| No | 0.646 | 0.001 | −1.755 | −2.364 | |
| Desenlace | Sí | 0.640 | 0.001 | 0.968 | −1.875 |
| No | 0.646 | 0.002 | −1.755 | −2.364 |
En esta Tabla representamos a nuestros pacientes, en los que no existe ninguna repercusión ni por edad y género. Se ajustaron dosis de acuerdo con tasa de filtración glomerular (TFG), el desenlace fue el mismo, tanto para el grupo en el que se ajustó la dosis como para el que no se ajustó.
Las variables de grupos se analizaron mediante correlación no paramétrica con rho de Spearman, expresando los desenlaces secundarios en relación con los días de estancia en la UCI, días de ventilación mecánica, días de soporte vasopresor y el ajuste o no de la antibioticoterapia.
Resultados
Población de estudio
En este estudio retrospectivo realizado de agosto 2022 a agosto 2024 se incluyeron a pacientes adultos mayores a 18 años, sin antecedentes de enfermedad renal crónica ni antecedente previo de terapia de reemplazo de la función renal ingresados en nuestra UCI. Se incluyeron pacientes que hubieran cursado con la definición de lesión renal aguda acorde a los criterios de KDIGO en asociación a proceso séptico, el cual fue definido de acuerdo a los criterios propuestos en las guías internacionales.
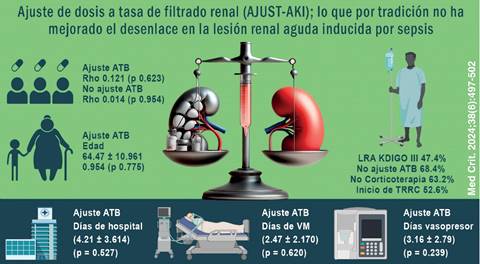
Este estudio incluyó un total de 19 pacientes (Tabla 2). Once (58%)11 correspondientes al género femenino y ocho (42%) al masculino. La edad media fue 64.47 ± 10.9 años, varianza de 120.152. Lesión renal aguda en estadio KDIGO III se observó en 47.4% de la población analizada en este estudio. En 68.4% no se realizó ajuste antibiótico acorde al aclaramiento renal, 63.2% (n = 12) requirió de corticoterapia sistémica y 52.6% (n = 10) inició terapia de reemplazo de la función renal. Los sobrevivientes de la población analizada en la UCI fueron ocho (42.1%) y los no sobrevivientes 11 (57.9%).
Tabla 2: Estadísticos descriptivos.
| n (%) | |
|---|---|
| Género | |
| Masculino | 8 (42.1) |
| Femenino | 11 (57.9) |
| Antibióticos | |
| Pip/Tz | 3 (15.8) |
| Meropenem | 13 (68.4) |
| Imipenem | 1 (5.3) |
| Tigeciclina | 1 (5.3) |
| Ceftazidima | 1 (5.3) |
| Ajuste TFG | |
| Con ajuste | 6 (31.6) |
| Sin ajuste | 13 (68.4) |
| Grados de lesión renal aguda | |
| I | 4 (21.1) |
| II | 6 (31.6) |
| III | 9 (47.4) |
| Esteroides | |
| Uso de esteroide | 7 (36.8) |
| Sin uso de esteroide | 12 (63.2) |
| Terapia de remplazo renal | |
| Con TRR | 10 (52.6) |
| Sin TRR | 9 (47.4) |
| Desenlace | |
| Sobrevivientes | 8 (42.1) |
| No sobrevivientes | 11 (57.9) |
Pip/Tz = piperacilina-tazobactam. TFG = tasa de filtración glomerular. TRR = terapia de remplazo renal.
Desenlace primario
Mediante rho de Spearman se realizó correlación no paramétrica entre las variables de grupo de los pacientes que recibieron dosis estándar y dosis ajustada a aclaramiento renal en sepsis. Dentro de las variables analizadas, para el desenlace primario, se tomaron en cuenta los días de soporte vasopresor, días de ventilación mecánica y días de estancia en la UCI (Tabla 3).
Tabla 3: Análisis de correlación.
| rho | p | Rango | |
|---|---|---|---|
| Desenlace-ajuste TFG | 0.121 | 0.623 | 0.353 - 0.645 |
| Desenlace-LRA | 0.014 | 0.954 | 0.465 - 0.843 |
| Ajuste TFG-LRA | 0.205 | 0.399 | 0.275 - 0.603 |
LRA = lesión renal aguda. TFG = tasa de filtración glomerular.
Mediante rho, se expresan tres correlaciones. En las tres variables el valor de rho se traduce en parámetros débiles.
En el grupo con ajuste de antibioticoterapia se registró una correlación r de 0.121; en el grupo sin ajuste de antibioticoterapia se observó una correlación r de 0.01. Ambos grupos mostraron una correlación débil en cuanto a las variables de grupo y el ajuste de la antibioticoterapia (Tabla 4).
Tabla 4: Identificación y análisis distributivode variables confusoras en pacientes con lesión renal aguda por sepsis.
| Rango [mínimo - máximo] |
Media ± DE | Varianza | |
|---|---|---|---|
| Edad (años) | 42 [47 - 89] | 64.47 ± 10.961 | 120.152 |
| Norepinefrina | 2 [1 - 3] | 1.74 ± 0.562 | 0.316 |
| Días NE | 12 [1 - 13] | 3.16 ± 2.794 | 7.807 |
| Días VM | 8 [0 - 8] | 2.47 ± 2.170 | 4.708 |
| Días UCI | 15 [1 - 16] | 4.21 ± 3.614 | 13.064 |
DE = desviación estándar. NE = norepinefrina. UCI = Unidad de Cuidados Intensivos. VM = ventilación mecánica.
Desenlaces secundarios
Días de estancia en UCI: el promedio de estancia intrahospitalaria en UCI fue 4.21 ± 3.614 días; mediante el análisis de probabilidad no paramétrico se demostró que el ajuste de antibioticoterapia por aclaramiento renal no modificó los días de estancia intrahospitalaria (p = 0.527).
Días de ventilación mecánica: el promedio de días de ventilación mecánica fue 2.47 ± 2.170; en el análisis de probabilidad no paramétrico no hubo diferencia entre la población en la que se ajustó la antibioticoterapia por aclaramiento renal (p = 0.620) (Figura 1).
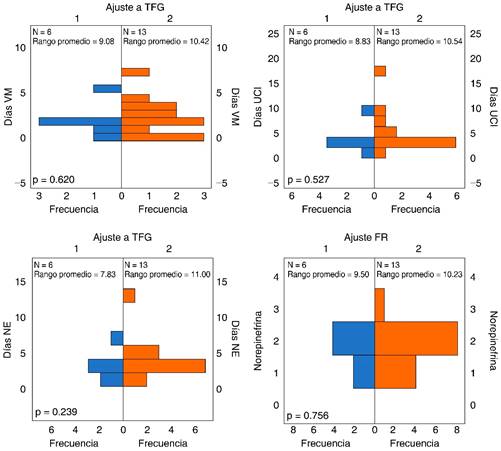
Figura 1: Análisis de probabilidad no paramétrica. No hubo diferencia en los pacientes en quienes se ajusta la dosis de antibioticoterapia (ATB) por tasa de filtración glomerular (TFG), respecto a los días de ventilación mecánica (p = 0.620), los días de estancia en la Unidad de Cuidados Intensivos (UCI) (p = 0.527), días de uso de norepinefrina (p = 0.239) y dosis de la misma (p = 0.756).
Días y dosis de soporte vasopresor: el promedio de días de soporte vasopresor fue 3.16 ± 2.794; el análisis de probabilidad no paramétrico no registró diferencia entre la población en la que se ajustó la antibioticoterapia por aclaramiento renal (p = 0.239) (Figura 1).
Edad: de la población analizada la edad media fue 64.47 ± 10.961 años, lo cual, mediante la correlación no paramétrica con rho de Spearman, demostró una correlación débil en cuanto dosis de vasopresor, días de soporte vasopresor, días de ventilación mecánica y días de estancia en la UCI (Figura 2).
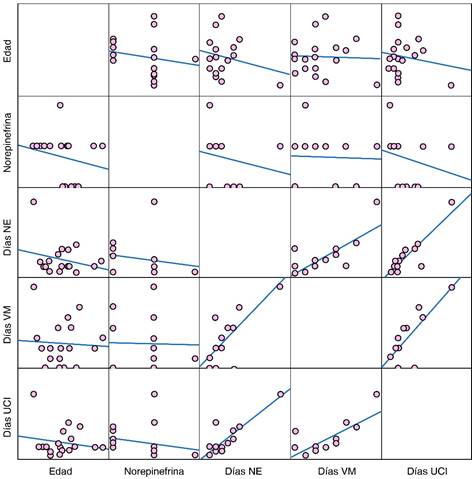
Figura 2: Matriz factorial de correlación durante el ajuste de antibioticoterapia (ATB) a tasa de filtración glomerular (TFG). En la población estudiada predominó el género femenino (57%). En ninguna de las pruebas probabilísticas se encontraron datos significativos entre ajustar o no la dosis de antibiótico por TFG en los pacientes con lesión renal aguda (LRA) inducida por sepsis, ni en dosis de norepinefrina (NE) ni días de ésta, tampoco en días de estancia en la Unidad de Cuidados Intensivos (UCI), días de ventilación mecánica (VM). El desenlace fue similar en ambos grupos de pacientes.
Discusión
La sepsis es la principal causa de lesión renal aguda en pacientes ingresados en la UCI, y está asociada con mortalidad elevada de 60-80%.1 La sepsis y el choque séptico se considera la principal causa de muerte no cardiaca en pacientes en las UCI. En un estudio retrospectivo realizado por Kumar y asociados en 2006, se observó que cada hora de retraso del antibiótico se asoció con un incremento de 7.6% en la mortalidad;13 en nuestra serie se observó un total de no supervivientes de 57.9%; de la población analizada, 52.6% recibió terapia de reemplazo de la función renal.
Las recomendaciones realizadas por la Surviving Sepsis Campaign sugieren que el inicio temprano de antibioticoterapia y una estrategia guiada por las características farmacocinéticas y farmacodinámicas del fármaco son una adecuada estrategia para la elección y dosis del tratamiento antimicrobiano.5 Una estrategia guiada por las propiedades farmacodinámicas cursará con diferentes limitantes en hospitales de recursos limitados; en nuestro estudio se observó un ajuste con base en la función renal en 31% de los caos, manteniéndose dosis no ajustadas a función renal en 68.4% de los pacientes.
Una terapia antibiótica inapropiada se asocia a infección fúngica OR 47.3 (IC 95% 5.56-200.97), infección por enterococos OR 5.10 (IC 95% 3.0-3.7), infección por microorganismos multidrogorresistentes OR 4.7 (IC 95% 3.0-7.4), bacteriemia OR 1.88 (IC 95% 1.52-2.32), infecciones nosocomiales OR 1.75 (IC 95% 1.52-1.94).13 En los pacientes con choque séptico la dosis óptima de antibiótico es crítica; el volumen de distribución y el tiempo de distribución en pacientes con sepsis se encontrará modificada por el incremento de volumen plasmático en la resucitación, la insuficiencia renal, la falla hepática y el incremento del gasto cardiaco.8 En nuestro análisis, en los desenlaces secundarios de los pacientes con lesión renal aguda y sepsis observamos: días de ventilación mecánica media de 2.47, días de soporte vasopresor media de 2.794 y días de estancia intrahospitalaria media de 4.21.
Hasta la fecha, no existen pautas validadas para ayudar el ajuste de dosis de antibióticos en pacientes sépticos y las recomendaciones se extrapolan a pacientes no críticos con enfermedad renal terminal que reciben terapia de reemplazo renal de manera crónica. El uso de antibióticos a dosis adecuadas de antimicrobianos es la clave para evitar la aparición de resistencia bacteriana, la infección por gérmenes oportunistas, y para reducir la mortalidad.4
Los pacientes críticamente enfermos que presentan sepsis grave o choque séptico tienen un mayor riesgo de recibir dosis insuficientes de antimicrobianos debido al aumento de volumen de distribución, la hipoalbuminemia y las alteraciones del aclaramiento renal.12
Conclusiones
No se demostró correlación entre los días de soporte vasopresor, días de ventilación mecánica o días de estancia en la UCI entre los pacientes que recibieron terapia antibiótica ajustada a tasa de filtración glomerular (TFG) y los que recibieron dosis estándar del fármaco; en el análisis secundario de las variables no paramétricas no se demostró diferencia entre ambos grupos. Nuestro estudio presenta severas limitaciones como la naturaleza retrospectiva del estudio, el carácter monocéntrico y la falta de determinaciones de las concentraciones plasmáticas de las terapias antibióticas usadas; sin embargo, abre la puerta a nuevas investigaciones en los desenlaces en pacientes con lesión renal aguda (LRA) y sepsis (Figura 3).