Introducción
Las mordeduras de arañas son frecuentes en zonas urbanas y periurbanas, y la especie Loxosceles laeta es la principal implicada1. Esta araña es domiciliaria y se conoce como «araña de los rincones o araña casera» porque se ubica en lugares de poca limpieza1, siendo más frecuente su notificación en los meses de verano2, especialmente en las noches y al amanecer1.
El loxoscelismo se produce por la mordedura de arañas del género Loxosceles3. El veneno de estas arañas tiene un efecto citotóxico y proteolítico, que produce dos formas de presentación: cutáneo-necrótica y cutáneo-visceral, y víscero-hemolítica o sistémica1,4. El loxoscelismo cutáneo se caracteriza por dolor, eritema y edema en la zona de la mordedura, que puede progresar a una placa livedoide en las primeras 12 horas y posteriormente a una úlcera necrótica1. El loxoscelismo cutáneo predominantemente edematoso (LCPE) es una variante rara de la presentación cutánea en la que predomina el edema y la lesión necrótica está ausente o es imperceptible5, y se le estima una frecuencia del 5% de todos los casos de loxoscelismo4.
En la emergencia, el edema generalizado podría hacer sospechar otras enfermedades cutáneas, como urticaria o anafilaxia, pero la ubicación de la zona de la mordedura puede orientar a este diagnóstico. Debido a las complicaciones sistémicas que puede ocasionar, y siendo los niños un grupo vulnerable, el objetivo de este trabajo es reportar un caso de la variante poco frecuente de LCPE en una niña que evolucionó favorablemente con el tratamiento.
Caso clínico
Niña de 6 años que acude a emergencia por presentar desde hace 1 día aumento de volumen en el párpado inferior izquierdo posterior a la mordedura de un arácnido, según refiere un familiar, asociado a prurito y dolor al inicio. Tres horas después apareció una lesión eritematosa en la zona de la mordedura y el volumen en el párpado se incrementó más. Por sospecha de celulitis fue medicada con antibióticos y antihistamínicos. Debido al incremento del edema hacia otras regiones de la cara y por cambios en la voz (disfonía), acudió a nuestra institución. La paciente no tuvo hospitalizaciones previas, enfermedades ni intervenciones quirúrgicas. Los padres y hermanos están aparentemente sanos. La paciente reside en una zona periurbana, en una vivienda construida de madera que cuenta con los servicios básicos.
Al ingreso tenía frecuencia cardiaca de 110 latidos por minuto, frecuencia respiratoria de 20 respiraciones por minuto, temperatura de 36,5 °C, saturación de oxígeno del 99% (FiO2 21%) y un peso de 22 kg. En la exploración física presentaba leve palidez de piel y mucosas, dos orificios puntiformes debajo del párpado inferior y edema en la cara a predominio de párpados, labios y cuero cabelludo (Fig. 1). No presentaba adenopatías cervicales, axilares ni inguinales. El murmullo vesicular pasaba bien en el tórax y el abdomen era blando, depresible, sin dolor a la palpación. En el resto de la exploración no se observaron alteraciones.
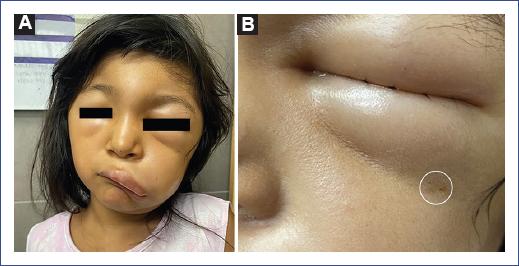
Figura 1 A: edema en la cara al ingreso. B: se evidencia una mordedura de araña en la base del párpado inferior.
En los exámenes de laboratorio se encontró hemoglobina 14.8 g/dl, leucocitosis 12,600 cel/mm3, recuento absoluto de neutrófilos 12,100 cel/mm3, plaquetas 305,000/mm3, fibrinógeno 364.67 mg/dl, lactato deshidrogenasa 483 mg/dl, urea 28 mg/dl, creatinina 0.61 mg/dl, electrolitos séricos normales, transaminasa glutámico oxalacética 28 U/l, transaminasa glutámico pirúvica 17 U/l, bilirrubina total 2.26 mg/dl (directa 0.38 e indirecta 1.88), perfil de coagulación normal, haptoglobina 103 mg/dl, creatina fosfocinasa 90 U/l y proteína C reactiva 1.01 mg/dl. En el análisis de orina no había hematíes, y en la ecografía abdominal y renal no se hallaron alteraciones.
Por el edema en el rostro, se administraron dexametasona 0.35 mg/kg y clorfenamina 0.35 mg/kg por vía intravenosa en una dosis, y por la disfonía se administró una dosis de epinefrina 0.2 mg por vía intramuscular. El angioedema persistió y las funciones vitales estaban en rangos normales; no presentó distrés respiratorio ni dolor abdominal.
La paciente persistió con edema marcado en los párpados que le impedía la apertura ocular, con extensión a los labios y el cuero cabelludo (Fig. 2A). El manejo incluyó antihistamínicos (clorfenamina 0.40 mg/kg/dosis), corticosteroide (metilprednisolona 1 mg/kg/dosis) y cobertura antibiótica (oxacilina 150 mg/kg/día) ante la sospecha de sobreinfección cutánea.
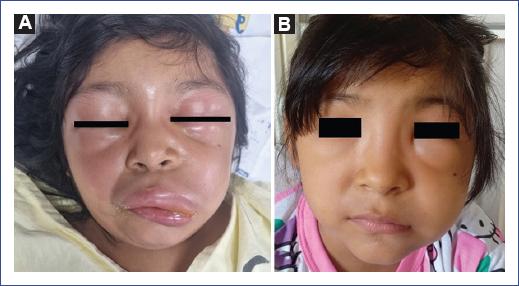
Figura 2 A: persistencia del edema durante la hospitalización. B: resolución progresiva del edema posterior al tratamiento.
Por el antecedente de mordedura de araña referido por el familiar, la lesión tipo mordedura en el párpado inferior y el incremento del edema, se sospechó LCPE. Se administró suero antiloxoscélico monovalente, 5 ml por vía intravenosa, a las 5 horas de ingreso al hospital; al persistir el angioedema, se le dio una segunda dosis a las 24 horas.
A los 2 días de hospitalización se evidenció una disminución del edema en el rostro y pasó a la unidad de pediatría. La paciente evolucionó favorablemente recibiendo antihistamínicos por 7 días por vía intravenosa, corticosteroides (dexametasona) por 7 días y cobertura antibiótica doble (oxacilina 150 mg/kg/día y clindamicina 40 mg/kg/día) por 7 días. El edema disminuyó progresivamente: al cuarto día, un 50% del inicial, y al séptimo día, un 90%. En el control laboratorial se observó disminución de la creatinina a 0.37 mg/dl (previo 0.61) y de la bilirrubina indirecta a 0.83 mg/dl (previo 1.88), y el análisis de orina estaba sin hematuria.
La paciente evolucionó favorablemente y recibió el alta al séptimo día con un leve edema palpebral para continuar con antihistamínicos (clorfenamina y levocetirizina) por vía oral por 7 días (Fig. 2B).
Discusión
El LCPE es una variante cutánea poco frecuente, con una evolución favorable en la mayoría de los casos6,7, a diferencia de la variante víscero-hemolítica, caracterizada por un compromiso multisistémico1.
En esta variante no se evidencia la lesión necrótica porque predomina el edema en la zona de la mordedura, siendo este el motivo de consulta en la emergencia5,6,8,9. Su forma de presentación es súbita, caracterizada por aumento de volumen en la zona de la mordedura5,7,8, como en la paciente, que logró comprometer toda la cara.
El abordaje inicial debe incluir algunos exámenes para valorar el riesgo de hemólisis, hemoglobinuria y hematuria, lesión renal y trastornos de la coagulación1,4. En la paciente solo se observó elevación de los leucocitos, propio de un cuadro inflamatorio, de modo similar a reportes previos8,10; sin embargo, algunos casos no llegan a presentar alteraciones laboratoriales6,7.
El diagnóstico es complicado, pues incluye una variedad de diagnósticos diferenciales como urticaria, angioedema, anafilaxia, celulitis periorbitaria y picaduras por otros insectos entre otros1,3; la lenta resolución del edema nos orienta en esta enfermedad6.
Usualmente el diagnóstico se basa en los datos brindados por el familiar y la evolución del cuadro clínico8,9. Una revisión de 120 casos de loxoscelismo reportó que el diagnóstico fue en el 46.7% probable, en el 29.2% presuntivo y solo en el 23.3% documentado11. En nuestro caso, el familiar indicó que en su domicilio había arañas, siendo mayor la sospecha dado que ocurrió en horas de la mañana. Si bien no se evidenció una placa necrótica, en ocasiones puede aparecer esta característica posterior al edema generalizado en la cara9.
No existe un consenso internacional para el manejo de loxoscelismo, por lo que el tratamiento es de soporte3,4,11-14. En nuestra paciente se utilizaron antibióticos, corticosteroides y antihistamínicos, y epinefrina por sospecha de anafilaxia, de modo similar a otros reportes6,8,10; sin embargo, otros autores solo han utilizado antihistamínicos para esta variante5. El corticosteroide se podría administrar por 7-10 días3,15, por vía intravenosa (hidrocortisona, metilprednisolona) y por vía oral (prednisona)1,15.
Algunos autores sugieren el uso de antibióticos si existe una infección agregada, y dapsona a partir del tercer día en la forma cutánea para evitar la necrosis1; sin embargo, esta debe ser monitoreada por sus efectos colaterales, como hemólisis, que pueden confundir con la forma sistémica11. Para la variante cutáneo-visceral, recomiendan el suero antiloxoscélico en las primeras 12-24 horas, corticosteroides, antihistamínicos, corrección de las alteraciones electrolíticas y, en caso de lesión renal persistente, terapia de reemplazo renal1. En nuestra paciente se usó el suero antiloxoscélico por la evolución tórpida que estaba presentando. En un reporte de caso, se utilizó posterior a las 24 horas de evolución por no evidenciar mejoría6. Algunas series grandes no han reportado su uso en la forma cutánea ni en la visceral4,12.
El suero antiloxoscélico es una solución de inmunoglobulinas específicas elaborada a partir de plasma de equinos hiperinmunizados contra el veneno de Loxosceles. Debe aplicarse rápidamente, dentro de las primeras 24 horas del envenenamiento, y su uso está indicado en la forma cutáneo-visceral1. Se administra por vía intravenosa diluido en solución salina (niños: 50-100 ml; adultos: 250-500 ml) en aproximadamente 30-60 minutos. El frasco contiene 5 ml de suero que neutraliza no menos de 80 glándulas de araña de L. laeta, y la dosis es 1-2 frascos tanto en niños como en adultos14.
L. laeta es la principal implicada en las mordeduras3. Su veneno incluye proteínas y toxinas peptídicas que interactúan con una variedad de tipos de células, componentes de la membrana celular y de la matriz extracelular. Estas interacciones generan una respuesta inmunitaria tanto en el sitio de inoculación como sistémica3. Las toxinas esfingomielinasa D y fosfolipasa D desencadenan la aparición de lesiones dermonecróticas, aumentan la permeabilidad vascular y provocan una respuesta inflamatoria intensa en el sitio de inoculación. Sistémicamente, estimulan la agregación plaquetaria y causan hemólisis y nefrotoxicidad3. Las hialuronidasas hidrolizan el ácido hialurónico en la matriz extracelular facilitando la difusión de otras toxinas a través de la dermis, y las metaloproteasas hidrolizan moléculas extracelulares como el fibrinógeno, el colágeno y la fibronectina, aumentando el daño local y contribuyendo a la expansión de la lesión; de esta manera, las toxinas del veneno actúan sinérgicamente, provocando una compleja secuencia de reacciones en el paciente3. Es posible que en el LCPE la ausencia de necrosis se deba a la dilución del proceso enzimático por el edema generalizado, lo que explicaría el limitado compromiso sistémico5.
Se ha reportado la resolución del edema a partir de la semana de evolución5,10. El LCPE es de buen pronóstico y en nuestro caso no se evidenció compromiso de otros órganos, igual que en otros reportes7-10. Sin embargo, cuando existe un gran edema podría producirse obstrucción de la vía respiratoria16 o síndrome compartimental17. Es importante el seguimiento en los pacientes con loxoscelismo, pues un 2% sin síntomas sistémicos al inicio pueden evolucionar a la forma cutáneo-visceral4.
Dentro de las limitaciones del reporte podemos mencionar que no se tuvo evidencia física de la araña; sin embargo, en la mayoría de los casos no se lleva al arácnido para su reconocimiento durante la consulta5,12.
En conclusión, el LCPE es una variante poco frecuente. Si bien no logramos identificar físicamente a la araña, consideramos esta posible causa por ser la más frecuente y por las características clínicas y epidemiológicas del caso. Es importante conocer las diferentes formas de loxoscelismo y promover las medidas de prevención, como la limpieza constante de las áreas del hogar, para evitar estos accidentes por arácnidos en los niños.















