Nociplasticidad y dolor
La nociplasticidad es un término que se refiere a la capacidad del sistema nervioso para alterar su sensibilidad y respuesta al dolor, implicando la reorganización y modificación de las vías neurales que procesan la información dolorosa. Este fenómeno, que puede estar relacionado con la cronicidad del dolor y la hipersensibilidad, es un área de estudio crucial en la neurociencia y la medicina del dolor.
En el año 2017, la Asociación Internacional para el Estudio del Dolor (IASP, por sus siglas en inglés) introdujo una nueva categorización para el dolor crónico, denominándolo «dolor nociplástico». Las patologías asociadas a este tipo de dolor se distinguen por una disfunción en la nocicepción -la habilidad del sistema nervioso para detectar y reaccionar ante el dolor-, en ausencia de un estímulo nocivo evidente que explique la intensidad del dolor percibido1. La IASP definió criterios específicos para el diagnóstico de dolor nociplástico en el año 2021, los cuales se detallan en la Tabla 1.
Tabla 1: Comparación entre los criterios clínicos propuestos por la Asociación Internacional para el Estudio del Dolor (IASP) 2021 para el diagnóstico de dolor nociplástico y los criterios del 2014 para el diagnóstico de dolor debido a sensibilización central.
| Criterios clínicos para el diagnóstico de dolor nociplástico IASP 2021 | Criterios clínicos para el diagnóstico de dolor debido a sensibilización central 2014 |
|---|---|
| Criterios necesarios | |
| Dolor de más de tres meses de duración | |
| Distribución regional | Distribución difusa, fuera de los segmentos nociceptivos |
| Mecanismos nociceptivos no explican del todo el dolor | Dolor desproporcionado con respecto al daño tisular o su presunto origen nociceptivo |
| Mecanismos neuropáticos no explican del todo el dolor | Se excluye el dolor neuropático como causa principal |
| Presenta hipersensibilidad (fenómeno de hipersensibilidad: alodinia mecánica estática o dinámica, alodinia al calor o al frío) al menos en una región dolorosa | |
| Criterios opcionales | |
| Antecedentes de hipersensibilidad en la región dolorosa | |
| Presencia de al menos una de las siguientes comorbilidades: mayor sensibilidad al ruido, luz y/u olores, trastorno del sueño acompañado de despertares nocturnos, fatiga o trastornos cognitivos | Puntuación 40/100 en el cuestionario de sensibilización central |
Modificado de: Nijs J, et al. Nociplastic pain criteria or recognition of central sensitization? Pain phenotyping in the past, present and future. J Clin Medicine. 2021.
El entendimiento de las rutas involucradas en la instauración de la sensibilización central en el dolor nociplástico es esencial y permite posibles intervenciones terapéuticas que optimicen el manejo del dolor en estos individuos. La fisiopatología subyacente de este tercer descriptor de dolor se asocia a diversos mecanismos que intervienen en el proceso nociceptivo2. El factor compartido entre estos mecanismos para tal sensibilización es la potenciación del procesamiento o la atenuación de la inhibición de estímulos nocivos en varios niveles del sistema nervioso, lo que conlleva una amplificación en la percepción, transducción y conducción nociceptiva. En la Figura 1, se puede consultar un esquema referente a la identificación diagnóstica del dolor nociplástico.
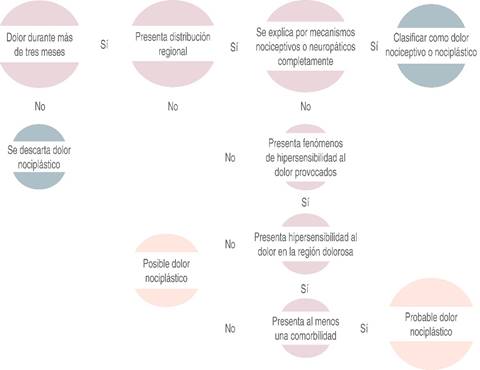
Modificado de: Nijs J. Nociplastic pain criteria or recognition of central sensitization? Pain phenotyping in the past, present and future. J Clin Med. 2021.
Figura 1: Diagrama de flujo para la clasificación y diagnóstico del dolor basado en la duración, características, mecanismos subyacentes y presencia de comorbilidades. Las rutas del diagrama conducen a determinar si el dolor es nociplástico, probablemente nociplástico, o bien, si se descarta el dolor nociplástico.
Mecanismos de acción de la ketamina y su relación con nociplasticidad
La ketamina es un fármaco tradicionalmente reconocido como un anestésico disociativo empleado durante más de cincuenta años en la inducción y mantenimiento de la anestesia3, y ha resurgido como un instrumento de notable relevancia para ciertas afecciones, tales como cronicidad del dolor y depresión, dado que exhibe características analgésicas y antidepresivas distintivas, y la relevancia terapéutica se atribuye a su singular mecanismo de acción4.
El mecanismo preciso a través del cual la ketamina proporciona alivio del dolor en enfermedades nociplásticas aún está en investigación. Sin embargo, se postulan varios mecanismos de acción por los cuales puede contribuir en el tratamiento de estas condiciones.
El primero y principal es su capacidad para antagonizar, o bloquear, el receptor N-metil-D-aspartato (NMDA), que juega un papel crucial en la transmisión y modulación del dolor en el sistema nervioso central5. La activación excesiva del receptor NMDA puede llevar a la sensibilización central, un componente clave de la nociplasticidad. Además del antagonismo del receptor NMDA, la ketamina aumenta la actividad del sistema inhibidor de ácido gamma-aminobutírico (GABA) y reduce la actividad del sistema de glutamato, ambos implicados en la modulación del dolor6. Por otro lado, podría tener efectos en el sistema inmune de relevancia en enfermedades nociplásticas y reduce la activación de las células gliales, lo que se vincula con la perpetuación del dolor crónico7.
En tiempos recientes, la microglía, que actúa como el sistema inmunológico del sistema nervioso central (SNC), ha sido identificada como un modulador esencial en la regulación sináptica, especialmente en el contexto de la formación y transmisión del dolor en relación con la nociplasticidad. Dicha relevancia se manifiesta en la fisiopatología del dolor8. Algunos estudios han señalado un desbalance en la proporción microglial M1/M2, caracterizado por una predominante activación y polarización hacia el fenotipo M1, con una concomitante disminución en los niveles del fenotipo M2 y esto es interpretado como una marca distintiva de la neuroinflamación. A nivel medular, la activación de la microglía es modulada por una serie de moléculas, entre las que se incluyen: adenosín trifosfato (ATP), quimiocinas (CCL2, CX3C, CX3CL1), factor estimulante de colonias de macrófagos (CSF-1), sustancia P (neuropéptido que funciona como un neurotransmisor y neuromodulador, y su correspondiente receptor: neuroquinina-1 [NK-1R], el cual presenta una alta expresión en la microglía M1 y receptores tipo Toll [TLR] que impulsa la señalización a través de TLR4). Estas interacciones agonista-receptor facilitan la activación de rutas de señalización intracelular en la microglía, destacándose la activación de la proteína quinasa activada por mitógenos (MAPK). Este proceso es esencial en la exacerbación y persistencia del dolor, debido a la generación de una amplia gama de citocinas proinflamatorias, quimiocinas y factores de crecimiento, tales como TNF-α, IL-1β, IL-6, BDNF (factor neurotrófico derivado del cerebro) y CCL2 (proteína quimiotáctica de monocitos-1 también conocida como MCP-1). Estos eventos conllevan a la neuroinflamación y a un incremento en la liberación de glutamato, lo que, a su vez, propicia la estimulación de la señalización sináptica excitatoria, específicamente a través de los receptores NMDA y α-amino-3-hidroxi-5-metil-4-isoxazolpropiónico (AMPA). De manera paralela, se produce una inhibición de la señalización inhibitoria mediada por GABA en la asta dorsal de la médula espinal9. Por lo tanto, la activación de las células gliales y la expresión de mediadores proinflamatorios contribuyen significativamente a la perturbación neuroinmune local10. La activación del receptor NMDA constituye un paso fundamental tanto en la iniciación como en la perpetuación de la sensibilización central. De este modo, se postula que los fármacos que actúan como antagonistas del receptor NMDA tienen la capacidad de prevenir y revertir la hiperexcitabilidad de las neuronas nociceptivas11, lo cual influye directamente en la reversión de la sensibilización central12.
Investigaciones realizadas en modelos murinos han evidenciado que la reactivación de las vías nociceptivas previamente sensibilizadas conduce a una desestabilización sináptica mediante la señalización selectiva del receptor no iónico (NI-NMDAR). Este proceso es esencial para la síntesis y degradación de proteínas sinápticas, facilitando así el fenómeno de reconsolidación y, consecuentemente, la reversión de la sensibilización central13. El posible mecanismo subyacente a la producción del dolor nociplástico se detalla en la Figura 2.
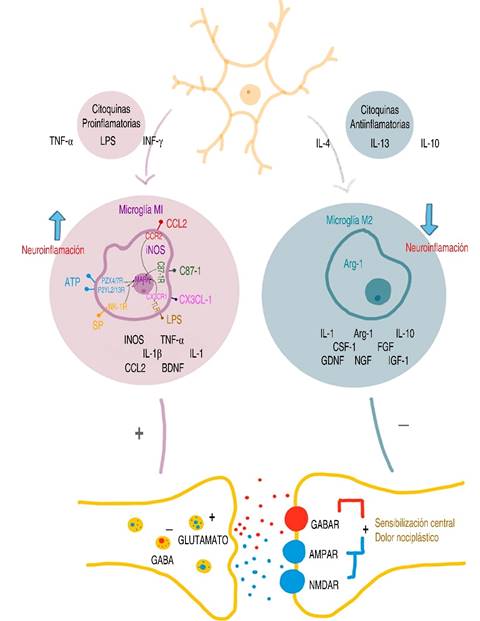
Modificado de: Atta AA. Microglia polarization in nociplastic pain: mechanisms and perspectives. Inflammopharmacology. 2023.
Figura 2: Representación esquemática de las interacciones celulares y moleculares en la neuroinflamación y la sensibilización central. Las citocinas proinflamatorias y antiinflamatorias interactúan con la microglía M1 y M2, respectivamente. Estas interacciones modulan la liberación de neurotransmisores en las sinapsis neuronales, influencian la actividad de los receptores AMPAR y NMDAR, y contribuyen a la sensibilización central y al dolor nociplástico.
Se ha documentado que la ketamina posee un efecto antidepresivo rápido y podría ser beneficioso en la nociplasticidad, ya que ésta a menudo coexiste con trastornos del estado de ánimo14-16. El mecanismo preciso detrás de este efecto antidepresivo aún se está investigando, pero se postula que implica la activación del mTOR -«Mammalian Target of Rapamycin» u «Objetivo de Rapamicina en Mamíferos»- y la promoción de la plasticidad sináptica. La proteína mTOR es una proteína serina/treonina cinasa que juega un papel crucial en la regulación del crecimiento y la proliferación celular, también es parte de complejas vías de señalización celular y está involucrada en muchos procesos celulares, incluyendo la síntesis de proteínas, el crecimiento celular, la autofagia y la supervivencia celular. La vía de señalización mTOR integra tanto las señales intracelulares como las extracelulares y actúa como un nexo central para regular estos procesos. La disfunción de la vía de señalización mTOR se ha implicado en varias enfermedades humanas, incluyendo el cáncer, la obesidad, la diabetes tipo 2 y las enfermedades neurodegenerativas17. Adicionalmente, se le han atribuido propiedades antiinflamatorias, lo que sugiere beneficios en los reportes de alivio de dolor18.
Por último, la ketamina también puede tener efectos neuroprotectores y puede promover la plasticidad sináptica. Este último efecto podría ser especialmente relevante para su capacidad de proporcionar alivio del dolor a largo plazo en enfermedades nociplásticas. La investigación en modelos animales ha mostrado que la ketamina puede promover la formación de nuevas sinapsis en el cerebro, un proceso conocido como neurogénesis, que puede ser crucial para su efecto analgésico, antidepresivo, neuroplástico y los procesos inflamatorios19.
Evidencia de la ketamina en enfermedades nociplásticas
La fibromialgia y el síndrome doloroso regional complejo (SDRC) se destacan como modelos de dolor nociplástico, ya que estas patologías manifiestan características consistentes con procesos de nociplasticidad. En estas condiciones, los pacientes experimentan alodinia, un dolor en respuesta a estímulos que no deberían ser dolorosos, y a menudo desproporcionado en intensidad y duración respecto a cualquier lesión tisular subyacente. La fibromialgia se manifiesta como un dolor generalizado y crónico, acompañado frecuentemente de ansiedad, depresión, fatiga y trastornos del sueño. Estos pacientes evidencian una elevada sensibilidad al dolor, denominada hiperalgesia, y alodinia20. En contraste, el SDRC suele originarse tras eventos traumáticos como cirugías o fracturas, presentando síntomas como dolor crónico exacerbado, hinchazón, alteraciones cutáneas y disfunción motora21. En ambos casos, se sugieren anomalías en la nocicepción y se postula que está relacionada con una disfunción en el procesamiento del dolor por parte del sistema nervioso.
Estudios recientes subrayan el potencial beneficioso de la ketamina particularmente en individuos con diagnóstico de fibromialgia y SDRC que reportan una reducción significativa del dolor tras su administración. En un ensayo clínico aleatorizado doble ciego, la administración de bajas dosis de ketamina en pacientes con fibromialgia resultó en una disminución significativa del dolor en comparación con el placebo. En este estudio se reportó alivio del dolor durante varias semanas después de la infusión, sugiriendo su potencial para un efecto duradero en la modulación del dolor. Lo mismo se observó en pacientes con SDRC en donde se propone un efecto acumulativo con infusiones repetidas proporcionando alivio del dolor más duradero22-24. Una evidencia más contundente fue lo concluido en una revisión sistemática y metaanálisis reciente que confirmó los beneficios de la ketamina en estos modelos de dolor, aunque resaltó la necesidad de investigaciones adicionales para optimizar las dosis y los protocolos de administración25.
En el contexto de dolor nociplástico, se han propuesto otros modelos de dolor: la cefalea en racimos y la migraña, aunque han sido condiciones menos estudiadas. Debido a lo incierto de su etiología, la nociplasticidad podría estar involucrada, dado que los pacientes suelen mostrar una hiperalgesia en el área afectada. En este sentido, la ketamina ha mostrado un efecto benéfico en casos refractarios de cefalea en racimos26, pero la evidencia es pobre, ya que se basa principalmente en informes y series de casos27. Por lo tanto, es esencial realizar más investigaciones en estas condiciones para validar estos hallazgos.
En el caso del síndrome de dolor de origen central (SDOC) -también conocido como dolor centralizado- es una categoría de trastornos que surgen de la disfunción del SNC28. Los pacientes experimentan un dolor constante que no se puede explicar completamente por una lesión, inflamación o enfermedad periférica. Mismas afecciones como la fibromialgia y el SDRC son ejemplos de SDOC, en donde se cree es un componente clave de la base neurobiológica de la nociplasticidad. Esta condición podría resultar de la disfunción de la inhibición descendente del dolor, un aumento en la excitabilidad de las neuronas del SNC o una alteración en el procesamiento del dolor a nivel del cerebro. La terapia dirigida a estas alteraciones en este procesamiento puede proporcionar alivio a estos pacientes29. Amr y colaboradores, en su ensayo clínico aleatorizado y doble ciego, reportaron que la ketamina alivia notablemente el dolor central por lesiones medulares en comparación con el placebo, respaldando su potencial eficacia contra el dolor asociado a la nociplasticidad30. Aunque este estudio se realizó en un subconjunto específico de pacientes con SDOC, ofrece apoyo adicional a la idea de su beneficio a dosis bajas en el dolor centralizado.
Otras condiciones como el síndrome de intestino irritable (SII), la migraña y el dolor pélvico crónico (DPC) pueden ser causados por una variedad de condiciones, pero en algunos casos, pueden involucrar un componente de nociplasticidad31.
La lista de patologías asociadas a nociplasticidad es parcial y el concepto sigue evolucionando. Sin embargo, no todos los pacientes con las condiciones mencionadas experimentarán dolor nociplástico. Aunque los estudios sugieren que la ketamina puede tratar trastornos de dolor vinculados a la nociplasticidad, se requiere más investigación para validar su eficacia y seguridad.
Dicho todo esto, es importante tener en cuenta que aunque la evidencia emergente sugiere que la ketamina puede ser un agente terapéutico prometedor para el tratamiento de enfermedades nociplásticas, es fundamental reconocer que aún nos encontramos en las etapas iniciales de entender el potencial terapéutico y es necesaria más investigación para comprender mejor cuál es su efecto a nivel celular y molecular en este contexto, y cómo estos mecanismos de acción se traducen en los beneficios observados, es decir, la eficacia y seguridad a largo plazo en los estudios clínicos. La realización de estos estudios no solo ampliará nuestra comprensión de la ketamina como agente terapéutico, sino que también arrojará más información sobre la compleja naturaleza de la nociplasticidad.
En resumen, la fibromialgia, el SDRC, el SII, el SDOC, ciertos tipos de cefalea crónica y el DPC son a menudo citados en la literatura médica y científica como ejemplos de condiciones que pueden implicar dolor nociplástico. Es importante señalar que esta es una nueva y creciente área de investigación y hay un considerable debate en la comunidad científica sobre qué condiciones se consideran verdaderamente «nociplásticas»32. Las condiciones mencionadas son ejemplos de enfermedades que a menudo se asocian con mecanismos de dolor nociplástico, pero la relación no es definitiva y puede variar entre los individuos.















