1. Introducción
En Colombia, el marco legal que sustenta las voluntades anticipadas (VA) se definió a través de la Ley 1733 del año 2014, la cual norma los cuidados paliativos destinados a pacientes que padecen enfermedades avanzadas, crónicas e irreversibles (1- 4). En varios países, se han puesto en práctica leyes que reglan las voluntarias anticipadas, tal es el caso de Corea del Sur en 2018 (5), Francia en 2016 (6) y Canadá en 2016 (7). Estas legislaciones reflejan un creciente reconocimiento de la importancia de las decisiones anticipadas en la atención médica, lo que resalta la necesidad de que los profesionales de la salud estén bien informados y capacitados en este tema.
Investigaciones recientes en Alemania han manifestado un aumento significativo en la firma de VA entre pacientes en unidades de cuidados intensivos, lo que indica una tendencia global hacia la aceptación y uso de estos documentos en la práctica clínica (8,9). Este tipo de datos resalta la importancia de la formación de los médicos en la implementación de DVA, lo que se alinea con los objetivos del estudio. La implementación efectiva de las VA puede mejorar la calidad de vida de los pacientes en fases finales de vida, lo que permite que sus deseos sean respetados y que reciban la atención que prefieren (10- 12). Esto es un tema de interés internacional, ya que muchos sistemas de salud buscan mejorar la atención al final de la vida.
A pesar de estos avances, aún persiste una brecha en la implementación efectiva de las VA, debido a la insuficiente capacitación y sensibilización de los profesionales médicos (13- 19). El incremento en la complejidad de la toma de decisiones (TdD) médicas, particularmente en el ámbito de las enfermedades crónicas avanzadas, demanda una comprensión más profunda de las VA y su implementación en la práctica clínica (20 - 22).
El presente estudio tiene como objetivo principal identificar los conocimientos y la aplicabilidad del DVA entre médicos de diferentes niveles de formación. Se busca evaluar cómo estos conocimientos influyen en la TdD para pacientes con enfermedades crónicas avanzadas o en fases finales de vida, e identificar si los profesionales de la salud se encuentren informados y preparados para implementar las VA en su práctica clínica.
El estudio se fundamenta en los principios de la bioética, destacando la autonomía del paciente y las TdD informadas, las cuales han cobrado mayor importancia desde el siglo XX con la evolución de los marcos legales que protegen los derechos de los pacientes en el ámbito de la atención médica (22 - 24).
En esta investigación se utilizó un diseño metodológico mixto, aplicando encuestas cuantitativas y posteriormente en una segunda etapa se incluirán otras instituciones del país donde se aplicarán nuevas encuestas y entrevistas semiestructuradas, para validar resultados en cuanto al estado actual del conocimiento y las barreras que enfrentan los profesionales de la salud en la aplicación de DVA. Los resultados permitirán generar estrategias que mejoren la integración de VA en la práctica clínica para alcanzar decisiones asertivas en pacientes en fases finales de la vida.
2. Materiales y métodos
La presente es una Investigación mixta de carácter exploratorio fenomenológico. Se plantearon dos metodologías, en dos fases de desarrollo: una de tipo cuantitativo para caracterizar el conocimiento y la aplicabilidad del DVA. Los participantes en esta primera fase de la investigación fueron médicos de áreas clínicas y quirúrgicas, médicos asistenciales, docentes y residentes de primera y segunda especialidad del Hospital Universitario San Ignacio de Bogotá (HUSI).
3. Criterios de inclusión y exclusión
Criterios de inclusión
Médicos residentes de especialidades de:
Medicina interna
Segunda especialidad de medicina interna
Medicina familiar
Geriatría
Cirugía oncológica
Ginecología y Obstetricia
Médicos especialistas, docentes de las áreas de:
Medicina interna
Segunda especialidad de medicina interna
Medicina familiar
Geriatría
Cirugía oncológica
Ginecología y Obstetricia
Criterios de exclusión
Negarse a participar en alguna de las fases del estudio, incluida la entrevista semiestructurada de selección por conveniencia.
Profesionales de áreas médicas o quirúrgicas que no estén ejerciendo profesionalmente.
Participantes con registro incompleto de la información objeto de estudio.
Para lograr la comprensión integral del tema se analizaron las respuestas a encuestas autoadministradas que se completaban en aproximadamente 5-10 minutos, a través de la plataforma RedCap® institucional del HUSI.
Para el segundo componente de índole cualitativo se aplicarán entrevistas semiestructuradas a dos grupos focales contactados al azar y entrevistados de forma virtual previo consentimiento informado; en esta fase participarán médicos de áreas médicas y quirúrgicas y se abordará el concepto personal de la aplicación del DVA y las barreras orientadas a esta temática, hasta la codificación, categorización y triangulación final de la información.
4. Aspectos éticos
La presente investigación fue aprobada por el Comité de Investigaciones y Ética Institucional de la Facultad de Medicina de la Pontificia Universidad Javeriana y el HUSI con número FM-CIE-0193-24. Los participantes de ambos grupos aceptaron participar en el estudio después de conocer los objetivos y características de este y firmaron el consentimiento informado.
5. Resultados del componente I: aplicación de encuestas
5.1. Variables sociodemográficas
La presente investigación exploró el conocimiento, actitudes y barreras en torno al DVA entre médicos generales y especialistas de diversas disciplinas médicas y quirúrgicas. De las 63 encuestas recolectadas, se descartaron 10 por diligenciamiento incompleto, quedando 53 encuestas para el análisis.
La muestra incluyó participantes con una mediana de edad de 38 años y un rango de 25 a 65 años, predominando el género femenino (64.2%). El nivel formativo de los participantes se situó mayoritariamente en residentes de 1ra. y 2da. especialidades médicas y en médicos especialistas del área médica, con una representación minoritaria de participantes del área quirúrgica (9.4%).
En cuanto al nivel de formación de los participantes, como puede observarse en la Tabla 1, la mayoría fueron médicos y residentes de primera y segunda especialidad médica (28.3%), seguido de especialistas del área médica con primera especialidad (2.6%) y con segunda especialidad (20.8%). Solo el 20.8% eran médicos del área quirúrgica (especialistas o residentes en formación de primera o segunda especialidad).
Tabla 1 Principales variables sociodemográficas de los participantes en la encuesta sobre DVA en el HUSI
| Característica | Resultado |
|---|---|
| Edad mediana (rango) - años | 38 (25-65) |
| Sexo femenino - n (%) | 19 (35.8) |
| Área médica - n (%) | 38 (71.7) |
| Área quirúrgica - n (%) | 11 (20.7) |
| Lugar de práctica - n (%) | |
| Consulta externa | 24 (45.3) |
| Hospitalización médica | 17 (32.1) |
| Hospitalización quirúrgica | 5 (9.4) |
| Urgencias | 7 (13.2) |
| Nivel o grado profesional - n (%) | |
| Médico general | 4 (7.5) |
| Residente 1ra o 2da especialidad médica | 15 (28.3) |
| Residentes 1ra o 2da especialidad quirúrgica | 4 (9.4) |
| Especialista 1ra especialidad área médica | 12 (22.7) |
| Especialista 1ra especialidad área quirúrgica | 4 (7.5) |
| Especialista 2da especialidad médica | 11 (20.8) |
| Especialista 2da especialidad quirúrgica | 3 (5.7) |
Fuente: elaboración propia.
A continuación, se detallan los resultados obtenidos según la categoría y el ítem evaluado.
5.1.1. Atención de enfermedades crónicas al final de la vida
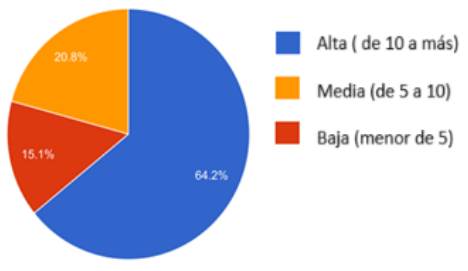
¿Con qué frecuencia atiende usted pacientes con enfermedades crónicas avanzadas o en fases finales de vida?
Como se observa en el Gráfico 1, de los encuestados, el 64.2% reportaron una alta frecuencia de atención (10 o más pacientes), 15.1% una frecuencia media (entre 5 y 10 pacientes), y 20.8% una baja frecuencia (menos de 5 pacientes).
Fuente: elaboración propia.
Gráfico 1 Distribución de frecuencias relativas de atención de pacientes con enfermedad crónica avanzada o en fases finales de la vida
5.1.2. Práctica profesional
¿Cuál es su área de práctica?
La Tabla 1 muestra que para el escenario de consulta externa se obtuvo un 45.3%, atención hospitalaria médica 32.1%, urgencias 13.2% y atención hospitalaria quirúrgica 9.4%.
¿Cuál es su especialidad?
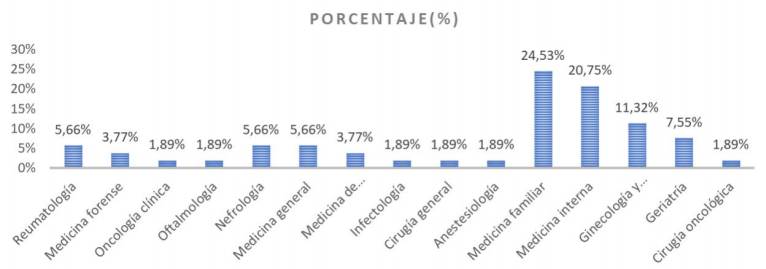
En lo referente a la especialidad médica o quirúrgica de los encuestados, con una participación de 13 especialidades y como se observa en el Gráfico 2, el mayor porcentaje fue de medicina familiar (24.5%), seguida por medicina interna (20.7%) y ginecología y obstetricia (11.3%). En cuarto lugar, residentes o especialistas en geriatría (7.55%).
¿Cuál es su tiempo de experiencia profesional?
El tiempo de práctica profesional tuvo un rango de 1 a 40 años de experiencia, se obtuvo una media de 11.53 años y una mediana de 38 años.
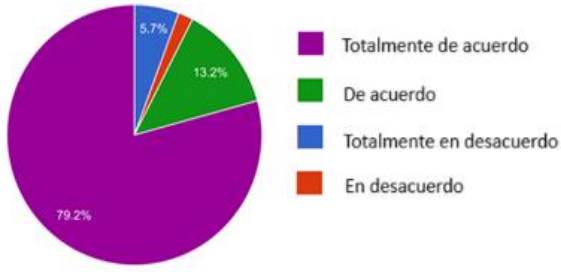
¿Cree conveniente la planificación de los deseos médicos del paciente?
Como se observa en el Gráfico 3, la mayoría estuvo totalmente de acuerdo (79.2%). Tan solo el 7.6% no consideró conveniente la planificación. Los profesionales que estuvieron en desacuerdo tenían una edad promedio de 31,5 años, pertenecientes a las especialidades de anestesiología, geriatría, medicina interna y medicina de urgencias.
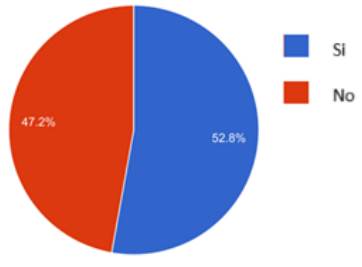
¿Algún paciente le ha pedido información sobre el DVA?
Un poco más de la mitad de los participantes (52.8%), aseguró que se le había solicitado información acerca del DVA, como se muestra en el Gráfico 4.
5.1.3. Conocimiento médico del DVA. Consultas específicas sobre su comprensión del DVA
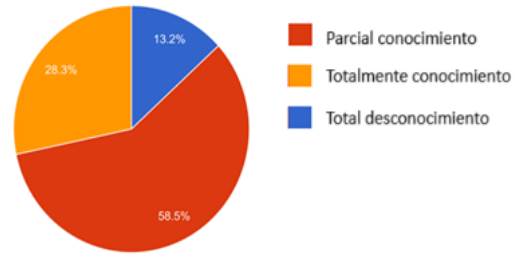
¿Qué tanto conoce usted el DVA?
Como se observa en el Gráfico 5, la mayoría (58.5%) reportó conocimiento parcial sobre el DVA, seguido de total conocimiento con un 28.3%. Solo el 13.2% refirió total desconocimiento del DVA, siendo estos participantes especialistas en medicina general, medicina interna, medicina familiar, ginecología y obstetricia, oftalmología y cirugía general, con un promedio de edad de 38.42 años.
¿El DVA se fundamenta en el derecho a la autonomía del paciente?
La totalidad de los participantes (53) declararon como verdadero que el DVA se fundamenta en el derecho a la autonomía del paciente.
¿En el DVA se pueden incluir aspectos contrarios a la legislación vigente?
La mayoría de los encuestados respondió que no (66%) y el grupo restante respondió que no sabe (32.1%).
¿El médico tratante está por ley en la obligación de respetar el DVA?
La mayoría respondió que sí (92.5%), y el resto de encuestados no sabe (7.5%).
¿Sabe cómo realizar un DVA?
Más de la mitad de los encuestados (56.6%) refiere no saber cómo redactar un DVA.
Aplicación y actitudes sobre el documento de VA
¿Recomendaría a sus pacientes hacer uso del DVA?
Totalmente en desacuerdo 1.9%, ni en acuerdo, ni en desacuerdo 5.7%, de acuerdo 17%, totalmente de acuerdo 75.5%.
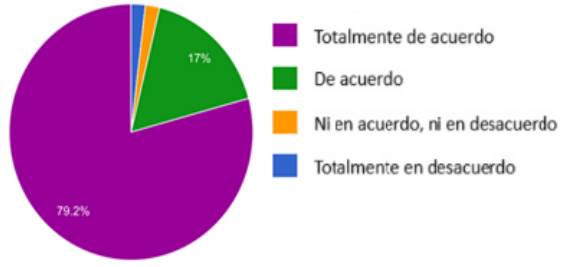
¿Escribiría un DVA para usted si llegase a requerir tomar una decisión sobre su salud?
La mayoría (79.2%) expresó estar totalmente de acuerdo. Estuvo de acuerdo el 17%, mientras que un pequeño porcentaje (1.9%) indicó estar totalmente en desacuerdo, o ni en acuerdo ni en desacuerdo (1.9%) como se observa en el Gráfico 6.
Fuente: elaboración propia.
Gráfico 6 Escribiría un DVA para usted si llegase a requerir tomar una decisión sobre su salud
¿El DVA facilita la toma de decisiones en fases finales de vida a los familiares y a los profesionales de la salud?
Totalmente en desacuerdo 1.9%, de acuerdo 17%, y totalmente de acuerdo 81.1% como lo muestra el Gráfico 7.
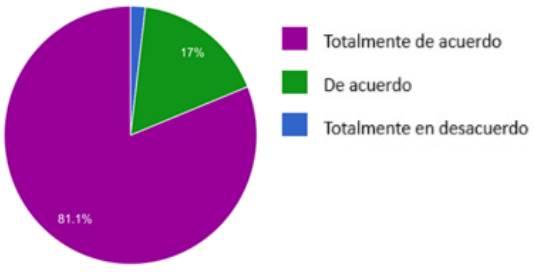
Fuente: elaboración propia.
Gráfico 7 El DVA facilita la toma de decisiones en fases finales de vida a los familiares y a los profesionales de la salud
¿Considera que sus pacientes crónicos están bien informados sobre la evolución de su enfermedad para poder participar en la toma de decisiones clínicas al final de la vida?
Como se muestra en el Gráfico 8, el 41.5% de los participantes reporta estar en desacuerdo.
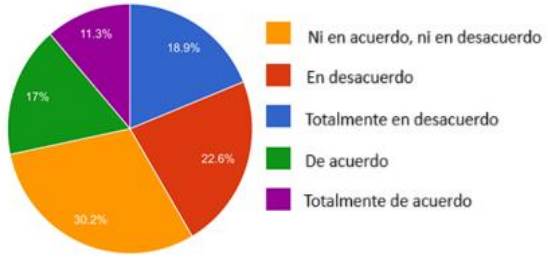
Fuente: elaboración propia.
Gráfico 8 Considera que sus pacientes crónicos están bien informados sobre la evolución de su enfermedad para poder participar en la toma de decisiones clínicas al final de la vida
¿Si el médico tratante no quiere seguir las VA del paciente, tiene el deber moral de transferirlo a otro profesional?
El 67.9% de los encuestados estuvo totalmente de acuerdo, el 18.9% estuvo de acuerdo, el 9.4% no tuvo una posición definida (ni en acuerdo ni en desacuerdo), y el 3.8% estuvo totalmente en desacuerdo como se observa en el Gráfico 9.
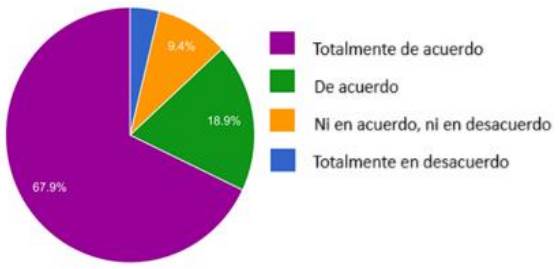
Fuente: elaboración propia.
Gráfico 9 Si el médico tratante no quiere seguir las VA del paciente, tiene el deber moral de transferirlo a otro profesional
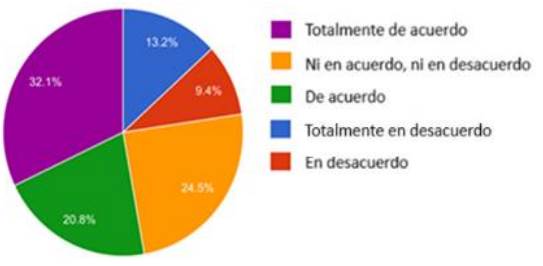
¿Antepone las VA a su criterio profesional?
Como se observa en el Gráfico 10, los encuestados respondieron que estaban totalmente de acuerdo 32.1% y de acuerdo 20.8%. Un 22,6% estuvieron en desacuerdo con la afirmación y ni en acuerdo, ni en desacuerdo un 24.5%.
5.1.4. Barreras encontradas para su aplicación en la práctica clínica
¿Es limitado el tiempo de atención para brindar información detallada sobre las VA a sus pacientes?
El 81.1% de los participantes está en concordancia con que el tiempo de atención es limitado para la información requerida para el DVA, como se observa en el Gráfico 11.
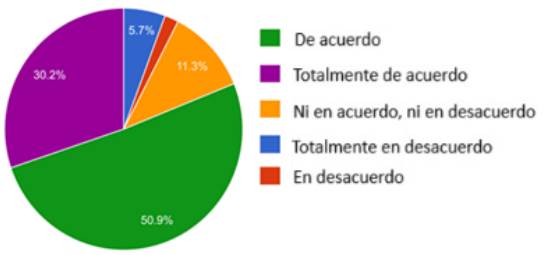
Fuente: elaboración propia.
Gráfico 11 Es limitado el tiempo de atención para brindar información detallada sobre las VA a sus pacientes (Porcentaje %).
No se dispone de suficientes instrumentos de apoyo para realizar el DVA
Así como se observa en el Gráfico 12, la mayor parte estuvo de acuerdo, (47.2%) y totalmente de acuerdo (15.1%).
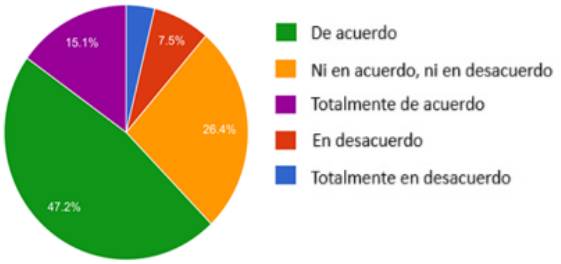
Fuente: elaboración propia.
Gráfico 12 No se dispone de suficientes instrumentos de apoyo para realizar el DVA
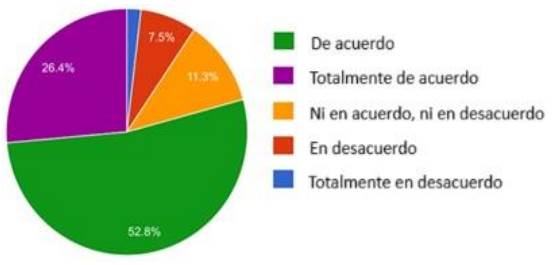
¿Considera que el entrenamiento en comunicación asertiva es insuficiente?
De acuerdo, la mayoría (52.8%) y totalmente de acuerdo (26.4%), como se muestra en el Gráfico 13.
6. Segunda Etapa del proyecto
Entrevistas: se realizarán entrevistas semiestructuradas con grupos focales seleccionados de profesionales médicos y quirúrgicos. Para las entrevistas a los participantes se les presentará un caso clínico de un paciente con malignidad avanzada y metástasis que contaba con un DVA. Se explorarán las experiencias y opiniones con respecto a la aplicación de estas VA en la práctica clínica.
Estructura de la Entrevista: este proceso consistirá en cuatro preguntas orientadoras diseñadas para profundizar sobre la comprensión de las VA, sus experiencias al discutirlas con pacientes y sus familias, y los desafíos a los cuales se enfrentan los médicos para implementarlas.
Análisis de datos: los datos cualitativos recogidos de las entrevistas serán transcritos en su totalidad, editados, codificados, categorizados y analizados utilizando el software nVivo®.
7. Discusión
Desde su concepción, las VA han sido ampliamente promovidas y apoyadas en todo el mundo como parte fundamental de una atención planificada (25). Así, varios estudios de intervención han mostrado resultados positivos, sugiriendo que tanto la educación como la comunicación con el paciente son estrategias efectivas para fomentar la realización de las VA (16 - 19). Las perspectivas individuales de los médicos, sus creencias, experiencias, los limitados tiempos de atención médica y la duración de sus relaciones con colegas y familias pueden complicar el proceso de TdD, en especial al final de la vida (26,27).
Es crucial que los profesionales de la salud comprendan completamente los valores y preferencias de sus pacientes. Esta comprensión puede ayudar a cerrar la brecha entre respetar la autonomía y garantizar la beneficencia, ya que las decisiones deben alinearse con lo que el paciente considera importante en su atención, además, se debe reconocer que las decisiones de los pacientes pueden ser revocadas en cualquier momento, en respeto a su autonomía. La implementación del DVA no significa que el paciente será abandonado por el profesional de la salud, ni que se le negará el derecho a recibir una atención en salud digna hasta el final de su vida y en el momento de su muerte (28 - 30).
La muestra de médicos analizada en el presente estudio documentó una mediana de edad de 38 años, de predominio mujeres, con un nivel de experiencia profesional que permite la exposición a la solicitud de DVA. Por otro lado, es importante resaltar que la mayoría de los encuestados se desempeñan en consulta externa y un pequeño porcentaje en atención hospitalaria quirúrgica (9.4%); sin embargo, la aplicación del DVA puede estar influenciada más por las características propias de los pacientes que por los escenarios de práctica clínica en los cuales se desenvuelven los médicos. La mayor experiencia profesional permite alcanzar mejor solidez en el acompañamiento de la TdD e incluso en la aplicación correcta del DVA, ya que disminuye la angustia moral de los profesionales y reduce los miedos a enfrentarse a situaciones difíciles, favoreciendo una mejor planificación de los procesos de atención. Esto es relevante ya que el desconocimiento de la forma adecuada de asumir los deseos del paciente o sus VA puede generar limitaciones en la orientación y comunicación asertiva independiente de la edad de los profesionales, su área de desempeño laboral y su nivel de experiencia en la práctica médica. La mayor experiencia profesional permite alcanzar mayor solidez en el acompañamiento de la TdD e incluso en la aplicación correcta del DVA, además, disminuye la angustia moral profesional y los miedos a enfrentarse a situaciones difíciles y puede contribuir a una mejor planificación de los procesos de atención en especial en fases de fin de vida, todo lo cual está en contraposición con la falta de experiencia médica en este campo o el desconocimiento de la forma adecuada de asumir los deseos del paciente o sus VA, lo que puede generar limitaciones en la orientación y comunicación asertiva independiente de la edad de los profesionales, su área de desempeño laboral y su nivel de experiencia en la práctica médica.
Por otro lado, en el presente estudio se documentó que el 79.2 % de los profesionales manifestó estar totalmente de acuerdo con la conveniencia de planificar los deseos médicos de los pacientes. Si bien esta cifra no establece de manera explícita la frecuencia con la que los profesionales reciben por parte de sus pacientes la voluntad anticipada, constituye un indicio indirecto del reconocimiento de su importancia y aplicabilidad en la práctica clínica. Además, este hallazgo representa la relevancia del respeto a la autonomía y refleja cambios determinantes en la práctica médica que históricamente se fundamentaba en una medicina paternalista.
Sin embargo, otro resultado interesante de este trabajo fue que un 47.2% de encuestados no recibió solicitudes por parte de los enfermos para aplicar el DVA y esto posiblemente esté relacionado con la sensación de bienestar que tienen sus pacientes o porque no contemplan la complejidad de su enfermedad como algo que los lleve a tomar decisiones o a expresar sus deseos de forma abierta y clara de manera anticipada (31,32). Además, es factible que existan otras barreras que impidan la comunicación del paciente con su médico. En contraste a este hallazgo, un estudio realizado en Colombia durante el año 2020 por Álvarez y Gomezese, encontró que el 24 % de los médicos encuestados había recibido uno o más DVA de parte de sus pacientes (33).
Respecto al conocimiento del DVA, la mayoría expresó conocerlo de manera parcial, mientras que el 31.5% indicó tener un conocimiento adecuado, lo cual significa que en la actualidad se requiere fortalecer aún más el conocimiento de este documento y la importancia de su aplicación durante la atención médica. No es despreciable el hallazgo de que el 13.2% de los encuestados desconoce el DVA, este grupo incluyó médicos de varias especialidades, con un promedio de edad de 38 años; este resultado implica que se requiere un trabajo de campo con énfasis integral para los profesionales de la salud que permita fortalecer y facilitar la TdD de los pacientes, en especial en el final de la vida. Diversos estudios han señalado la falta de formación profesional adecuada relacionada con el proceso de morir (34,35) y de la investigación encargada de examinar los intereses de pacientes en etapas finales de vida (34,36). Mejorar la capacitación de los médicos en los principios éticos de autonomía y beneficencia permite alcanzar varios propósitos fundamentales, tanto para los médicos y el personal de salud en general, como para sus pacientes. Esto incluye comprender las obligaciones legales respecto al DVA y el deber moral profesional de derivar pacientes cuando sus deseos entren en conflicto con la orientación del médico a cargo de su salud; empoderamiento del paciente a través del médico capacitado en la compresión de la autonomía del paciente; asegurar la comprensión de los riesgos y beneficios antes de rechazar o aceptar un tratamiento y, lo más relevante, el profesional debe actuar como guía en el proceso y no como autoridad lo cual promueve la atención centrada en la persona, disminuye los riesgos éticos y, por último, mejora los resultados clínicos y fortalece la confianza y la sensibilidad humana durante la prestación de los servicios de salud.
En concordancia a lo anterior, un hallazgo significativo del presente estudio es que la mayoría de los participantes (56.6%) indicaron no saber cómo redactar un DVA. En España, Simón Lorda y cols. (37) realizaron un estudio que exploraba el nivel de conocimientos de los médicos sobre el DVA, medido en una escala de 0 a 10, en el que el conocimiento promedio fue de 5.3 (DE: 2.4) en atención primaria y 5.2 (DE: 2.7) en atención especializada. En ese mismo país un estudio similar realizado por Ameneiros y cols. (38), mostró que el conocimiento sobre las VA entre médicos de atención primaria y especializada obtuvo una media de 3.8 (DE: 2.3) en una escala de 0 a 10. Todo esto podría indicar una formación y conciencia insuficientes entre los médicos frente al DVA, y una inconsistencia en la valoración de los deseos y voluntades del paciente, y de la comunicación asertiva en los procesos de relación clínica.
Se observó una variabilidad en el conocimiento sobre la legalidad de incluir DVA aspectos contrarios a la legislación vigente, donde un 32.1% de los participantes indicaron no tener conocimiento al respecto. Aunque los médicos suelen tener un nivel de conocimiento sobre el DVA más alto que el público en general, la mayoría no tiene un entendimiento detallado sobre el concepto, las leyes vigentes (incluido su carácter vinculante en la TdD) y, especialmente, cómo implementarlo en la práctica profesional, esto abarca desde aspectos administrativos hasta la manera en que deben actuar en casos clínicos específicos (39,40).
En contraste, la gran mayoría de encuestados estuvo de acuerdo en que los médicos están obligados por la ley a respetar el DVA, a este respecto la ley no es vinculante en anteponer los DVA sobre el criterio médico como lo define el artículo 14 de la resolución 2665 del 2018:
Los profesionales de la salud deberán reconocer las voluntades anticipadas como un ejercicio de autonomía de quien las suscribe y por lo tanto deberán ser tenidas en cuenta para la toma de decisiones sobre la atención y cuidados de la persona, lo anterior sin desconocer la lex artis y el mejor interés del paciente (3).
Esto incluye comprender las obligaciones legales respecto al DVA y el deber moral de derivar pacientes cuando sus deseos entren en conflicto con el consejo médico.
En el estudio realizado por Álvarez y Gomezese, se encontró que el 54% de los participantes declaró desconocer la existencia de la normativa legal que regula el DVA, mientras que el 34.33% indicó estar al tanto de lo requisitos que debe cumplir dicho documento (33), lo cual refleja que el desconocimiento sobre el DVA es un fenómeno global, con una brecha importante para su completa implementación en la práctica clínica. Monteiro y Gomes, en su revisión de la literatura sobre el uso del DVA en Latinoamérica concluyeron que, pese al creciente interés, generalmente se observa una dificultad en la adopción del DVA independientemente de la legislación vigente (41). Esto sugiere que los profesionales de la salud pueden no estar plenamente al tanto de estas VA, lo que puede dificultar su implementación en la práctica clínica (41,42).
Un 75.5% de los participantes en el presente estudio estuvieron totalmente de acuerdo en recomendar a sus pacientes el uso del DVA, indicando una fuerte aceptación de este concepto entre los médicos encuestados y sugiriendo su potencial integración en la práctica clínica; sin embargo, se debería fortalecer el conocimiento profesional para generar una aplicación más adecuada y oportuna del DVA. En una revisión realizada por Coleman, se observó que en general los médicos muestran actitudes positivas hacia las VA. El respeto por la autonomía del paciente surge como el principal determinante de estas actitudes (43), lo cual es acorde a lo documentado en el presente estudio en que la totalidad de los encuestados en el reconoció que el DVA se fundamenta en el derecho a la autonomía del paciente. El estudio publicado por Pablo Simón y cols. revela una actitud favorable de los médicos hacia la utilidad de las VA, similar a lo reportado por un estudio en médicos de atención primaria realizado por Navarro Bravo B y cols. (37,44). Aunque los médicos pueden estar de acuerdo con las VA (45), tienden a preferirlas menos en comparación con sus pacientes y las utilizan con poca frecuencia (46). En el presente estudio se encontró que el 79.2% está totalmente de acuerdo con redactar un DVA para sí mismos, lo que refuerza aún más esta tendencia positiva. Es relevante reconocer que, aunque un mínimo porcentaje de participantes reportó incertidumbre o desacuerdo (1.9% cada uno), esto representa también un aspecto de trabajo dentro de los equipos de práctica clínica para disminuir al máximo la angustia moral y los miedos de los profesionales, y mejorar los resultados en la TdD de los pacientes. Esto puede ser secundario a que los médicos pueden sentirse inadecuadamente capacitados en los procesos de TdD compartidas, y presentar incomodidad al discutir las VA; la falta de confianza puede contribuir a su renuencia a abogar por estas opciones y a aumentar la incertidumbre y angustia en el ejercicio médico, condicionando una limitación en la aplicabilidad del DVA (47).
Los resultados del presente estudio indican que el 81.1% estuvo totalmente de acuerdo en que el DVA facilita la TdD del paciente, sus familiares y los profesionales de la salud en fases finales de vida. Sin embargo, es muy llamativo que los profesionales de la salud perciben que los pacientes con enfermedades crónicas no están bien informados sobre la evolución de su enfermedad para poder participar de manera adecuada en la TdD clínicas al final de la vida. Un estudio realizado en Colombia en pacientes en procesos de fin de vida (48), encontró que el 14% había firmado sus propias VA. Esto evidencia la necesidad de fortalecer el conocimiento y la educación en torno al derecho a decidir sobre los cuidados que deseamos recibir en la etapa final de la vida.
Fomentar el diálogo abierto entre pacientes y médicos contribuye a aclarar expectativas y preferencias individuales. Esta comunicación es esencial para tomar decisiones informadas que respeten la autonomía del paciente al mismo tiempo que prevalece la perspectiva del profesional médico sobre la beneficencia y la buena práctica clínica. Los resultados del presente estudio también muestran que un poco menos de la mitad de los encuestados no estuvo de acuerdo con anteponer las VA sobre su criterio profesional, probablemente en relación con el conflicto construido entre el principio de autonomía del paciente y su beneficencia. A este respecto Beauchamp y Childress definieron el principio de beneficencia como la obligación de “ayudar a otros a lograr sus importantes y legítimos intereses” (49), en esta línea y siguiendo a Diego Gracia, no se considera que exista un real conflicto entre la autonomía y la beneficencia dado que:
Son principios morales estrechamente relacionados, y por tanto del mismo nivel […] Algo beneficente es siempre beneficente para mí. La beneficencia lo es siempre respecto al propio sistema de valores religiosos, culturales, políticos y económicos (50).
Para lograr que el paciente cumpla sus más importantes y legítimos intereses, el médico no sólo debe tener en cuenta lo que él considera técnicamente indicado para la enfermedad, sino también los valores y preferencias del paciente, ya que en este sentido no se podría ser beneficente sin respetar la autonomía de este. En este contexto más que anteponer el DVA sobre el criterio del médico, es tenerlo en cuenta como pieza fundamental de la TdD clínicas (28,29,31).
En el presente estudio la mayoría de los participantes están de acuerdo en que en caso de desacuerdo con el DVA el médico tiene el deber moral de transferir al paciente a otro profesional, lo cual es una representación del cuidado que el profesional tiene con sus pacientes. El haber encontrado participantes con una postura no definida, genera una línea de riesgo en la atención de los deseos y voluntades del paciente. El cambio en la atención médica hacia priorizar la autonomía del paciente ha dado lugar a dilemas éticos; algunos médicos pueden sentir que su integridad moral se ve comprometida cuando las demandas del paciente entran en conflicto con su juicio profesional (51,52). La literatura enfatiza que, si bien los médicos tienen derecho al rechazo concienzudo, también tienen el deber de derivar a los pacientes a otros profesionales que puedan brindar la atención necesaria (53), adecuada y oportuna con la responsabilidad, compasión y piedad que el acto médico le confiere.
En este estudio se pudieron explorar las barreras percibidas por los profesionales para la discusión y aplicación de los DVA, entre ellas la falta de disponibilidad de instrumentos suficientes para realizar el DVA, y la falta de tiempo que los médicos tiene en el encuentro con el paciente para discutir sobre el concepto de VA, promover e implementar su uso (15,33), y de esta manera brindar una información detallada sobre las VA a sus pacientes (33). La documentación adecuada de las preferencias y decisiones del paciente en la historia clínica hace parte del ejercicio profesional, y es de vital importancia como una de las herramientas de comunicación profesional. Esto asegura que sus deseos sean respetados a lo largo de su recorrido de atención, reforzando la importancia de la autonomía al tiempo que permite a los proveedores de atención médica actuar en el mejor interés del paciente. La educación continua sobre dilemas éticos y estudios de casos puede ayudar a los profesionales de la salud a desarrollar habilidades para abordar los conflictos entre autonomía y beneficencia de manera efectiva. Esta formación puede fomentar una cultura de conciencia ética y sensibilidad en entornos médicos.
La comunicación asertiva es vital para obtener información relevante durante las entrevistas con los pacientes y los procesos de TdD compartidas, que son esenciales para comprender los deseos de los pacientes (54). Por otra parte, alienta a los pacientes a planificar sus deseos con claridad, lo cual es crucial en la actividad profesional (55). El entrenamiento enfatiza las herramientas verbales y no verbales, potenciando la autoconfianza y la responsabilidad en entornos clínicos (54). La comunicación asertiva puede conducir a una reducción de errores médicos y una mayor satisfacción del paciente, aumentando el empoderamiento en sus decisiones (56). Los pacientes que reciben capacitación en asertividad pueden exhibir mejores capacidades de TdD, particularmente en situaciones de alto estrés emocional como la atención al final de la vida (57).
La escasa formación en el proceso de morir y en la comunicación asertiva con los pacientes en fases finales de vida es un tema recurrente y de vital importancia en el campo de la salud. Esto entraña que los profesionales recurran a una capacitación más robusta en habilidades comunicativas para abordar de manera ética, respetuosa, justa, compasiva, empática, honesta y responsable las preocupaciones, deseos o preferencias de los pacientes (21,22,38 -41) en cualquier momento de su vida, e incluso después de la muerte.
8. Limitaciones
El estudio involucró principalmente a profesionales de la salud de especialidades específicas de una sola institución de salud, que pueden no representar a la comunidad médica en general, teniendo en cuenta que varios profesionales se desempeñan en más de un área de práctica clínica.
La representatividad de la muestra y la generalizabilidad de los resultados se ve afectada por la falta de participación de profesionales de áreas quirúrgicas. Los médicos que trabajan en diferentes especialidades podrían tener experiencias y perspectivas diversas sobre el DVA que no se lograron incluir en el presente estudio.
La aplicación de encuestas puede generar sesgos porque los participantes podrían sobrevalorar su comprensión o disposición a involucrarse con el DVA, llevando a percepciones inadecuadas de sus conocimientos en el asertividad de la aplicación del DVA (sesgo del respondedor). Además, puede conducir a sesgos si los participantes proporcionan respuestas socialmente deseables en lugar de sus verdaderas opiniones (sesgo de respuesta).
9. Conclusiones
Los hallazgos del presente estudio sugieren la necesidad crítica de mejorar la capacitación y educación de los profesionales en salud sobre la atención al final de la vida y la aplicación del DVA, para garantizar que apoyen eficazmente a los pacientes en la TdD informadas sobre su atención médica.
El limitado conocimiento del DVA y la baja disponibilidad de tiempo en la atención médica implica la necesidad de mejorar la educación sobre este tema y los procesos de atención en salud.
Existe interés y voluntad médica en crear un DVA para sí mismos, lo que sugiere una actitud positiva hacia el concepto de VA, en contraste con la menor frecuencia de uso real del DVA en la práctica clínica. El estudio resalta la obligación ética y moral de los profesionales de la salud de conocer los deseos y preferencias de los pacientes, y de acompañarlos en la TdD respecto a sus VA, sin abandonarlo en cualquier momento de su proceso de atención.
Con los resultados de este trabajo y con la finalidad de promover la integración del DVA en la práctica clínica, se pueden hacer varias recomendaciones:
Mejorar la capacitación y educación sobre el DVA para los profesionales de la salud para abordar las brechas de conocimiento.
Proporcionar talleres de habilidades de comunicación para facilitar las discusiones sobre el DVA.
Promover mayor tiempo de consulta para permitir discusio-nes exhaustivas en casos especiales.
Involucrar a pacientes y cuidadores en los procesos de TdD.
Utilizar equipos multidisciplinarios para un soporte integral.
Evaluar periódicamente los conocimientos y actitudes de los profesionales de la salud hacia el DVA.
Crear recursos accesibles sobre el DVA para pacientes.
Incentivar a los médicos para que dejen registro en la historia clínica de los deseos o preferencias de los pacientes e idealmente de la confirmación del diligenciamiento del DVA antes de llegar a condiciones de salud desafortunadas en donde la capacidad de TdD esté comprometida o el paciente se encuentre en fases finales de vida, o proceso de muerte.
Futuras investigaciones podrán centrarse en la efectividad de los módulos de capacitación especializados en atención al final de la vida y el DVA para profesionales de la salud. Es fundamental evaluar el impacto de la educación continua en la capacidad de los médicos para discutir el DVA con los pacientes durante sus encuentros en la práctica clínica. Además, se deben explorar métodos para involucrar a pacientes y sus cuidadores en el proceso de TdD sobre el DVA.











 texto em
texto em