Introducción
Las enfermedades cardiovasculares continúan siendo la principal causa de muerte a nivel mundial y contribuyen de forma importante a la pérdida de la salud, así como al incremento de costos a los sistemas de salud.1 La cirugía cardiaca es el tratamiento estándar para algunos casos de enfermedades valvulares y cardiopatía isquémica compleja. A pesar del progreso durante las últimas décadas, la cirugía cardiaca está asociada con mortalidad y morbilidad postoperatoria, la cual puede ir desde 5 hasta 75%, dependiendo de la cirugía realizada, las comorbilidades y el estado de fragilidad del paciente.2
En el año 2022, la base de datos de pacientes con cirugía cardiaca de la Sociedad de Cirujanos de Tórax reportó 2.1% para cirugía de revascularización, 1.8% para cambio válvula aórtica, 3.8% para revascularización y cambio de válvula aórtica, 9.4% para revascularización y cambio de válvula mitral, 10% para revascularización y reparación de válvula mitral. Como principales complicaciones se reportaron ventilación mecánica prolongada (> 24 horas), fibrilación auricular de novo, reoperación, falla renal.3 En México, un análisis de mortalidad y estancia hospitalaria realizado en el Instituto Nacional de Cardiología en el año 2015 reportó mortalidad global de 9.2% y mortalidad en la Unidad de Terapia Intensiva (UTI) de 8.7%.4
En años recientes, se ha observado una disminución en las tasas de mortalidad intrahospitalaria de pacientes sometidos a cirugía cardiaca; esto se ha atribuido en parte a la reducción en el número de procedimientos realizados, así como en los avances en los cuidados perioperatorios y transoperatorios. Sin embargo, el impacto de este tipo de procedimientos obliga a realizar una toma de decisiones en la que se analice el beneficio y la adecuada selección de pacientes candidatos, especialmente con el incremento de pacientes con múltiples comorbilidades y mayor edad.5
Desde el desarrollo de la primera escala para estratificar el riesgo perioperatorio en cirugía cardiaca por Parsonnet y colaboradores en 1989, se han propuesto varios sistemas de puntuación con resultados variables. Los recomendados por las guías internacionales para la cirugía de revascularización y tratamiento de la enfermedad valvular son el Sistema Europeo para la Puntuación de Evaluación del Riesgo Operatorio Cardiaco (EuroSCORE II) y la escala de la Sociedad de Cirujanos Torácicos (STS).6 Hasta donde conocemos, en México las escalas antes mencionadas no han sido validadas y sólo se cuentan con estudios que analizan la primera versión de EuroSCORE, de los que se tuvieron conclusiones mixtas.7,8
Una de las limitaciones para las escalas desarrolladas, parece ser la falta de consenso sobre qué factores de riesgo se deberían considerar. También hay discrepancia con respecto a si incluir los factores de riesgo del paciente y los intraoperatorios, o cualquiera de éstos de forma aislada. Existe un gran número de factores de riesgo intraoperatorios y postoperatorios que tienen el potencial de ser incluidos en cualquier modelo de predicción de riesgos y que no se contemplan en los principales modelos predictivos de mortalidad.5
Algunos estudios han analizado variables que pudieran estar asociadas a mortalidad y malos desenlaces en este grupo de pacientes, por ejemplo: presión venosa central (PVC), índice de pulsatilidad de la arteria pulmonar (PAPi), tiempo de pinzamiento de aorta, tiempo de circulación extracorpórea, tiempo troponina I, creatinina, índice neutrófilo/linfocito, índice plaqueta/linfocito, el exceso de base (EB), lactato, entre otros.9-14
El propósito de este estudio es determinar los factores de riesgo que están asociados a mortalidad en pacientes sometidos a cirugía cardiaca y construir un modelo predictivo.
Material y métodos
Se realizó un estudio retrolectivo, transversal y analítico, de pacientes hospitalizados en la Unidad de Terapia Intensiva (UTI) durante el periodo del 1 de enero de 2017 al 31 de agosto de 2023. Se incluyeron individuos mayores a 18 años, sometidos a cualquier tipo de cirugía cardiaca con circulación extracorpórea. Se excluyeron los que no contaron con monitoreo invasivo del gasto cardiaco por catéter de Swan-Ganz en las primeras seis horas de ingreso, pacientes que fueron trasladados de otra unidad hospitalaria y enfermos en condición de nivel de reanimación cardiopulmonar (RCP) III.
Los datos recolectados a partir de una base de datos y expedientes clínicos fueron tabulados en una hoja de Excel; posterior al control de calidad de la base de datos, se analizaron en el programa estadístico XLSTAT en donde se llevó a cabo el análisis univariado y multivariado de la información obtenida en el programa SPSS v 29.0, para el modelo de regresión logística binaria.
Se calculó la naturaleza de distribución de las variables con la prueba de Kolmogórov-Smirnov con un valor de p 2) con corrección de continuidad de Yates. Las variables con significancia estadística p < 0.05 se sometieron a modelo de regresión logística binaria con prueba de Hosmer-Lemeshow. Se realizó análisis de los modelos predictivos de mortalidad con curva de característica operativa del receptor (COR).
Este protocolo fue revisado y aprobado por el Comité de Ética y el Comité de Investigación del hospital.
Resultados
Se realizó una revisión de 70 expedientes clínicos de pacientes ingresados a la Unidad de Terapia Intensiva posterior a cirugía cardiaca. El análisis arrojó la siguiente información: la edad media fue 60.6 ± 11.5 años (rango: 18-81 años); se encontraron 55 (78.5%) hombres. Se analizaron las comorbilidades y variables preoperatorias, donde se reportaron diabetes mellitus (DM) 24 (34.3%), hipertensión arterial (HAS) 37 (52.9%), enfermedad pulmonar obstructiva crónica (EPOC) uno (1.4%). La clasificación funcional New York Heart Association (NYHA) más frecuente fue la clase III con 30 (42.9%) pacientes, clase II con 25 (35.7%), clase I con 14 (20%) y clase IV con uno (1.4%), la mediana de la fracción de eyección del ventrículo izquierdo (FEVI) fue 61% (46-65%). Los días de estancia previos a la UTI fueron 3.1 (1.9-5.4). El procedimiento más realizado fue la cirugía de revascularización coronaria 45 (64.3%), seguido del cambio valvular aórtico 14 (20%) y mitral ocho (11.4%); sólo se reportó un doble recambio valvular y dos procedimientos no clasificados como valvular ni coronario. El tiempo de circulación extracorpórea (TCEC) fue 99.5 minutos (77.3-127.5), el tiempo de pinzamiento de aorta fue 64 minutos (52-89). Se encontraron cinco (7.1%) procedimientos con registro de complicación transoperatoria.
Al ingreso a la UTI, se registró una escala Sequential Organ Failure Assessment (SOFA) de 4 puntos (2-6) y un Simplified Acute Physiology Score (SAPS 3) de 40 puntos (31-47), 40 pacientes (57.1%) se ingresaron con ventilación mecánica invasiva, 21 (30%) con infusión de vasodilatadores, 31 (44.3%) con infusión de inotrópicos y vasopresores. En las variables hemodinámicas, el gasto cardiaco (GC) e índice cardiaco (IC) fueron 4.7 ± 1.3 L/min y 2.5 ± 0.6 L/min/m2, respectivamente; la presión arterial media (PAM) fue 81.6 ± 14.2 mmHg, frecuencia cardiaca (FC) 80 latidos (74-93.5), poder cardiaco (CPO) e índice de poder cardiaco (CPI) 0.85 ± 0.3 W y 0.46 ± 0.46 W/m2, la presión venosa central (PVC) 11 mmHg (8-13) y la presión de perfusión sistémica (PPS) 70.4 ± 14.8 mmHg, la presión de oclusión de la arteria pulmonar (POAP) 14 mmHg (14-17), PAPi 1.75 (1.10-2.45). El índice de volumen latido (IVL) y el índice trabajo latido ventricular izquierdo (ITLVI) fueron 30.9 ± 8.4 mL/m2 y 30.1 ± 10.9 g*m/m2. En el taller gasométrico: saturación venosa central (SvO2) 66.1% ± 8.96%, diferencia arteriovenosa de oxígeno (Da-vO2) 4.8 (4.2-5.8), ΔCO2 5.8 ± 3.3, índice Da-vO2/ΔCO2 1.02 (0.67-1.44). Respecto a las variables bioquímicas, pH 7.34 (7.30-7.36), HCO3 20.20 (19.03-21.3), PaCO2 37.8 mmHg (34.5-41.73), lactato 2.4 mmol (1.9-3.3), creatinina 0.95 mg/dL (0.84-1.13), leucocitos 14.3 (11.88-19.18), hemoglobina (Hb) 12.3 ± 2 g/dL, plaquetas 173 ± 56.7 y número de veces sobre valor de corte de troponina I 81.6 (37.6-179.4).
Se registró una mortalidad hospitalaria en seis pacientes (8.5%), de los cuales cinco murieron en la UTI. En el análisis de cada una de las variables y mortalidad hospitalaria, se encontró una diferencia estadísticamente significativa para los días de estancia previos a la UTI, días de ventilación mecánica, días de estancia intrahospitalaria, tiempo de pinzamiento de aorta, puntaje SOFA, presión arterial media, frecuencia cardiaca, presión de perfusión sistémica, CPO, CPI, volumen latido e índice de volumen latido, TLVI e ITLVI, SvO2, lactato, hemoglobina, plaquetas, troponina I, reporte de complicación transoperatoria, así como infusión de vasopresores e inotrópicos al ingreso (Tablas 1 y 2).
Tabla 1: Variables asociadas a mortalidad hospitalaria.
| Variable | Vivos N = 64 |
Muertos N = 6 |
p |
|---|---|---|---|
| Días de VMI* | 0.12 (0-0.5) | 1.12 (0.46-1.78) | 0.02 |
| Estancia pre-UTI* | 3.31 (2.10-5.84) | 1.66 (1.15-2.06) | 0.01 |
| DEIH* | 13.82 (10.52-15.33) | 2.86 (2.40-9.43) | 0.01 |
| TPAo* | 62.5 (50.7-86.5) | 89 (71-104) | 0.05 |
| SOFA* | 3.5 (2-5) | 12 (8.5-14) | < 0.0001 |
| SAPS 3** | 37.9 ± 10.3 | 59.1 ± 19.2 | < 0.0001 |
| PAM** | 82.8 ± 13.6 | 68.5 ± 13.7 | 0.02 |
| FC* | 79 (73.5-90) | 97 (94.7-106) | 0.01 |
| PPS** | 71.8 ± 14.5 | 55.5 ± 8.8 | 0.01 |
| CPO** | 0.87 ± 0.30 | 0.55 ± 0.14 | 0.01 |
| CPI** | 0.46 ± 0.13 | 0.33 ± 0.10 | 0.02 |
| VL* | 56.2 (47.6-69.8) | 40.8 (37.3-45.6) | 0.01 |
| IVL** | 31.5 ± 8.1 | 22.9 ± 7.1 | 0.01 |
| TLVI* | 55.8 (43.4-67.4) | 29.3 (24.1-34.6) | < 0.0001 |
| ITLVI** | 31.3 ± 10.3 | 16.8 ± 7.2 | 0.001 |
| SvO2** | 66.8 ± 8.5 | 58.4 ± 10.8 | 0.03 |
| Lactato* | 2.25 (1.77-3.1) | 7.5 (4.75-13.02) | < 0.0001 |
| Hemoglobina** | 12.5 ± 1.8 | 9.7 ± 2.6 | 0.001 |
| Plaquetas** | 178.5 ± 55.7 | 116.6 ± 33.1 | 0.01 |
| Troponina I* | 77.8 (34.7-123.8) | 1,381.1 (276.9-2,432.1) | 0.01 |
VMI = ventilación mecánica invasiva. UTI = Unidad de Terapia Intensiva. DEIH = días de estancia intrahospitalaria. TPAo = tiempo de pinzamiento aórtico. SOFA = Sequential Organ Failure Assessment. SAPS = Simplified Acute Physiology Score. PAM = presión arterial media. FC = frecuencia cardiaca. PPS = presión de perfusión sistémica. CPO = poder cardiaco. CPI = índice de poder cardiaco. VL = volumen latido. IVL = índice de volumen latido. TLVI = trabajo latido del ventrículo izquierdo. ITLVI = índice de trabajo latido del ventrículo izquierdo. SvO2 = saturación venosa central (diferencia arteriovenosa de oxígeno). Troponina I = número de veces sobre el valor de corte.
Valores expresados como: * mediana (rango intercuartil) y
** media ± desviación estándar.
Tabla 2: Variables categóricas.
| Variable | Total N =70 n (%) |
Muertos N = 6 n (%) |
p |
|---|---|---|---|
| Hombre | 55 (78.6) | 3 (50.0) | 0.206 |
| DM | 24 (34.3) | 1 (16.7) | 0.616 |
| HAS | 37 (52.9) | 3 (50.0) | 0.779 |
| EPOC | 1 (1.4) | 0 (0.0) | 0.136 |
| Clase funcional NYHA | 0.173 | ||
| I | 14 (20.0) | 1 (16.7) | |
| II | 25 (35.7) | 0 (0.0) | |
| III | 30 (42.9) | 5 (83.3) | |
| IV | 1 (1.4) | 0 (0.0) | |
| Tipo de cirugía | 0.512 | ||
| Revascularización | 45 (64.3) | 3 (50.0) | |
| Cambio válvula aórtica | 14 (20.0) | 1 (16.7) | |
| Cambio válvula mitral | 8 (11.4) | 2 (33.3) | |
| Doble cambio valvular | 1 (1.4) | 0 (0.0) | |
| Otro | 2 (2.9) | 0 (0.0) | |
| Complicación transoperatoria | 5 (7.1) | 3 (50.0) | 0.001 |
| Vasopresores al ingreso UTI | 31 (44.3) | 6 (100.0) | 0.015 |
| Inotrópicos al ingreso UTI | 31 (44.3) | 6 (100.0) | 0.015 |
| Vasodilatadores al ingreso | 21 (30.0) | 0 (0.0) | 0.226 |
| Ventilación mecánica al ingreso | 40 (57.1) | 5 (83.3) | 0.355 |
DM = diabetes mellitus. HAS = hipertensión arterial sistémica. EPOC = enfermedad pulmonar obstructiva crónica. NYHA = New York Heart Association. UTI = Unidad de Terapia Intensiva.
Las variables con valor estadísticamente significativo y que estaban presentes al momento del ingreso a la UTI se ingresaron a modelo de regresión logística binaria por etapas para determinar las variables independientes asociadas a mortalidad hospitalaria; se realizó test de Hosmer-Lemeshow para seleccionar el mejor modelo propuesto, con p = 0.893, y R2 = 0.696, con χ2 25.643 (p < 0.0001). Con base en el modelo se obtuvo que las únicas variables asociadas a mortalidad son el lactato y la troponina I (número de veces) (Tabla 3).
Tabla 3: Resultado de regresión logística.
| Variable | Beta | Wald | p | OR | IC95% |
|---|---|---|---|---|---|
| Lactato | 0.907 | 6.832 | 0.009 | 2.476 | 1.255-4.888 |
| Troponina I | 0.000 | 5.572 | 0.018 | 1.000 | 1.000-1.001 |
OR = odds ratio. IC = intervalo de confianza.
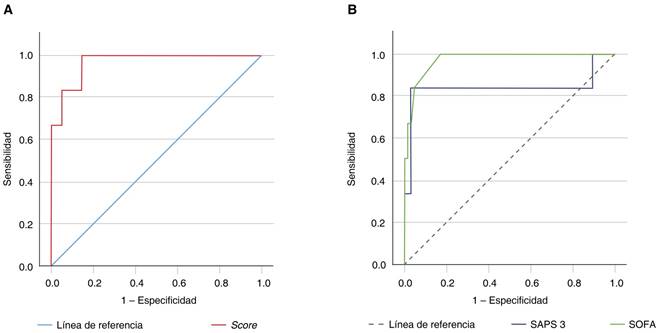
Como objetivo secundario, se crearon curvas COR para analizar la mortalidad y los puntajes SOFA (AUR 0.973, IC95% [0.931-1.014]) y SAPS 3 (AUR 0.831 [0.574-1.098]) obtenidos al ingreso a la UTI, así como de nuestro modelo predictivo de mortalidad (AUR 0.969 [0.920-1.017]) (Figura 1).
Discusión
Las guías internacionales consideran la cirugía cardiaca para los casos más complejos y que no son candidatos a tratamiento percutáneo.15 Establecer los factores que pueden estar asociados a mortalidad podría mejorar los desenlaces y la calidad de la atención de este grupo de pacientes.
Este estudio encontró una mortalidad de 8.75%, la cual es superior a la reportada por la Sociedad de Cirujanos de Tórax (2.1%); sin embargo, coincide con la reportada en un estudio realizado en México (mortalidad global 9.2% y mortalidad en UTI 8.7%).16
Se observó que, de las variables preoperatorias, sólo los días de estancia hospitalaria previa al ingreso a la UTI tienen asociación estadísticamente significativa con el desenlace de mortalidad 3.31 vs 1.66 días, donde los pacientes fallecidos tuvieron menos días de estancia previos al procedimiento. Es de notar que las comorbilidades (DM, HAS, EPOC, clase funcional NYHA) no estuvieron asociadas a mortalidad; a diferencia de lo presentado en un estudio realizado por Clough y colaboradores, donde encontraron asociación con las comorbilidades al ingreso, especialmente con diabetes, enfermedad vascular, EPOC, úlcera péptica y enfermedad renal crónica. Esta diferencia entre estudios puede ser explicado debido a nuestro número de individuos estudiados.17
De las variables transoperatorias, existen distintos estudios que han sugerido asociación a mortalidad especialmente con el tiempo de pinzamiento aórtico y de circulación extracorpórea. Madhavan y asociados reportaron que el tiempo de bomba incrementa las probabilidades de morir ya que puede estimular la liberación de mediadores de la inflamación; sugieren que debería mantenerse entre 56 y 180 minutos. En nuestro estudio, el tiempo de circulación extracorpórea fue de 64 minutos (52-89), lo cual se mantiene dentro del tiempo recomendado en el estudio antes mencionado. Respecto al tiempo de pinzamiento aórtico, actualmente se han implementado técnicas quirúrgicas mínimamente invasivas, las cuales no requieren de circulación extracorpórea ni pinzamiento de aorta, lo que disminuye el riesgo de ateroembolismo.18 En nuestro estudio, el tiempo de pinzamiento fue de 62.5 versus 89 y estadísticamente significativa en el análisis univariado, pero no en la regresión logística. Un estudio observó que el tiempo de aorta se relaciona con mortalidad, así como disfunción cardiaca y renal postoperatoria.19
Existen pocos estudios que evalúan las variables hemodinámicas posteriores al procedimiento quirúrgico. El poder cardiaco es una variable que demostró ser el mejor modelo de predicción de mortalidad en choque cardiogénico, su utilidad no ha sido evaluada en cirugía cardiaca.20 En nuestro estudio, los pacientes que murieron tuvieron valores más bajos de poder cardiaco cuando se compararon con los sobrevivientes.
Después del análisis de regresión logística, el lactato sérico fue una de las variables con asociación a mortalidad. Un estudio retrospectivo, con un total de 1,058 pacientes, determinó que el exceso de base al ingreso a la UTI fue superior a los niveles de lactato para predecir mortalidad en pacientes postoperados de cirugía cardiaca.12 Otro estudio retrospectivo observacional encontró que la elevación de lactato en el periodo transoperatorio es un parámetro útil para identificar pacientes con riesgo de mortalidad y complicaciones postoperatorias.13
La troponina I ultrasensible fue la otra variable obtenida del análisis de regresión, de la cual, hasta la fecha, no hay un consenso claro sobre los valores que pueden indicar daño miocárdico perioperatorio, reportándose desde > 10 veces el valor umbral hasta > 70 veces el valor umbral. Una cohorte prospectiva internacional, que incluyó 13,862 pacientes postoperados de cirugía de revascularización y/o reparación valvular, midió los niveles de troponina I ultrasensible a las tres y 12 horas, y en los días uno, dos y tres posteriores a la cirugía. Se observó que los niveles que estuvieron asociados a un hazard ratio (HR) ajustado de 1.0 para muerte a 30 días fueron 5,670 ng/L (IC95%, 1,045-8,260) que es un valor de 218 veces por arriba del límite de referencia.11 En nuestro estudio observamos valores mayores, con una mediana de 1,381.1 (276.9-2,432.1) veces sobre el límite de referencia en el grupo de pacientes muertos.
Existen múltiples modelos predictivos de mortalidad, muchos de los cuales pueden llegar a ser complejos de calcular y que además no incluyen factores relacionados con el mismo procedimiento y el comportamiento clínico-bioquímico del enfermo durante sus primeras horas y que consideramos influencian de forma importante los desenlaces. Nuestro estudio arrojó un modelo de sólo dos variables, lactato y troponina I, el cual tiene un nivel de sensibilidad aceptable.
Una fortaleza de nuestro estudio es que abordó variables que no siempre son utilizadas en los principales modelos de predicción de mortalidad. La principal debilidad de nuestro estudio fue que se llevó a cabo de forma retrospectiva y con un número limitado de pacientes. De igual forma, nuestro modelo predictivo no cuenta con validez prospectiva, por lo que proponemos evaluarlo en estudios subsecuentes.
Conclusiones
Existen múltiples factores que pueden estar asociados a mortalidad hospitalaria en pacientes sometidos a cirugía cardiaca. Sin embargo, los únicos que tuvieron una asociación independiente fueron el nivel de lactato sérico al ingreso y el número de veces que la troponina I se encuentra sobre el valor de corte.
El modelo propuesto por nuestro estudio está compuesto por pocas variables, por lo que podría ser más sencillo de calcular y, en nuestra muestra, tuvo un rendimiento similar al puntaje de SOFA y superior al SAPS3, por lo que podría ser una herramienta útil en el abordaje inicial de estos enfermos.











 nova página do texto(beta)
nova página do texto(beta)