Temas de investigación
Relación entre antibioticoterapia prehospitalaria y neumonía asociada
a la ventilación mecánica en COVID-19
Relationship between prehospital antibiotic therapy and ventilator
Associated Pneumonia in COVID-19
Relação entre antibioticoterapia pré-hospitalar e pneumonia
associada à ventilação mecânica na COVID-19
Juan Carlos Palacios Morales1
*
Jorge Samuel Cortés Román1
Víctor Soni Aguilera1
Georgina Enid Durán Pimentel1
Rosa Ivonne Soto Fuentes2
Jaime Elías Pérez Figueroa1
1 Hospital Regional de Alta Especialidad de
Veracruz, Instituto de Seguridad y Servicios Sociales de los Trabajadores del
Estado. México.
2 Hospital General de Zona No. 24, Instituto
Mexicano del Seguro Social. Poza Rica, Veracruz, México.
Resumen:
Introducción:
el uso indiscriminado de terapia antibiótica en los pacientes con COVID-19
se convirtió en una práctica médica habitual durante la pandemia. En el
contexto de la enfermedad crítica por COVID-19 se ha observado una mayor
aparición de infecciones asociadas a la ventilación mecánica. Derivado de
esto, surge la necesidad de determinar qué papel juega el uso de
antibióticos en la fase prehospitalaria de forma empírica en la aparición de
neumonías asociadas a la ventilación mecánica.
Objetivos:
determinar si la administración prehospitalaria de antibiótico tuvo alguna
relación con el desarrollo de neumonía asociada a la ventilación mecánica,
así como en la mortalidad de los pacientes críticamente enfermos con
COVID-19.
Material y métodos:
estudio de cohorte, retrospectivo y longitudinal. Se obtuvieron datos de
pacientes adultos ingresados a la unidad de cuidados intensivos de un
hospital de tercer nivel con diagnóstico de COVID-19, que requirieron
ventilación mecánica invasiva del 01 de marzo de 2021 al 28 de febrero de
2022. Los pacientes fueron clasificados de acuerdo con el criterio de haber
recibido o no tratamiento antibiótico en la fase prehospitalaria.
Resultados:
se seleccionaron 58 pacientes, de los cuales 34 eran mujeres y 24 hombres;
la edad promedio fue 57.7 años. Se encontró una diferencia estadísticamente
significativa en la aparición de neumonía asociada a la ventilación mecánica
en el grupo de pacientes que recibieron terapia antimicrobiana
prehospitalaria (p < 0.001). Los microorganismos aislados más frecuentes
mediante cultivo de secreción bronquial en el grupo de pacientes que
recibieron antibiótico prehospitalario fueron en orden de frecuencia:
Acinetobacter baumannii 27.5%, Klebsiella pneumoniae 12.5%, Pseudomonas
aeruginosa 12.5%, Stenotrophomonas maltophilia 5%.
Conclusión:
en los pacientes críticamente enfermos con COVID-19, el uso de antibióticos
en la fase prehospitalaria de forma empírica está relacionado con mayor
probabilidad de desarrollar neumonía asociada a la ventilación mecánica,
específicamente por causa bacteriana teniendo como agente etiológico más
frecuente al Acinetobacter baumannii.
Palabras clave: COVID-19; ventilación mecánica; neumonía asociada a la ventilación mecánica; antibiótico
Abstract:
Introduction:
the indiscriminate use of antibiotic therapy in patients with COVID-19
became a common medical practice during the pandemic. In the context of
critical illness due to COVID-19, a greater appearance of infections
associated with mechanical ventilation has been observed. It is therefore
necessary to determine what role the use of antibiotics plays in the
prehospital phase empirically in the appearance of pneumonia associated with
mechanical ventilation.
Objectives:
to determine if the prehospital administration of antibiotics had any
relationship with the development of pneumonia associated with mechanical
ventilation as well as with the mortality of critically ill patients with
COVID-19.
Material and methods:
cohort, retrospective and longitudinal study. Data were obtained from adult
patients admitted to the intensive care unit of a tertiary hospital with a
diagnosis of COVID-19, who required invasive mechanical ventilation from
March 1, 2021 to February 28, 2022. The patients were classified according
to with the criterion of having received or not, antibiotic treatment in the
prehospital phase.
Results:
58 patients were selected, of which 34 were women and 24 men, the average
age was 57.7 years. A statistically significant difference was found in the
occurrence of ventilator-associated pneumonia in the group of patients who
received prehospital antimicrobial therapy (p < 0.001). The most frequent
microorganisms isolated by culture of bronchial secretions in the group of
patients who received prehospital antibiotics were in order of frequency:
Acinetobacter baumannii 27.5%, Klebsiella pneumoniae 12.5%, Pseudomonas
aeruginosa 12.5%, Stenotrophomonas maltophilia 5%.
Conclusion:
in critically ill patients with COVID-19, the empirical use of antibiotics
in the prehospital phase is related to a greater probability of developing
pneumonia associated with mechanical ventilation, specifically due to
bacteria, with Acinetobacter baumannii as the most frequent etiological
agent. Empiric prehospital use of antibiotics increases the chances of death
in critically ill patients with COVID-19.
Keywords: COVID-19; mechanical ventilation; ventilator-associated pneumonia; antibiotics
Resumo:
Introdução:
o uso indiscriminado de antibioticoterapia em pacientes com COVID-19
tornou-se uma prática médica comum durante a pandemia. No contexto de doença
crítica por COVID-19, observou-se maior ocorrência de infecções associadas à
ventilação mecânica. A partir disso, surge a necessidade de determinar
empiricamente qual o papel do uso de antibióticos na fase pré-hospitalar, no
aparecimento de pneumonia associada à ventilação mecânica.
Objetivos:
determinar se a administração pré-hospitalar de antibióticos teve alguma
relação com o desenvolvimento de pneumonia associada á ventilação mecânica,
bem como com a mortalidade de pacientes críticos com COVID-19.
Material e métodos:
estudo de coorte, retrospectivo e longitudinal. Os dados foram obtidos de
pacientes adultos admitidos na unidade de terapia intensiva de um hospital
de terceiro nível com diagnóstico de COVID-19, que necessitaram de
ventilação mecânica invasiva de 1o de março de 2021 a 28 de fevereiro de
2022. Os pacientes foram classificados de acordo com os critérios de ter
recebido ou não antibioticoterapia na fase pré-hospitalar.
Resultados:
foram selecionados 58 pacientes, sendo 34 mulheres e 24 homens; a idade
média foi de 57.7 anos. Encontrou-se uma diferença estatisticamente
significativa na ocorrência de pneumonia associada à ventilação mecânica no
grupo de pacientes que receberam terapia antimicrobiana pré-hospitalar
(valor de p < 0.001). Os microrganismos isolados por cultura de secreção
brônquica mais frequentes no grupo de pacientes que receberam antibióticos
pré-hospitalares foram, por ordem de frequência: Acinetobacter baumannii
27.5%, Klebsiella pneumoniae 12.5%, Pseudomonas aeruginosa 12.5%,
Stenotrophomonas maltophilia 5%.
Conclusão:
em pacientes críticos com COVID-19, o uso de antibióticos na fase
pré-hospitalar está empiricamente relacionado a uma maior probabilidade de
desenvolver pneumonia associada à ventilação mecânica, especificamente por
bactéria, sendo o agente etiológico mais frequente Acinetobacter
baumannii.
Palavras-chave: COVID-19; ventilação mecânica; pneumonia associada à ventilação mecânica; antibiótico
Introducción
Primum non nocere (lo primero es no hacer daño) es la premisa bajo
la que se desarrolla la profesión médica.1 El uso de antimicrobianos evidentemente forma parte de este
paradigma. A lo largo de la historia la medicina y las enfermedades han pasado de lo
empírico y místico a una práctica basada en evidencia científica.2 La terapia antibiótica ha existido
desde antes de la medicina moderna, como ejemplo podemos citar que en el antiguo
Egipto se usaba el hongo que crecía en el pan para tratar las heridas
infectadas,3 y fue gracias a
los experimentos de personajes como Sir John Scott Burden-Sanderson, Louis Pasteur,
Jules-François Joubert, Paul Ehrlich, Paul Gelmo, Alexander Fleming y Selman
Waksman, entre otros, que se ha sido posible desarrollar los antibióticos como los
conocemos hoy en día.4
Desde el desarrollo del Salvarsán (primer antibiótico usado clínicamente) se han
fabricado innumerables agentes antimicrobianos con múltiples mecanismos de acción y
espectros de acción variados, además el uso de antibióticos ha incrementado la
esperanza de vida humana;5 sin
embargo, el uso indiscriminado de antibióticos ha creado un problema de salud que
hoy en día representa una de las mayores amenazas a la humanidad: la resistencia a
los antibióticos y la aparición bacterias multidrogorresistentes.6
En México la prescripción inadecuada de antibióticos representa un serio problema de
salud,7 ya que a nivel nacional
se ha documentado un creciente uso de antibióticos para tratar infecciones virales
autolimitadas, así como una tendencia al uso de antibióticos de amplio espectro para
infecciones respiratorias agudas no complicadas.8 En nuestro país la prescripción inadecuada de
antibióticos se vio incrementada de forma abrupta derivado de la pandemia producida
por el COVID-19.9
Hasta el 26 de julio de 2022, de acuerdo con reportes oficiales, 341,120 mexicanos
han perdido la vida a causa del COVID-19;10 no obstante, la mortalidad de dicha enfermedad se ha
visto drásticamente reducida debido a la implementación de la vacunación desde
inicios del año 2021.11
Sin embargo, antes de la aparición de la vacuna, la mortalidad de la enfermedad
crítica por COVID-19 se acercaba a 90%.12 El COVID-19 en sus formas más graves causa síndrome de
dificultad respiratoria aguda severa y por consecuencia, los pacientes deben recibir
tratamiento en una unidad de cuidados intensivos (UCI), por lo cual la ventilación
mecánica invasiva (VMI) es la piedra angular del tratamiento.13
La neumonía asociada a la ventilación mecánica (NAVM) es la infección más común y
mortal relacionada con los cuidados críticos14 y en el contexto del paciente con COVID-19 se ha
reportado mayor incidencia en la aparición de NAVM (48%) comparada con pacientes
intubados por otra patología (13%).15
No existe hasta la fecha en México suficiente información sobre el impacto que ha
tenido el uso prehospitalario de terapia antibiótica y el desarrollo de NAVM así
como en el desenlace clínico de los pacientes con síndrome de dificultad
respiratoria aguda (SDRA) por COVID-19.
Material y métodos
Estudio de cohorte, retrospectivo, longitudinal en unidad de cuidados intensivos de
un hospital del tercer nivel, en el que se obtuvieron datos de pacientes adultos
infectados por SARS-CoV-2 que recibieron ventilación mecánica. Con previa
autorización del comité de ética hospitalario, los pacientes fueron clasificados
según si hubieron recibido o no terapia antibiótica prehospitalaria (TAP). El
periodo de análisis fue de marzo de 2021 a febrero de 2022. Se analizaron 92
pacientes, de los cuales se excluyeron 34 por datos insuficientes. Por tanto, se
ingresaron 58 pacientes (34 mujeres y 24 hombres), obteniendo los siguientes datos:
edad, sexo, comorbilidades (diabetes mellitus o hipertensión arterial sistémica),
días de estancia hospitalaria, resultado del cultivo de secreción bronquial tomado
en el quinto día de estancia en la unidad, aparición de lesión renal aguda de
acuerdo con los criterios de la escala AKIN (Acute Kidney Injury
Network) y supervivencia a los 30 días.
Criterios de inclusión: pacientes con diagnóstico de COVID-19 y
síndrome de distrés respiratorio agudo de acuerdo con la definición de Berlín, en
los cuales se haya consignado en el expediente clínico si recibieron o no
tratamiento antibiótico en la fase prehospitalaria y que se les haya realizado
cultivo de secreción bronquial al quinto día de estancia en la unidad.
Criterios de exclusión: pacientes con registro de variables
incompletas. Pacientes menores de 18 años.
Análisis estadístico: se usó un análisis univariado, en el cual en
las variables cuantitativas continuas y discretas se emplearon las pruebas de t de
Student y U de Mann-Whitney, según el tipo de distribución de cada una de las
variables. Las variables categóricas y nominales fueron analizadas mediante la
prueba de χ2 de Pearson (género, mortalidad). Se realizó un análisis
multivariado determinando un valor estadísticamente significativo como una p.
Resultados
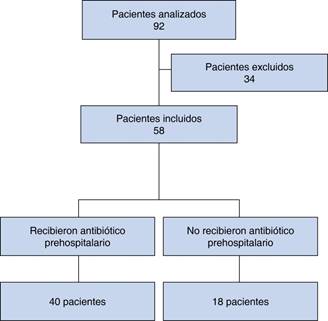
Se analizaron 92 pacientes y se excluyeron 34 por no cumplir con los criterios de
inclusión (Figura 1). Se seleccionaron 58
pacientes, de los cuales 34 eran mujeres y 24 hombres, la edad promedio fue 57.7
años. En cuanto a las comorbilidades, 34.4% de los pacientes eran diabéticos,
mientras que 43% padecían hipertensión arterial sistémica. Del total de pacientes
analizados, 40 recibieron terapia antimicrobiana prehospitalaria (69%), en tanto que
18 no recibieron terapia antimicrobiana prehospitalaria (31%). Del grupo de
pacientes que recibieron TAP, 42% desarrolló lesión renal aguda, mientras que de los
que no recibieron TAP, 27.7% desarrollaron lesión renal aguda.
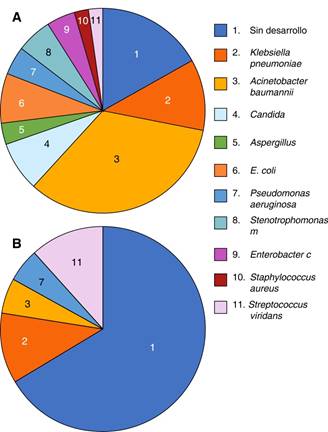
En cuanto a los microorganismos aislados mediante cultivo de secreción bronquial, en
el grupo de pacientes que recibieron antibiótico prehospitalario se reportaron los
siguientes en orden de frecuencia: Acinetobacter baumannii 27.5%,
Klebsiella pneumoniae 12.5%, Pseudomonas
aeruginosa 12.5%, Stenotrophomonas maltophilia 5% y se
reportó sin desarrollo 22.5% de las muestras (Figura
2), mientras que en el grupo de pacientes que no recibió antibiótico
prehospitalario, se reportaron los siguientes gérmenes en orden de frecuencia:
Klebsiella pneumoniae 11%, Acinetobacter
baumannii 5.5%, Pseudomonas aeruginosa 5.5% y se
reportó sin desarrolló 66.6% de las muestras. Se encontró una diferencia
estadísticamente significativa en la aparición de neumonía asociada a la ventilación
mecánica en el grupo de pacientes que recibieron terapia antimicrobiana
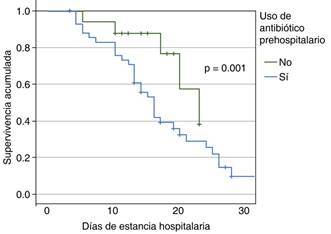
prehospitalaria (p < 0.001). En cuanto a la mortalidad, se encontró que en el
grupo de pacientes que recibió TAP y que desarrollaron NAVM falleció 91%, en tanto
que en el grupo de pacientes que no recibió TAP y que desarrollaron NAVM falleció
33% (Figura 3). El grupo de pacientes a los que
se les administró TAP y presentó NAVM teniendo como agente causal
Acinetobacter baumannii tuvo una mortalidad de 100% (p <
0.001).
Discusión
La aparición de neumonía asociada a la ventilación mecánica invasiva en los pacientes
enfermos con COVID-19 es más frecuente que en los pacientes que reciben VMI por otra
patología, con una incidencia reportada de hasta 79%.16 Nuestro estudio presenta resultados similares, ya que
74% del total de pacientes desarrollaron NAVM; sin embargo, si se analiza sólo el
grupo que no recibió terapia antimicrobiana prehospitalaria se observó menor
incidencia, la cual fue de 22%.
Dentro de los factores de riesgo de NAVM se encuentran los siguientes: edad > 65
años, tratamiento con inhibidores de jugo gástrico, falla cardiaca, profilaxis
antibiótica en pacientes que serán sometidos a cirugía, así como el desarrollo de
lesión renal aguda; esta última se ha asociado a mayor incidencia de NAVM secundario
a Pseudomonas aeruginosa.17 Nuestra investigación encontró que la NAVM de origen
bacteriano fue mayor en el grupo de pacientes que recibieron terapia antimicrobiana
con una incidencia de 87.5%.
De acuerdo con estudios previos, la neumonía asociada a la ventilación mecánica
presenta una mortalidad de hasta 50%.18 Según nuestros resultados, la mortalidad del total de
pacientes que desarrollaron NAVM fue de 68%, siendo ésta mayor cuando observamos
sólo el grupo que recibió terapia antimicrobiana (91%) comparado con el que no
recibió el antibiótico prehospitalario (33%).
En cuanto a los microorganismos causales más frecuentes, se reporta en la literatura
internacional que las bacterias Klebsiella pneumoniae,
Pseudomonas aeruginosa y Acinetobacter
baumannii son los agentes etiológicos más frecuentes.19 En nuestro estudio observamos que
el agente causal de NAVM más frecuente fue Acinetobacter baumannii,
el cual se aisló en 25% de los pacientes con NAVM. Resalta el hecho de que este
microorganismo sólo fue aislado en el grupo de pacientes que recibieron
antimicrobiano prehospitalario, observando una mortalidad en este grupo en
específico de 100%.
Durante la pandemia de COVID-19 se ha observado mayor incidencia de neumonías
causadas por hongos, específicamente se relaciona al COVID-19 con la aspergilosis
como agente causal de NAVM con una incidencia de 19 a 33%.20 En este estudio encontramos una incidencia de
aspergilosis de 8% en los pacientes que recibieron antibiótico, mientras que no se
encontró desarrollo de este microorganismo en los pacientes que no recibieron
antibiótico.
En relación con el método para diagnosticar la NAVM, las guías recomiendan la
obtención de una muestra de tracto respiratorio inferior.21 En el presente estudio, el método diagnóstico de
elección fue el cultivo de secreción bronquial, el cual reportó un crecimiento
microbiológico en 78% de todas las muestras obtenidas.
Un aspecto que resalta en nuestra investigación es la relación entre el uso de
antibiótico prehospitalario y la mortalidad. Hasta donde sabemos no existe un
estudio que haya analizado esta asociación en los pacientes críticamente enfermos
con COVID-19. El porcentaje de pacientes que recibieron antibiótico en la fase
prehospitalaria y que fallecieron durante su estancia hospitalaria fue de 85%, lo
cual es significativamente mayor que el porcentaje de pacientes que no recibieron el
antibiótico prehospitalario, cuya mortalidad fue de 11%.
Conclusiones
En los pacientes críticamente enfermos con COVID-19, el uso de antibióticos en la
fase prehospitalaria de forma empírica está relacionado con mayor probabilidad de
desarrollar neumonía asociada a la ventilación mecánica específicamente por causa
bacteriana, siendo el agente etiológico más frecuente Acinetobacter
baumannii. Se observó mayor mortalidad en el grupo de pacientes que
recibieron antibiótico prehospitalario. Se necesitan más estudios para determinar si
existe una relación entre el uso prehospitalario de antibióticos y la mortalidad de
los pacientes.
Referencias bibliográficas
1. Petrini JL. Primum non nocere. Gastrointest Endosc.
2010;71(6):1006-1008.
[ Links ]
2. Feiler T, Hordern J. The heart in medicine, history and culture.
Med Humanit. 2020;46(4):350-351.
[ Links ]
3. Pećanac M, Janjic Z, Komarcevic A, Pajic M, Dobanovacki D,
Miskovic SS. Burns treatment in ancient times. Med Pregl.
2013;66(5-6):263-267.
[ Links ]
4. Durand GA, Raoult D, Dubourg G. Antibiotic discovery: history,
methods and perspectives. Int J Antimicrob Agents.
2019;53(4):371-382.
[ Links ]
5. Hutchings MI, Truman AW, Wilkinson B. Antibiotics: past, present
and future. Curr Opin Microbiol. 2019;51:72-80.
[ Links ]
6. Organización Mundial de la Salud. Resistencia a los antibióticos.
2020. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/resistencia-a-los-antibi%C3%B3ticos
[ Links ]
7. Diario Oficial de la Federación. ACUERDO por el que se declara la
obligatoriedad de la Estrategia Nacional de Acción contra la Resistencia a los
Antimicrobianos. México: DOF; 2018. Disponible en: https://dof.gob.mx/nota_detalle.php?codigo=5525043&fecha=05/06/2018
[ Links ]
8. Amábile-Cuevas C. Antibiotic resistance in Mexico: a brief
overview of the current status and its causes. J Infect Dev Ctries.
2010;4(3):126-131.
[ Links ]
9. Pérez Martínez CA, Padilla-Santamaría F, Helguera-León SA,
Mejía-Cornejo JJ, Casados-Rodríguez BE, Martínez-Abarca CI, et al. Uso y abuso
de antimicrobianos en COVID-19: ¿cuándo está justificado prescribir
antibióticos? Med Int Mex. 2021;37(6):1015-1029.
[ Links ]
10. COVID-19 tablero México [Internet]. [Citado el 29 de julio de
2022]. Disponible en: https://datos.covid-19.conacyt.mx/
[ Links ]
11. Gupta S, Cantor J, Simon KI, Bento AI, Wing C, Whaley CM.
Vaccinations against COVID-19 May have averted up to 140,000 deaths in the
United States: Study examines role of COVID-19 vaccines and deaths averted in
the United States. Health Aff (Millwood). 2021;40(9):1465-1472.
[ Links ]
12. Luo M, Mei Z, Wei L, Cao S, Su S, Wang Y. Precautions for
weaning from invasive mechanical ventilation with critically ill COVID-19. Heart
Lung. 2020;49(6):869-871.
[ Links ]
13. Lim ZJ, Subramaniam A, Ponnapa Reddy M, Blecher G, Kadam U,
Afroz A, et al. Case fatality rates for patients with COVID-19 requiring
invasive mechanical ventilation. A meta-analysis. Am J Respir Crit Care Med.
2021;203(1):54-66.
[ Links ]
14. Modi AR, Kovacs CS. Hospital-acquired and ventilator-associated
pneumonia: diagnosis, management, and prevention. Cleve Clin J Med.
2020;87(10):633-639.
[ Links ]
15. Maes M, Higginson E, Pereira-Dias J, Curran MD, Parmar S,
Khokhar F, et al. Ventilator-associated pneumonia in critically ill patients
with COVID-19. Crit Care. 2021;25(1):25.
[ Links ]
16. Wicky PH, Niedermann MS, Timsit JF. Ventilator-associated
pneumonia in the era of COVID-19 pandemic: How common and what is the impact?
Crit Care. 2021;25(1):153.
[ Links ]
17. Torres A, Niederman MS, Chastre J, Ewig S, Fernandez-Vandellos
P, Hanberger H, et al. International ERS/ESICM/ESCMID/ALAT guidelines for the
management of hospital-acquired pneumonia and ventilator-associated pneumonia:
Guidelines for the management of hospital-acquired pneumonia
(HAP)/ventilator-associated pneumonia (VAP) of the European Respiratory Society
(ERS), European Society of Intensive Care Medicine (ESICM), European Society of
Clinical Microbiology and Infectious Diseases (ESCMID) and Asociación
Latinoamericana del Tórax (ALAT). Eur Respir J.
2017;50(3):1700582.
[ Links ]
18. Papazian L, Klompas M, Luyt CE. Ventilator-associated pneumonia
in adults: a narrative review. Intensive Care Med.
2020;46(5):888-906.
[ Links ]
19. Ibrahim S, Al-Saryi N, Al-Kadmy IMS, Aziz SN.
Multidrug-resistant Acinetobacter baumannii as an emerging concern in hospitals.
Mol Biol Rep. 2021;48(10):6987-6998.
[ Links ]
20. Lai CC, Yu WL. COVID-19 associated with pulmonary aspergillosis:
A literature review. J Microbiol Immunol Infect.
2021;54(1):46-53.
[ Links ]
21. Kalil AC, Metersky ML, Klompas M, Muscedere J, Sweeney DA,
Palmer LB, et al. Management of adults with hospital-acquired and
ventilator-associated pneumonia: 2016 clinical practice guidelines by the
infectious diseases society of America and the American thoracic society. Clin
Infect Dis. 2016;63(5):e61-111.
[ Links ]











 nova página do texto(beta)
nova página do texto(beta)