Introducción
El neumopericardio es una afección infrecuente que se define por la presencia de contenido gaseoso en la cavidad pericárdica, motivada por el establecimiento de una comunicación entre el pericardio y estructuras vecinas con contenido aéreo, y menos frecuentemente debido a infecciones por microorganismos productores de gas1. Otros factores destacados son el trauma torácico, el barotrauma y factores iatrogénicos relacionados con procedimientos quirúrgicos2.
La perforación gástrica al pericardio es una complicación extremadamente rara y letal de una úlcera gástrica benigna. Solo se han descrito pocos casos con neumopericardio debido a la perforación de un órgano intestinal al pericardio3.
Presentamos el caso de un paciente de 71 años con neumopericardio secundario a una úlcera gástrica penetrada al pericardio.
Caso clínico
Varón de 71 años con antecedentes de diabetes mellitus tipo 2 tratado con metformina 850 mg/24 h, niega consumo crónico de antiinflamatorios no esteroideos, con hernia paraumbilical izquierda de contenido de grasa peritoneal. Quirúrgicos positivos traumáticos por accidente automovilístico con reducción abierta de fractura de cadera izquierda, y mano derecha que requirió colgajo pediculado de piel del hemiabdomen izquierdo.
Inicia 10 días previos a su ingreso con dolor epigástrico de intensidad progresiva, sin irradiaciones, que aumentaba con la ingesta de alimentos, así como disnea de medianos esfuerzos. Es llevado al servicio de urgencias por presentar melena de 24 h de evolución, de aproximadamente 1500 ml. A su ingreso refirió dolor precordial de tipo transfictivo.
En la exploración física se encuentra con presión arterial de 90/60 mmHg, frecuencia cardiaca de 80 latidos por minuto, febrícula de 37.4 °C y saturación de oxígeno del 95%, Paciente en posición semi-Fowler, inquieto, con leve palidez de tegumentos, mucosas semihidratadas, ruidos cardiacos disminuidos de tono, abdomen globoso doloroso a la palpación del epigastrio, sin datos de irritación peritoneal, y peristalsis disminuida. Tacto rectal positivo con presencia de melena.
Los laboratorios de ingreso revelan hemoglobina de 10 g/dl, volumen corpuscular medio 77.2, cantidad de hemoglobina por glóbulo rojo 25.3, leucocitos 36,600 cel/mm, neutrófilos 94.1%, creatinina 3.2 mg/dl y nitrógeno ureico 139.77. Enzimas cardiacas normales. El electrocardiograma no detectó anomalías agudas ni crónicas.
Dentro de los estudios de gabinete, la radiografía de tórax mostró neumopericardio (Fig. 1) y la tomografía computarizada (TC) toracoabdominal una comunicación fistulosa en la curvatura menor al pericardio con presencia de neumopericadio, sin aire libre abdominal (Fig. 2). Decidimos realizar una endoscopia gastroduodenal, con hallazgo de una úlcera gástrica en el cuerpo anterior gástrico y penetración al mediastino, con visualización del movimiento cardiaco a través del pericardio, sin evidencia de sangrado activo (Fig. 3). Posteriormente se realizó un ecocardiograma, sin evidencias de compromiso del gasto cardiaco.
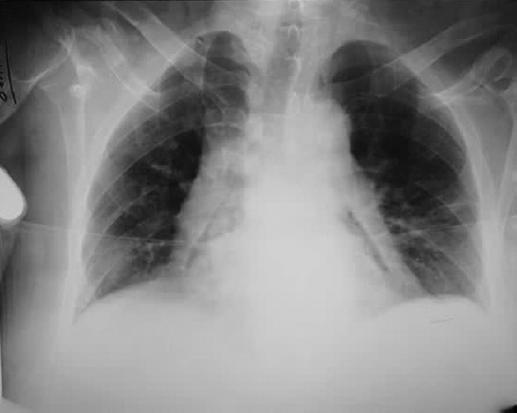
Figura 1 Radiografía de tórax que muestra ensanchamiento mediastinal y una banda radiotransparente que envuelve al pericardio.
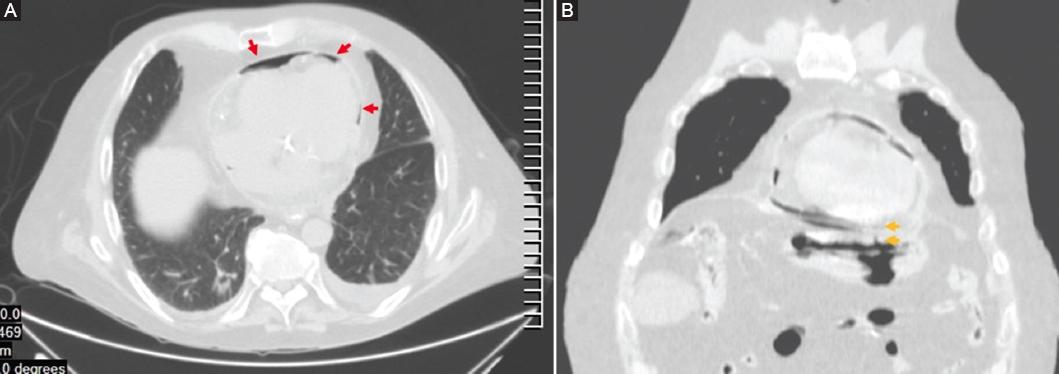
Figura 2 Tomografía computarizada toracoabdominal simple en ventana pulmonar. A: corte axial que muestra neumopericardio (flechas). B: corte coronal en el que se observa el trayecto fistuloso que comunica la cámara gástrica con el pericardio (flechas).
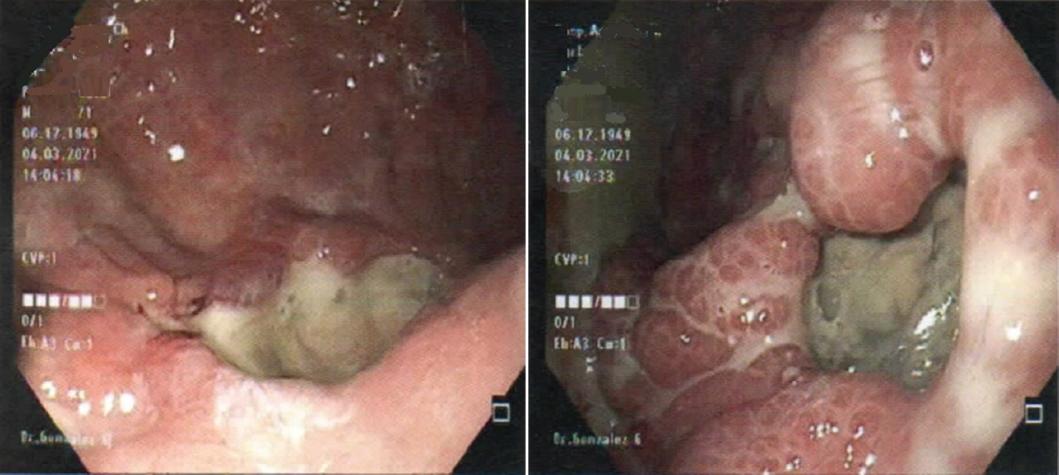
Figura 3 Endoscopia gástrica con presencia de una úlcera sobre el cuerpo del estómago, cercana a la curvatura menor, que penetra al mediastino logrando observar el pericardio.
Se realizó laparotomía exploradora de urgencia, con incisión supra- y medioumbilical, y se localizó el estómago en su porción de curvatura menor con tejido fibrótico adherido al diafragma correspondiente a un trayecto fistuloso por úlcera gástrica penetrada hacia el pericardio, obteniendo un defecto gástrico de aproximadamente 3 × 2 cm (Fig. 4). Se realizó resección del borde de la úlcera gástrica, manejado con cierre en dos planos más colocación de parche de Graham. Posteriormente se realizó plastia diafragmática con cierre primario usando Vicryl 1-0. En un segundo tiempo quirúrgico se amplió la incisión a nivel esternal para resección del apéndice xifoides y disección de grasa pericárdica anterior para realizar una pericardiotomía de 3 × 3 cm. Se encontró exudado purulento, del cual se tomó muestra para cultivo. Se realizó lavado con solución salina y posteriormente, bajo visión directa, se colocó un drenaje de 36 Fr en la cavidad pericárdica y drenajes endopleurales bilaterales de 36 Fr. Se colocaron Penrose a nivel del fondo gástrico y sonda nasogástrica para descompresión posoperatoria. Se cerró la pared abdominal y se fijaron sellos endopleurales.
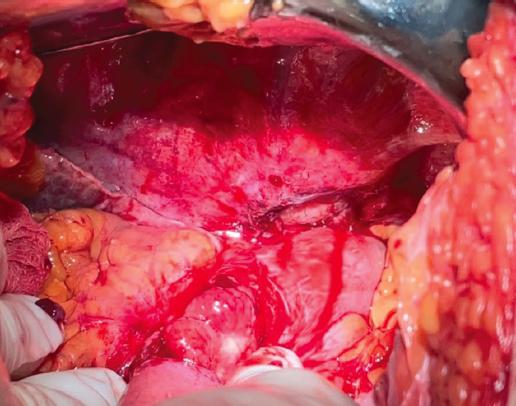
Figura 4 Imagen transoperatoria en la que se ve la resección del trayecto fistuloso que comunicaba la úlcera gástrica al pericardio.
El paciente ingresó a la unidad de cuidados intensivos y el drenaje mediastinal continuó con salida de líquido turbio. La evolución fue tórpida, con datos de disfunción orgánica múltiple secundaria a sepsis, y falleció 72 h posteriores al evento quirúrgico. Los resultados del cultivo revelaron Candida albicans y el resultado de la biopsia fue de úlcera gástrica benigna.
Discusión
La perforación gástrica dentro del pericardio es una complicación extremadamente rara, pero con elevadas tasas de mortalidad, que alcanzan el 50-80%4. Su alta mortalidad se relaciona con hemorragia masiva interna, peritonitis bacteriana o falla orgánica múltiple por choque hipovolémico, cardiogénico o séptico2. La pericarditis causada por perforación de órganos intestinales también tiene grandes repercusiones sépticas5. La mucosa gástrica es a menudo un área de colonización fúngica por C. albicans, presente en el 54.2% de las úlceras gástricas y el 10.3% de las gastritis crónicas6.
En la revisión de casos de neumopericardio por presencia de fistulas secundario a procedimientos quirúrgicos con funduplicaturas gástricas, esofaguectomías, cirugía bariátrica o gastrectomías parciales, solo una minoría de pacientes con neumopericadio han sido por úlcera gástrica7.
El neumopericardio es un reto diagnóstico durante la evaluación primaria debido a sus síntomas inespecíficos, como dolor torácico y tos seca7; otras manifestaciones pueden ser disnea, dolor epigástrico, disfagia, taponamiento cardiaco, hematemesis y melena. El estudio típico para realizar es la radiografía de tórax, que puede evidenciar la presencia de neumopericardio. La TC abdominal con contraste oral hidrosoluble puede demostrar el lugar de la disrupción, el trayecto fistuloso y la presencia de aire. La endoscopia no es recomendada en algunos pacientes inestables por el riesgo de inestabilidad hemodinámica debido a un taponamiento cardiaco aumentando la presión de aire en el estómago8. Por lo tanto, se sugiere una TC torácica y abdominal con contraste oral hidrosoluble para evitar complicaciones circulatorias agudas9. En este caso, a nuestro paciente se realizó una endoscopia, sin presentar complicaciones hemodinámicas posteriores.
Sabemos que la tasa de mortalidad es muy alta y exige un enfoque multidisciplinario, así como una rápida respuesta quirúrgica. Actualmente no hay directrices ni normas publicadas sobre cómo manejar tal complicación9. La mejor opción para aumentar la supervivencia en estos pacientes es el diagnóstico precoz, el drenaje pericárdico y la cirugía gastrointestinal adaptada a cada caso1.
Conclusiones
Presentamos un caso extremadamente raro de una úlcera perforada al pericardio. Ante la sospecha clínica, destacamos la importancia de las pruebas diagnósticas precoces, con TC. La endoscopia gastroduodenal tiene una sensibilidad relativamente alta y debe usarse en los casos en que la TC sea equívoca y en pacientes hemodinámicamente estables, aunque no es recomendable por el riesgo de aumento de paso de aire gástrico por el trayecto fistuloso al pericardio. La cirugía es la única terapia curativa factible, con el riesgo que conlleva, y el tipo de procedimiento debe seleccionarse en función de los criterios individuales de cada paciente.











 nova página do texto(beta)
nova página do texto(beta)


