Introducción
La enfermería comunitaria, ha desempeñado un papel central en la atención primaria de salud, actuando un agente clave en la prevención de enfermedades y la promoción del bienestar en las comunidades vulnerables. Desde sus inicios, esta disciplina ha evolucionado desde enfoques asistenciales hacia modelos centrados en la promoción de la salud y la prevención, generando un impacto positivo en los sistemas de salud pública a nivel global (Rosen, 1958). En el caso de México, la enfermería comunitaria ha enfrentado desafíos profundos, entre ellos la insuficiencia de personal calificado y las persistentes desigualdades en el acceso a los servicios de salud. Estos obstáculos han evidenciado la necesidad de especialización y profesionalización en el área. En respuesta, el gobierno mexicano implementó el programa de Licenciatura en Enfermería Familiar y Comunitaria, ofrecido por la Universidad de la Salud, creada en 2020 bajo la Secretaría de Educación, Ciencia, Tecnología e Innovación de la Ciudad de México (Universidad de la Salud, 2020). Esta universidad busca formar profesionales capaces de abordar las complejas necesidades de salud pública del país, centrando su enfoque en la prevención y la atención comunitaria, mediante un modelo educativo que integra las particularidades socioculturales del contexto mexicano (Universidad de la Salud, 2020).
El objetivo de este ensayo es analizar la pertinencia y necesidad del programa de Licenciatura en Enfermería Familiar y Comunitaria, posicionando su importancia dentro de los retos contemporáneos que enfrenta el sistema de salud mexicano. A través de una revisión histórica y teórica de la enfermería comunitaria, tanto a nivel global como en el contexto nacional, se examinarán los beneficios de contar con personal altamente capacitado en atención comunitaria. Además, se evaluarán las principales barreras que han limitado el desarrollo de esta área de la enfermería en México, tales como la falta de recursos y formación especializada, y cómo la nueva licenciatura pretende cerrar esas brechas. Así, este ensayo examina como la formación en enfermería comunitaria puede ser una herramienta clave para enfrentar los desafíos actuales en salud publica y avanzar hacia un sistema más equitativo y accesible (Doubova et al., 2018; Nkowane et al., 2016).
Este análisis también explorará cómo la implementación del programa de la Universidad de la Salud responde a las demandas de un sistema de salud que enfrenta prevalencia de enfermedades crónicas, epidemias y disparidades socioeconómicas. Se analizará la importancia de formar enfermeras no solo con competencias clínicas, sino también con habilidades en el manejo comunitario, la promoción de la salud y la prevención. De esta manera, se argumentará la urgencia de adoptar enfoques holísticos y especializados en la formación de enfermeras comunitarias, con el fin de mejorar la calidad de vida y reducir las desigualdades en el acceso a la salud en el país (Phillips, 2019).
1.1.1 La Enfermería Comunitaria Internacional: De la Asistencia al Empoderamiento Sociosanitario
La enfermería comunitaria ha transitado, desde sus inicios, por un camino de transformación profunda, forjándose no solo como respuesta a las crisis de salud, sino como un testimonio vivo de la lucha por la equidad en la atención sanitaria. De acuerdo con lo anterior Rosen (1958), señala que, en el siglo XIX, bajo la sombra de la Revolución Industrial, las tensiones sociales y las desigualdades estructurales exigían una visión que trascendiera las respuestas temporales y apuntara a la raíz de los problemas de salud pública. Fue en este cruce de caminos donde la figura de Florence Nightingale emergió, no como un simple engranaje del sistema médico, sino como una fuerza disruptiva capaz de reconfigurar el paradigma sanitario (Nightingale, 2002). Nightingale, al observar el sufrimiento y la marginación que dominaban los hospitales y las comunidades más pobres, comprendió que la verdadera curación no podía limitarse a la intervención clínica (Palmer, 1983; Rosen, 1958; Thallon, 1979). Para ella, la salud debía ser el resultado de un proceso integral, en el cual la prevención, la educación y el cuidado comunitario fueran los pilares fundamentales de la vida digna (Rosen, 1958).
Nightingale no solo revolucionó la atención hospitalaria en el contexto de la Guerra de Crimea, donde sus innovaciones epidemiológicas y sanitarias redujeron la mortalidad en los hospitales militares (Cohen, 1984; Palmer, 1983), sino que estableció una crítica esencial al enfoque de la medicina centrada en el individuo. Su mirada se extendía más allá de los cuerpos enfermos, penetrando en el tejido mismo de las comunidades, en las condiciones de vida que perpetuaban el sufrimiento y la enfermedad (Nightingale, 2002). Para ella, el cuidado de la salud no podía desligarse de la justicia social; debía ser una práctica emancipadora que permitiera a las personas y a las comunidades tomar control de sus propias condiciones de vida (Rosen, 1958). Este pensamiento crítico y holístico sigue resonando con particular urgencia en contextos como el mexicano, donde las brechas en la prevención y la promoción de la salud siguen atrapando a los más vulnerables en un ciclo de exclusión (Frenk, Gómez y Knaul, 2009)
Para Bernabeu y Gascón (1999), la expansión de esta visión hacia América del Norte, y su posterior institucionalización, muestra cómo la enfermería comunitaria fue más que una simple respuesta a crisis emergentes; fue la consolidación de un enfoque que rompía con los modelos médicos tradicionales. En 1887, con la creación del Queen Victoria’s Jubilee Institute for Nurses en Londres, que capacitaba a las primeras enfermeras visitadoras, se dio un paso decisivo hacia la profesionalización de esta práctica que trascendía las fronteras de los hospitales y se adentraba en los hogares de los más desfavorecidos (Bernabeu y Gascón, 1999). Esta institucionalización no fue un fin en sí mismo, sino un acto de resistencia ante la fragmentación social, una lucha por restituir la dignidad a aquellos que habían sido dejados de lado. De forma paralela, la fundación de una de las primeras escuelas de salud pública por William Rathbone en 1862 consolidó la idea de que la salud no era simplemente la ausencia de enfermedad, sino una construcción social que debía ser protegida y promovida en las comunidades, integrando lo curativo y lo preventivo (Gómez y Domingo, 1999).
En América del Norte, este proceso se replicó y adquirió nuevas formas, adaptándose a las crecientes demandas sociales de la época. Las primeras enfermeras visitadoras, contratadas en Boston en 1877, y la creación de la primera escuela de visitadoras escolares en Nueva York en 1902, marcaron el inicio de un cambio irreversible en la forma en que se entendía la atención comunitaria (Bernabeu y Gascón, 1999). Estos avances no solo profesionalizaron la enfermería comunitaria, sino que también instauraron una nueva forma de entender el bienestar colectivo, en la que las necesidades de los más desfavorecidos ya no podían ser ignoradas. En cada una de estas iniciativas se percibe una búsqueda, no de soluciones inmediatas, sino de un cambio estructural que permita construir sociedades más justas, donde el acceso a la salud no sea un privilegio, sino un derecho fundamental (Braveman & Gruskin, 2003).
Estos antecedentes históricos trazan una línea clara hacia la pertinencia de programas como la Licenciatura en Enfermería Familiar y Comunitaria en México, ofrecidos por la Universidad de la Salud. Este programa no es solo una respuesta a las deficiencias actuales del sistema de salud mexicano, sino un eco de los principios que Nightingale (2002) y sus contemporáneos plantearon: la necesidad de un enfoque que reconozca la interrelación entre el individuo y la comunidad, entre la salud y la justicia social. La formación de profesionales capaces de enfrentarse a las desigualdades estructurales y a las enfermedades crónicas desde una perspectiva preventiva y comunitaria es, en última instancia, una apuesta por un cambio que trasciende lo meramente sanitario (Artaza et al., 2020).
De acuerdo con lo anterior, la evolución teórico-científica de la enfermería comunitaria, desde sus raíces en la Europa del siglo XIX hasta su expansión global, ha demostrado que el verdadero cambio en los sistemas de salud solo es posible cuando la atención se concibe como un proceso integral, donde el cuidado de las comunidades y la prevención de las enfermedades ocupen un lugar central (López, Carracedo y Alcaraz, 2022; Rodriguez,2017). La creación de programas como el de la Universidad de la Salud en México (2020), alineado con estas perspectivas, no solo responde a una necesidad apremiante de personal capacitado, sino que también abre la puerta a la transformación estructural del sistema de salud mexicano. La evolución de la enfermería comunitaria demuestra que su profesionalización no solo mejora la calidad de vida individual, si no que, al fortalecer las comunidades, promueve un sistema de salud más equitativo y justo (Alemán et ál., 2011; Doubova et al., 2018).
1.1.2 Transformación Histórica de la Enfermería Comunitaria en México: De la Tradición a la Especialización Moderna
El cuidado de la salud en México, de acuerdo con Torres et al. (2014) tiene raíces que se hunden profundamente en la historia precolombina, donde la comprensión de la salud trascendía lo individual, integrándose en el tejido social y espiritual de la vida comunitaria. En las civilizaciones como la azteca, la salud no era un bien privado ni un privilegio, sino un deber colectivo. Desde la infancia, las prácticas preventivas formaban parte de la educación, posicionando a estas sociedades como pioneras en la adopción de un enfoque preventivo en salud pública (Torres et al., 2014). Para Carrasco (1981) y Venegas (1968), los curanderos no solo sanaban cuerpos, sino que también eran custodios del equilibrio social, actuando en rituales comunitarios y ceremonias familiares ligadas al ciclo de la vida. Este enfoque preventivo, vinculado profundamente a las dinámicas sociales y espirituales, reflejaba una cosmovisión en la que la enfermedad no era un fenómeno aislado, sino una ruptura con el orden natural y comunitario.
Sin embargo, con la llegada de la conquista española, esta concepción holística de la salud fue sometida a la lógica fragmentaria del colonialismo. El conocimiento indígena fue subyugado por un sistema que, pese a su mayor desarrollo tecnológico, no poseía la misma comprensión de la naturaleza ni la dedicación a la salud pública (Gómez y Frenk, 2020). La medicina introducida por los colonizadores no estaba orientada al bienestar común; sino que respondía a los intereses de las elites coloniales, satisfaciendo las necesidades de los grupos con poder político y económico y relegando a la mayoría indígena a la periferia del cuidado (Venegas, 1968). La salud, de ser un derecho compartido, pasó a convertirse en un privilegio controlado.
De acuerdo con Cárdenas (1976) la epidemia de viruela de 1571, que devastó a la población indígena, marcó un punto de quiebre. La respuesta ante tal catástrofe no vino de una autoridad central, sino de la acción organizada de órdenes religiosas bajo mandato del Rey Carlos V. Los franciscanos, jesuitas, agustinos y dominicos se convirtieron en agentes de una atención sanitaria que intentaba responder a la emergencia, aunque sin cuestionar el sistema de exclusión que la había exacerbado (Cárdenas, 1976). De este caos emergió la necesidad de una estructura más formal para la atención comunitaria en México, que encontró su primer impulso en la llegada de Doña Isabel Cendala en 1798, quien promovió la vacunación antivariólica. En este contexto, mujeres y hombres indígenas comenzaron a involucrarse activamente en la práctica de la enfermería comunitaria, no como meros receptores de cuidados, sino como actores en la protección de su comunidad (Cárdenas, 1976).
A finales del siglo XIX y principios del XX, la enfermería en México, limitada a las esferas del parto y puerperio, comenzó a vislumbrar su potencial transformador. La intervención de las enfermeras sanitaristas, al introducir medidas higiénicas en la atención materno-infantil, no solo redujo la mortalidad materna, sino que subvirtió la idea de la enfermería como una labor meramente auxiliar, dándole un papel protagónico en la mejora de las condiciones de salud pública (Alemán et al., 2011). En este proceso, la fundación de la Escuela de Salud Pública de México (ESPM) en 1922 representó un momento crucial: no era solo la creación de una institución académica, sino el reconocimiento formal de que el cuidado de la salud debía estar en manos de profesionales capacitados para enfrentar las complejidades sanitarias del país en un contexto de cambio social tras la Revolución Mexicana (Instituto Nacional de Salud Pública [INSP], 2022).
La formación de enfermeras sanitarias represento un acto de resistencia frente a las inequidades estructurales. En 1925, la organización de cursos especializados en áreas como higiene, saneamiento y enfermedades transmisibles buscaba capacitar a un personal que pudiese penetrar en el corazón mismo de las comunidades, en donde la pobreza y la falta de recursos exacerbaban los problemas de salud (Departamento de Salud Pública [DSP], 1929). Las enfermeras visitadoras, capacitadas durante el gobierno de Lázaro Cárdenas (1934-1940), se convirtieron en agentes de cambio social. No solo atendían urgencias sanitarias, sino que también participaban en la construcción de un sistema de salud pública orientado a una mayor equidad. Su formación no se limitaba a la técnica, sino que incluía aspectos como puericultura, higiene y trabajo social, reconociendo que el cuidado de la salud requería un enfoque multidimensional (DSP, 1936).
La creación en 1943 de la sección de enfermería sanitaria dentro del Departamento del Distrito Federal consolidó estos esfuerzos, unificando las enseñanzas teórico-prácticas que hasta entonces habían sido dispersas. Este proceso continuó hasta el sexenio de Adolfo López Mateos (1958-1964), cuando la Escuela de Salud Pública adopto un enfoque más epidemiológico y orientado a los sistemas de salud, otorgando a las enfermeras un papel central en la administración sanitaria y la prevención de enfermedades (Secretaría de Salud y Asistencia Social [SSA], 1959).
La Declaración de Alma Ata en 1978 reafirmó el potencial transformador de la enfermería comunitaria, reconociéndola como una pieza clave para alcanzar la cobertura universal de salud (Organización Mundial de la Salud [OMS], 1978). Este reconocimiento impulsó una reestructuración en los programas de formación de enfermería en México, promoviendo la especialización y el fortalecimiento de las competencias en atención comunitaria. Sin embargo, a pesar de estos avances, el informe de la Organización Panamericana de la Salud (OPS) de 1997 reveló profundas deficiencias en los programas de formación de recursos humanos en enfermería. Estas carencias, que incluían una insuficiente preparación para abordar los retos de la atención primaria y un deterioro en las condiciones laborales, mostraban que el sistema seguía funcionando bajo una lógica de fragmentación y desigualdad (OPS, 1997).
Según Alemán et al. (2011), el principal desafío radica en sustituir el personal no calificado que aún ocupa gran parte de los servicios de enfermería en salud pública por profesionales capacitados que puedan enfrentarse a los problemas cada vez más complejos del país. La enfermería comunitaria, entendida en su forma más amplia, no es solo una práctica técnica, sino un medio para empoderar a las comunidades y devolverles el control sobre su salud. La consejería en enfermedades crónicas, el seguimiento de pacientes con enfermedades cardiovasculares y la realización de diagnósticos preventivos son solo algunas de las actividades que requieren la presencia de enfermeras especializadas, capaces de pensar más allá de la intervención inmediata y de comprender la salud como un proceso profundamente ligado a las condiciones de vida y al bienestar colectivo (Alemán et al. 2011).
La revisión histórica y científica de la enfermería en México muestra un proceso de evolución constante, un esfuerzo continuo por responder a las demandas sociales y sanitarias que, a pesar de los avances, aun enfrenta limitaciones estructurales. La implementación de un programa de licenciatura en enfermería comunitaria no es simplemente una necesidad del presente, sino una oportunidad para redirigir el futuro de la salud pública en México hacia una mayor justicia y equidad (Nigenda, Wirtz, González y Reich et al.2015) En este sentido, la formación de profesionales especializados en atención comunitaria no solo responde a las demandas del sistema, sino que se erige como un acto de reivindicación y emancipación de aquellos que han sido históricamente marginados de los beneficios del progreso sanitario (Marmot,2005).
1.1.3 Fundamentos Teóricos de la Enfermería Comunitaria: Paradigmas para una Atención Integral y Contextual
Como se ha analizado hasta este punto, la enfermería comunitaria, en su constante evolución, ha sido moldeada por una convergencia de teorías y paradigmas que emergen como respuesta a las necesidades sociales, culturales y sanitarias cambiantes. Esta trayectoria no es solo el resultado de una progresión lineal, sino un reflejo de la interacción compleja entre el contexto histórico y el imperativo de cuidar a las personas desde una visión integral, reconociendo en ellas no solo seres biológicos, sino entes inmersos en redes de relaciones que influyen en su salud (Baum, & Fisher,2014). La evolución de este campo sitúa en el centro la idea de un enfoque holístico, donde el cuidado no es un simple acto técnico, sino un proceso profundamente humano y social (Kerouac, 1996). Desde esta perspectiva, la enfermería comunitaria ha adoptado seis corrientes clave: las necesidades, la interacción, los efectos deseados, la promoción de la salud, el ser humano unitario y el caring (Kerouac, 1996), cada una aportando un matiz diferente, pero complementario, en la forma en que se entiende y practica el cuidado en las comunidades.
Entre las diversas teorías que sustentan la enfermería comunitaria, resuenan nombres cuya visión ha moldeado profundamente la práctica. El Modelo del Entorno de Florence Nightingale (2002), por ejemplo, sigue siendo un pilar fundamental, no solo en su tiempo, sino también en el presente. Nightingale, aun sin nombrar explícitamente a la enfermería comunitaria, articuló en su obra Notes on Nursing: What it is, and what it is not una visión radical para su época: la enfermería como arte y ciencia capaz de mejorar la salud a través de la gestión cuidadosa del entorno, donde la educación y la prevención juegan un papel central. Su enfoque no se limitaba a curar al enfermo, sino a generar un ambiente que permitiese a las personas desarrollar su máximo potencial para vivir de manera saludable (Nightingale, 2002). Este legado, aunque arraigado en un contexto histórico específico, es un llamado a trascender las intervenciones inmediatas y a pensar en el bienestar como un derecho que debe ser cultivado y sostenido activamente.
Nightingale no solo veía al individuo en términos de su fragilidad física, sino que entendía la salud como una capacidad integral de usar al máximo las facultades propias (Nightingale, 2002). En su visión, el entorno no era una simple circunstancia externa, sino un factor determinante de la salud, cuya gestión adecuada podía no solo prevenir enfermedades, sino también facilitar la recuperación. Este enfoque, que vinculaba salud y entorno, resulta especialmente relevante en el contexto actual, donde las desigualdades sociales y ambientales siguen definiendo las disparidades en los resultados de salud, particularmente entre las comunidades más vulnerables (Nightingale, 2002).
El pensamiento de Nightingale se entrelaza con otros paradigmas que han ampliado y enriquecido la comprensión de la enfermería comunitaria. Madeleine Leininger, con su Teoría de la Diversidad y Universalidad de los Cuidados Culturales, introdujo una dimensión que Nightingale solo había esbozado: la importancia del contexto cultural. Para Leininger (1999), el cuidado no puede ser efectivo si no es culturalmente congruente. Las creencias, valores y prácticas de una comunidad determinan no solo cómo se percibe la salud, sino también cómo se acepta o rechaza la intervención del cuidado (Leininger, 1999; 2002). La enfermería transcultural, según Leininger (1999;2002), obliga a las enfermeras a adoptar una visión comparativa y holística, donde el conocimiento profesional se integra con el saber cultural local para generar un cuidado verdaderamente significativo y efectivo. Este enfoque no solo amplía el concepto de entorno de Nightingale, sino que también nos desafía a reconocer que el cuidado comunitario no es un acto neutral; está imbuido de significados culturales que deben ser respetados y comprendidos.
En esta misma línea, el Modelo de Promoción de la Salud de Nola Pender, Maurdaugh & Parsons (2015) añade una capa de complejidad al destacar la autopercepción y los factores conductuales como determinantes clave en la salud. Pender sostiene que la percepción que una persona tiene de sí misma y de su entorno influye directamente en su capacidad para adoptar comportamientos saludables. La autoeficacia percibida, entendida como la confianza en la capacidad de controlar y mejorar la propia salud, emerge como un componente esencial en la promoción de la salud, particularmente en el contexto comunitario (Aristizábal et al., 2011). La visión de Pender et al. (2015) resalta la importancia de capacitar a las personas no solo en términos de conocimiento, sino también en su capacidad para actuar, sugiriendo que la transformación de las conductas hacia prácticas saludables depende en gran medida de la construcción de una percepción positiva y empoderadora.
Así, las teorías de Nightingale, Leininger y Pender no solo ofrecen una base sólida para la práctica de la enfermería comunitaria, sino que también nos invitan a repensar el acto de cuidar desde una perspectiva que es tanto inclusiva como emancipadora. Nightingale (2002) nos recuerda que el entorno, tanto físico como social, define las posibilidades de salud; Leininger nos exige respetar y adaptar nuestras intervenciones a los contextos culturales, mientras que Pender et al. (2015) nos insta a empoderar a los individuos para que tomen control de su salud a través de la autoeficacia. Estos paradigmas, lejos de ser estáticos, dialogan entre sí y reflejan la necesidad de un enfoque integral que abarque la diversidad y la complejidad de las comunidades.
1.1.4 Demografía y Desarrollo Socioeconómico: Factores Claves en la Transformación de la Enfermería Comunitaria
El panorama actual de la salud en México refleja profundas desigualdades en la distribución de recursos y personal especializado, lo que exacerba las carencias en la atención sanitaria, especialmente en las zonas más vulnerables (Frenk et al., 2009). Ante esta realidad, el programa de Licenciatura en Enfermería Comunitaria (LECO) se perfila como una respuesta estratégica y necesaria, diseñada para formar profesionales que no solo dominen las competencias técnicas, sino que también comprendan las complejas interacciones sociales, antropológicas y humanísticas que subyacen en el cuidado de la salud (Universidad de la Salud, 2020). Este enfoque integral no es meramente un añadido teórico, sino una necesidad urgente en un país donde las estructuras de salud requieren una transformación que va más allá de lo puramente técnico (International Council of Nurses [ICN], 2018; Universidad de la Salud, 2020). La LECO no solo responde a la demanda de personal, sino que pone en el centro la formación de profesionales con una visión holística, capaces de liderar y gestionar servicios de salud de manera eficaz y sensible a las realidades sociales de México.
El déficit de personal cualificado en enfermería, evidenciado por organismos internacionales y nacionales, es alarmante. La Organización Mundial de la Salud (2016) y Fajardo, Carrillo y Neri (2015) han señalado reiteradamente que la simple formación de más enfermeras no es suficiente; es necesario un enfoque que priorice la calidad y la especialización en áreas como la salud comunitaria. Datos recientes del Instituto Nacional de Estadística y Geografía (INEGI, 2023) revelan que en México existen aproximadamente 3.5 trabajadores de enfermería por cada mil habitantes, una cifra insuficiente para cubrir las necesidades básicas de salud. Este número es aún más preocupante si consideramos que gran parte del personal está concentrado en el sector terciario, trabajando en hospitales y clínicas, mientras que la atención primaria y comunitaria, esencial para la prevención y promoción de la salud, sigue siendo desatendida (Sistema de Administración del Servicio Social para la Salud [SIARHE],2024).
Además, una fracción significativa de los trabajadores de enfermería se desempeña en el sector informal, lo que añade otra capa de complejidad al desafío de profesionalizar y especializar la enfermería en ámbitos comunitarios. Este sector informal, aunque invisible en muchas estadísticas oficiales, tiene un impacto considerable en la prestación de servicios de salud, pero también enfrenta barreras significativas para acceder a formación avanzada y reconocimiento profesional (INEGI, 2023). El Sistema de Administración de Recursos Humanos en Enfermería (SIARHE, 2024) confirma este escenario, evidenciando un crecimiento lento en la especialización académica, un factor crítico que limita la capacidad del sistema de salud para responder adecuadamente a las demandas crecientes y diversificadas del país (Figura 1).
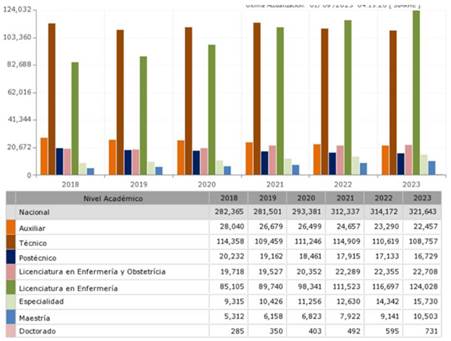
*Nota: El gráfico ilustra el nivel académico del personal de enfermería en México al año 2024. Datos extraídos de SIARHE por la Dirección de Calidad y Educación en Salud. Gobierno de México.
Figura 1 Nivel de formación del personal de enfermería en México
En este contexto, la LECO no es solo una respuesta formativa, sino un vehículo esencial para subsanar las brechas estructurales del sistema de salud. Enfocada en la especialización y el desarrollo de competencias avanzadas, la LECO prepara a sus egresados para asumir roles críticos en el cuidado de pacientes pediátricos y en la atención comunitaria en general, donde el razonamiento profundo y el análisis crítico se convierten en herramientas indispensables (Universidad de la Salud, 2020). Esta formación multidimensional busca impulsar una mejora constante en los estándares de atención, no solo a nivel técnico, sino también en términos de sensibilidad cultural y comprensión de las realidades sociales de las comunidades a las que sirven (Leininger, 2002).
El reto de fortalecer la enfermería en México, tanto en términos de cantidad como de calidad, es ineludible. No se trata solo de formar más profesionales, sino de dotarlos de una comprensión amplia y profunda del contexto en el que operan, para que puedan responder de manera efectiva a las necesidades cambiantes del país (Nigenda et al.2015). La LECO, al integrar una formación técnica rigurosa con un enfoque en los factores sociales y culturales que impactan la salud, emerge como una respuesta necesaria para transformar el sistema de salud en un ente más equitativo y eficiente, capaz de atender no solo las enfermedades, sino también las condiciones que las perpetúan (Frenk,2014; Universidad de la Salud, 2020).
Conclusión
En conclusión, el programa de Licenciatura en Enfermería Familiar y Comunitaria (LECO), propuesto por el gobierno mexicano a través de la Universidad de la Salud (2020), representa una respuesta necesaria y estratégica ante las crecientes necesidades del sistema de salud. El contexto actual, marcado por profundas desigualdades en el acceso a los servicios de salud, exige una formación que vaya más allá de lo técnico (Nigenda et al. 2015; Phillips,2019). La enfermería comunitaria, como se ha demostrado en este ensayo, debe ser entendida como una disciplina transformadora que articula un enfoque holístico, integrando la prevención, la atención personalizada y la sensibilidad a los factores socioculturales (Mc Murray, 2011; Doubova et al., 2018). La LECO no solo busca suplir la carencia de personal, sino reconfigurar el papel de la enfermería en el entramado social, lo que es crucial para enfrentar las enfermedades crónicas, las desigualdades estructurales y las deficiencias históricas en la atención a las comunidades más vulnerables (ICN, 2018; OMS, 2016; Universidad de la Salud, 2020).
Este programa, en su enfoque integral, se alinea con los compromisos internacionales y las demandas locales para garantizar una cobertura universal de salud. Como se ha argumentado a lo largo del texto, las bases teóricas y prácticas de la enfermería comunitaria, desde Florence Nightingale hasta los enfoques contemporáneos de Leininger y Pender, proporcionan un marco que exige una revalorización de la enfermería como una herramienta de cambio social (Nightingale, 2002; Leininger, 1999, 2002; Pender et al., 2005). La formación de profesionales que no solo dominen las competencias técnicas, sino que también estén capacitados para comprender y gestionar las condiciones sociales y culturales que determinan la salud, es esencial para transformar un sistema que, por mucho tiempo, ha marginado a las poblaciones más desfavorecidas (World Health Organization, 2022). En este sentido, la LECO se presenta como una iniciativa crucial que contribuirá a cerrar las brechas de desigualdad en el sistema de salud mexicano, alineándose con los objetivos de desarrollo sostenible en cuanto a salud y bienestar (Alemán et ál., 2011); Organización de las Naciones Unidas [ONU], 2022).
Finalmente, es importante reconocer que la implementación de este programa es más que una simple reforma educativa; es un acto de justicia social que apuesta por la construcción de un sistema de salud más equitativo (Pan American Health Organization [PAHO], 2021). Las cifras del INEGI (2023) muestran que el déficit de enfermeras sigue siendo alarmante, especialmente en áreas rurales y marginadas, lo que refuerza la necesidad de egresados con una formación sólida y especializada en atención comunitaria. La LECO, con su enfoque holístico y preventivo, responde a esta necesidad de manera clara, proporcionando una vía para que la enfermería comunitaria no solo mejore la calidad de vida de los individuos, sino que también contribuya a la reestructuración del sistema de salud, fortaleciendo su capacidad para atender las realidades complejas de un país diverso. Este es el camino para una salud pública más justa y accesible (Universidad de la Salud, 2020; SIARHE, 2024).











 nova página do texto(beta)
nova página do texto(beta)



