INTRODUCCIÓN
Las clasificaciones están diseñadas parar facilitar la comprensión de una gran cantidad de factores e información de manera ordenada. Deben ser útiles, contener diferentes categorías, donde cada elemento del grupo tenga su lugar, de manera que no se ubique en más de una clase; deben ser suficientemente simples para utilizarse en aplicaciones prácticas.1
Varias clasificaciones de enfermedades y condiciones periodontales se han propuesto por la Academia Americana de Periodontología en 1986, 19892 y 19993 y por la Federación Europea de Periodontología en 1993,4 de acuerdo con su etiología, patogenia, diagnóstico, pronóstico y tratamiento. Éstas fueron cambiando o modificándose conforme se fue expandiendo la evidencia basada en investigaciones científicas.
La clasificación de las enfermedades periodontales del año 19993 estuvo vigente durante 18 años; sin embargo, tenía sus debilidades, por ejemplo, los criterios para el diagnóstico no estaban claros en cuanto a la periodontitis crónica generalizada severa y la periodontitis agresiva, así como la periodontitis como manifestación de enfermedad sistémica. Además, no se determinaban las características correspondientes a la salud periodontal.
Durante este tiempo se ha generado nueva información a partir de investigaciones científicas con respecto al impacto de los factores de riesgo genéticos, locales o sistémicos en las enfermedades periodontales,5,6 la respuesta inflamatoria-inmune ante la agresión microbian7 y el surgimiento de nuevas enfermedades como la mucositis y periimplantitis alrededor de un implante osteointegrado.8 Por ello, en 2017 la Academia Americana de Periodontología (AAP) y la Federación Europea de Periodontología (EFP) reunió a 120 expertos, 50 de cada asociación y 20 del resto del mundo, con el fin de actualizar y presentar una nueva clasificación apoyada en la sólida evidencia científica disponible en el campo de la periodoncia y la implantología, aunque también se incluyeron las de un nivel menor y la opinión de los expertos, en caso de no existir datos suficientes de investigación.
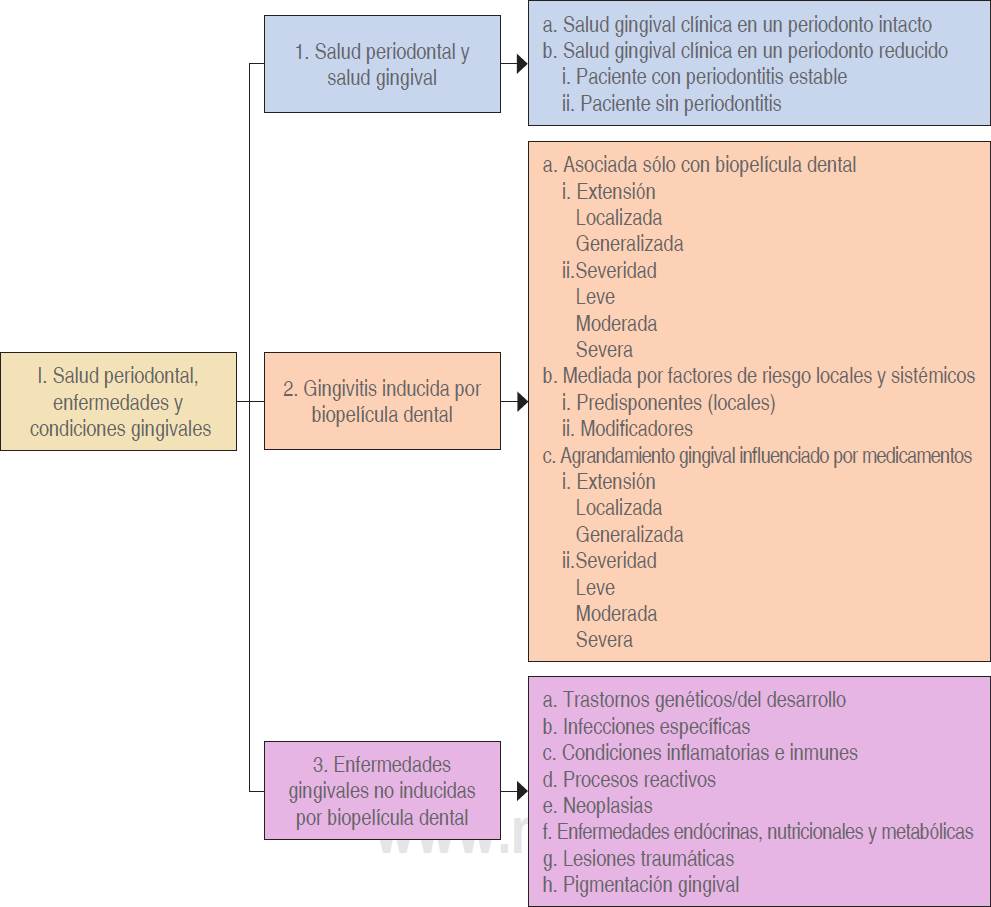
Los expertos fueron asignados en uno de los cuatro grupos de trabajo, siendo: I. Salud periodontal, enfermedades y condiciones gingivales; II. Formas de periodontitis; III. Manifestaciones periodontales de las enfermedades sistémicas y condiciones del desarrollo y adquiridas; y IV. Enfermedades y condiciones periimplantarias (Tabla 1).
Tabla 1 Clasificación de las enfermedades y condiciones periodontales y periimplantarias.9
| I. Salud periodontal, enfermedades y condiciones gingivales | II. Formas de periodontitis | III. Manifestaciones periodontales de las enfermedades sistémicas y condiciones del desarrollo y adquiridas | IV. Enfermedades y condiciones periimplantarias |
|
- Salud periodontal y salud gingival - Gingivitis inducida por biopelícula dental - Enfermedades gingivales no inducidas por biopelícula dental |
- Enfermedades periodontales necrosantes - Periodontitis como manifestación de enfermedades sistémicas - Periodontitis |
- Enfermedades y condiciones sistémicas que afectan el aparato de inserción periodontal - Abscesos periodontales y lesiones endodóncicas periodontales - Deformidades y condiciones muco-gingivales alrededor de los dientes - Fuerzas oclusales traumáticas Factores relacionados al diente y prótesis |
- Salud periimplantaria - Mucositis periimplantaria - Periimplantitis - Deficiencias de los tejidos blando y duro periimplantarios |
A partir de la revisión, se publicó en 2018 la nueva clasificación de enfermedades y condiciones periodontales y periimplantarias.9 Se publicaron 19 artículos y cuatro reportes de consenso respaldando los cambios e incorporaciones.
La nueva clasificación de enfermedades y condiciones periodontales y periimplantarias, así como sus consensos, buscan que los clínicos realicen diagnóstico y tratamiento a sus pacientes de una manera apropiada, y que los científicos puedan investigar la etiología, patogenia, historia natural y el tratamiento de tales enfermedades y condiciones.
El objetivo del presente trabajo es presentar en dos partes las principales definiciones y parámetros de cada concepto de la nueva clasificación. En esta primera parte se abordarán las dos primeras secciones.
I. SALUD PERIODONTAL, ENFERMEDADES Y CONDICIONES GINGIVALES
1. Salud periodontal
Se define a la salud periodontal como el estado libre de enfermedad periodontal inflamatoria. Esto, a su vez, significa la ausencia de inflamación asociada con la gingivitis, periodontitis u otra condición periodontal, con base o diagnosticado clínicamente.10
El consenso propone diferenciar entre dos situaciones distintas dentro de la salud periodontal: salud gingival clínica con un periodonto intacto y salud gin gival clínica en presencia de un periodonto reducido (Figura 1).10
La salud gingival clínica en un periodonto intacto es un periodonto estructural y clínicamente sano, esto se refiere a la ausencia de inflamación o de destrucción de los tejidos periodontales (Figura 2A).10
La salud gingival clínica en presencia de un periodonto reducido se caracteriza por no presentar eritema o edema en la encía o síntomas del pacien te, y por la ausencia de sangrado durante el sondeo en presencia de un nivel de inserción y óseo reducidos.11
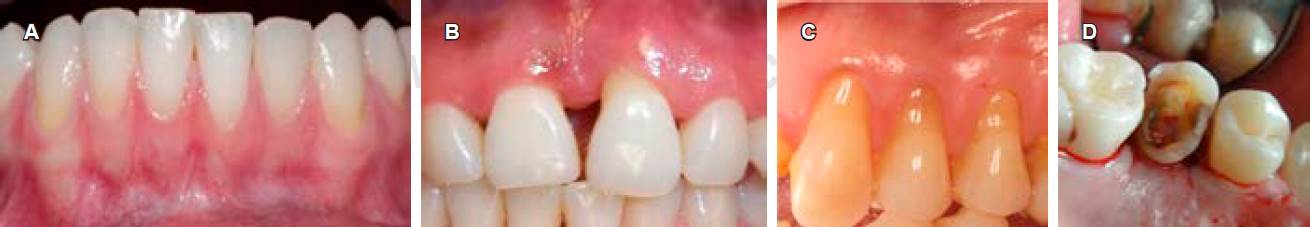
Figura 2 A) Salud gingival clínica en un periodonto intacto. B) Periodonto reducido con periodontitis estable. C) Periodonto reducido sin periodontitis (con recesiones gingivales). D) Periodonto reducido sin periodontitis (por alargamiento de corona).
Puede presentarse en dos situaciones:
Paciente con periodontitis estable, cuya periodontitis ha sido tratada exitosamente y los signos clínicos de la enfermedad no parecen agravar la extensión o severidad a pesar de la presencia de un periodonto reducido (Figura 2B).
Paciente sin periodontitis, que presenta un periodonto reducido por recesiones gingivales o que fue sometido a procedimientos resectivos como el alargamiento de la corona (Figuras 2C y 2D).11
Con fines epidemiológicos, se define un caso de salud gingival en un periodonto intacto o periodonto reducido cuando se presente menos de 10% de los sitios de sangrado y profundidades de sondeo menores o iguales a 3 mm.11
2. Gingivitis inducida por biopelícula dental
a. Gingivitis asociada sólo con biopelícula dental. La gingivitis inducida únicamente por biopelícula dental es una lesión inflamatoria resultante de las interacciones entre la biopelícula dental y la respuesta inmune-inflamatoria del hospedero, abarca sólo a la encía sin afectar la inserción periodontal (cemento, ligamento periodontal y hueso alveolar).11
Dependiendo de si la inflamación gingival inducida por la biopelícula dental se presenta en un periodonto intacto o reducido, o en un paciente diagnosticado con periodontitis estable, la gingivitis puede clasificarse como:
Gingivitis en un periodonto intacto.
Gingivitis en un periodonto reducido con perio dontitis estable.
Gingivitis en un periodonto reducido sin periodontitis (recesión gingival, alargamiento de la corona).11
Los signos más comunes incluyen eritema, inflamación gingival, edema, sangrado y halitosis. La intensidad de los signos y síntomas clínicos varía entre los individuos, así como entre los sitios dentro de la dentición (Figura 3A).12
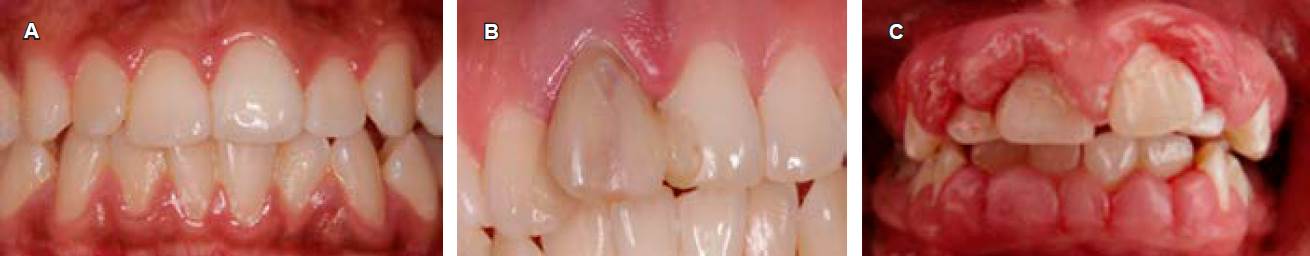
Figura 3 A) Gingivitis inducida sólo por biopelícula dental. B) Gingivitis mediada por factores de riesgo locales. C) Agrandamiento gingival generalizado severo influenciado por medicamentos (fenitoína).
Un caso de gingivitis puede definirse y categorizarse simple, objetiva y precisamente usando la medición del sangrado al sondeo (SS), determinada como la proporción de sitios con sangrado (evaluación dicotómica de respuesta presente/ausente) cuando se sondea desde el margen gingival al fondo del surco, aplicando con una sonda periodontal una fuerza controlada (~0.25 N) en seis sitios (mesiobucal, parte media bucal, distobucal, mesiolingual, parte media lingual, distolingual)entodos los dientes presentes.
Con fines epidemiológicos, la gingivitis en un periodonto intacto o reducido se define como la presencia en igual o más de 10% de sitios de sangrado, con profundidades al sondeo igual o menores a 3 mm.11
Extensión: la extensión de la gingivitis se determina a partir de la cantidad de sitios gingivales que muestran inflamación, puede describirse como localizada o generalizada; localizada cuando presen ta de 10 a 30% de sitios con sangrado, y generalizada cuando presenta más de 30% de sitios de sangrado.11
Severidad: la severidad de la inflamación en un sitio, diente, o toda la dentición se determina basándose en el índice gingival descrito por Löe13 y comprende:
Inflamación gingival leve: implica un área mínima con cambio de color y de textura del tejido.
Inflamación gingival moderada: implica un área brillante, enrojecida, edema con aumento de volumen y sangrado al sondeo.
Inflamación gingival severa: implica un área evidente de enrojecimiento y edema, con tendencia al sangrado al menor estímulo más que al sondeo.
No existe evidencia sólida para diferenciar la gingivitis leve, moderada y severa, por lo que las definiciones siguen siendo una cuestión de opinión profesional.
b. Gingivitis mediada por factores de riesgo locales y sistémicos. Aunque la biopelícula dental es el factor etiológico de esta enfermedad, las manifestaciones clínicas de la gingivitis varían según factores predisponentes y modificadore10 que pueden exacerbar los signos clínicos de la inflamación.
Factores predisponentes: se definen como cualquier agente o condición local que contribuye a la acumulación de biopelícula dental (anatomía dental, posición del diente, restauraciones) (Figura 3B).
Factores modificadores: se definen como cualquier agente o condición que altera la manera en la cual un individuo responde a la presencia de biopelícula subgingival (enfermedades sistémicas, tabaquismo, medicamentos).
c. Agrandamiento gingival influenciado por medicamentos. El agrandamiento gingival puede ser causado por medicamentos específicos como antiepilépticos (fenitoína, valproato de sodio), bloqueadores de canal de calcio (nifedipina, verapamilo, diltiazem, amlodipina, felodipina) e inmunorreguladores (ciclosporina), mismos que promueven mayor acumulación de biopelícula dental y una inflamación gingival más severa.
Para ser considerado un agrandamiento gingival inducido por medicamentos, el tamaño debe ser mayor de lo que normalmente se esperaría de una reacción inflamatoria en los tejidos gingivales; al igual que la gingivitis puede clasificarse por extensión y severidad (Figura 3C).
Extensión: se determina como agrandamiento gingival localizado cuando el agrandamiento se limita a la encía en relación con un solo diente o grupo de dientes; mientras que el agrandamiento gingival generalizado implica la encía de toda la boca.12
Severidad: la severidad del agrandamiento gingival se clasifica en:
- Leve: implica agrandamiento de la papila gingival.
- Moderado: implica agrandamiento de la papila gingival y la encía marginal.
- Severo: implica agrandamiento de la papila gingival, del margen gingival y la encía adherida.12
3. Enfermedades gingivales no inducidas por biopelícula dental
Las lesiones gingivales no inducidas por biopelícula dental con frecuencia son manifestaciones de condiciones sistémicas, pero también pueden presentarse por cambios patológicos limitados a los tejidos gingivales.14
La clasificación de enfermedades y condiciones no inducidas por biopelícula dental están basadas en su etiología e incluyen:
Trastornos genéticos o del desarrollo.
Infecciones específicas.
Condiciones y lesiones inflamatorias e nmunes.
Procesos reactivos.
Neoplasias.
Enfermedades endócrinas, nutricionales y metabólicas.
Lesiones traumáticas.
Pigmentación gingival.14
La Tabla 2 enlista estas enfermedades y condiciones no inducidas por biopelícula dental.
Tabla 2 Enfermedades y condiciones gingivales no inducidas por biopelícula dental.14
II. FORMAS DE PERIODONTITIS
La periodontitis se define como una enfermedad inflamatoria multifactorial, crónica, asociada con biopelículas dentales disbióticas. Sus características principales incluyen la pérdida de soporte de tejido periodontal, que se manifiesta a través de la pérdida de inserción clínica y la pérdida ósea alveolar evaluada radiográficamente, así como de la presencia de bolsas periodontales y sangrado gingival.15
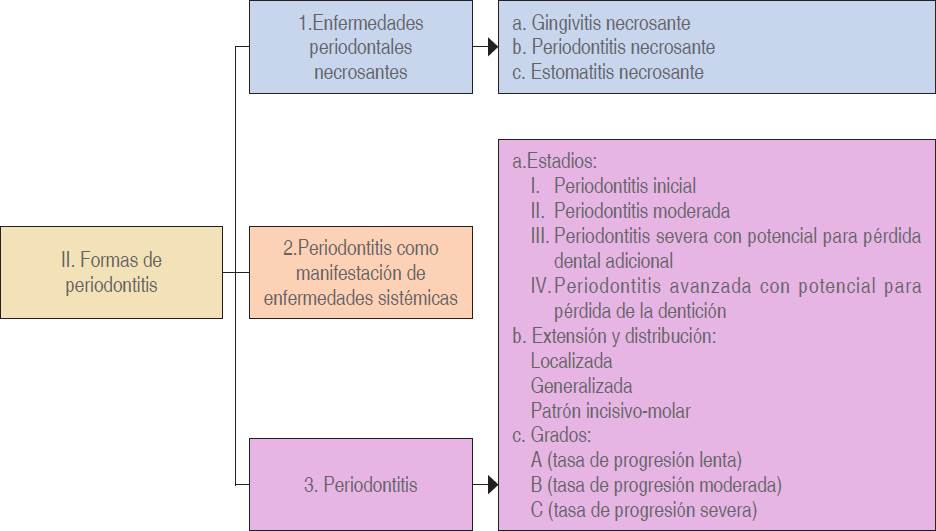
La nueva clasificación categoriza tres formas de periodontitis (Figura 4):
Enfermedades periodontales necrosantes.
Periodontitis como manifestación de enfermedades sistémicas.
Periodontitis.
1. Enfermedades periodontales necrosantes
En esta nueva clasificación se estableció que la gingivitis ulcerosa necrosante y la periodontitis ulcerosa necrosante deben denominarse conjuntamente como «enfermedades periodontales necrosantes». Estas enfermedades presentan tres características clínicas típicas: necrosis en las papilas interproximales, sangrado y dolor, también están asociadas a una menor resistencia sistémica a la infección bacteriana.16
Gingivitis necrosante. Es un proceso inflamatorio agudo de los tejidos gingivales caracterizado por la presencia de necrosis o úlcera de las papilas interdentales, sangrado gingival y dolor. Otros signos o síntomas asociados con esta condición pueden incluir halitosis, pseudomembrana, linfadenopatía regional, fiebre y sialorrea en niños.
Periodontitis necrosante. Es un proceso inflamatorio del periodonto caracterizado por la presencia de necrosis o úlcera de las papilas interdentales, sangrado gingival, dolor y rápida pérdida ósea. Otros signos o síntomas asociados con esta condición pueden incluir halitosis, formación de pseudomembrana, linfadenopatía y fiebre.
Estomatitis necrosante. Es una afección inflama toria grave del periodonto y la cavidad oral en la que la necrosis de los tejidos blandos se extiende más allá de la encía y puede producirse exposición ósea a través de la mucosa alveolar, con grandes áreas de osteítis y formación de secuestro óseo. Por lo general, se produce en pacientes comprometidos sistémicamente de forma severa.15,16
2. Periodontitis como manifestación de enfermedades sistémicas
Existen enfermedades y condiciones sistémicas que pueden afectar los tejidos periodontales, ya sea por:
Influir en el inicio o progresión de la periodontitis.
Afectar los tejidos de soporte periodontal, independientemente de la inflamación inducida por la biopelícula dental.
Las enfermedades y condiciones sistémicas que influyen en el inicio o progresión de la periodontitis incluyen:
Enfermedades y condiciones sistémicas raras que afectan el curso de la periodontitis como el síndrome de Papillon-Lefevre, deficiencia de adhesión de leucocitos o hipofosfatasia, las cuales tienen un gran impacto, ya que favorecen la aparición temprana de una periodontitis severa.
Enfermedades y condiciones sistémicas comunes que afectan el curso de la periodontitis, siendo la más representativa la diabetes mellitus. Todas ellas favorecen la presencia y severidad de la periodontitis; sin embargo, su efecto es variable en el inicio o progresión de la periodontitis.17
Las enfermedades y condiciones que afectan los tejidos de soporte periodontal sin presentar periodontitis se incluirán en la segunda parte del artículo.
La Tabla 3 enlista estas enfermedades y condiciones sistémicas que afectan el aparato de inserción periodontal e incluye los códigos de diagnóstico dados por la Clasificación Internacional de Enfermedades en su 10a edición (ICD-10).18
Tabla 3 Enfermedades y condiciones sistémicas que afectan el aparato de inserción periodontal.18
| Clasificación | Código ICD-10 | |
| 1. Trastornos sistémicos que tienen un gran impacto en la pérdida de tejido periodontal al influir en la inflamación periodontal | ||
| 1.1 | Trastornos genéticos | |
| 1.1.1 | Enfermedades asociadas a trastornos inmunológicos | |
| Síndrome de Down | Q90.9 | |
| Síndromes de deficiencia de adhesión de leucocitos | D72.0 | |
| Síndrome de Papillon-Lefèvre | Q82.8 | |
| Síndrome de Haim-Munk | Q82.8 | |
| Síndrome de Chédiak-Higashi | E70.3 | |
| Neutropenia severa Neutropenia congénita (síndrome de Kostmann) | D70.0 | |
| Neutropenia cíclica Enfermedades de inmunodeflciencia primaria | D70.4 | |
| Enfermedad granulomatosa crónica | D71.0 | |
| Síndromes de hiperinmunoglobulina E | D82.9 | |
| Síndrome de Cohen | Q87.8 | |
| 1.1.2 | Enfermedades que afectan la mucosa oral y el tejido gingival | |
| Epidermólisis bullosa | ||
| Epidermólisis bullosa distrófica | Q81.2 | |
| Síndrome de Kindler | Q81.8 | |
| Deficiencia de plasminógeno | D68.2 | |
| 1.1.3 | Enfermedades que afectan los tejidos conectivos | |
| Síndrome de Ehlers-Danlos (tipos IV, VIII) | Q79.6 | |
| Angioedema (deficiencia de inhibidor de C1) | D84.1 | |
| Lupus eritematoso sistémico | M32.9 | |
| 1.1.4 | Trastornos metabólicos y endócrinos | |
| Enfermedad de almacenamiento de glucógeno | E74.0 | |
| Enfermedad de Gaucher | E75.2 | |
| Hipofosfatasia | E83.30 | |
| Raquitismo hipofosfatémico | E83.31 | |
| Síndrome de Hajdu-Cheney | Q78.8 | |
| Diabetes mellitus | E10 (tipo 1), E11 (tipo 2) | |
| Obesidad | E66.9 | |
| Osteoporosis | M81.9 | |
| 1.2 | Enfermedades de inmunodeficiencia adquirida | |
| Neutropenia adquirida | D70.9 | |
| Infección por VIH | B24 | |
| 1.3 | Enfermedades inflamatorias | |
| Epidermólisis bullosa adquirida | L12.3 | |
| Enfermedad inflamatoria intestinal | K50, K51.9, K52.9 | |
| Artritis (artritis reumatoide, osteoartritis) | M05, M06, M15-M19 | |
| 2. Otros trastornos sistémicos que influyen en la patogenia de las enfermedades periodontales | ||
| Estrés emocional y depresión | F32.9 | |
| Tabaquismo (dependencia a la nicotina) | F17 | |
| Medicamentos | ||
| 3. Trastornos sistémicos que pueden provocar la pérdida de tejido periodontal independiente de la periodontitis | ||
| 3.1 | Neoplasias | |
| Enfermedades neoplásicas primarias del tejido periodontal | ||
| Cáncer de células escamosas orales | C03.0-1 | |
| Tumores odontogénicos | D48.0 | |
| Otras neoplasias primarias del tejido periodontal | C41.0 | |
| Neoplasias metastásicas secundarias del tejido periodontal | C06.8 | |
| 3.2 | Otros trastornos que pueden afectar el tejido periodontal | |
| Granulomatosis con poliangitis | M31.3 | |
| Histiocitosis de células de Langerhans | C96.6 | |
| Granulomas de células gigantes | K10.1 | |
| Hiperparatiroidismo | E21.0 | |
| Esclerosis sistémica (esclerodermia) | M34.9 | |
| Síndrome de Gorham-Stout | M89.5 | |
3. Periodontitis
La nueva clasificación categoriza a la periodontitis por estadios (I, II, III y IV), y grados de progresión (A, B, C) basado principalmente en la pérdida de inser ción y ósea.
Un caso de periodontitis puede definirse cuando:
La pérdida de nivel de inserción clínica interdental es detectable en dos o más dientes adyacentes o,
La pérdida de nivel de inserción clínica bucal es igual o mayor a tres milímetros con bolsas de más de 3 mm en dos o más dientes.19
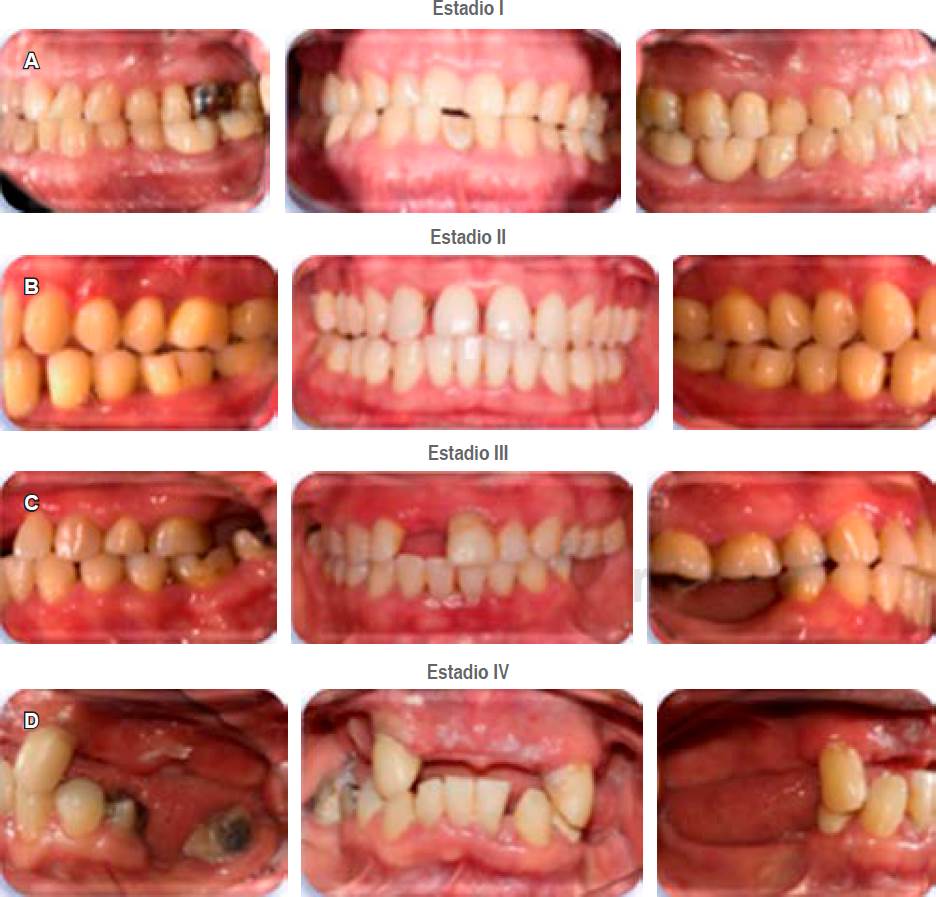
a. Estadios. Los diferentes estadios se basan en la severidad, complejidad, extensión y distribución de la enfermedad. El estadio I representa a la periodontitis inicial; el estadio II a la periodontitis moderada; el estadio III a la periodontitis severa con potencial para pérdida dental adicional; y el estadio IV a la periodontitis avanzada con potencial para pérdida de la dentición.19
Los estadios y grados de progresión deben establecerse en cada caso, utilizando la historia clínica, datos clínicos periodontales e imágenes radiográficas.
La severidad se determina por tres elementos:
La pérdida de inserción clínica interdental debe tomarse en el sitio más afectado. Se evalúa la pérdida ósea radiográfica por el porcentaje de pérdida del soporte óseo que presenta la raíz y la pérdida dentaria por la cantidad de dientes perdidos atribuibles a la periodontitis.
La complejidad tiene como objetivo controlar la enfermedad actual y el manejo de la función y la estética; se determina por los factores locales presentes como: profundidad al sondeo, tipo de pérdida ósea (horizontal o vertical), grado de involucración de furcación, defectos del reborde, así como la necesidad de una rehabilitación compleja debido a disfunción masticatoria, trauma oclusal secundario, colapso de mordida y la cantidad de dientes remanentes.
b. Extensión y distribución. Se considera dentro de la extensión de la periodontitis a la cantidad de tejido destruido y dañado atribuible. Se determina a partir de los dientes afectados periodontalmente como: localizada cuando presenta menos de 30% de los dientes involucrados, y generalizada cuando presenta más de 30%. Se le asigna una distribu ción molar/incisivo cuando se ven afectados el primer molar y los incisivos.19
En la Tabla 4 se muestran los parámetros a tomar en consideración para asignar cada uno de los estadios y la Figura 5 ejemplifica casos clínicos para cada estadio.
Tabla 4 Estadios de periodontitis.19
|
Estadio I Periodontitis inicial |
EstadioII Periodontitis moderada |
Estadio III Periodontitis severacon potencial para pérdida dental adicional |
Estadio IV Periodontitis avanzada con potencial para pérdida de la dentición |
||
| Severidad | PIC interdental en el sitio de mayor pérdida | 1 a 2 mm | 3 a 4 mm | Igual o mayor 5 mm | Igual o mayor 5 mm |
| Pérdida ósea radiográfica | Afecta menos de 15% del tercio coronal de la raíz | Afecta de 15 a 33% del tercio coronal de la raíz | Extendiéndose a la mitad o al tercio apical de la raíz | Extendiéndose a la mitad o al tercio apical de la raíz | |
| Pérdida dentaria | Sin pérdida dentaria por periodontitis | Sin pérdida dentaria por periodontitis | Pérdida dentaria por periodontitis menor o igual a 4 dientes | Pérdida dentaria por periodontitis igual o mayor a 5 dientes | |
| Complejidad | Local |
Profundidades al sondeo menores o iguales a 4 mm La mayoría con pérdida ósea horizontal |
Profundidades al sondeo iguales o mayores a 5 mm La mayoría con pérdida ósea horizontal |
Además de la complejidad del estadio II: Profundidades al sondeo mayor o igual a 6 mm Pérdida ósea vertical mayor o igual a 3 mm Involucración de furcación clase II o III Defecto moderado del reborde |
Además de la complejidad del estadio III: Necesidad de rehabilitación compleja debido a: - Disfunción masticatoria - Trauma oclusal secundario (movilidad dentaria grado 2 o mayor) Defecto severo del reborde Colapso de la mordida, migración, vestibularización Menos de 20 dientes remanentes (10 con antagonista) |
| Extensión y distribución | Agregar al estadio como un descriptor | Para cada estadio, describir la extensión como localizada (< 30% de los dientes involucrados), generalizada (> 30% de los dientes involucrados), o patrón molar/incisivo | |||
PIC = pérdida de inserción clínica.
El estadio debe determinarse principalmente usando la pérdida de inserción clínica (PIC); si no está disponible, entonces se debe utilizar la pérdida ósea radiográfica; si ello no está disponible, se puede utilizar la pérdida dentaria atribuible a periodontitis.19
En algunos casos pueden estar presentes sólo algunos factores de complejidad, un solo factor de complejidad presente es suficiente para que cambie el diagnóstico a un estadio más alto.19 Ejemplos de esto son:
La involucración de furcación grado II o III, puede cambiar de un estadio bajo a uno más alto sin importar la pérdida del nivel de inserción clínica.
Movilidad dentaria grado 2 o mayor, con o sin colapso de mordida posterior, indicaría un diagnóstico de estadio IV.
Si el o los factores que cambiaron el estadio fueron eliminados por el tratamiento, no debe retroceder a uno menor, ya que el factor de complejidad del estadio original siempre debe considerarse durante el manejo de la fase de mantenimiento.19
Se debe señalar que estas definiciones son una guía que debe aplicarse con un juicio clínico sólido para llegar al diagnóstico adecuado.19
c. Grados. El grado es un indicador de la velocidad o tasa de progresión de la periodontitis. Se categoriza en un grado de progresión lenta (A), moderada (B) y rápida (C). Para asignar el grado, el criterio principal puede ser obtenido a través de:
Evidencia directa de progresión: los datos archivados a través del tiempo en radiografías que muestran la pérdida ósea o de la inserción clínica del paciente.
Evidencia indirecta de progresión: al carecer de datos previos de la pérdida ósea radiográfica o de inserción clínica, se puede determinar el grado por el porcentaje de pérdida ósea presente en el diente más afectado dividida entre la edad del paciente. El grado A corresponde cuando el resultado es menor de 0.25, el grado B abarca de 0.25 a 1.0, y el grado C corresponde a más de 1.0 (Figura 6).19
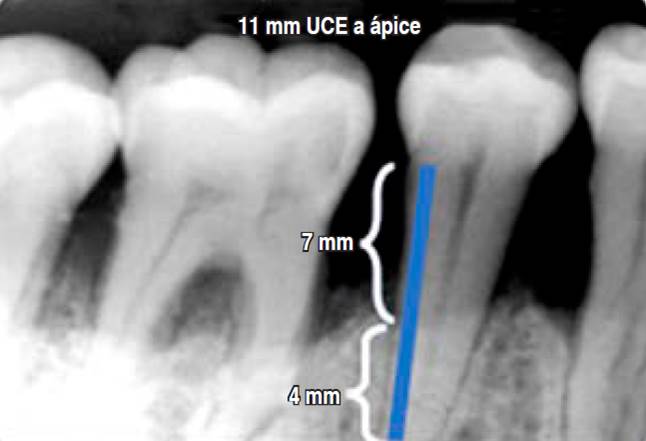
Figura 6 Obtención de evidencia indirecta de progresión en el diente 45 más afectado. Se mide la longitud radicular de la unión cemento esmalte (UCE) al ápice = 11 mm; posteriormente se mide de la UCE a la cresta ósea = 7 mm. Utilizando una regla de tres (7 × 100/11) se determina que este diente tiene 63% de pérdida ósea. Para la obtención del grado de progresión: 63% de pérdida ósea es dividido por la edad del paciente (50 años), lo que da como resultado 1.26 que corresponde a una tasa de progresión rápida, grado C.
La evidencia indirecta de progresión también puede determinarse por la respuesta de los tejidos a la presencia de biopelícula dental, pudiendo ser ésta: con bajos niveles de destrucción, o una destrucción acordecon losdepósitos de biopelícula dental presentes, o con gran destrucción y falta de respuesta esperada a las terapias periodontales estándares para su control.
Los modificadores de grado corresponden a los factores de riesgo de tabaquismo o diabetes presentes en el individuo, agravando el grado según la cantidad de cigarrillos fumados durante el día, o los niveles de hemoglobina glicosilada HbA1c en diabéticos.19
En la Tabla 5 se muestran los parámetros a tomar en consideración para asignar los grados y la Figura 7 ejemplifica casos clínicos para cada grado.
Tabla 5 Velocidad o tasa de progresión de la periodontitis.19
| Grado de periodontitis | A Tasa de progresión lenta | B Tasa de progresión moderada | C Tasa de progresión rápida | ||
| Criterio principal | Evidencia directa de progresión | Datos longitudinales (pérdida ósea radiográfica o PIC) | Sin evidencia de pérdida en más de 5 años | Pérdida ósea menor de 2 mm en más de 5 años | Pérdida ósea igual o mayor a 2 mm en más de 5 años |
| Evidencia indirecta de progresión | % de pérdida ósea/años | Menor 0.25 | 0.25 a 1.0 | Mayor 1.0 | |
| Tipo de fenotipo | Gran cantidad de depósitos de biopelícula con bajos niveles de destrucción | Destrucción acorde con los depósitos de biopelícula | La destrucción excede las expectativas esperadas para los depósitos de biopelícula; patrones clínicos específicos que sugieren períodos de progresión rápida o enfermedad de inicio temprano (ejemplo, patrón molar/incisivo, falta de respuesta esperada a las terapias estándar de control bacteriano) | ||
| Modificadores de grado | Factores de riesgo | Tabaquismo | No fumador | Fumador Menos de 10 cigarrillos al día | Fumador Igual o más 10 cigarrillos al día |
| Diabetes | Normoglucémicos o sin diagnóstico de diabetes | HbA1c (hemoglobina glucosilada) Menos 7.0% en pacientes con diabetes | HbA1c (hemoglobina glucosilada) Igual o más 7.0% en pacientes con diabetes | ||
| Impacto en la periodontitis como riesgo sistémico | Inflamación | Alta sensibilidad a la proteína C reactiva | Menor a 1 mg/L | 1 a 3 mg/L | Mayor a 3 mg/L |
| Biomarcadores | Indicadores de PIC o pérdida ósea | Saliva, fluido gingival crevicular, suero sanguíneo | ? | ? | ? |
PIC = pérdida de inserción clínica.
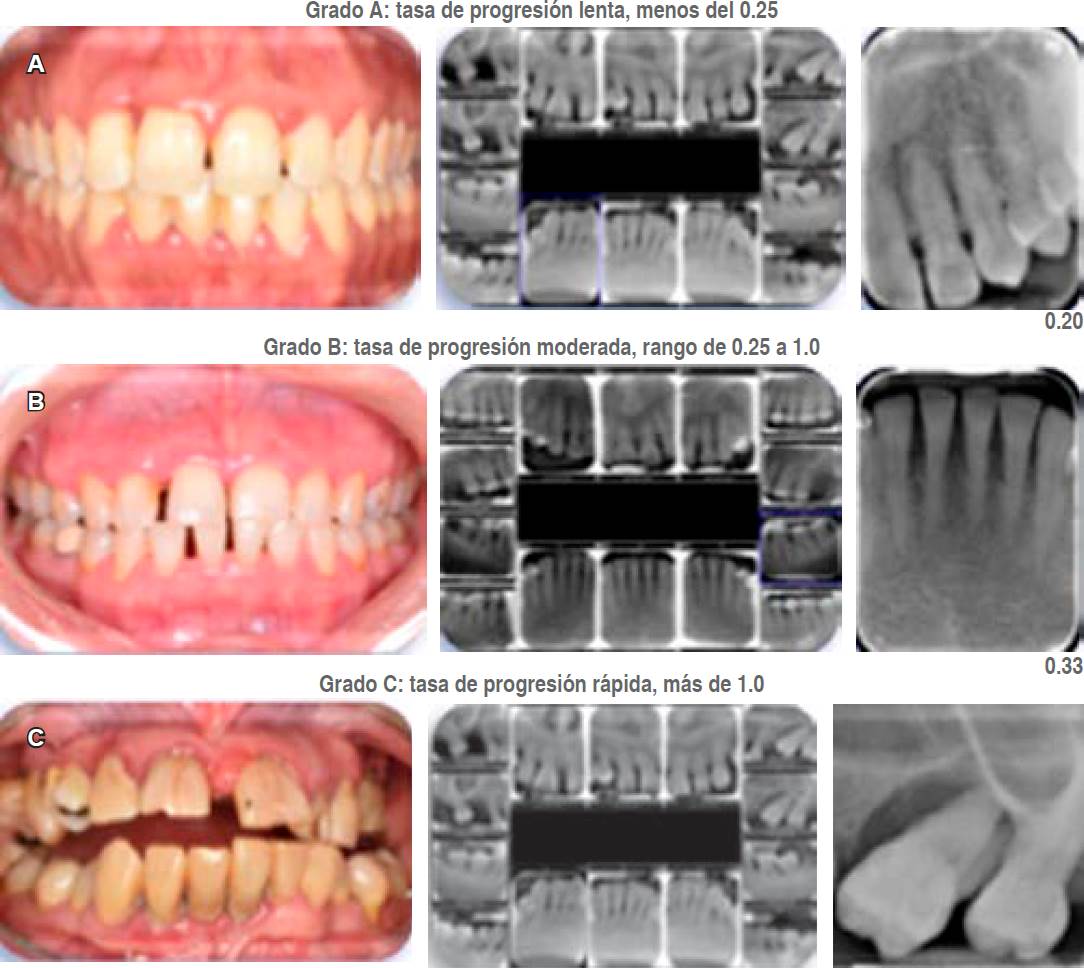
Figura 7 Casos clínicos. A) Grado A con una velocidad o tasa progresión lenta. B) Grado B con una velocidad o tasa progresión moderada. C) Grado C con una velocidad o tasa progresión rápida.
Los clínicos deben asumir primero el grado B de la periodontitis y buscar evidencia específica para el cambio hacia el grado A o al C si está disponible. Una vez que se ha establecido el grado, puede ser modificado con base en la presencia de factores de riesgo.19
Los valores de la proteína C reactiva (PCR) representan la inflamación sistémica del paciente, la cual puede estar influenciada en parte por la periodontitis, pero también puede ser una carga inflamatoria por otras causas que requieren determinarse en colaboración con el médico del paciente. Está previsto que en el futuro será posible integrar la información de biomarcadores salivales, del fluido gingival crevicular y del suero sanguíneo al grado de periodontitis.19
CONCLUSIÓN
En este primer artículo, se presentaron las principales definiciones y parámetros de salud periodontal, enfermedades y condiciones gingivales, así como las formas de periodontitis.
La definición de la salud periodontal en diferentes situaciones, la gingivitis según su severidad y extensión, así como la periodontitis por estadios y grados, busca facilitar al clínico el diagnóstico, así como la toma de decisiones en cuanto al pronóstico y tratamiento que puede otorgar en cada caso específico.
Para profundizar en la nueva clasificación, el lector deberá apoyarse en los artículos publicados por la Academia Americana de Periodontología y la Federación Europea de Periodontología.











 nova página do texto(beta)
nova página do texto(beta)