Introducción
La leucoencefalopatía multifocal progresiva (LMP) es una infección oportunista del sistema nervioso central ocasionada por el virus JC.1,2 Esta patología fue descrita por primera vez en 1958 por Astrom, et. al.3 y, posteriormente, se asoció al virus JC (VJC), que fue aislado por primera vez del cerebro de un paciente con linfoma de Hodgkin en 19714,5 y adquiere su nombre por las iniciales de dicho paciente (John Cunningham).
Es un virus pequeño, de aproximadamente 45 nm, no envuelto, formado por 5 kb de ADN de doble cadena1,(2 que pertenece a la familia de los Polyomaviridae.6 Se estima que entre el 10 al 20% de los niños y 50 a 90% de los adultos son portadores asintomáticos de este virus, el cual se contrae durante la infancia sin repercusiones clínicas.1-3 Anualmente, 3% de la población seronegativa adquiere la infección.1,7 A pesar de que el modo de transmisión no está del todo dilucidado, se cree puede ser vía fecal-oral o urinaria-oral, transplacentaria, sexual o por trasplante de órganos sólidos.8 Las amígdalas palatinas y el tejido orofaríngeo pueden fungir como el sitio inicial de infección.1 Desde el sitio de primo infección, el VJC migra por vía hematógena hacia tejidos secundarios, tales como las células epiteliales de los riñones, médula ósea, bazo y linfocitos, en donde se mantiene de forma latente.1,2 Se ha detectado excreción urinaria en 27% de adultos asintomáticos.1,9
Una vez instaurada la primo infección, en los huéspedes inmunocompetentes, el virus permanece en su morfología arquetipo, la cual tiene un bloqueo en la región no codificante del centro de control, limitando su replicación, y permitiendo su comportamiento latente sin ocasionar manifestaciones clínicas.1,8 Además, el virus arquetipo no es afín al sistema nervioso central, por lo que no se replica de forma eficiente en tejido nervioso. La versión patogénica del virus, o prototipo, se forma mediante duplicaciones o deleciones que revierten el bloqueo de la región codificante del centro de control, permitiendo la replicación continua del virus, lo cual le brinda afinidad al tejido nervioso siendo capaz de infectar las células de glía. El requisito para que el VJC cambie a su morfología prototipo es la inmunosupresión profunda, particularmente la inmunidad celular. Los linfocitos T citotóxicos CD 8, regulados por los CD 4, se encargan de mantener el virus en su morfología arquetipo.10 Por tal razón, en patologías condicionantes de inmunosupresión, como VIH, neoplasias hematológicas, tratamientos inmunosupresores o quimioterapéuticos, el virus se desarrolla de forma paralela la LMP. 2,11
Presentación del caso
Hombre de 57 años con diagnóstico de VIH desde hace 8 años; estuvo con tratamiento antirretroviral durante 4 años y, posteriormente lo suspendió. Tres semanas antes de llegar con nosotros, reinició tratamiento antirretroviral. Este caso presenta datos diagnósticos y terapéuticos importantes de LMP secundaria al síndrome de reconstitución inmunológica y con afectación cerebelosa aislada, escenario que solo se encuentra en el 10% de todos los casos. Imagen 1. Resonancia magnética de encéfalo hipointensas en secuencia T1 sin reforzamiento en la secuencia T1 poscontraste.
El paciente fue diagnosticado con VIH en 2001; el mecanismo de contagio fue por relaciones sexuales heterosexuales, negó sexo con hombres. Un año después del diagnóstico, inició tratamiento con ritonavir, atazanavir y emtricitabina/ tenofovir durante 4 años, el cual suspendió luego de un año.
Acudió a consulta externa por mareo e incoordinación, torpeza en extremidad superior derecha; disartria, disfagia, mal manejo de secreciones y dificultad para la marcha de 2 semanas de evolución. Dentro del interrogatorio al paciente y a su esposa, únicamente destacaron que tres meses previos a la valoración, regresó a consulta con el infectólogo quien inició nuevamente tratamiento con tenofovir/emtricitabina, doluteglavir, trimetoprim con sulfametoxazol y fluconazol. A la exploración neurológica presentaba disartria escandida, nistagmo torsional que predominaba con la mirada exterma izquierda, asimetría del velo del paladar y disminución del reflejo nauseoso izquierdo. Hipotonía e hipotrofia simétrica de las 4 extremidades. Fuerza 5/5 proximal y distal de miembros superiores e inferiores; reflejos de estiramiento muscular tres cruces, pendulares. Respuesta plantar flexora bilateral. Dismetría y disdiadococinesia bilateral de las 4 extremidades, con predominio en hemicuerpo izquierdo. Signo de Stewart Holmes y Andrew-Thomas presentes. Marcha atáxica. Signos meníngeos no presentes.
Se realizó el diagnosticó de síndrome cerebeloso hemisférico bilateral de predominio izquierdo y se decidió internamiento para abordaje diagnóstico y terapéutico.
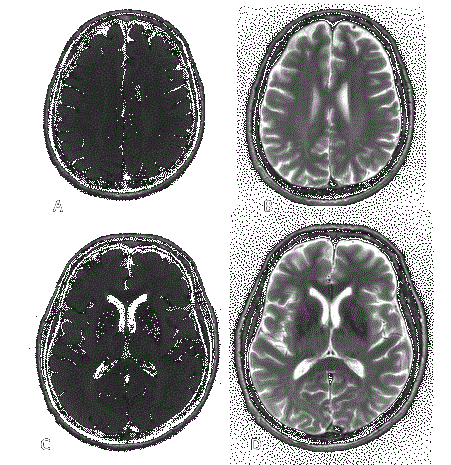
Realizamos resonancia magnética de encéfalo con medio de contraste (gadolinio) documentando cambios en la intensidad de señal en secuencias T2 y FLAIR, infratentoriales, hacia los pedúnculos cerebelosos; lesión nodular derecha con restricción en difusión/ADC (Imagen 1). La lesión cerebelosa izquierda fue la de mayor tamaño (Imagen 2); ninguna de las lesiones presentó reforzamiento con el paso de medio de contraste y, a pesar de la extensión de las lesiones, no se documentó efecto de masa sobre las estructuras adyacentes. Estos hallazgos suguirierón leucoencefalopatía multifocal progresiva.
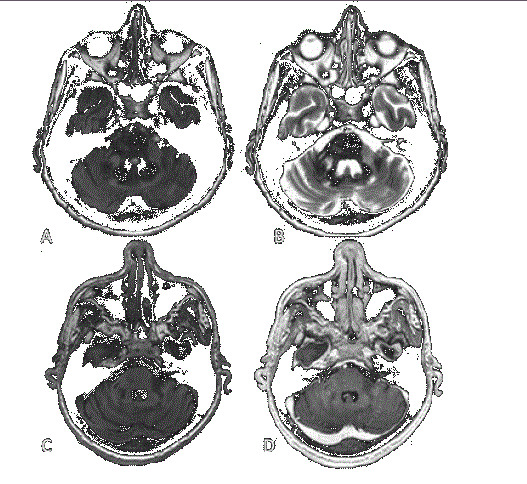
Imagen 1A y B . Muestran lesiones hiperintensas en secuencias FLAIR y T2, sin restricción a la difusión (no se muestra DWI) ni efecto de masa; C y D. Lesiones
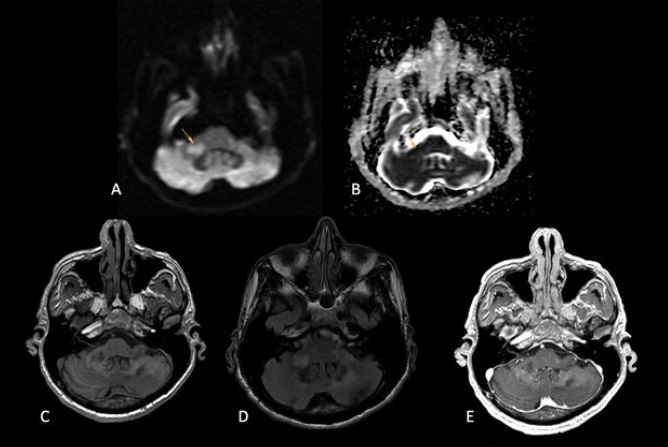
Imagen 2 LMP con afectación infratentorial. Involucro a los pedúnculos cerebelosos. A y B. La lesión (flecha) muestra restricción a la difusión. C. Hipointensidad en T1, D. Hiperintensidad en FLAIR. Destaca que ninguna de las imágenes presenta efecto de masa. E. T1 poscontraste sin reforzamiento.
Dentro del abordaje diagnóstico se hizo punción lumbar, solicitando panel de meningitis el cual fue negativo para virus y bacterias. Citoquimica con leucocitos 1, eritrocitos 0, glucosa 73 mg/dl, proteínas 49.4. Cultivos y tinta china negativos; antígeno para criptococo negativo; IgG e IgM para toxoplasma negativos. VIH-1 positivo; solicitamos pruebas de suero obteniendo un conteo de leucocitos totales: 5092, linfocitos T CD 3+ absolutos: 1690.6, linfocitos cooperadores CD+ CD 4+ absolutos 174; logaritmo copias/ml: 2.28.
Se decidió realizar biopsia diagnóstica abierta. Se definieron como blancos terapéuticos (target points) dos sitios de la lesión que mostraban mayor captación de contraste en la resonancia magnética de cortes finos (1.2 mm) con secuencia SPGR. Dicha lesión estaba ubicada en la sustancia blanca adyacente al flóculo y al lóbulo biventral de lado izquierdo. El punto de entrada (entry point) y la trayectoria hacia los targets se trazaron evitando estructuras vasculares arteriales o venosas, surcos importantes y el cuarto ventrículo.
Se realizó una incisión lineal suboccipital paramedial de 7 cm y una minicraneotomía de 3.5 x 3 cm. Se envió muestra de duramadre para análisis histopatológico. Se descendió la aguja de biopsia adaptada para neuronavegación y se tomaron muestras para ambos targets para un total de 24 muestras. Enviamos la primera muestra de cada target para estudio transoperatorio por congelación, el cual reportó tejido cerebral con proliferación astrocítica atípica y hemorragia reciente, confirmándose el envío de la muestra sospechosa, ya que no se documentó la presencia de tejido cerebeloso normal. La segunda muestra de cada target fue enviada para cultivo de tejido. El resto de las muestras fueron enviadas a estudio histopatológico definitivo el cual demostró en la tinción hematoxilina-eosina, fragmentos de tejido cerebeloso con mangüitos perivasculares, abundantes macrófagos y astrocitos reactivos. Las tinciones especiales de Luxol Fast Blue y PAS fueron positivas en las áreas de desmielinización, mientras que la tinción de Ziehl Nielsen y Grocott fueron negativas. La inmunohistoquímica documentó macrófagos CD 68 positivos y astrocitos reactivos GFAP positivos IDH1 negativos. La duramadre analizada mostró engrosamiento y datos de inflamación crónica mínima. El reporte final concluyó que dichos hallazgos son sugestivos de leucoencefalopatía multifocal progresiva.
Realizamos una segunda punción lumbar 6 días después de la inicial en busca de Epstein Barr y virus JC, encontrando lo siguiente: EBV <200; JCV por PCR: 17 copias/ ml; adenosin deaminasa 1.64; Micobacterias: negativo. En este momento se inició tratamiento con dexametasona 8 mg cada 8 horas durante tres días; posteriormente, el paciente presentó evolución favorable por lo que se realizó el cálculo equivalente de corticosteroides para iniciar prednisona a 1 mg por kilogramo de peso. El paciente regresó con nosotros tres meses después de haber terminado la terapia de desescalamiento de esteroides presentando notable mejoría del síndrome cerebeloso.
Discusión
El primer caso descrito de LMP fue en un paciente con linfoma de Hodgkin en 1970, y los primeros casos identificados de esta enfermedad se dieron en pacientes con neoplasias hematológicas, siendo la LMP considerada como poco frecuente.6 En 1980, con el aumento de casos de VIH, la LMP dejó de ser una enfermedad poco común, aumentando significativamente su incidencia; en la actualidad, se estima que 5% de los pacientes con VIH padece LMP, 12 causando entre 3 a 5% de las muertes.6 Anteriormente, 80% de los casos de LMP se reportaban en pacientes con VIH, sin embargo, han incrementado los casos secundarios a otras causas, como neoplasias sólidas y hematológicas, enfermedades autoinmunes, tratamiento con anticuerpos monoclonales como natalizumab, efalizumab, rituximab,5,13 pacientes postrasplantados, entre otros.11 Actualmente, las neoplasias son la principal causa de LMP, ocasionando del 42 al 61% de los casos, mientras que entre el 16 al 31% se da en pacientes con VIH1,14-16
Independientemente de la causa de la reactivación, en los pacientes inmunosuprimidos, el VJC en el sistema nervioso central causa infección lítica de los oligodendrocitos, lo que conlleva a desmielinización, disfunción y apoptosis de las neuronas.8 De esta manera, se forman varias áreas de desmielinización, las cuales se expanden progresivamente hasta converger y formar lesiones de mayor tamaño que pueden ir desde milímetros hasta varios centímetros, con cuerpos de inclusión oligodendrogliales a nivel nuclear y astrocitos atípicos, formando así la triada patológica, descrita por Astrom.2,3,17 A pesar de que el VJC infecta con mayor predominio a los oligodendrocitos, se ha reportado infección de astrocitos, células granulares y parénquima renal, causando neuronitis granular cerebelosa, neuropatías, encefalitis y nefropatía.1,3 Probablemente, esta variación se deba a distintas mutaciones que se han desarrollado con el VJC y que generan tropismo hacia ciertos tejidos de forma selectiva.18,19
Las manifestaciones clínicas suelen ser heterogéneas, dependiendo del sitio anatómico del sistema nervioso central en el que se presentan las lesiones, sin embargo; tienen carácter progresivo. Dentro de las características clínicas que se presentan con mayor frecuencia están: el síndrome piramidal, alteraciones de la marcha, trastornos visuales y alteraciones del habla, observadas principalmente en pacientes con LMP por VIH.1,20 Del 33 al 50% de los pacientes presentan alteraciones cognitivas y conductuales. Con menor frecuencia pueden existir convulsiones, cefalea, diplopía o discinesias. Considerando que las manifestaciones clínicas son muy heterogéneas y que el VJC puede estar presente en portadores asintomáticos, el diagnóstico requiere evidencia clínica, virológica e imagenológica de manera simultánea. Esta inclusión de criterios permite clasificar a la enfermedad como definitiva, probable o posible en miras del diagnóstico.8 El diagnóstico definitivo es histopatológico, recordando la triada de desmielinización, astrocitos atípicos y cuerpos de inclusión nucleares en los oligodendrocitos, sin embargo, la biopsia cerebral se reserva para casos en el que no existe certeza diagnóstica.2,3
Por lo tanto, el diagnóstico se integra ante la presencia de un cuadro clínico sugestivo, y/o lesiones compatibles por imagen, aunados al aislamiento del VJC en líquido cefalorraquídeo (Tabla 1).8
Tabla 1 Diagnóstico de LMP. Berger 2013 17
| Diagnóstico de LMP | |||
| Cuadro clínico compatible | Hallazgos sugestivos por neuroimágen | PCR para VJC en LCR | |
| Definitivo | + | + | + |
| Probable | + | - | + |
| Posible | + | + | - |
| - | - | + |
Los estudios de neuroimágen se consideran la herramienta de mayor importancia en el diagnóstico y se recomiendan como tamizaje en pacientes con alto riesgo de desarrollar LMP. 1 Las imágenes típicas se caracterizan por lesiones en la sustancia blanca, subcorticales, de tamaño y localización variable, generalmente multifocales, con predilección frontal y parietooccipital, aunque pueden ocupar virtualmente cualquier área del sistema nervioso central. Se ha reportado involucro de la fosa posterior, especialmente, cerebelo y pedúnculos cerebrales medios (Imagen 3).21 Hay algunas variaciones en las características de las lesiones dependiendo de la causa desencadenante de la LMP. Por medio de tomografía se pueden observar lesiones hipodensas, generalmente sin realce al medio de contraste, (únicamente realzan del 5-10% de los casos).22 La resonancia magnética muestra lesiones hipointensas en T1 e hiperintensas en T2 y FLAIR; quince por ciento de los pacientes con VIH y 40% de los pacientes con LMP por uso de natalizumab presentan realce con gadolinio.23 En los casos secundarios al uso de natalizumab, las lesiones pueden ser únicas. Se han identificado dos patrones inflamatorios; 1) el asociado a síndrome inflamatorio de reconstitución inmunológica (SRI), generalmente fulminante, 2) el asociado a inmunoreacción anti-VJC, el cual confiere buen pronóstico. En pacientes con SRI, las lesiones pueden tornarse edematosas, provocando efecto de masa, con realce al medio de contraste por tomografía y resonancia magnética.24 Dentro de los exámenes de laboratorio, el análisis de líquido cefalorraquídeo para documentar la presencia de VJC por medio de la reacción en cadena de la polimerasa (PCR), siendo este el estudio más importante, ya que confiere una sensibilidad >95% y una especificidad >97%.25 Dado que los portadores asintomáticos de VJC pueden presentar viremias espontáneas, cualquier contaminación del LCR con sangre puede arrojar falsos positivos. Además, un resultado negativo para VJC por PCR no descarta la enfermedad. Esto último cobra especial importancia en pacientes con VIH en tratamiento antirretroviral combinada de alta efectividad (HAART por sus siglas en inglés), ya que al aumentar la cuenta de CD 4, disminuye la carga viral de VJC, lo cual puede dificultar su aislamiento en LCR. En pacientes que desarrollan SRI, es un reto aún más importante, pues además de la dificultad en la identificación virológica, el patrón clásico en imagen presenta algunos cambios ya mencionados.26
Diagnóstico diferencial
Radiológicamente, las imágenes pueden asemejarse a pacientes con síndrome de encefalopatía posterior reversible (PRES), encefalomielitis diseminada aguda (EDAM), gliomas de bajo grado y lesiones de sustancia blanca posterior a radioterapia. Clínicamente, los dos diagnósticos diferenciales más importantes son la encefalopatía por VIH y el linfoma primario del sistema nervioso central. En este último, las lesiones características de la LMP suelen distribuirse en la sustancia blanca de forma asimétrica, bien delimitadas y asociadas con trastornos neurológicos focales, mientras que las lesiones que caracterizan la encefalopatía por VIH tienden a ser simétricas, mal delimitadas y periventriculares. Suelen dar trastornos cognitivos, más que déficits neurológicos focales.
Las lesiones que se observan en los pacientes con linfoma primario del sistema nervioso central son similares a aquellas de la LMP, sin embargo, en los pacientes con linfoma del SNC, las hiperintensidades suelen tener afectación cortical, edema leve a moderado y reforzamiento difuso con contraste. En escenarios en donde el paciente no es portador de infección por VIH, los diagnósticos diferenciales incluyen: infarto cerebral de tipo isquémico, tumores cerebrales, esclerosis múltiple, vasculitis primaria del sistema nervioso central y síndrome de encefalopatía posterior reversible.
En general, el pronóstico ha mejorado debido a los estudios diagnósticos, la identificación temprana y, en los pacientes con VIH, al tratamiento HAART. Sin embargo; continúa siendo una entidad con alta morbi-mortalidad. En cuanto al manejo, no existe ningún medicamento profiláctico ni terapéutico específico. Se han probado algunos fármacos, como: cidofovir, citarabina, ganciclovir, leflunomida, topotecan, interferón alfa, maraviroc, mefloquina, citalopram, mirtazapina, risperidona, pero no han mostrado beneficios significativos.11,27 Ante la ausencia de un tratamiento específico el manejo se basa en la restauración del sistema inmune, recordando que al restablecer la inmunidad celular se logra disminuir la carga viral, y por lo tanto, sus manifestaciones.
En pacientes con neoplasias hematológicas, la restitución inmunológica no es una alternativa viable, por lo que se síntomas neurológicos nuevos o exacerbación de síntomas previos, y una vez que tengan el antecedente de haber empezado el tratamiento antirretroviral dentro un periodo de tiempo que abarca desde 2 semanas hasta 4 meses.28Es importante destacar que, en cuanto al pronóstico, la LMP por SRI se asocia a un mayor número de lesiones radiológicas, disminución en la sobrevida y aumento en la mortalidad, en comparación con otras etiologías.29 En este grupo de pacientes, el tratamiento se basa en el uso de corticosteroides a pesar de que no existen hasta este momento ensayos clínicos aleatorizados que demuestren su efectividad. Se necesitan estudios para dilucidar nuevas estrategias terapéuticas para mejorar el pronóstico de la LMP, sin embargo; con los avances en el seguimiento y diagnóstico, así como las maniobras para restablecer el sistema inmune dependiendo de la etiología, se ha alcanzado un progreso importante; no obstante, aún hay mucho por hacer, especialmente en el contexto de VIH y LMP por SRI.
Conclusiones
La leucoencefalopatía multifocal progresiva puede aparecer, tanto en pacientes inmunosuprimidos, como por el síndrome de reconstitución inmunológica. Lo complejo en estas circunstancias es que en los pacientes que presentan LMP por inmunosupresión, el tratamiento indicado son los antirretrovirales, sin embargo, cuando la LMP forma parte del espectro del síndrome de reconstitución inmunológica, está indicado el uso de corticoesteroides.
En este caso clínico, la causa de leucoencefalopatía multifocal fue secundaria al inicio del tratamiento antirretroviral, la respuesta a esteroides fue excelente, y el paciente continuó su tratamiento sin complicaciones.











 nueva página del texto (beta)
nueva página del texto (beta)