Introducción
Los linfomas son definidos por el NIH (National Cancer Institute) como neoplasias originadas en el sistema inmune1, estas se caracterizan por presentar proliferación neoplásica celular proveniente de órganos y tejidos linfoides. Los tipos principales de linfoma son conocidos como linfoma Hodgkin y no Hodgkin, siendo el linfoma no Hodgkin una de las enfermedades definitorias de sida como etapa final de la infección por el virus de la inmunodeficiencia humana (VIH) y la segunda neoplasia más asociada a esta afección después del sarcoma de Kaposi2.
La incidencia del linfoma no Hodgkin en los pacientes con VIH es aproximadamente 60 a 200 veces mayor que en la población general, y se estima que en torno al 95% de las neoplasias de este tipo son derivadas de células B3. El estudio realizado por Fink et al.4 en población latinoamericana incluyó 428 pacientes con diagnóstico de VIH y cáncer, de los cuales el 82% eran enfermedades definitorias de sida y entre ellas el linfoma no Hodgkin, en su mayoría de alto grado, ocupaba el segundo lugar con el 22% de los casos. El tratamiento del linfoma en población que vive con el VIH se basa en el uso de terapia antirretroviral asociada a poliquimioterapia. El uso concomitante de la terapia antirretroviral no solo mejora el estado inmunitario de los pacientes, sino que también disminuye la gravedad de la presentación del linfoma, aumenta la supervivencia y permite la administración de quimioterapias con regímenes más intensos sin que esto suponga un aumento en el riesgo de desarrollo de enfermedades oportunistas en los pacientes5.
Caso clínico
Mujer de 28 años con antecedente de infección por VIH diagnosticada hace 4 años en un cribado preparto, en manejo extrainstitucional con estado inmunovirológico desconocido y poco adherente al tratamiento, quien consulta por un cuadro clínico de 8 días de evolución consistente en presencia de edema bipalpebral blando asociado a proptosis ocular, ojo rojo, visión borrosa y cefalea bilateral. El examen oftalmológico de ingreso muestra una agudeza visual mejor corregida en el ojo derecho de 20/50 y en el ojo izquierdo de 20/50, movimientos extraoculares con restricción de dos cruces para la supraducción y una cruz para la abducción y la infraducción, ambos párpados con marcado abotagamiento, exoftalmometría base 100 mm, ojo derecho 24 mm y ojo izquierdo 25 mm. A la biomicroscopía en lámpara de hendidura se evidencia hiperemia superficial generalizada asociada a quemosis conjuntival en el cuadrante inferior y temporal del ojo derecho (Fig. 1 A), presión intraocular con tonómetro de Goldmann de 18 mmHg bilateral y fondo de ojo sin alteraciones.
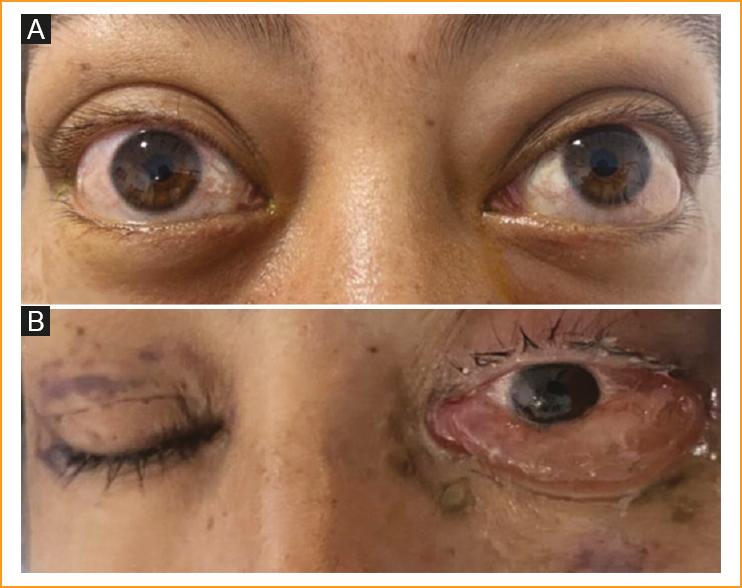
Figura 1 A: fotografía de frente del tercio medio de la cara de la paciente al ingreso hospitalario con evidencia de hiperemia superficial, proptosis y leve quemosis de predominio temporal e inferior. B: fotografía de frente del tercio medio de la cara de la paciente posterior a realización de biopsia orbitaria, el ojo izquierdo presenta importante quemosis conjuntival inferior la cual protruye a través de la hendidura palpebral impidiendo el cierre de la misma.
Inicialmente se consideró que la paciente podría estar cursando con un cuadro de orbitopatía tiroidea en ausencia de patología tiroidea, pero teniendo en cuenta la instauración abrupta del cuadro y el antecedente de infección por VIH, se consideró realizar paraclínicos que reportaron CD4 68 cel/μl y carga viral 2066 copias/ml. Asi mismo, se solicitó una tomografía computarizada de órbitas que evidenció la presencia de una masa intraconal izquierda de morfología irregular y con realce heterogéneo que englobaba el complejo nervio óptico-vaina, y una alteración heterogénea de la grasa extra- e intraconal derecha que se asociaba con aumento del volumen del músculo recto superior, hallazgos bilaterales en relación con posible linfoma orbitario, menos probable orbitopatía inflamatoria. Por ello, se complementó el estudio con la realización de una resonancia magnética de órbitas, la cual mostró una masa con intensidad de señal intermedia y realce heterogéneo intraconal izquierdo infiltrando la grasa y rodeando el nervio óptico, con infiltración de los músculos rectos medial e inferior, que se extendía desde la región retrobulbar al ápex orbitario, con un tamaño de aproximadamente 21 × 27 × 18 mm, con reporte de una lesión de similares características de localización intraconal en la órbita derecha (Fig. 2).
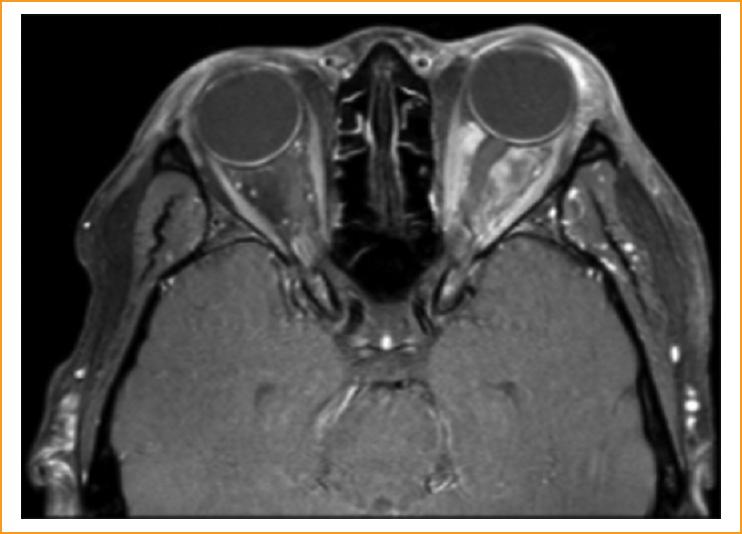
Figura 2 Resonancia magnética de órbitas contrastada en corte axial en donde es posible evidenciar masa intraconal izquierda con realce heterogéneo que engloba el complejo nervio óptico.
Se realizó biopsia de órbita derecha, la cual fue enviada a estudio histopatológico. Durante el posoperatorio se evidenció un aumento significativo en la quemosis conjuntival de predominio en el ojo contralateral al del procedimiento quirúrgico, condicionando una marcada limitación para el cierre palpebral (Fig. 1 B) y el desarrollo de múltiples defectos epiteliales secundarios a la exposición corneal, los cuales fueron tratados con cámara húmeda y lubricante ocular sin preservantes y lubricante en gel durante un tiempo aproximado de 4 semanas, con buena evolución.
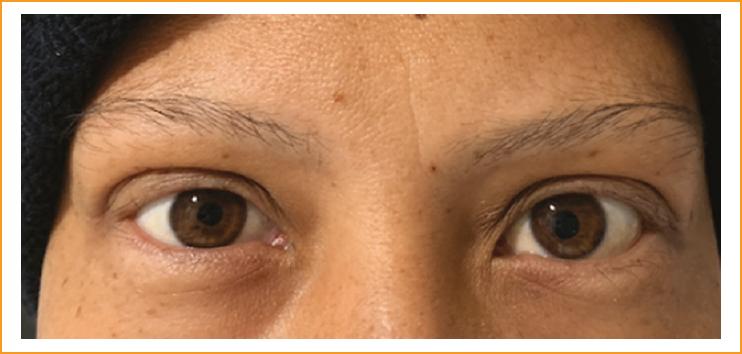
Posteriormente se recibió el resultado del análisis histopatológico de la paciente, que reportó linfocitos B patológicos grandes con marcadores de linaje B y expresión de CD38, junto con expresión de cadenas kappa, por lo cual por parte de hemato-oncología se realizó aspirado y biopsia de médula ósea como estadificación de un posible linfoma, con resultado compatible con linfoma B difuso de células grandes CD20 positivo. Se realizaron tomografías computarizadas corporales que revelaron compromiso nodal extenso por linfoma (torácico, abdominal y retroperitoneal) adicional al compromiso orbitario ya conocido, por lo que se inició quimioterapia por parte de hemato-oncología con protocolo R-Hyper-CVAD, teniendo en cuenta el compromiso del sistema nervioso central por infiltración del nervio óptico y la presencia de masas paravertebrales. Hasta el momento la paciente ha recibido cuatro ciclos de quimioterapia, con adecuada respuesta oftalmológica y resolución completa de la proptosis y los signos inflamatorios oculares (Fig. 3).
Discusión
Si bien los linfomas orbitarios son infrecuentes, constituyen el 8% de la totalidad de los linfomas extranodales6. Los síntomas orbitarios suelen aparecer en estadios avanzados de la enfermedad y su presentación generalmente incluye diplopía, proptosis y masas palpables6 y su presentación puede ser orbitaria, conjuntival o intraocular, siendo la más frecuente la conjuntival (63%), seguida por la orbitaria (58%), el aparato lagrimal (28%) y los músculos extraoculares (13%)7,8.
Es importante realizar un estudio diagnóstico minucioso, pues existen múltiples afecciones orbitarias que pueden debutar con los síntomas mencionados previamente y que nuestra paciente presentó. Dentro de los principales diagnósticos diferenciales se encuentran la orbitopatía tiroidea, los tumores de glándula lagrimal y el pseudotumor orbitario9.
Tal como se mencionó en la presentación del caso, en primera instancia el diagnóstico presuntivo fue orbitopatía tiroidea en ausencia de patología tiroidea. Sin embargo, pese a aquellos factores que se encontraban a favor del diagnóstico, como el compromiso bilateral, el exoftalmos, el abotagamiento palpebral y la limitación para los movimientos oculares, algunas características no eran propias de un cuadro de orbitopatía tiroidea, por lo cual se consideró la realización de paraclínicos adicionales y de imágenes complementarias, que permitieron llegar al diagnóstico final.
La orbitopatía tiroidea es un trastorno inflamatorio autoinmunitario y corresponde a la principal manifestación extratiroidea de la enfermedad de Graves10. Su incidencia estimada es de 0.54 a 0.9 casos por cada 100,000 personas anualmente en los hombres y de 2.67 a 3.3 casos por cada 100,000 personas anualmente en las mujeres, siendo más comunes los casos leves (solo el 5-6% son clasificados como moderados o graves)10. En un 85-95% de los casos la presentación es bilateral y asimétrica; sin embargo, puede presentarse unilateralmente con menos frecuencia11. El signo más habitual es la retracción palpebral, la cual se encuentra en más del 90% de los pacientes, seguida por el exoftalmos hasta en un 60% de los pacientes con orbitopatía tiroidea. Otros hallazgos clínicos son miopatía ocular restrictiva, diplopía y dolor con los movimientos oculares. En cuanto a las imágenes, la tomografía computarizada permite complementar el diagnóstico, realizar una correcta evaluación en caso de sospecha de compromiso del ápex orbitario o de neuropatía óptica, y evaluar el grado de engrosamiento muscular, el cual se caracteriza por compromiso del vientre muscular sin compromiso de la inserción de este al globo ocular y con preferencia del compromiso por los músculos recto inferior, recto medial y recto superior11.
Existen diversos regímenes terapéuticos para el linfoma, siendo el pilar del tratamiento el uso de poliquimioterapia. El régimen R-CHOP (rituximab, ciclofosfamida, doxorubicina, vincristina y prednisona) sigue siendo el de referencia, con remisión a largo plazo evidenciada en hasta dos tercios de los pacientes12. No obstante, se ha descrito el uso de regímenes de quimioterapia de mayor intensidad, como EPOCH-R de dosis ajustada (etopósido, prednisona, vincristina, ciclofosfamida, doxorubicina y rituximab) y R-Hyper-CVAD/MA (rituximab, ciclofosfamida, vincristina, doxorubicina y dexametasona/metotrexato, citarabina), cuyo objetivo es reducir la carga tumoral, eliminar las células cancerosas y mejorar la supervivencia de los pacientes12.
El régimen Hyper-CVAD se compone de ciclos alternados de terapia. En los ciclos A se administran cuatro fármacos: ciclofosfamida, vincristina, doxorubicina y dexametasona. En los ciclos B se administran metotrexato y citarabina de alta dosis para continuar el tratamiento. La combinación de estos fármacos en el régimen Hyper-CVAD permite atacar las células cancerosas de manera más agresiva y efectiva, lo cual es especialmente relevante en los casos de linfoma no Hodgkin de alto grado, en los que se busca reducir rápidamente la carga tumoral y controlar la progresión de la enfermedad 12,13.
El uso de anticuerpos monoclonales, como el rituximab, se ha descrito en pacientes con linfoma de células B CD20 positivo, si bien sus beneficios no son tan amplios como en la población sin diagnóstico de VIH. El estudio realizado por Wyen et al.14 en Alemania incluyó 163 pacientes con infección por el VIH en estadio 4 (según la clasificación de la Organización Mundial de la Salud15) y con diagnóstico de linfoma, y encontró un fuerte impacto positivo en la supervivencia de los pacientes CD20-positivos con el uso de rituximab asociado a quimioterapia en el contexto de inmunodeficiencias graves, sin que supusiera un aumento en el riesgo de infecciones.
En la actualidad es posible evidenciar los beneficios del uso concomitante de esquemas hiperfraccionados de quimioterapia asociados a anticuerpos monoclonales anti-CD20, como se demostró en el estudio llevado a cabo por Thomas et al.16 para evaluar la adición de rituximab a un régimen de quimioterapia intensiva en adultos con afecciones pertenecientes al espectro del linfoma no Hodgkin, como el linfoma tipo Burkitt y la leucemia linfoblástica aguda. Este estudio incluyó 31 pacientes que recibieron manejo con régimen Hyper-CVAD sumado al uso de rituximab, y se observó remisión completa en 24 de ellos y un aumento significativo en las tasas de supervivencia general a 3 años (89%), de supervivencia sin eventos (80%) y de supervivencia sin enfermedad (88 %) en comparación con el uso de Hyper-CVAD en monoterapia, con el cual la supervivencia general a 3 años fue del 59%.
Conclusiones
El linfoma orbitario como manifestación de linfoma no Hodgkin es infrecuente, pero encontrarse con estos casos no debería representar un desafío clínico, pues se cuenta con múltiples opciones de tratamiento que permiten obtener excelentes resultados en pacientes con VIH, como en el caso presentado. Es esencial el conocimiento de esta enfermedad, así como la correcta identificación de sus síntomas y signos. En presencia de ellos, la realización de una evaluación oftalmológica exhaustiva debe ser fundamental con el fin de realizar un diagnóstico y un tratamiento oportunos, que pueden resultar en una mejoría significativa del cuadro clínico y en un impacto positivo en la supervivencia y la calidad de vida de los pacientes.











 nueva página del texto (beta)
nueva página del texto (beta)