Antecedentes
Paciente de 18 años, mielomeningocele, con dolor sordo en testículo derecho (TD) de 10 días de evolución y 2 ultrasonidos doppler (USD) previos que mostraron TD grande, heterogéneo e hiperecogénico con hidrocele y flujo doppler ausente, interpretándose como proceso infeccioso por lo cual realiza nueva consulta donde se detecta ulceración en escroto derecho (ED) y se realiza resonancia magnética (RM).
Caso Clínico
La RM evidenció TD aumentado de tamaño, horizontalizado y ascendido, con señal hiperintensa en secuencias T1 y T2, sin captación de contraste (Figura 1a, 1b).
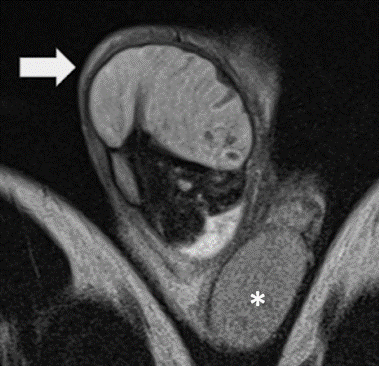
TD ascendido, horizontalizado, con moderado aumento de tamaño y señal heterogénea predominantemente hipointensa (flecha) comparar con testículo contralateral de características conservadas (*). Origen: Servicio de Diagnóstico por Imágenes. Hospital Italiano de Buenos Aires. Buenos Aires, Argentina. 2021.
Figura 1a Imagen coronal secuencia T2
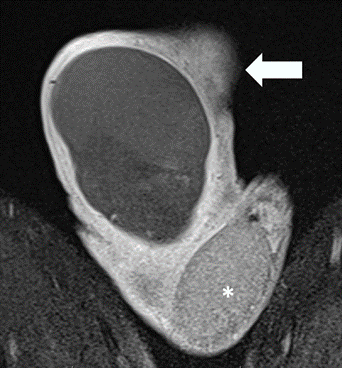
TD con pérdida de su morfología ovoidea presenta ausencia completa de captación de contraste en todo el parénquima (Flecha) compararse con TI que muestra captación normal (*). Origen: Servicio de Diagnóstico por Imágenes. Hospital Italiano de Buenos Aires. Buenos Aires, Argentina. 2021.
Figura 1b Imagen coronal secuencia T1
Adyacente al mismo se observa epidídimo y cordón espermático con cambio en su calibre y rotación de su eje (signo de whirlpool) por encima del ingreso a la bolsa escrotal asociado a leve hidrocele derecho y aumento de la intensidad de señal de los tejidos blandos del escroto ipsilateral (Figura 2a, 2b). Testículo, epidídimo y componentes del cordón espermático izquierdos conservados.
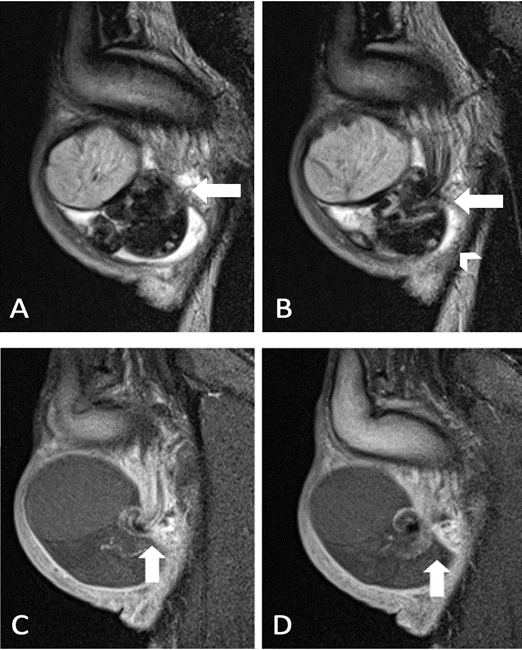
A) Imagen sagital secuencia T2. Cambio de calibre del cordón espermático (flecha). B) Imagen sagital secuencia T2. Signo de whirlpool (flecha) y presencia de hidrocele (cabeza de flecha). C) Imagen sagital secuencia T1. Ausencia de captación de contraste en TD, epidídimo y sector proximal del cordón espermático derechos (flecha). D) Imagen sagital secuencia T1. Continuación de la rotación del cordón espermático derecho (flecha). Origen: Servicio de Diagnóstico por Imágenes. Hospital Italiano de Buenos Aires. Buenos Aires, Argentina. 2021.
Figura 2a Comparación de imágenes sagital T2 y T1
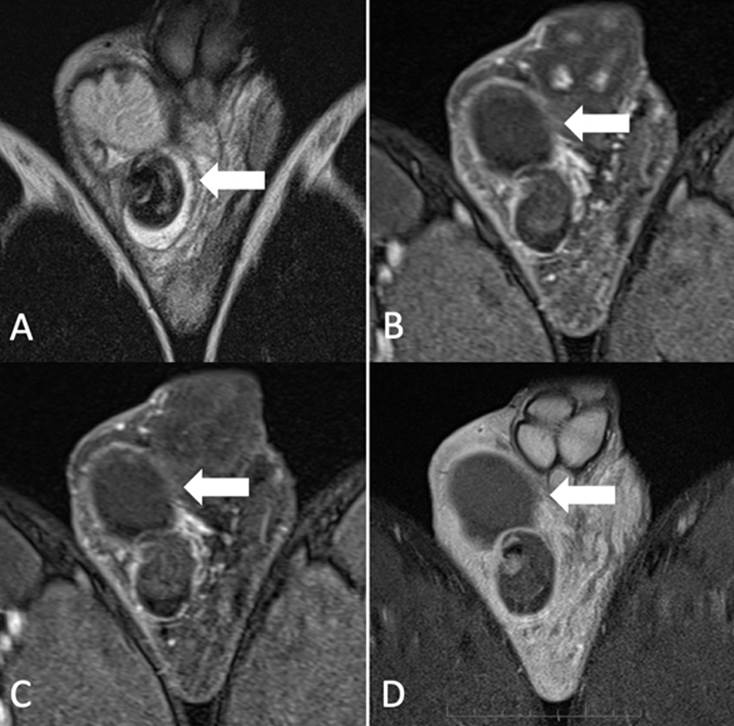
A) Imagen coronal secuencia T2. Signo de whirlpool (flecha). B, C, D) Imágenes coronales secuencia T1 registros dinámicos con contraste. Ausencia de captación de contraste en estructuras testiculares y funiculares derechas (flecha). Origen: Servicio de Diagnóstico por Imágenes. Hospital Italiano de Buenos Aires. Buenos Aires, Argentina. 2021.
Figura 2b Comparación de imágenes T2 y T1
Discusión
La torsión testicular (TT) es una emergencia quirúrgica causada por la isquemia debido a la torsión del CE. Se presenta con dolor que se irradia al testículo, el cuadro clínico puede ser inespecífico y requerir de estudios de imágenes para diferenciarlo de otras causas de escroto agudo. 1,2 En nuestro caso la sensibilidad disminuida y la ulceración del escroto dificultó la interpretación del cuadro clínico al enmascarar la patología testicular subyacente y se interpretó como un proceso infeccioso sin mejoría ante los antibióticos.
La ulceración escrotal a tener en cuenta se puede atribuir a la falta de irrigación por parte de la microvasculatura cremasteriana subcutánea producto de la torsión del cordón espermático dicha ulceración enmascaró el cuadro testicular subyacente derivando el algoritmo diagnóstico hacia otras patologías diferenciales principalmente infecciosas o vasculares. El principal diagnóstico diferencial al enfrentarse ante un escroto agudo es la orquiepididimitis, en USD esta patología puede presentarse con aumento del tamaño testicular y alteraciones de la ecogenicidad, más frecuentemente hipoecogénica al testículo contralateral, pudiendo asociarse a hidrocele o piocele. El aumento de la vasculatura en el estudio doppler es el hallazgo con un alto valor predictivo positivo en algunos casos y una sensibilidad cercana al 100 %.3,4
El USD en el infarto testicular evidencia hallazgos similares a los de la TT. Un área mal definida de ecogenicidad disminuida y flujo disminuido en el estudio doppler son indicativos de infarto. En ocasiones puede ser segmentario, presentando un área bien definida de hipoecogenicidad y ausencia de flujo, lo cual es clave para distinguirlo de una TT.
Para el diagnóstico de TT, el USD cuenta con una sensibilidad del 97.3 % y una especificidad del 99 %, con un éxito terapéutico del 99 % si se realiza el diagnóstico dentro de las primeras 6 horas de comenzado los síntomas a partir de este tiempo la tasa de vitalidad testicular desciende un 50 %, la disminución o ausencia de flujo vascular y los cambios en la ecogenicidad son indicadores de viabilidad parenquimatosa. En las primeras 3 horas la ecogenicidad del testículo puede ser normal, de 4 a 6 horas cambia a hipoecogénico debido al edema y puede aumentar de tamaño, pasado este tiempo el parénquima adquiere ecogenicidad heterogénea vinculado a fenómenos hemorrágicos. En el caso de nuestro paciente su testículo siempre se mantuvo hiperecogénico por los cambios crónicos y sin flujo doppler.
La RM está indicada ante la discordancia clínico imagenológica con el USD y no es utilizada generalmente en casos de escroto agudo, tiene una sensibilidad/especificidad del 93 y 100 % respectivamente para el diagnóstico de TT ya que puede diferenciar el área de infarto testicular hiperintenso en T1 y con baja señal en T2 siendo esta última fundamental para valorar hidrocele, edema escrotal y diferenciarla de la TT ya que demuestra el punto de torsión del CE. La falta de realce del parénquima en secuencias dinámicas permite confirmar la desvascularización del testículo afectado, siendo indispensable la comparación con el testículo contralateral para el diagnostico de TT. Otros hallazgos asociados que sugieren TT son un cordón espermático aumentado de tamaño con flujo disminuido y el incremento de volumen del epidídimo con o sin componente hemorrágico. En este caso la RM demostró que el TD no era viable y se realizó orquiectomía derecha con una satisfactoria evolución posterior del paciente (Figura 3a, 3b, 4a).
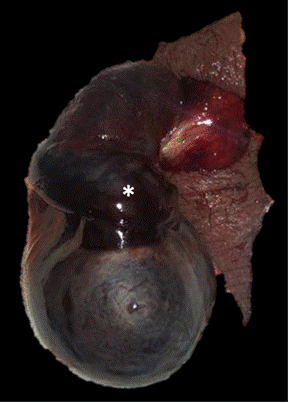
Expone testículo derecho cianótico con cambios hemorrágicos en el cordón espermático a través del sitio de incisión escrotal (*). Origen: Servicio de Diagnóstico por Imágenes. Hospital Italiano de Buenos Aires. Buenos Aires, Argentina. 2021.
Figura 3a Anatomía patológica
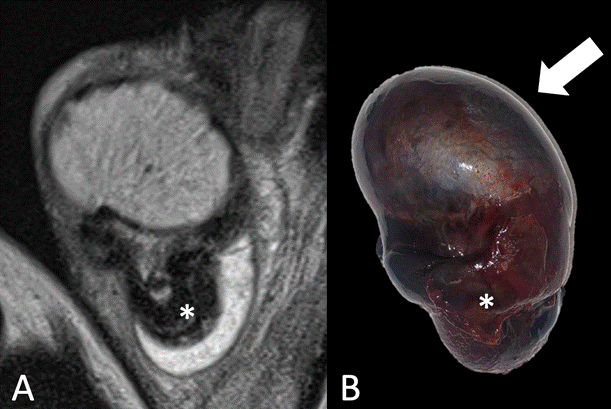
A) Imagen coronal secuencia T2 que muestra la torsión a nivel del cordón espermático (*). B) Pieza quirúrgica con vista frontal. Se observa el TD aumentado de tamaño con focos de necrosis a expensas del edema periférico (Flecha). Origen: Servicio de Diagnóstico por Imágenes. Hospital Italiano de Buenos Aires. Buenos Aires, Argentina. 2021.
Figura 3b Comparación RM-anatomía patológica
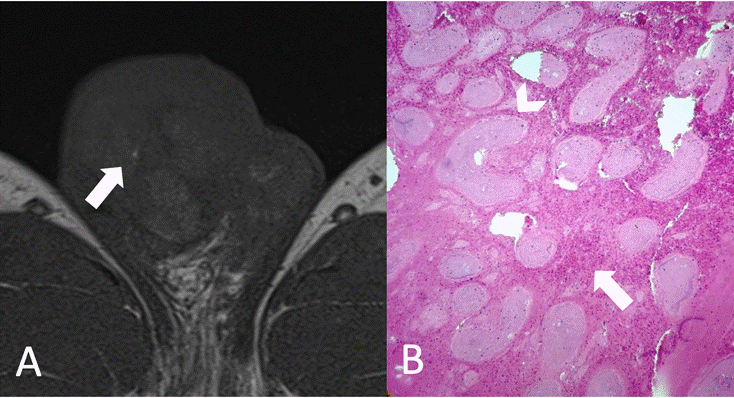
A) Imagen axial secuencia T1. Áreas puntiformes hiperintensas vinculables a microhemorragias por estasis sanguínea (Flecha). B) Parénquima testicular constituido por túbulos seminíferos necróticos (Cabeza de flecha) rodeados por un estroma con microhemorragias e infiltrado inflamatorio linfocitario (Flecha). Origen: Servicio de Diagnóstico por Imágenes. Hospital Italiano de Buenos Aires. Buenos Aires, Argentina. 2021.
Figura 4a Comparación RM-histopatología.
Conclusión
Es indispensable un diagnóstico clínico imagenológico rápido y preciso para preservar la vitalidad testicular y evitar orquiectomías innecesarias derivando en conflictos médico legales. En la mayoría de los casos la concordancia entre la clínica y el USD son suficientes para diagnosticar TT. La RM solo tiene indicación en caso de duda diagnóstica.











 nueva página del texto (beta)
nueva página del texto (beta)



