Introducción
A lo largo de los años la implantología dental se ha convertido en un campo respaldado por una base sólida de evidencia científica y clínica. A través de las estrategias de tratamiento evolucionados los pacientes pueden beneficiarse de excelentes soluciones para mejorar su calidad de vida.1,2
La zona anterosuperior es una localización crucial, ya que el objetivo del tratamiento se centra no sólo en obtener salud y función, sino también en la estética, independientemente de la cantidad ósea presente y estado de los tejidos blandos.3-5 Chappuis y colaboradores establecen que la integridad de la pared ósea facial y las dimensiones de los tejidos blandos se ven alteradas por cambios fisiológicos y estructurales después de la extracción dental en la zona estética;6 produciéndose una serie de eventos inevitables dando como resultado defectos verticales y horizontales de la cresta.
Para tratar de reparar dichos defectos óseos localizados en la cresta alveolar en pacientes susceptibles de recibir un implante, la regeneración ósea guiada (ROG) se ha convertido en el tratamiento de referencia, siendo el método de osteopromoción con más soporte científico en la literatura.1-29
En la clasificación clase I de Seibert, que es la que compete a este estudio, se estipula que los bloques óseos autógenos, solos o en combinación con un sustituto óseo y/o membranas de colágeno, son los procedimientos regenerativos más confiables y exitosos, aceptándose comúnmente un tiempo de cicatrización de cuatro a seis meses antes de la segunda intervención quirúrgica para la colocación de los implantes; sin embargo, algunas de las principales desventajas son el aumento de la morbilidad postoperatoria, la dehiscencia de la incisión, la parestesia temporal que puede durar hasta seis meses, la necesidad de incluir sitios quirúrgicos adicionales, la reabsorción impredecible del injerto durante la cicatrización, que representa hasta 25% de la pérdida de volumen, los cuales son inconvenientes que han intensificado la búsqueda de otras alternativas.2,9,11-14,16-20,22,29-36
De igual manera, las membranas de tipo no reabsorbibles son procedimientos alternativos para el aumento de la cresta primaria, lo que permite evitar inconvenientes relacionados con la extracción de hueso autógeno, aunque el riesgo elevado de exposición con riesgo de infección, la dehiscencia, y la necesidad de un segundo acto quirúrgico para removerla son desventajas reportadas en la literatura sobre esta técnica.12,15,21,25,33
Pagliani y su equipo introdujeron un tipo diferente de herramienta con características completamente opuestas a lo propuesto con anterioridad en la literatura. En su trabajo presentaron una barrera llamada lámina ósea (OsteoBiol por Tecnoss), que consiste en un biomaterial de última generación que se caracteriza por ser una barrera constituida por hueso cortical heterólogo, que en combinación con substitutos óseos da como resultado una técnica biocompatible y con estabilidad mecánica para el mantenimiento de espacio y protección del coágulo sanguíneo. Esta técnica ha sido utilizada en diversos estudios, obteniéndose buenos resultados clínicos.11,23,25-27,36-40
Por su parte Rossi y colaboradores en un estudio muestran las ventajas de la técnica de lámina ósea: estabilidad a largo plazo, consistencia plástica, ausencia de una segunda cirugía, calidad de interacción del hueso nativo e injerto, cicatrización con mucosa queratinizada y presencia de tejido sobre hueso regenerado.25
De acuerdo a esto, el objetivo de este estudio fue evaluar el éxito de una ROG en un defecto óseo ho rizontal por medio de la técnica de lámina ósea en el sector anterosuperior previo a la colocación de im plantes dentales.
Reporte de caso
Paciente femenino de 31 años de edad para colocación de implantes en el sector anterosuperior, con antecedentes personales y patológicos negados.
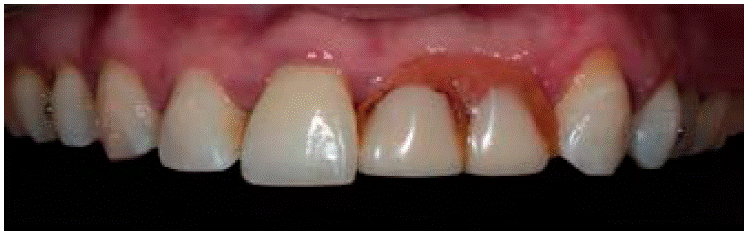
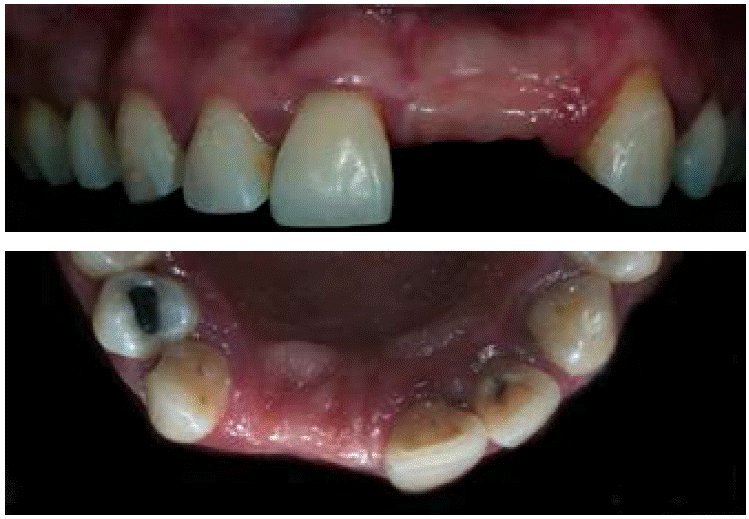
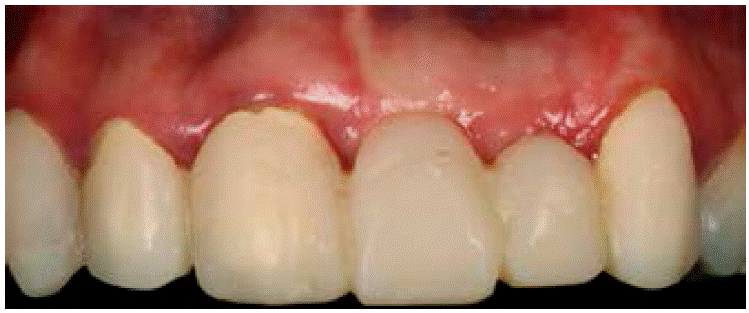
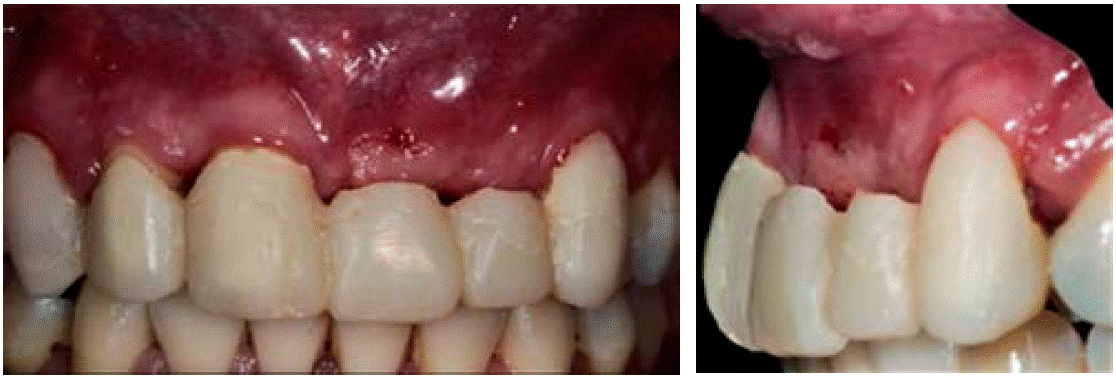
La paciente portaba una prótesis parcial removible en mal estado, que involucraba los órganos dentales 21 y 22 como se observa en la Figura 1. Además presentaba un defecto óseo de la cresta de tipo horizontal, clase 1 según la clasificación de Seibert: pérdida de tejido en dirección del vestibulopalatino (grosor) con altura adecuada como se muestra en las Figuras 2AyB.
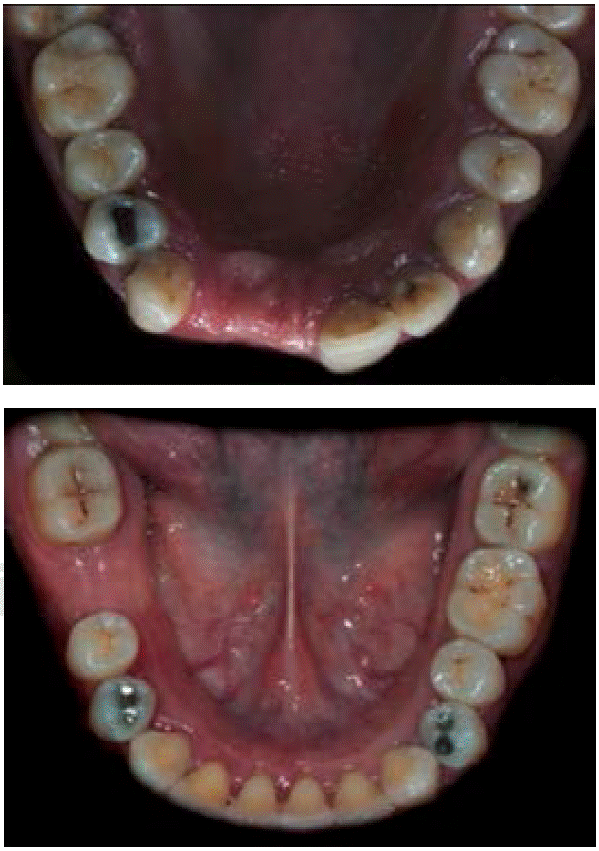
De acuerdo con la nomenclatura de la Federación Dental Internacional (FDI), la paciente tenía caries oclusales en molares y premolares, caries de cíngulo, restauraciones con amalgama, fractura en distal y caries en cíngulo del OD 23 y cuatro dientes ausentes (Figuras 3AyB). De igual forma mostró cálculo dental y tejido gingival inflamado.
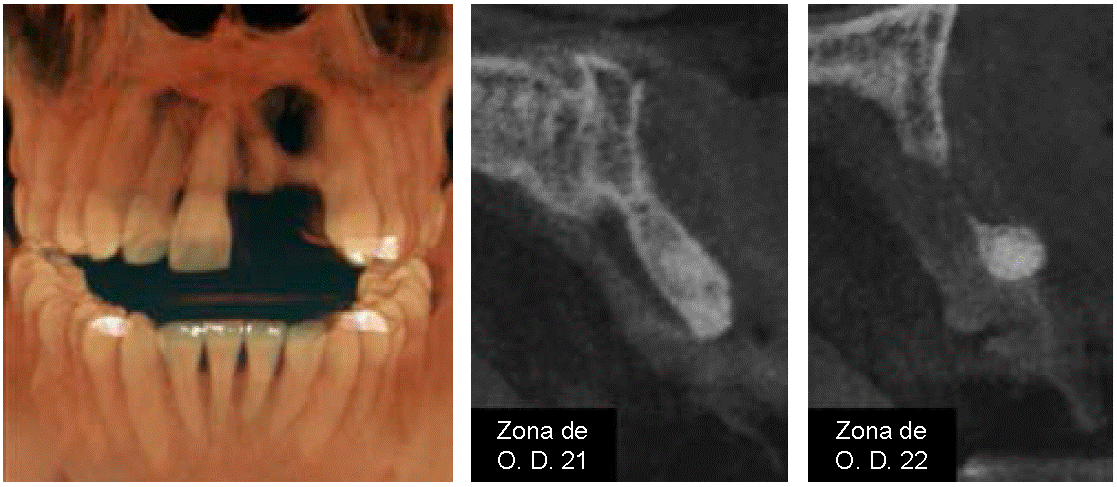
El defecto óseo horizontal del OD 21 y 22 fue diagnosticado por medio del uso de una tomografía axial computarizada de haz cónico (TCHC) como se observa en las Figuras 4A-C, por lo que se decidió realizar una regeneración de tejido óseo previa a la colocación de implantes dentales; dicha regeneración se decidió que fuera por medio de lámina ósea.
Se decidió retirar la prótesis parcial removible previa a la cirugía y se le colocó un provisional de los órganos dentales 13 al 23 para disminuir tiempos quirúrgicos, favorecer una adecuada higiene y mejorar el aspecto dental de la paciente (Figura 5).
Se prescribió dexametasona 8 mg/2 mL, una inyec ción 12 horas previo al acto quirúrgico.
Procedimiento quirúrgico
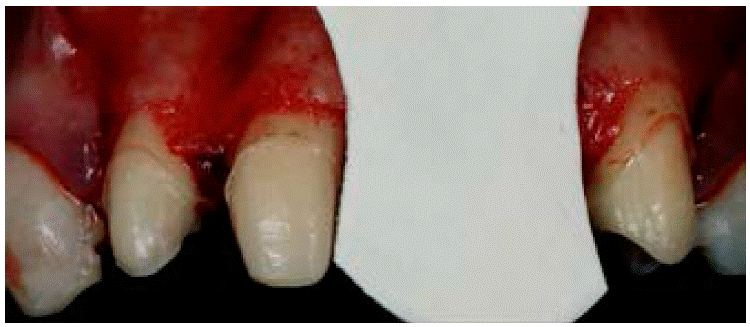
Se administró anestesia local de articaína al 4% usando agujas cortas por medio de la técnica de infiltración. Se bloqueó el nervio alveolar superior anterior y el nervio nasopalatino. Posteriormente se realizó una incisión de incisivo lateral superior derecho a canino superior izquierdo de forma trapezoidal con preservación de papilas, para lo que se empleó un mango de bisturí 3 Bard Parker y una hoja de bisturí número 15C. El desprendimiento de colgajo mucoperióstico se efectuó con una la legra Prichard (Figura 6).
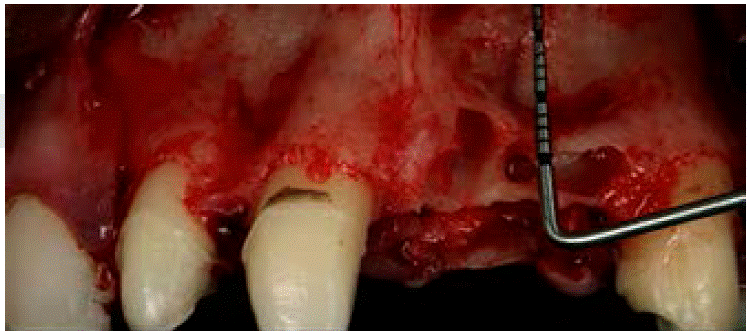
Figura 6: Desprendimiento del colgajo mucoperióstico y observación del defecto óseo. (Fuente original).
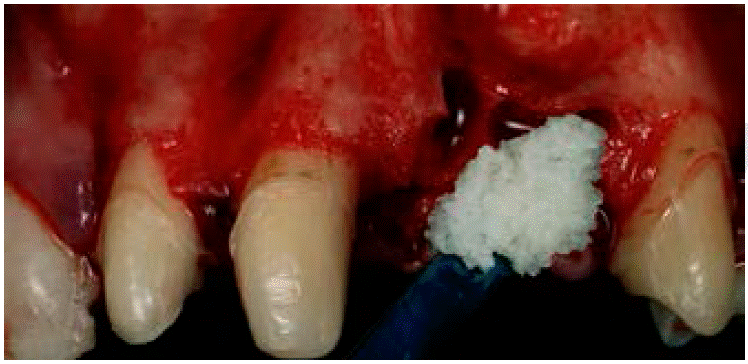
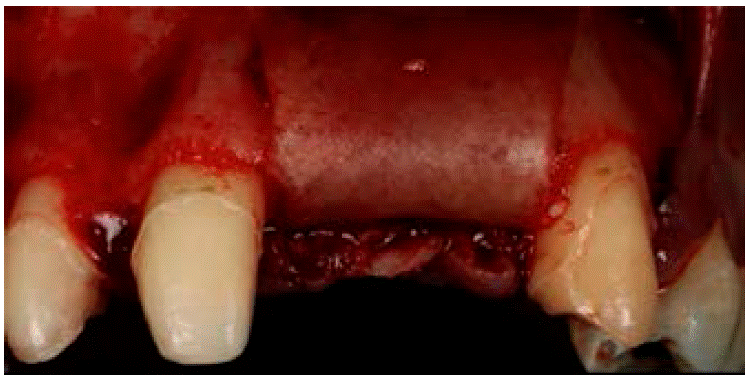
Se realizó un curetaje en la zona receptora, eliminando tejido de granulación con el fin de tener un nicho receptor limpio y un raspado radicular de los órganos dentales adyacentes. Se probó la lámina ósea fina de 25 × 35 mm y se recortó para adaptarse a la zona receptora (Figura 7). Se cribó el tejido óseo en la superficie vestibular del defecto con motor quirúrgico y contrángulo recto con fresa de carburo de bola del número 2 y se irrigó con suero fisiológico. El xenoinjerto Gen-Os se preparó con suero fisiológico estéril en un godete metálico estéril y fue llevado a la zona del defecto óseo (Figura 8). Una vez rellenado el defecto óseo, se liberó el colgajo hasta que llegara al tercio incisal de los órganos dentarios 12, 11 y 23. A continuación, se hidrato la lámina ósea durante aproximadamente cinco minutos en solución fisiológica hasta obtener la consistencia de plasticidad deseada. Fue adaptada en la zona receptora (Figura 9) y fijada e inmovilizada con sutura de aguja triangular no traumática Vicryl 4’0s. Se realizó la síntesis de los tejidos suturando con Nylon 4’0s empleando la técnica de colchonero vertical y algunos puntos de sutura simples. También se hizo un lavado con suero fisiológico y se limpió la zona quirúrgica con gasas estériles. Se ajustaron provisionales de tal manera que los pónticos no contactaran con la zona en regeneración.
Se recetó a la paciente amoxicilina de 500 mg una tableta cada ocho horas por 10 días. Ibuprofeno de 600 mg una cápsula vía oral cada ocho horas por cinco días, ketorolaco de 10 mg una tableta vía oral cada 12 horas durante tres días y dexametasona 8 mg/2 mL vía parenteral una inyección cada 24 horas por dos días. Asimismo, se prescribieron colutorios de clorhexidina al 0.12% durante 15 días cada 12 horas; así como la aplicación de gel de clorhexidina de manera local en el sitio quirúrgico cada 12 horas. Y por último se colocó a la paciente una bolsa de gel térmico.
Se citó a la paciente a revisión a los 15 días después de haber realizado el procedimiento quirúrgico; sin embargo, por motivos personales no pudo acudir a la cita programada, no refirió dolor posto peratorio y refirió haber tenido inflamación en los primeros cinco días.
La paciente acudió a consulta un mes después de la intervención quirúrgica. A la exploración intraoral se observaron tejidos blandos afrontados sin presencia de infección ni exposición de la lámina ósea y se retiraron puntos de sutura. La paciente no refirió molestias (Figuras 10AyB).
Resultados
De acuerdo con el tiempo recomendado de inte gración en la literatura para láminas óseas de presentación fina se tomó una TCHC a los cinco meses de evolución para la valoración de la zona en regeneración. Se empleó el software de Nobel Clinician para el análisis y con ello fue posible apreciar un aumento óseo horizontal, para lo que se realizó una comparación por tercios del antes y después a la colocación de la lámina ósea.
Se puede apreciar una remodelación ósea favorable en la zona apical de los órganos dentales 21 y 22 en la nueva TCHC en comparación con la primera como se muestra en la Figura 11.
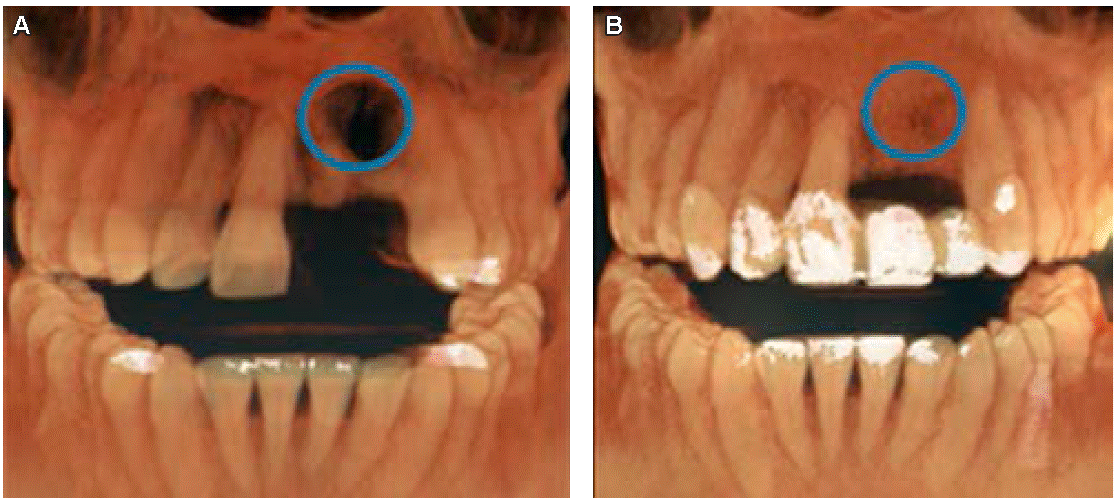
Figura 11: A) Comparación de la remodela ción ósea de la primera TCHC y B) la segunda TCHC es solici tada a los cinco meses. (Fuente original).
Como se puede observar en las Figuras 12y13 se encontró un aumento óseo en la zona del OD 21 que fue en apical de 6.5 mm, medio de 5.9 mm y crestal de 4.6 mm. En la zona del OD 22 la ganancia ósea fue en apical de 6.9 mm, medio de 6 mm y en crestal de 5.6 mm.
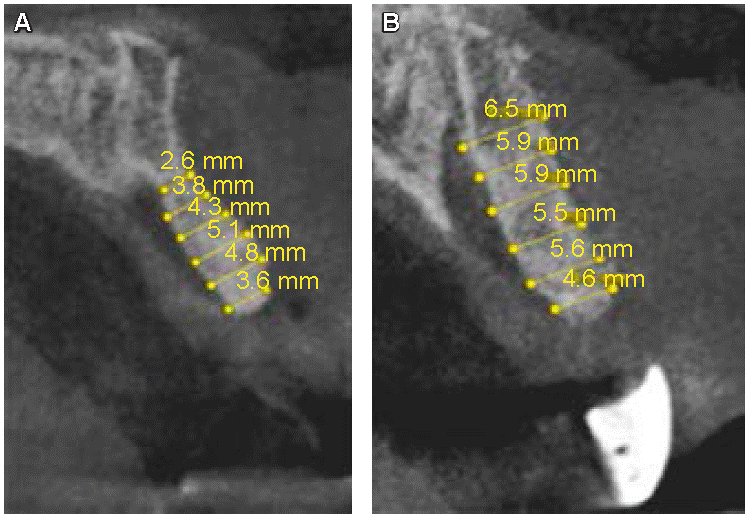
Figura 12: A) Mediciones de la TCHC antes y B) después de la colocación de la lámina ósea para zona del órgano dental 21, corte sagital. (Fuente original).
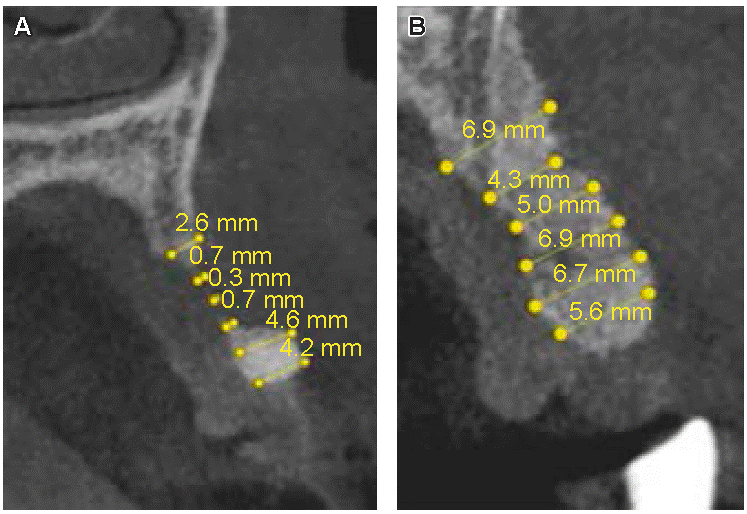
Figura 13: A) Mediciones de la TCHC antes y B) después de la colocación de la lámina ósea para zona del órgano dental 22, corte sagital. (Fuente original).
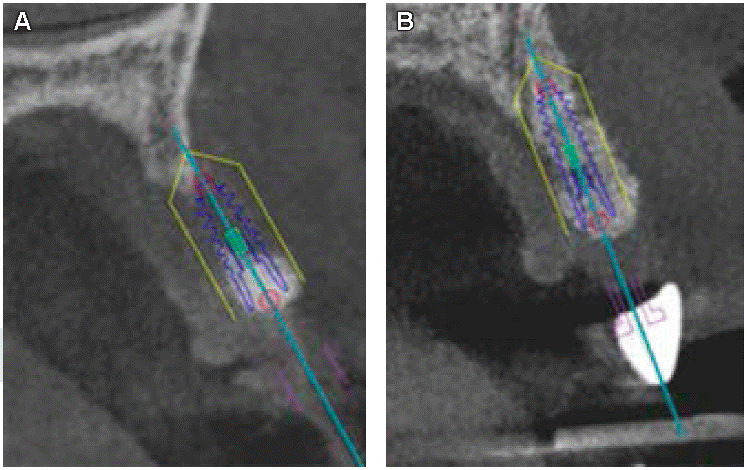
De igual forma, se realizó la planificación de implantes antes y después de la colocación de la lámina ósea tanto para la zona del órgano dental 21 (Figura 14) como para la del 22 (Figura 15), y detectamos que en el caso de la zona del órgano dental 21 ya era posible la colocación de un implante de 3.5 x 11.5 mm y para la zona del órgano dental 22 un implante de 3 x 11.5 mm.
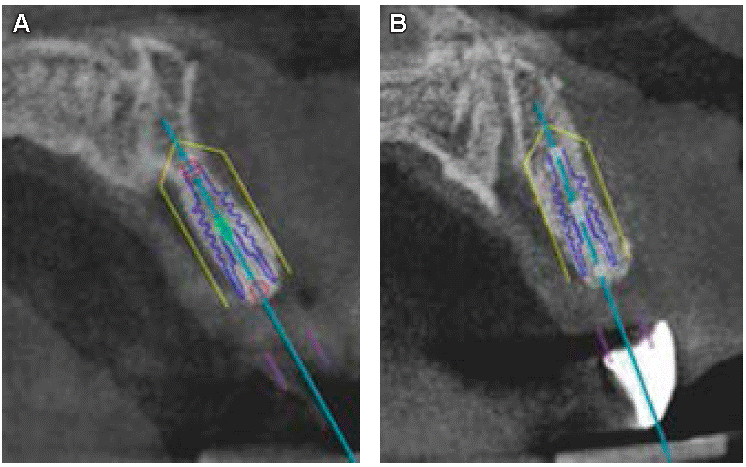
Figura 14: A) Planificación para colocación de implantes antes y B) después de la colocación de la lámina ósea para zona del órgano dental 21, corte sagital. (Fuente original).
Discusión
El propósito de este estudio fue evaluar el éxito clínico mediante la colocación de una lámina ósea de tipo fino (grosor de 0.4 mm) para la reconstrucción de un defecto de la cresta de tipo horizontal en el sector anterosuperior. La importancia del estudio que nos ocupa radica en que casi todos los estudios que han evaluado los resultados clínicos e histológicos por medio del uso de esta técnica, se han centrado en casos del sector posterior y no anterior; misma localización que como se ha mencionado anteriormente, tiene su importancia tanto funcional como estética.3
La literatura sobre la regeneración ósea guiada ha propuesto varias técnicas y biomateriales diferentes durante los últimos 20 años para resolver el problema de defectos de la cresta de tipo horizontal previa a la colocación de implantes dentales. Tanto las membranas de PTFE, mallas de titanio y los injertos en bloque han sido establecidas como el protocolo regenerativo a seguir en este tipo de casos. Sin embargo, también son conocidas las limitaciones de las técnicas mencionadas y las complicaciones relacionadas con ellas.2,9,11-22,29,32-36
Las membranas no reabsorbibles parecen poder mantener un espacio adecuado para la regeneración ósea durante una secuencia de tiempo duradera, pero a pesar de sus buenos resultados clínicos, existen varias limita ciones de su uso como son: dehiscencia del colgajo y la exposición temprana a la membrana con posterior colo nización bacteriana; por lo tanto, su recuperación prematura podría ser necesaria. Otra limitación de las membra nas no reabsorbibles es la necesidad de una segunda cirugía para extraer la membrana; esto puede dañar el tejido regenerado obtenido, ya que existe evidencia de que la elevación del colgajo produce cierta cantidad de reabsorción crestal del hueso alveolar.1,12,15,21,26,35
El presente estudio mostró buenos resultados clínicos al utilizar un injerto óseo porcino (Gen-Os) y la barrera de lámina ósea fina para el aumento horizontal de la cresta alveolar. Rossi y colaboradores en un estudio demostraron que la técnica de la lámina ósea ha revelado ser un método válido para tratar también defectos verticales de manera similar a otras barreras no reabsorbibles.12, 15,21,25,33
La técnica de la lámina ósea combina la estabilidad observada en las membranas no reabsorbibles con la biodegradación encontrada en las membranas de colágeno. En combinación con un xenoinjerto reabsorbible (Gen-Os) se convierte en un enfoque atractivo para la regeneración biológica de los defectos de la cresta alveolar en la implantología dental.39
La razón por la que en este estudio se empleó una lámina cortical colagenada porcina con un grosor de 0.4 mm fue porque la literatura menciona que permite utilizar una membrana moldeable que se adapta a la anatomía local, así que al emplearla nos da reabsorción y sustitución casi completas de la lámina ósea cortical por tejido conjuntivo recién formado después de seis meses de cicatrización, aproximadamente, en las áreas activas, mostrando signos de formación de hueso nuevo en la superficie, y con ello puentes entre las partículas y el hueso preexistente.11,13,26 Con ganancias aproximadas de 3.7 ± 1.5 mm en horizontal y 2.5 ± 1.6 mm en dimensiones verticales con tasas de éxito de 94%.22,37,39
Según los resultados obtenidos, la lámina ósea puede reconstruir de forma segura los defectos horizontales de la cresta alveolar del sector anterosuperior, mejorando y evitando muchas de las limitaciones relacionadas con las técnicas alternativas.
Conclusión
Se puede concluir que la lámina ósea parece ser capaz de cumplir los criterios de diseño específicos de una regeneración ósea guiada para la reconstrucción de defectos horizontales en el sector anterosuperior, evitando las desventajas y complicaciones de las técnicas alternativas reportadas en la literatura.
Este biomaterial ha arrojado excelentes resultados en diversos estudios y puede tener el potencial de actuar como una barrera biológica y estable para los procedimientos de regeneración de la cresta, siempre y cuando se siga el protocolo establecido.
De cualquier manera, para respaldar estas conclusiones se necesitan más estudios clínicos, especialmente el monitoreo de los resultados a largo plazo de los implantes insertados después de su carga funcional.











 texto en
texto en