Introducción
La epilepsia es una enfermedad neurológica crónica ocasionada por una alteración a nivel cerebral, lo que genera predisposición duradera a desarrollar crisis epilépticas, que consigo trae consecuencias cognoscitivas, psicológicas y neurobiológicas. Para que se hable de epilepsia la Organización Mundial de la Salud (OMS) y la Liga Internacional contra la Epilepsia (ILAE) manifiestan que debe haber repetición crónica en las crisis epilépticas, es decir, dos o más de manera espontánea para que se diagnostique dicha enfermedad o en una primera crisis en la que se detecta predisposición a su repetición; lo cual puede suceder a cualquier edad.1,2
Las manifestaciones clínicas de la epilepsia se dan acorde al área cerebral afectada y al tipo de crisis, en muchos casos se evidencia síntomas prodrómicos inespecíficos, los cuales se presentan horas o días previos a la crisis.1,3
La ILAE (International League Against Epilepsy) en 2010 presentó la clasificación para las crisis epilépticas divididas de manera sintetizada en: crisis generalizadas, descritas como el episodio clínico con pérdida de conciencia, en el que la descarga inicial compromete a los dos hemisferios cerebrales;1,4,5 crisis focales, donde involucra un área limitada de circuitos neuronales;3,5 y finalmente, las crisis con comienzo desconocido, en las cuales no se puede determinar si su inicio es de tipo focal o generalizado.6
Guiados en los estudios existentes en torno a las manifestaciones periodontales frecuentes en los pacientes con diagnóstico de epilepsia encontramos que se presentan las siguientes:
Agrandamiento gingival: es la principal manifestación periodontal asociada a la epilepsia que se describe como el crecimiento anormal de los tejidos gingivales, se encuentra íntimamente relacionada con la acumulación de biofilm dental, pero además con factores como la susceptibilidad del sujeto, el tratamiento con anticonvulsivos, factores hormonales y propensión genética. Ésta puede ser limitada a una zona dental o abarcar la región, lo que produce problemas en la erupción dental, en la masticación, en la fonación, en la estética y dificulta el control de biofilm generando tendencia a un proceso inflamatorio secundario.7-9
Gingivitis: se define como la inflamación del tejido gingival sin presentar pérdida de inserción. Se presenta con edema, cambio de color, exudado y tendencia al sangrado por sondaje o cepillado, generalmente es indolora y su cuadro es factible de controlar.10
Periodontitis: se describe como la inflamación de los tejidos de soporte dental con la presencia de pérdida de inserción del tejido conjuntivo por lo que se da lugar a la formación de una bolsa periodontal, además esta respuesta inflamatoria genera pérdida ósea y recesión. En caso de no ser controlada a tiempo traerá como consecuencias la involucración de furcación, movilidad dental o aún más grave, la pérdida del diente.11 La periodontitis crónica es la más habitual y se relaciona con los factores locales y la formación de biofilm; su avance es lento. Su condición se describe como leve de 1 a 2 mm, moderada de 3 a 4 mm o grave ≥ 5 mm basado en la pérdida de inserción clínica.12,13
Para el tratamiento de la epilepsia usualmente se recetan fármacos anticonvulsivantes que tienen como objetivo el control de las crisis, mas no la remisión de la enfermedad, por lo que la administración es continua procurando en medida de lo posible que se reduzcan los efectos adversos y no incida de forma significativa en la calidad de vida del paciente; la epilepsia refractaria requiere tratarse con más complejidad como la cirugía.1,14
La epilepsia es muy común en el mundo con alrededor de 50 millones de personas que lo padecen, registrándose en Latinoamérica y el Caribe un aproximado de cinco millones, se estima que la mitad no accede servicios de salud. En Ecuador existen más de 200,000 ecuatorianos que padecen epilepsia y 50% no accede a un tratamiento adecuado, lo que empeora su condición médica, odontológica, económica, social y psicológica.6,15
Al ser una enfermedad en crecimiento, el presente artículo es de un estudio transversal en el que se valoró la salud periodontal de pacientes con epilepsia, utilizando índices de morbilidad bucal y periodontograma para que el profesional de la salud odontológica pue da identificar de mejor manera los signos y síntomas que pueden presentarse en esta enfermedad y así poder tener una visión más clara del proceso salud-enfermedad que genera la epilepsia a nivel odontológico.
Material y métodos
Selección de pacientes
Se seleccionaron 44 pacientes de sexo femenino y masculino que tienen epilepsia y reciben tratamiento farmacológico anticonvulsivante, mayores de 17 años y menores de 65 años de edad. Se seleccionó este rango debido a que los pacientes debían legalmente ser mayores de edad «18 años» y no llegar a la tercera edad «64 años», de acuerdo con la ley vigente del Ecuador. Los pacientes aceptados en el estudio fueron aquéllos mayores de 17 y menores de 65 años que presentaban piezas dentales tanto en el maxilar como en la mandíbula. Los pacientes excluidos del estudio fueron aquéllos que presentaban ausencia total de piezas dentales, antecedentes psiquiátricos, limitada apertura bucal, menores de 18 años y mayores de 64 años. Los pacientes fueron atendidos en el Centro Nacional de Epilepsia. Todos los pacientes fueron previamente explicados acerca del estudio y firmaron una carta de consentimiento informado.
Diseño del estudio
Se inició con la recolección de datos sociodemográficos «edad, sexo» obtenida directamente de cada uno de los pacientes, los cuales fueron autorizados y se protegieron mediante codificación individual y única. Se empleó un periodontograma para la realización del examen gingival, con el cual se evaluó el estado periodontal en que se encontraba cada paciente. Seguidamente se entregó a cada uno de ellos una pastilla reveladora de placa dentobacteriana, para de este modo evaluar la calidad de cepillado dental al realizar el índice de O’Leary; y por último, se evaluó la acumulación de placa dentobacteriana y cálculo dental por superficie dental, para valorar de este modo la calidad de higiene oral de cada paciente mediante el uso del índice de Greene y Vermillion.
Mediciones clínicas
Calibración
Previo al trabajo en los pacientes, se procedió a realizar una estandarización por parte de los investigadores al realizar el examen periodontal, índice de O’Leary y el índice de Greene y Vermillion a 20 estudiantes de la Facultad de Odontología de la Universidad Central del Ecuador, mayores de 18 años, que accedieron por voluntad propia a formar parte de la estandarización con la finalidad de garantizar una correcta recolección de datos y optimización del tiempo de trabajo.
Periodontograma:
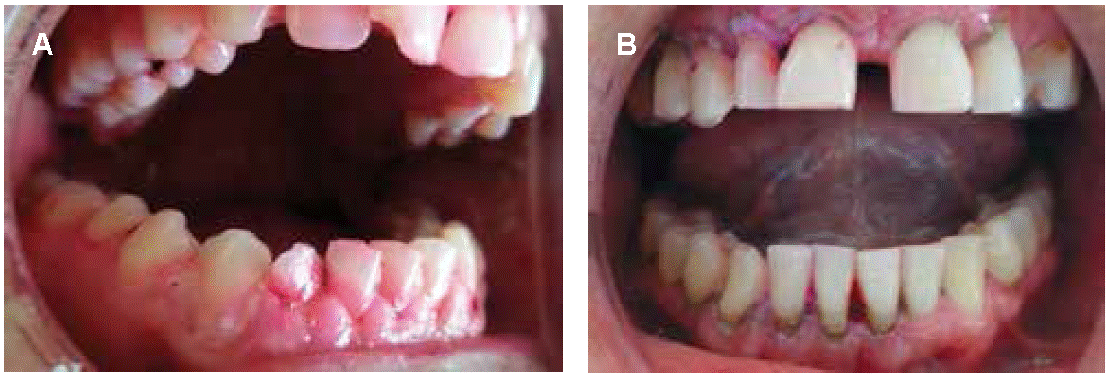
Empleando un espejo bucal plano #5, una sonda periodontal (PCP116 Satin Steel, Hu-Friedy) y una sonda de Nabers (P2N6 Satin Steel, Hu-Friedy) se dio inicio a realizar el examen periodontal partiendo por la pieza 17 hasta la 27 y del 37 al 47 tanto por vestibular como palatino/lingual. Para un correcto examen se registró: margen gingival, profundidad de sondaje, nivel de inserción, línea mucogingival, involucración de furcación y movilidad dental, para así lograr un adecuado diagnóstico periodontal acorde a los parámetros establecidos. Para la determinación de periodontitis leve, moderada y severa se tomó en consideración la medición del nivel de inserción clínico.16 Respecto a involucración de furcación se determina su severidad en grado 1 cuando la pérdida horizontal de soporte periodontal es menos de 3 mm; grado 2 cuando el compromiso de furcación es de 3 mm o más, pero no abarca el ancho total en el área de la furcación y grado 3 cuando destrucción horizontal en el área de las furcaciones de lado a lado.17 Los parámetros para movilidad dental determinan: grado 1, aumento notable de movilidad; grado 2, movilidad hasta 1 mm en sentido horizontal y grado 3, movilidad dentaria mayor de 1 mm en cualquier dirección (Figura 1).18
Índice de placa de O’Leary
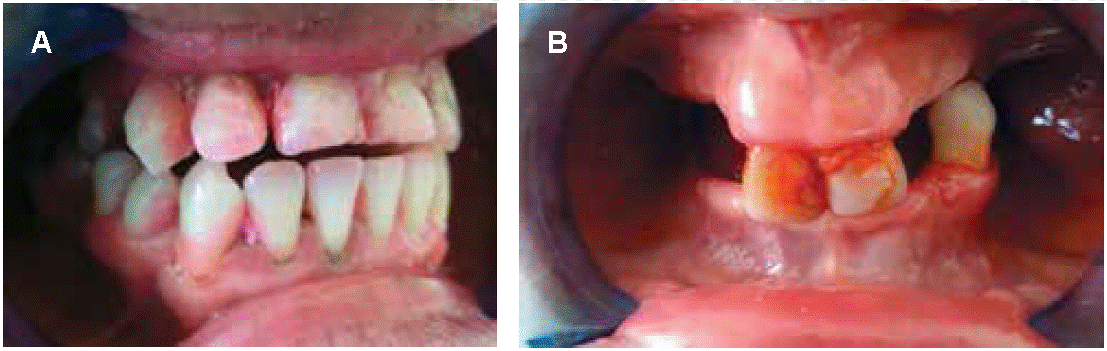
A cada paciente se le entregó una pastilla reveladora, la cual se indicó masticar y mezclar con saliva de su boca, agitarla por todas las áreas de la boca durante 30 segundos y al final escupir. Seguidamente con un espejo bucal plano #5 se recorrió y examinó todas las superficies dentarias excepto las superficies oclusales e incisales, con el objetivo de registrar el porcentaje de superficies dentarias en las que se impregnó el colorante de la pastilla. El examen empezó por la arcada superior desde el molar más distal hasta el molar del lado contrario para luego seguir con el segmento inferior, realizando el mismo procedimiento de acuerdo a los parámetros establecidos para levantar este índice, como se aprecia en la Figura 2.19
Índice de higiene oral de Greene y Vermillion
El IHO está compuesto por la valoración de dos componentes: IPDB y el IC a su vez cada uno de estos índices está basado en doce valoraciones clínicas codificadas numéricamente, las cuales representan la cantidad de placa y/o cálculo presente en las superficies bucales y linguales. La valoración se hizo por seis sextantes en total «3 superiores y 3 inferiores».19
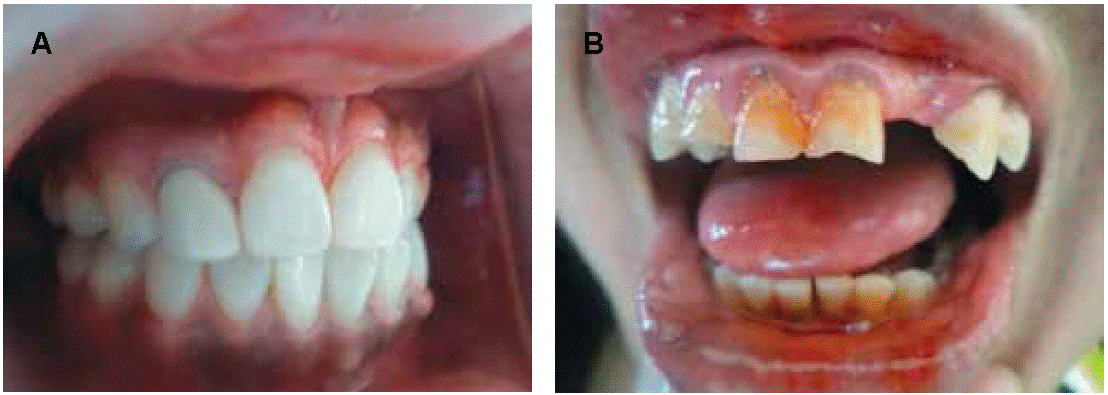
Para el IPDB se situó el explorador de forma paralela a la superficie dentaria, llevando a cabo un desplazamiento de una cara proximal a la otra y poniendo atención a la cantidad de placa que es barrida durante el recorrido, tomando en cuenta el nivel hasta donde se ha desarrollado siendo que en grado 0, no hay depósitos ni pigmentaciones; grado 1, existen depósitos en no más de 1/3 o hay pigmentación; grado 2, existen depósitos que cubren más de 1/3, pero menos de 2/3; y grado 3, depósitos cubren más de 2/3 de la superficie dentaria. La valoración del IC se realizó colocando suavemente el explorador dental en el surco gingival distal y dirigiéndolo subgingivalmente desde el área de contacto distal, al área de contacto mesial. Durante la exploración se tomó en cuenta la condición más desfavorable observada en todas las superficies de los dientes que integran el sextante en cuestión de manera en grado 0, hay ausencia de cálculo dental; grado 1, presenta cálculo supragingival en la superficie expuesta del diente sin que necesariamente se haya conformado como una banda en el tercio cervical, en no más de un tercio de la superficie dentaria; grado 2, hay presencia de cálculo supra gingival en más de un tercio de la superficie dental, pero no más de dos tercios, además puede presentarse clínicamente como zonas de pequeños fragmentos individuales de cálculo subgingival, alrededor de la porción cervical del diente; y grado 3, hay presencia de cálculo supragingival en más de dos tercios de la superficie expuesta del diente, además, clínicamente puede mostrar el cálculo subgingival como una banda continua, de grosor considerable alrededor de la porción cervical del diente (Figura 3).19
Ética
El estudio fue analizado en sus fundamentos metodológicos, bioéticos y jurídicos, por lo cual fue aprobado por el Subcomité de Ética de Investigación en Seres Humanos de la Universidad Central del Ecuador.
Análisis estadístico
Los datos conseguidos de las distintas evaluaciones realizadas se examinaron mediante estadística descriptiva y tomando en cuenta tanto las variables independientes «nivel de inserción, índice de O’Leary e IHO» como dependiente «edad y sexo» se realizó la prueba χ2 de Pearson.
Resultados
De los 44 pacientes participantes del estudio, 23 fueron de sexo femenino y 21 de sexo masculino. Se les agrupó por edad, 11 pacientes de 18 a 20 años, 16 pacientes de 21 a 30 años, 11 pacientes de 31 a 40 años, y seis pacientes de 41 años o más.
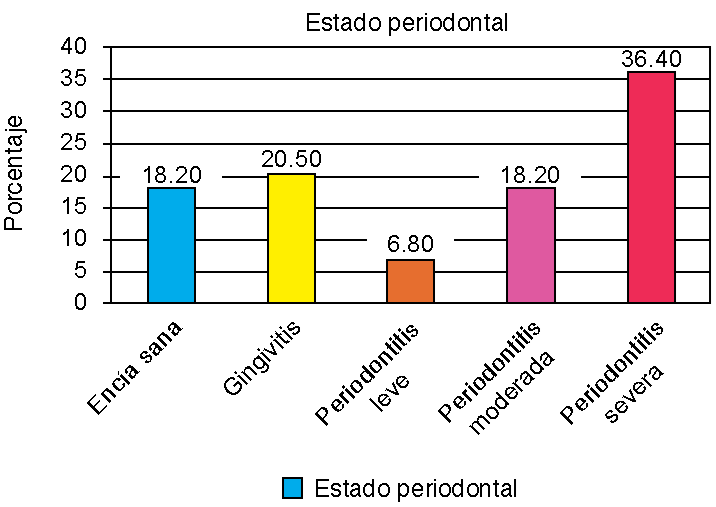
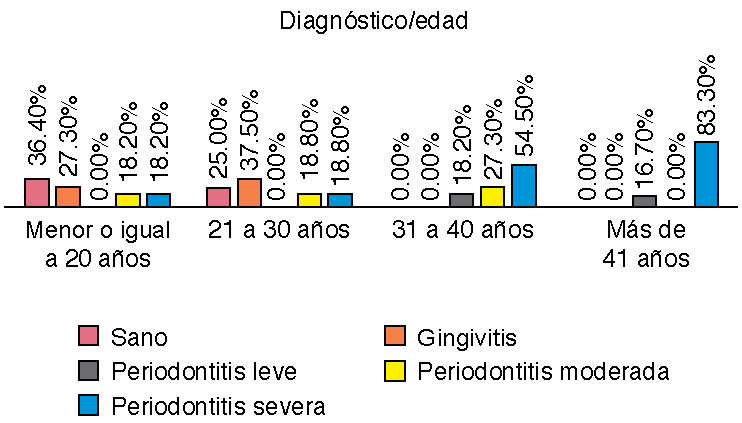
Se halló que de los 44 pacientes participantes, ocho pacientes no presentaron enfermedad periodontal, mientras que 16 pacientes presentaron periodontitis severa, ocho presentaron periodontitis moderada, tres presentaron periodontitis leve y nueve presentaron gingivitis como se aprecia en la Figura 4, teniendo relación significativa p = 0.0015 con la edad de los pacientes con epilepsia (Figura 5).
Con respecto a la extensión de la enfermedad periodontal, se obtuvo que 19 pacientes presentaron enfermedad localizada (< 30%), y 17 presentaron enfermedad periodontal generalizada (> 30%).
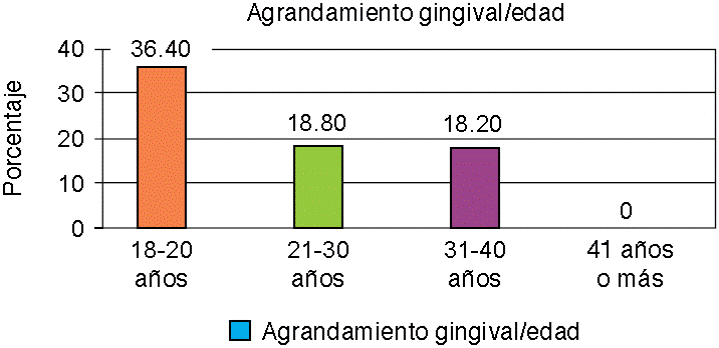
El agrandamiento gingival se presentó en apenas nueve pacientes, de los cuales cinco eran de sexo masculino y cuatro de sexo femenino. En cuanto al rango de edad cinco pacientes tenían de 18-20 años, dos pacientes tenían 21-30 años y dos pacientes tenían de 31-40 años (Figura 6).
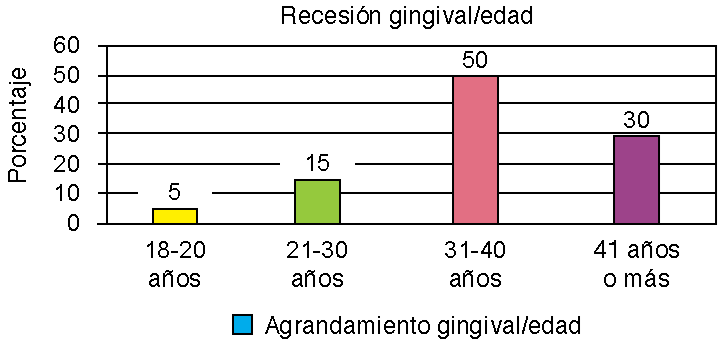
Con respecto a recesiones gingivales, 20 pacientes la presentaron, siendo 10 de sexo masculino y 10 de sexo femenino. En rangos de edad un paciente tenía 18-20 años, tres de 21-30 años, 10 de 31-40 años y seis de 41 años o más (Figura 7).
De acuerdo con la clasificación de movilidad dental de Miller, se presentó en ocho pacientes, mientras que el resto no presentó movilidad dental. Ésta presentó una relación significativa p = 0.018 con la edad de los pacientes que tienen Epilepsia (Tabla 1).
Tabla 1: Movilidad dental.
| Tipo de Movilidad según Miller | n | % |
|---|---|---|
| Grado 1 | 6 | 13.6 |
| Grado 2 | 1 | 2.3 |
| Grado 3 | 1 | 2.3 |
La Tabla muestra el número de pacientes que presentaron grado de movilidad según Miller.
En cuanto a la involucración de furcación según Hamp, a nivel de molares se presentó en seis pacientes mientras que el resto no presentó, como se muestra en la Tabla 2.
Tabla 2: Involucración de furcación.
| Tipo de involucración de furcación según Hamp |
n | % |
|---|---|---|
| Grado 1 | 3 | 6.8 |
| Grado 2 | 3 | 6.8 |
| Grado 3 | 0 | 0 |
El cuadro muestra el número de pacientes que presentaron furca en piezas molares según Hamp.
En el IHO de Greene y Vermillion, 12 pacientes presentaron una condición de higiene oral buena, 32 pacientes regular, ya que la mayoría presentó un alto IPDB y bajo índice de cálculo dental durante la investigación, como se señala en la Tabla 3.
Discusión
Una buena salud oral involucra a la salud periodontal, es indispensable para una buena condición general del paciente, ya que la presencia de enfermedad en la cavidad bucal puede ser un potencial desencadenante de futuras complicaciones en la salud oral y general de los pacientes con epilepsia lo que complica aún más su calidad de vida. Un parámetro de comparación que permite evaluar la situación de salud a nivel poblacional y/o individual es un indicador epidemiológico. Mientras que una unidad de medida que permite calificar y/o cuantificar un evento epidemiológico es un índice epidemiológico. Los índices IHO, O’Leary junto con el examen periodontal nos permitieron conocer la realidad en cuanto a la salud oral, en especial periodontal, de pacientes con epilepsia atendidos en el Centro Nacional de Epilepsia.
Nuestro estudio incluyó 44 pacientes diagnosticados con epilepsia de sexo masculino y femenino, que fueron divididos por edad, en grupos comprendidos entre 18 a 20 años, 21 a 30 años, 31 a 40 años y 41 a 64 años, quienes son pacientes del Centro Nacional de Epilepsia. Los resultados de este estudio fueron valorados mediante el uso de índices epidemiológicos «HIO, O’Leary» y periodontograma para evaluar la salud bucal de la población de estudio.
En nuestro estudio se encontró la relación significativa p = 0.0015 entre el diagnóstico con la edad de los pacientes, siendo preponderante la gingivitis en pacientes entre los 18 a 30 años mientras que la periodontitis es predominante en pacientes de 31 años a 64 años; lo que nos indica que a mayor edad la presencia de enfermedad y severidad va tomando protagonismo. De igual manera con una relación significativa p = 0.018 la movilidad dental aumentó en función de la edad apareciendo en pacientes de 21 a 30 años y siendo preponderante en pacientes de 41 a 64 años, lo que indica una estrecha relación de la edad de los pacientes con la presencia de periodontitis y movilidad dental.
Además, encontramos que 100% de los participantes presentó un cepillado dental deficiente basado en el índice de O’Leary; mientras que en el Índice de Higiene Oral de Greene y Vermillion con respecto al índice de placa, 63.6% presentó una condición de higiene regular, 31.8% una condición de higiene deficiente y sólo 4.5% una condición de higiene buena.
Pasarin y colaboradores20 en 2014 muestran que en un estudio realizado a 58 pacientes epilépticos, ocho presentaron gingivitis y 50 periodontitis (10 leve, 11 moderada y 18 severa), además presentaron agrandamiento gingival y movilidad dental. La presencia de estas manifestaciones periodontales las asocia a una mezcla de factores de riesgo, por un lado el consumo de fármacos anticonvulsivantes y por otro, el elevado depósito de placa y cálculo dental en los pacientes, factor preponderante, que contribuyen al desarrollo de enfermedad periodontal. González y asociados21 en 2009 señalan que en un estudio a 304 pacientes con diagnóstico de epilepsia se evidenció 194 casos de gingivitis y 59 casos de periodontitis crónica, lo cual señala es asociado a un factor de riesgo principal, la deficiente higiene oral. Ogunbodede y su equipo22 en un estudio realizado en 1998 a 56 pacientes epilépticos señala como principal manifestación oral hallada la periodontitis crónica en 39 pacientes seguido de 18 pacientes con agrandamiento gingival, 43 de ellos nunca en su vida visitaron un odontólogo, lo cual indica un factor importante para el desarrollo de estas patologías. En nuestro estudio encontramos la presencia de factores de riesgo similares asociados a la significativa presencia de enfermedad periodontal, con lo cual corroboramos similitud con las investigaciones presentadas.
Por otro lado en el Área de la Odontología la manifestación oral más conocida en pacientes con epilepsia es el agrandamiento gingival, por lo que Gurbuz23 indica que en las investigaciones de Delasnerie-Laupretre & Turpin, 1991; Thomason y colaboradores, 1992, se mencionan dos factores importantes de su desarrollo: la deficiente higiene oral y los efectos secundarios de los fármacos anticonvulsivantes principalmente fenitoína; la patogenia aún no está claramente determinada, pero se plantea un mecanismo relacionado de interacción del fármaco con los fibroblastos. En nuestro estudio nueve pacientes presentaron agrandamiento gingival además de una deficiente higiene oral y están bajo tratamiento anticonvulsivante, lo cual coincide con los factores señalados para su desarrollo.
Cabe mencionar que en nuestro estudio se halló la presencia de recesiones gingivales en 20 pacientes y seis con involucración de furcación y ninguno de los artículos revisados para esta investigación menciona estas manifestaciones, esto lo asociamos a la poca información acerca de las manifestaciones periodontales en pacientes con epilepsia, pues hay escasa investigación en torno al tema.
Es importante señalar que Károlyházy y asociados24 en 2003 concluyeron en su estudio que los pacientes con epilepsia tenían un estado de salud oral significativamente peor en comparación con los pacientes que no padecen epilepsia, lo cual corroboramos, ya que sólo 18% de nuestra muestra tuvo una condición de sano, mientras que el resto presentó enfermedad periodontal.
Conclusiones
La investigación reveló la importante presencia de un factor de riesgo: la placa dentobacteriana asociada a una higiene oral deficiente en los pacientes, que están en íntima relación con la elevada presencia de manifestaciones periodontales en los pacientes con epilepsia, prevaleciendo la periodontitis severa que consigo trae problemas como la movilidad dental con riesgo de pérdida de piezas dentales, acarreando problemas en la masticación, fonación y estética, estos dos últimos íntimamente relacionados con afectación a la seguridad emocional. También se registró el hallazgo de agrandamiento gingival, principal manifestación asociada a los pacientes con epilepsia.
Basado en los hallazgos encontrados en el presente estudio concluimos que la salud oral de los pacientes presentó un importante deterioro, lo que sin duda afecta a su salud general y calidad de vida, lo que a causa de factores propios de la enfermedad ya se encuentra aquejado; por lo tanto, requieren ser atendidos con prontitud y eficacia por el profesional
odontólogo.











 texto en
texto en