ANTECEDENTES
La histerectomía vaginal es una de las cirugías más frecuentes en un servicio de ginecología, sobre todo en casos de úteros prolapsados, pero también con otras indicaciones. Desde hace años se ha comparado la vía abdominal con la vía vaginal con las múltiples ventajas de esta última de menor: mortalidad, sangrado intraoperatorio, requerimiento de transfusión, estancia hospitalaria, enfermedades tromboembólicas asociadas, recuperaciones postquirúrgicas más rápidas y mejores resultados estéticos al no quedar ninguna cicatriz en la pared abdominal.1 Además, en manos experimentadas, el tiempo quirúrgico también es menor, con escasa necesidad anestésica, menor ocupación de quirófano y los costos derivados de esto. Por todo esto, la histerectomía vaginal es claramente más costo-efectiva que cualquier otra vía de elección.2,3,4
La histerectomía vaginal se asocia con un riesgo significativo de hematomas en la cúpula vaginal (25 al 59%), que es la complicación posoperatoria más frecuente luego de la histerectomía vaginal, asociada con morbilidad febril, descenso de la hemoglobina en el posoperatorio, necesidad de transfusión sanguínea, reingreso hospitalario, requerimiento de pruebas de imagen y aumento de la duración de la estancia hospitalaria.5,6
A pesar de ello, la histerectomía vaginal no siempre se acompaña de morbilidad. En casi todas las cirugías ginecológicas hay, al menos, mínimos hematomas en la cúpula vaginal pero sin repercusión. No existe consenso a partir de qué tamaño de hematoma se considera un riesgo significativo de complicaciones, aunque en casi todas las publicaciones se estima por encima de 2 a 5 cm, sobre todo de 5 cm, ya que a partir de estos tamaños son más frecuentes las pérdidas sanguíneas importantes y la morbilidad febril e infecciosa.7,8
El taponamiento vaginal es una medida a la que suele recurrirse en cirugía vaginal para disminuir las complicaciones, a criterio del cirujano o según los centros hospitalarios. Ello a pesar de que no existen evidencias de su utilidad, y a pesar de que una gran cantidad de pacientes lo perciben como molesto o sienten dolor asociado.9
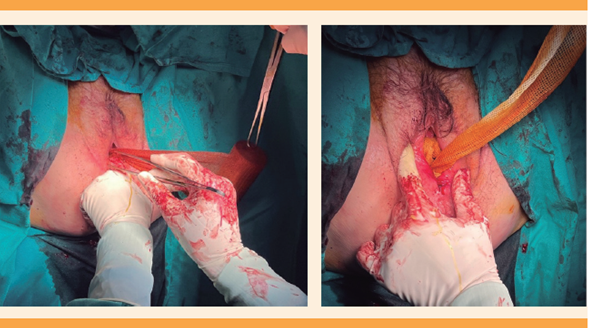
El taponamiento suele practicarse después de la cirugía, en el quirófano, con un rollo de gasa estéril empapado en povidona yodada que se va introduciendo en la vagina hasta que se considera que queda a presión.10 Figuras 1, 2 y 3

Figura 1 Preparación habitual de la gasa para el taponamiento que habrá de colocarse luego de la histerectomía vaginal.
En los últimos años se ha publicado más bibliografía acerca de la utilidad del taponamiento vaginal luego de la histerectomía vaginal, con desenlaces dispares.
Existen dos ensayos clínicos a este respecto: el de Thiagamoorthy y colaboradores9 y el de Westermann y su grupo10 en los que examinaron el dolor asociado con el taponamiento vaginal posoperatorio sin evidenciar mayor puntuación en el dolor. Por lo tanto, recomiendan su aplicación en la práctica clínica habitual debido a la ausencia de daños concomitantes y a su posible beneficio.
En contra existe una revisión sistemática de Porta y coautores (2022)11 en la que hicieron un análisis de la bibliografía publicada a este respecto; solo encontraron dos ensayos clínicos y dos comunicaciones en congreso, en total 337 pacientes. En esas comunicaciones no encontraron un claro beneficio del taponamiento, sobre todo en cuanto a la variable principal del estudio que fue el dolor. Concluyeron que el taponamiento vaginal dificulta el vaciado vesical y, por lo tanto, se asocia con el sondaje permanente que aumenta el riesgo de infección urinaria, incrementa las molestias o el dolor intravaginal, retrasa el alta y aumenta los costos.12,13
Enseguida cabría preguntarse qué puede hacerse para disminuir la incidencia del hematoma de cúpula. ¿Es el taponamiento una práctica útil para disminuir la incidencia del hematoma de cúpula, la pérdida de sangre y la morbilidad infecciosa? ¿Cómo repercute ello en el dolor posoperatorio? Por todo ello, el objetivo del estudio fue: analizar la eficacia del taponamiento vaginal para disminuir la incidencia del hematoma de cúpula posthisterectomía vaginal, conocer su influencia en la pérdida sanguínea, la morbilidad infecciosa y el dolor posoperatorio.
MATERIALES Y MÉTODOS
Estudio de cohortes, epidemiológico, longitudinal, prospectivo y comparativo con y sin intervención, en el que se evaluó la incidencia de hematoma de la cúpula vaginal en pacientes con histerectomía vaginal atendidas en el servicio de ginecología del Hospital General Universitario de Ciudad Real, España, con o sin otras cirugías asociadas (plastia anterior, plastia posterior, anexectomía bilateral o cirugía anti-incontinencia, cinta transobturadora). Se analizó la incidencia del hematoma de cúpula en un grupo de pacientes, repartidas en dos grupos: con taponamiento vaginal al término de la cirugía (n = 89) y el segundo sin éste (n = 86). Los grupos se integraron de forma aleatoria, por secuencia.
La propuesta del estudio se hizo ante el Comité de Ética de la Investigación con Medicamentos (CEIM) del hospital y todas las pacientes recibieron información previa a su aceptación de participar en el estudio y firmar el consentimiento informado. En el protocolo de estudio se analizaron 33 variables cualitativas y cuantitativas. Las principales fueron: hemoglobina previa a la cirugía y en el primer día posquirúrgico y también una escala visual analógica para el dolor. Se estudiaron el urocultivo, exudado vaginal y se hizo el control ecográfico transvaginal del hematoma de cúpula si existía previo al alta. Se recopilaron los reingresos, estados febriles, días de ingreso y otras complicaciones. El seguimiento incluyó el posoperatorio, la hospitalización y las consultas externas.
El análisis estadístico se hizo con el programa SPSS versión 25.0. El estudio fue descriptivo e inferencial; se consideró estadísticamente significativo un valor de p de 0.05.
RESULTADOS
Se estudiaron 175 pacientes con edad media de 67.32 ± 10.20 años en el momento de la cirugía, un IMC medio de 27.8 ± 4.95. La paridad media fue de 2.69 ± 1.18. Para ninguna de estas variables hubo diferencias significativas entre los grupos con o sin taponamiento. Cuadro 1
Cuadro 1 Principales variables cuantitativas del estudio
| Variable | Mínimo | Máximo | Media | DE |
|---|---|---|---|---|
| Edad (años) | 38 | 87 | 67.32 | 10.20 |
| IMC (kg/m2) | 15.41 | 49.21 | 27.80 | 4.95 |
| Paridad | 0 | 7 | 2.69 | 1.18 |
| Pérdida de hemoglobina (g/dL) | 0 | 6.10 | 1.84 | 1.07 |
| Diámetro máximo del hematoma(cm)
Escala visual análoga Días de ingreso Días de sondaje Tiempo de seguimiento (meses) |
0
0 1 1 19.50 |
10
10 5 7 79.98 |
1.64 4.20 2.11 1.03 48.08 |
1.63
2.22 0.42 0.45 17.15 |
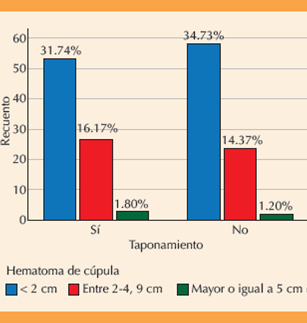
El estudio ecográfico transvaginal, previo al alta, para valorar el hematoma no evidenció diferencias significativas entre los grupos con o sin taponamiento (p = 0.999). En el 63.6% de las pacientes se evidencio hematoma de cúpula, casi todos menores de 2 cm (31.74% en el grupo con taponamiento y 34.73% en el grupo sin taponamiento) y solo 3% del total mayores de 5 cm (1.8% en el grupo con taponamiento y 1.2% en el grupo sin taponamiento). Figura 4
El análisis de la pérdida hematológica luego de la histerectomía vaginal (hemoglobina prequirúrgica-posquirúrgica) no evidenció diferencias significativas entre la aplicación o no del taponamiento (p = 0.592). La pérdida media de hemoglobina fue de 1.84 ± 1.07 DE g/dL, 1.78 ± 0.95SD g/dL en el grupo con taponamiento y 1.93 ± 1.15 DE g/dL en el grupo sin taponamiento.
En cuanto a la morbilidad infecciosa no se encontraron diferencias significativas entre los grupos con o sin taponamiento en la incidencia de urocultivos positivos (p = 0.773) ni en los exudados vaginales positivos (p = 0.153). Tampoco en los microorganismos encontrados en los cultivos positivos.
De las 175 pacientes solo 2.8% (n = 5) tuvieron fiebre en el posoperatorio. De estas 4 tuvieron necesidad de reingreso por hematoma sobreinfectado y necesidad de reintervención para su evacuación 2. Sin diferencias significativas entre los grupos. Todas esas complicaciones se asociaron de forma significativa con un hematoma mayor de 5 cm (p 0.001). Cuadro 2
Cuadro 2 Frecuencia de pacientes de las diferentes morbilidades según el tamaño del hematoma
| Menos de 5 cm | ≥ 5cm | |
|---|---|---|
| Fiebre | 2 | 3 |
| Reingreso | 1 | 3 |
| Reintervención | 0 | 2 |
Mediante la escala visual analógica se cuantificó el dolor de las pacientes en el posoperatorio. La media de dolor fue de 4.20 ± 2.22, sin encontrar diferencias significativas en los grupos con o sin taponamiento (p = 0.134).
El tamaño mayor de 5 cm del hematoma de cúpula se correlacionó de forma estadísticamente significativa con más días de ingreso (p = 0.016) y con mayor pérdida de hemoglobina (p = 0.046), y no influyeron en estos hematomas de mayor tamaño ni la edad, ni la paridad, ni el IMC; por lo tanto no se consideran factores de riesgo. Cuadro 3
Cuadro 3 Diferencias entre los diferentes tamaños del hematoma de cúpula respecto de diferentes variables
| Mujeres sin hematoma (media ± DE) | Hematoma menos de 4.99 cm (media ± DE) | Hematoma mayor de 5 cm (media ± DE) | p | |
|---|---|---|---|---|
| Edad (años) | 66.37 ± 1.51 | 67.59 ± 0.92 | 72.50 ± 8.42 | 0.274 |
| Paridad | 2.65 ± 0.18 | 2.73 ± 0.10 | 2.50 ± 0.64 | 0.546 |
| IMC (kg/m2) | 27.98 ± 0.63 | 27.71 ± 0.49 | 27.85 ± 2.14 | 0.928 |
| Días de ingreso | 2.04 ± 0.03 | 2.14 ± 0.04 | 2.75 ± 0.47 | 0.016* |
| Pérdida de hemoglobina (g/dL) | 1.78 ± 0.14 | 1.81 ± 0.09 | 3.50 ± 0.67 | 0.046* |
Los valores de p indican si hay diferencias estadísticamente significativas.
DISCUSIÓN
Existen escasos estudios referentes a la aplicación sistemática del taponamiento posthisterectomía vaginal y los que se encuentran reportan resultados dispares. De hecho, es llamativo que la única revisión sistemática al respecto concluya que no existe evidencia de su utilidad.1 Los dos principales ensayos clínicos en los que se basa la revisión concluyan que, aunque no hay diferencias significativas en cuanto al dolor posoperatorio puede proporcionar beneficios y debería recomendarse como práctica habitual.9,10
El estudio que aquí se publica, a pesar de no ser un ensayo clínico como tal, es un estudio prospectivo, con la muestra más grande publicada hasta la fecha gracias a no tener pérdida de pacientes. Es el estudio más completo en cuanto al análisis de más factores asociados con el taponamiento, otros solo estudiaron el dolor posoperatorio o la pérdida sanguínea o el hematoma de cúpula, pero no todos juntos.
Por lo que se refiere al estudio del hematoma de cúpula por eco transvaginal, pocos estudios hacen esta medición en el posoperatorio inmediato, por negativa de la paciente debida al dolor asociado con el posoperatorio del primer día, lo que se refleja en disminución de su fiabilidad conforme pasan las semanas.14,15 También se comprobó que la morbilidad se asocia, sobre todo, con los hematomas de mayor tamaño, más aún con los que sobrepasan los 5 cm.7
Puesto que el taponamiento no ha demostrado disminuir la pérdida sanguínea no debiera sustituirse por una correcta técnica quirúrgica y una adecuada hemostasia.6
Una de las limitaciones es la falta de cuestionarios validados para el dolor en el piso pélvico y mientras que en el estudio se recurrió a la escala visual análoga, otros han utilizado, por ejemplo a la escala de dolor de MC Gill. Otro análisis que podría haber efectuado en la misma muestra o, quizá en un estudio futuro, es el análisis de la analgesia que las pacientes demanden a enfermería, aparte de la analgesia habitual pautada, y evaluar si hay diferencias entre el grupo con o sin taponamiento.16
Otras variables no estudiadas fueron la tasa de reingreso y reintervención posthisterectomía vaginal debida al hematoma de cúpula. No se analizaron en los estudios mencionados quizá porque requieren seguimiento a largo plazo.
CONCLUSIONES
El taponamiento vaginal posthisterectomía vaginal es una práctica habitual a pesar de no haber pruebas que le respalden. No ha demostrado eficacia en la disminución de la incidencia del hematoma de cúpula, ni la pérdida de sangre, ni las complicaciones infecciosas. Su aplicación no influye en la escala del dolor y obliga al sondaje vesical permanente; por lo tanto, prolonga la estancia media, dificulta el alta temprana e incrementa los costos. El hematoma de cúpula posthisterectomía vaginal es muy frecuente y en la mayor parte de las veces no se asocia con morbilidad, salvo los de tamaño mayor a 5 cm. La edad ni el IMC elevado se han identificado como factores de riesgo para el hematoma de cúpula posthisterectomía vaginal. Por lo tanto, debiera desaconsejarse la práctica rutinaria del taponamiento vaginal posthisterectomía vaginal.











 nueva página del texto (beta)
nueva página del texto (beta)