ANTECEDENTES
La inducción del parto consiste en estimular artificialmente el útero para generar modificaciones cervicales que permitan iniciar el trabajo de parto.1 La tendencia actual es hacia un incremento de las inducciones, que se reportan del 7 al 33%, según la región estudiada.2
La inducción del parto se asocia con mayor riesgo de efectos adversos perinatales3,4 en comparación con el trabajo de parto espontáneo; sin embargo, en pacientes de alto riesgo no se asocia con mayor frecuencia de nacimientos por cesárea,5 lo que permite alcanzar el parto en el 75% de los casos.6
Existen muchos medicamentos para inducción del parto, entre ellos las prostaglandinas, que son de las más indicadas,7 sobre todo las E1 y E2. Las prostaglandinas E2 se consideran más seguras, pero su costo las limita en países de bajos recursos, además de ser inestables a temperatura ambiente, lo que dificulta aún más recurrir a ellas en estos escenarios.8 En cambio, la prostaglandina E1 es barata, fácil de administrar y estable a temperatura ambiente. Aun cuando se han reportado efectos adversos importantes con su administración, diversos estudios concluyen que a bajas dosis (25 μg) no se asocian con desenlaces fetales, a pesar de su tendencia a mayor actividad uterina.9
El American College of Obstetricians and Gynecologists recomienda la administración de 25 μg por vía vaginal cada 3 a 6 horas, sin especificar las dosis requeridas antes de considerar que hubo falla en la inducción.10 De igual manera, la Organización Mundial de la Salud (OMS) establece una recomendación similar de administrar 25 μg de PGE1 por vía vaginal cada 6 horas, pero sin establecer un punto final.11 Ambas recomendaciones, aun sin especificar cuántas dosis, fueron avaladas por una reciente revisión de expertos.12 Si aunado a este vacío en información se agrega que en la actualidad no hay una definición estandarizada de inducción fallida, es de esperar que las dosis de prostaglandina administrada para la maduración cervical varíen entre países e instituciones.
En sus protocolos de inducción, muchos centros indican tres dosis de PGE1,13 mientras que otros lo hacen con seis dosis;14,15de nuevo, sin evidencia previa que permita decidir cuántas dosis son las apropiadas para reducir riesgos y lograr el parto. El objetivo de este estudio fue: comparar un esquema de tres dosis con otro de máximo seis dosis de prostaglandina E1 (PGE1) para determinar cuál es más efectivo para alcanzar un puntaje de Bishop favorable, sin incrementar la tasa de cesáreas o los desenlaces perinatales adversos.
MATERIALES Y MÉTODOS
Estudio con asignación al azar, controlado y prospectivo efectuado entre los meses de abril a mayo de 2018 en la Maternidad del Hospital Santo Tomás, Panamá. Criterios de inclusión: pacientes entre 34 y 42 semanas de embarazo, con puntajes de Bishop desfavorables (menores de 6), condiciones maternas o fetales que ameritaran la interrupción del embarazo y gestaciones sin malformaciones conocidas. Criterios de exclusión: pacientes con oligoamnios o afecciones maternas o fetales conocidas con contraindicación para el parto e incapacidad para aplicar las dosis correspondientes de PGE1 cada seis horas, conforme a lo indicado en el protocolo.
Posterior a la firma del consentimiento informado las pacientes se asignaron al azar, conforme a lo indicado en un sobre opaco cerrado en proporción 1:1, con el código de grupo determinado por un programa de aleatorización (https://www.randomizer.org/) para recibir un máximo de tres dosis (Grupo A) o un máximo de seis dosis (Grupo B) de 25 μg de PGE1 por vía vaginal, aplicadas cada 6 horas, hasta obtener modificaciones cervicales con un puntaje de Bishop favorable (más o menos mayor de 6). Las dosis de PGE1 las aplicaron, en el fondo de saco vaginal, el investigador principal, un obstetra o el residente de Obstetricia asignado, conforme a los plazos establecidos en el protocolo. En caso de alcanzar la dosis máxima (independiente del puntaje Bishop) según el grupo o si el puntaje Bishop era o no favorable en cualquier evaluación, la paciente se enviaba a la sala de partos para continuar la vigilancia del trabajo de parto y decidir si ameritaba o no la administración de oxitocina.
Todas las pacientes se encontraban en condiciones estables (sin evidencia de inestabilidad hemodinámica) antes de asignarlas al azar a un grupo. En la sala de partos se siguió el procedimiento convencional establecido en las guías nacionales.
Para el cálculo de la muestra se tomó como base el estudio de López VP y Toirac Lamarque AS16 que refirió 28.1% de las indicaciones para practicar cesárea, consecutiva a la inducción fallida del trabajo de parto. Este resultado es muy similar al reportado por otros investigadores, que indican que el 28% de las inducciones finalizan por vía cesárea.17 La Organización Mundial de la Salud propone una tasa de cesáreas del 15%, que es el porcentaje donde se evidencia su beneficio para reducir la morbilidad y mortalidad materna y neonatal, mientras que por encima de ese valor no se evidencia disminución de la mortalidad.18 La muestra se calculó para encontrar una diferencia estadísticamente significativa con base en una potencial reducción de la tasa de cesáreas por inducción fallida del 28 al 15%. Se recurrió a un error alfa del 5%, un poder estadístico del 80% y un intervalo de confianza del 9%: el tamaño de muestra fue de 312 pacientes.
El objetivo primario del estudio fue: determinar con cuál esquema se conseguía alcanzar un índice de Bishop favorable y con máximo de cuántas dosis se lograba ese resultado. Los objetivos secundarios fueron: determinar la frecuencia de complicaciones maternas (inducción fallida, cesárea, duración del trabajo de parto, prolongación del primero o segundo estadio del trabajo de parto, infección puerperal) y fetales (Apgar bajo al minuto o a los cinco minutos, bienestar fetal no tranquilizador) en ambos grupos y determinar su relación con las dosis de prostaglandina E1 recibidas.
Aun cuando la separación en dos brazos puede parecer un error metodológico era indispensable para evitar sesgos. Era esperado que muchos sujetos del grupo de seis dosis terminaran alcanzando un puntaje de Bishop favorable con menos de tres dosis; sin embargo, el diseño del estudio sí permitió determinar la cantidad máxima de dosis requeridas para alcanzar el objetivo primario, a la vez que fue posible observar las consecuencias de solo indicar tres dosis, en vez de extenderse hasta las seis dosis, de ser necesario.
El análisis estadístico se hizo en el programa Epi info, versión 7.2 del Centro para Control y Prevención de Enfermedades (CDC). Las diferencias entre variables cualitativas se determinaron con la prueba de χ2. Las diferencias entre variables cuantitativas se establecieron con la prueba de U Mann-Whitney. La diferencia estadística se consideró con una p < 0.05. El estudio fue aprobado por el Comité de Ética del Hospital Santo Tomás (16-2017/CEI-HST) y registrado en una base de datos pública (clinicalTrials.gov - NCT03489798).
RESULTADOS
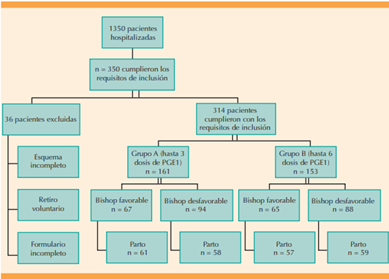
Se analizaron 1350 pacientes de las que se excluyeron 350 que no cumplieron con los criterios de inclusión. De estas últimas, 36 no se consideraron aptas para el estudio debido a varias razones. Al final, se estudiaron 314 pacientes (grupo A: 3 dosis [n = 161]; grupo B: 6 dosis [n = 153]), lo que cumplió con el cálculo original de la muestra (Figura 1). Las características basales de la población fueron similares en ambos grupos (Cuadro 1) con respecto a las variables reportadas. Al momento de su admisión todas las pacientes tuvieron índices de Bishop desfavorables.
Cuadro 1 Características basales de la población de estudio
| Población de estudio | |||
|---|---|---|---|
| PGE1-3 dosis n:161 | PGE1-6 dosis n:153 | p | |
| Edad (años)a | 24.8 (5.64) | 25.7 (6.70) | 0.39 |
| Semanas de gestacióna | 39.8 (1.6) | 39.7 (1.5) | 0.23 |
| Índice de masa corporal (kg/m2) a | 31.8 (5.86) | 32.2 (6.58) | 0.73 |
| Nuliparidadb | 83 (47.7) | 91 (52.3) | 0.14 |
| Índice de Bishop al ingreso a | 1.30 (1.35) | 1.38 (1.35) | 0.60 |
| Distribución de las dosis recibidas de PGE1b | 70 (43.5) 54 (33.5) 37 (23.0) 0 0 0 |
82 (53.6) 43 (28.1) 15 (9.8) 7 (4.6) 4 (2.6) 2 (1.3) |
0.07 0.29 0.001 - - - |
a Valores presentados en promedio (desviación estándar).
b Valores presentados presentados en número (porcentaje).
El análisis del objetivo primario no demostró una diferencia significativa en cuanto a las dosis de PGE1 requeridas para alcanzar un índice de Bishop favorable [3 dosis: 1-2 dosis (0.79) en comparación con 6 dosis: 1-2 dosis (1.10); p = 0.79]. Aunque las nulíparas requirieron mayores dosis, la diferencia fue estadísticamente significativa [nulíparas: 2.03(1.10) en contraposición con multíparas: 1.6 (0.78); p = 0.0002]. Este dato no se incluye en los cuadros porque se hizo una comparación global de las dosis, independiente del brazo al que pertenecía la paciente.
Tampoco surgieron diferencias en relación con la cantidad de cesáreas [3 dosis: 26.1% comparadas con 6 dosis: 23.5%; RR: 1.11(0.75-1.63); p = 0.79] o la duración del trabajo de parto [3 dosis: 7.7 h (4.7) comparadas con 6 dosis: 7.1 h (4.5); p = 0.19]. Las pacientes del grupo de 6 dosis se trasladaron a la sala de partos con mejores índices de Bishop a la tercera dosis [3 dosis: 5 (2.08) comparadas con 6 dosis: 7(2.02); p = 0.0002] y un 3.86% adicional logró tener un parto exitoso con la cuarta o quinta dosis. La sexta dosis no representó ninguna ventaja para las variables analizadas. Cuadro 2
Cuadro 2 Éxito de la maduración cervical y partos
| PGE1-3 dosis n:161 | PGE1-6 dosis n:153 | RR (IC95%) | Valor de p | |
|---|---|---|---|---|
| Indicaciones para la inducciónb | 88 (50.8) 50 (28.9) 27 (15.0) |
77 (44.5) 60 (34.6) 17 (9.8) |
1.09 (0.88-1.34) 0.79 (0.58-1.07) 1.51 (0.86-2.66) |
0.27 0.06 0.08 |
| Dosis de PGE1a requeridas para alcanzar Bishop favorable (≥6) | 1.79 (0.79) | 1.80 (1.10) | 0.79 | |
| Índice de Bishop al ser enviada a partosa,c | 6 (2.4) 7 (2.15) 7 (2.74) 5 (2.08) - - - |
7 (2.2) 7 (2.38) 7 (1.64) 7 (2.02) 6 (1.40) 4 (3.00) 3 (0.00) |
0.03 0.59 0.17 0.0002 |
|
| Éxito de la inducción (parto)b según la dosis | 58 (36.0) 38 (23.6) 23 (14.28) - - - |
68 (44.4) 30 (19.6) 13 (8.49) 5 (3.26) 1 (0.60) 0 (0) |
0.81 (0.62-1.06) 1.2 (0.79-1.84) 1.68 (0.88-3.2) - - - |
0.49 0.47 0.03 - - - |
| Cesáreab | 42 (26.1) | 36 (23.5) | 1.11 (0.75-1.63) | 0.60 |
| Duración en horas del trabajo de partoa | 7.7 (4.7) | 7.1 (4.5) | 0.19 | |
| Necesidad de oxitocina b | 100 (62.1) | 93 (60.8) | 1.02 (0.86-1.22) | 0.40 |
a Valores promedio (desviación estándar).
b Valores en número (porcentajes).
c El índice se reporta como el valor con el que la paciente fue enviada a la sala de partos por alcanzar un puntaje favorable (≥ 6), independiente de las dosis. Al llegar a la última dosis según el grupo, la paciente era enviada a la sala de partos, sin considerar el puntaje de Bishop reportado.
El análisis de las variables secundarias (complicaciones maternas y neonatales) no demostró diferencias significativas entre uno y otro grupo en cuanto a las causas de cesárea, puntajes Apgar, causas de puntajes Apgar menor de 7, pérdida del bienestar fetal y complicaciones maternas y neonatales (Cuadro 3). No se registraron casos de taquisistolia, hiperestimulación, desprendimiento prematuro de placenta normoinserta, atonía uterina o hemorragia posparto. La complicación más frecuente fue la pérdida del bienestar fetal [3 (6.2%) comparadas con 6 dosis: 3.2%; RR: 1.32 (0.91-1.92); p = 0.22]. Desde el punto de vista neonatal, no se reportaron casos de síndrome de aspiración de meconio o admisiones a la unidad de cuidados intensivos neonatales.
Cuadro 3 Complicaciones maternas y neonatales
| PGE1-3 dosis n:161 | PGE1-6 dosis n:153 | RR (IC95%) | p | |
|---|---|---|---|---|
| Apgar (al minuto)a | 8 (0.74) | 8 (0.71) | 0.42 | |
| Apgar (a los 5 minutos)a | 8 (0.20) | 8 (0.20) | 0.23 | |
| Apgar ≤ 6 (al minuto)b | 5 (3.09) | 6 (3.90) | 0.350 | |
| Apgar ≤ 6 (a los 5 minutos)b | 0 (0) | 0 (0) | - | |
| Causas de Apgar bajo (≤ 6)b | 9 (5.6) 6 (3.7) 5 (3.09) 13 (8.07) |
18 (11.7) 7 (4.5) 6 (3.90) 9 (5.9) |
0.48 (0.22-1.05) 0.81 (0.28-2.37) 0.79 (0.25-2.54) 1.37 (0.6-3.12) |
0.05 0.70 0.67 0.44 |
| Causas de cesárea b | 10 (6.21) 10 (6.21) 8 (4.9) 1 (0.6) 10 (6.2) |
5 (3.27) 7 (4.6) 6 (3.9) 1 (0.6) 7 (4.6) |
1.32 (0.91-1.92) 1.16 (0.77-1.75) 1.12 (0.7-1.79) 0.98 (0.24-3.91) 1.16 (0.77-1.75) |
0.22 0.52 0.66 0.97 0.52 |
| Complicaciones maternas pospartob | 5 (3.1) 0 (0) 2 (4.7) 1 (2.3) 3 (1.87) |
1 (0.67) 0 (0) 0 (0) 0 (0) 2 (1.31) |
0.07 - 0.12 0.23 0.69 |
a Valores presentados en promedios (desviación estándar).
b Valores presentados en números (porcentajes).
c Valores presentados según la cantidad de cesáreas en cada grupo.
DISCUSIÓN
La inducción del trabajo de parto es uno de los procedimientos obstétricos más practicados, con una prevalencia en aumento al aparecer e investigarse nuevas indicaciones maternas y fetales para la interrupción del embarazo.19,20 Aun cuando el índice de Bishop es el método aceptado para evaluar las condiciones cervicales que permitan un parto exitoso, es subjetivo y tiene una muy baja sensibilidad,21 lo que dificulta la decisión de hasta cuándo proseguir con la indicación de los medicamentos, como las PGE1, antes de considerar fallida una inducción.
En el estudio aquí publicado, el índice de Bishop de ingreso a la sala de trabajo de parto en ambos grupos no se relacionó, de forma directa, con el aumento en la incidencia de cesáreas porque el 74.8% terminó en parto. Estos resultados son similares a los descritos por Errandonea y colaboradores22 y los de Kruit y su grupo,19 aunque su tasa de cesáreas fue menor.
El promedio de dosis de PGE1 en ambos grupos fue de 1 a 2 (dosis total: 25-50 μg). Con estas dosis, más del 60% de las pacientes consiguió el parto [3 dosis (62%) en comparación con 6 (64%); OR: 0.83 (0.53-1.31); p = 0.42]. Estos resultados son similares a los de Kumar y coautores23 quienes también demostraron que el esquema máximo requerido era de 5 dosis, aunque su objetivo primario era alcanzar la fase activa del trabajo de parto. Puliyat y su equipo describieron similares hallazgos, con un 73% de pacientes que alcanzaron el parto con 2 dosis de 25 μg de PGE1.24 Los resultados del ensayo aquí comunicado parecen confirmar que se puede conseguir un índice de Bishop favorable y, por ende, un parto con dosis totales de 25-50 μg de PGE1, espaciadas cada 6 horas. Sin embargo, pueden administrarse hasta 5 dosis con el mismo objetivo. Si bien no se alcanzó una diferencia estadísticamente significativa en cuanto a la cantidad de partos al comparar ambos esquemas, sí hubo una reducción de las cesáreas al conseguir un pequeño porcentaje adicional de partos. Aplicar más de cinco dosis no parece mejorar las tasas de parto, por lo que, de no conseguir un índice de Bishop favorable para la quinta dosis deben evitarse las dosis adicionales de prostaglandinas y recurrir a otro método (balón cervical u oxitocina) para decidir si la inducción fue fallida, conforme a la definición que prevalezca en cada institución.
Pimentel y colaboradores compararon una dosis con múltiples dosis (máximo 4) de 25 μg de PGE1 para conseguir el parto.25 La dosis única se asoció con una tasa más alta de cesáreas, aunque no alcanzó significación estadística (35.8 en comparación con 22.8%; p = .034). Las dosis múltiples tuvieron una tasa de cesáreas muy similar a la encontrada en nuestro estudio [3 dosis (26.1%) en comparación con 6 dosis (23.5%); OR: 1.11 (0.75-1.63); p = 0.60]. Aplicar 5 dosis parece incrementar la posibilidad de parto, aunque después de la tercera dosis esta posibilidad es menor del 5%.
En la sala de trabajo de parto más del 60% de las pacientes que recibieron maduración cervical con PGE1 requirieron oxitocina durante la conducción de éste, con duración de 7 horas en promedio para ambos grupos. Estos resultados son similares a los mencionados por Azubuike y su grupo,26 aunque ellos no hicieron una distinción basada en las dosis como sí lo hizo Puliyath y coautores quienes informaron una mayor necesidad de oxitocina a mayores dosis de PGE1,24 hallazgo que también se reporta en lo aquí publicado.24
CONCLUSIÓN
El esquema de 25 μg de misoprostol cada 6 horas hasta un máximo de 5 dosis demostró ser seguro para lograr el parto. A pesar de que el esquema de 5 dosis se asoció con una baja incidencia de complicaciones maternas, perinatales y puerperales, los partos exitosos fueron pocos, por lo que 4 dosis pareciera ser una mejor elección en cuanto a la cantidad total recomendada de dosis de PGE1 antes de considerar otras opciones de maduración cervical. Se requirieron mayores dosis de oxitocina en las pacientes que recibieron más dosis de PGE1 para lograr un parto exitoso.











 nueva página del texto (beta)
nueva página del texto (beta)