Introducción
“COVID persistente” es el nombre de los signos y síntomas que se desarrollan durante o después de una infección compatible con COVID-19, que se prolongan durante más de 12 semanas y no son explicados por un diagnóstico alternativo1.
El COVID persistente cambia con el tiempo y afecta a todos los sistemas del cuerpo1. La literatura confirma la afectación grave de múltiples dominios neurocognitivos en personas meses después de que se presenta el COVID-192. Hay personas que se quejan de estos déficits neurocognitivos y otras con anosognosia (a, sin; noso, enfermedad; y gnosis, conocimiento). Se propone la anosognosia como un biomarcador neurológico de la neuroinvasividad de SARS-CoV-23. Existe la posibilidad de que los profesionales sanitarios ignoren o estigmaticen a los individuos afectados de síntomas cognitivos y molestias somáticas crónicas, aun cuando no muestran anomalías físicas ni tienen antecedentes de problemas de salud mental4. En el contexto de la cultura militar, el paciente psiquiátrico puede estar sujeto a un estigma aun mayor.
Presentación del caso
El teniente M. es un hombre de 47 años con una carrera de 22 años como oficial de la marina. Se describió a sí mismo como una persona aprensiva que tiende a preocuparse por casi todas las cosas. Padeció un episodio depresivo en 2016 que remitió con fluoxetina de 20 mg. El paciente no presenta antecedentes de tabaquismo, consumo de alcohol, problemas sistémicos ni cardiovasculares. Tampoco hay antecedentes familiares de enfermedades neurodegenerativas.
En agosto de 2020, pasó el COVID-19 con síntomas respiratorios leves que se resolvieron en unos pocos días con tratamiento sintomático. No obstante, una sensación de falta de aliento persistió. La tomografía computarizada torácica que se practicó, la espirometría, el ecocardiograma y los paneles hormonales e inflamatorios resultaron sin anormalidad. En 2022, a pesar de una rehabilitación durante 2 años, actividades rutinarias como caminar distancias cortas o realizar algunas flexiones desencadenaron una “sensación de ahogo”. Una sensación de fatiga crónica, la ansiedad flotante, la incomodidad gástrica y una parestesia periférica, enseguida se convirtieron en nuevos problemas. Como el paciente tenía antecedentes de enfermedad mental y certificados de incapacidad para misiones militares, se pensó en la posibilidad de que presentara un trastorno facticio. Como los síntomas del oficial no se tomaron en serio, esto le generó un cuadro de frustración.
Se advirtió una facies de tristeza y un estado de ánimo bajo en la consulta psiquiátrica. El paciente trasladó sentimientos de impotencia, frustración y aprensión sobre su futuro. Mencionó que este sentimiento no era el mismo que cuando padeció depresión en 2016. Las puntuaciones de ansiedad y depresión no eran altas y no parecían explicar adecuadamente su acuciante situación actual. Refirió no tener problemas cognitivos.
Posteriormente, los síntomas físicos y emocionales mejoraron después de 1 mes con duloxetina de 30 mg y etoricoxib de 95 mg. Sin embargo, el teniente M. falló en 4 ocasiones la prueba de recuerdo diferido (Test Cognitivo de Montreal) obteniendo un total de 26 puntos5. El paciente solo logró completar 4 de un total de 6 series motoras por su cuenta (Bateria de Valoración de los Lóbulos Frontales; 17 puntos)6. A pesar de la presencia de algunos fallos menores en las pruebas cognitivas, estos se consideraron inusuales en un oficial en servicio activo, lo cual nos llevó a investigar más a fondo.
Una experta neuropsicóloga sometió al paciente a una batería de pruebas neuropsicológicas7 que confirmaron la falta de advertencia de déficits graves de memoria verbal y visuoespacial. El paciente no informó de algún problema cognitivo ni de memoria por alteraciones de la metacognición y metamemoria.
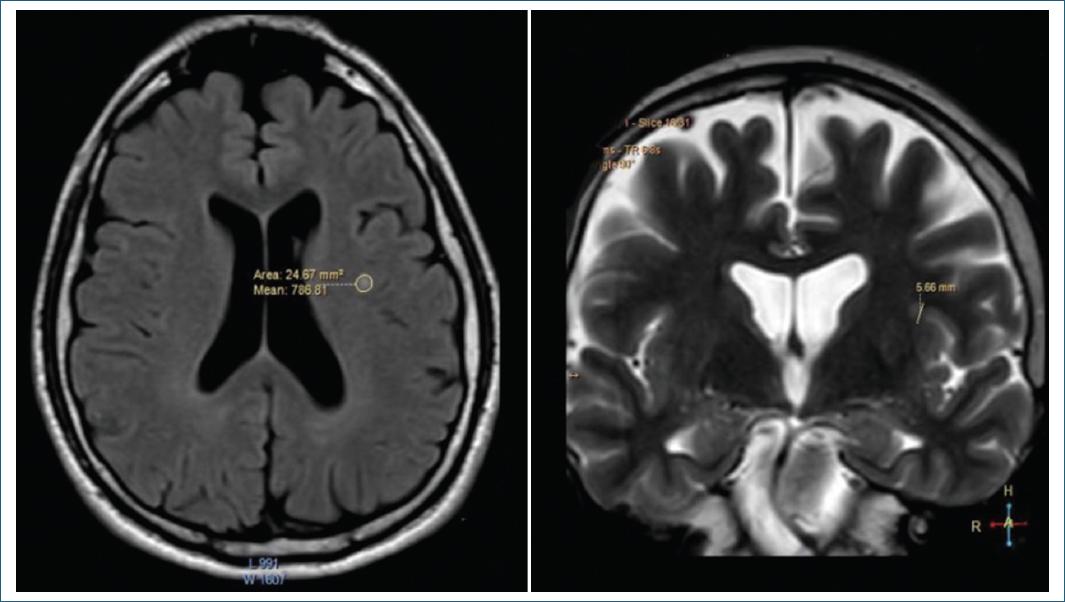
Se observó un infarto lacunar izquierdo aislado y datos de atrofia frontoparietal leve en la imagen por resonancia magnética (IRM) encefálica (Fig. 1).
Discusión
Los antecedentes de enfermedad mental fueron un factor que condujo a que las quejas del oficial no se tomaran en serio y a que este fuese estigmatizado como paciente psiquiátrico.
A pesar de la posibilidad de que el COVID-19 pudiera agravar sus anteriores problemas de salud mental, en la actualidad, su estado emocional es distinto de su previo episodio depresivo de 2016. El teniente M. se queja de frustración y nerviosismo derivados del estigma que ha tenido que soportar. Sus niveles de estrés y desesperación explican adecuadamente su estado actual.
Se debe mencionar que el teniente M. no presenta las características más habituales del COVID persistente tales como antecedentes de infección grave, signos de disautonomía ni hipotensión ortostática. No obstante, según las guías estándar de práctica clínica, el COVID persistente puede manifestarse incluso después de una infección asintomática y prolongarse por espacio meses presentando solo síntomas cognitivos8. En este sentido, pensamos que la historia clínica del paciente sugiere que la infección leve por COVID-19 fue el catalizador de su estado actual.
Nuestro objetivo es aportar información sobre la exclusión de otras etiologías tales como demencia vascular (DV), enfermedad de Alzheimer (EA) y demencia frontotemporal (DFT) con base en nuestro abordaje sindrómico que implica un deterioro cognitivo temprano con cambios graduales en las áreas frontal y parietal.
Aunque el infarto lacunar fue uno de los principales hallazgos de nuestro caso, no había factores de riesgo cardiovascular que apoyaran dicho diagnóstico
No obstante, las alteraciones cognitivas del paciente sí son posibles en la EA, la DV y la DFT. En cualquier caso, los antecedentes familiares eran negativos para trastornos neurodegenerativos. Además, sus fallos de memoria son tanto verbales como visuoespaciales y no asociados a la memoria episódica anterógrada, lo cual es indicativo de la integridad de ambas áreas hipocampales (algo que también confirmaron las IRM). Es raro que la enfermedad de Alzheimer no afecte las áreas mencionadas9.
Las características de la lesión de nuestro paciente fueron un infarto lacunar derecho aislado y atrofia frontotemporal bilateral leve. Estos últimos hallazgos difieren de la atrofia temporal que suele observarse en pacientes con EA9.
El paciente presentaba alteraciones en la memoria asociativa y visual y ausencia de señales de alerta de enfermedad. En la DFT suelen observarse características clínicas tales como apatía, pérdida de empatía, desinhibición, hiperoralidad y estereotipos, además de anormalidades ejecutivas o del lenguaje. En la DFT, los estudios de imagen suelen mostrar asimetría interhemisférica, acompañada de evidencias claras de atrofia grave9. Estos últimos hallazgos son distintos de los de nuestros pacientes.
Otra cuestión es que los individuos con COVID persistente suelen referir algo parecido a una “neblina cerebral”, un signo de disfunción cognitiva, como la molestia principal8. En cualquier caso, el teniente M. solicitó asistencia médica por otras cuestiones. Aunque presentaba déficits cognitivos, esto se pudo comprobar tras advertir las alteraciones cerebrales de este.
Pasar por alto este deterioro cognitivo en el teniente M. podría ponerlo en riesgo en el servicio militar. Esta ausencia de señales de alerta de enfermedad (anosognosia) se ha planteado como un posible biomarcador neurológico de la neuroinvasividad del SARS-CoV-210.
Quizás la anosognosia pueda explicarse por las alteraciones frontoparietales del paciente, una patología que viene provocada por cambios tanto en el lóbulo parietal inferior derecho como en las áreas corticales implicadas en la red neuronal por defecto (centros de auto-monitorización)11.
No obstante, se requieren valoraciones más profundas mediante imágenes funcionales para los hallazgos de las IRM en este paciente, ya que en la literatura se han descrito cambios cerebrales parecidos secundarios al COVID persistente10.
Tras reunir toda esta información sobre este oficial, pensamos que podría ser apto para el retiro del servicio militar debido a discapacidad12.
Conclusiones
Los problemas de salud mental del personal militar con COVID-19 persistente pueden llevar a la estigmatización y a tener una autopercepción negativa, lo cual podría confundirse con una escalada de los antecedentes de salud mental. Incluso en ausencia de otras complicaciones, se debe tener en cuenta que la afectación cognitiva puede pasar desapercibida y que la anosognosia podría ser una forma disfrazada de presentación. Se aconseja llevar a cabo una valoración cognitiva de los individuos con antecedentes de COVID-19 por las razones citadas. Esta acción preventiva también puede tener un efecto beneficioso en las instituciones.