Introducción
En diciembre de 2019, se detectó un nuevo coronavirus (COVID-19) en Wuhan, China1 con elevada transmisibilidad por vía respiratoria superior 2 generando la Enfermedad por Coronavirus 2019 3 o coronavirus 2 del síndrome respiratorio agudo severo (SARS-CoV-2) generando gran morbimortalidad a nivel mundial.4-5 Hasta noviembre de 2020, el virus y la enfermedad se extendieron a más de 185 países con 11,317,637 casos y 531,728 muertes a nivel mundial aumentando de manera exponencial a través del tiempo.5-7
Algunos virus tienen la capacidad de desencadenar una respuesta autoinmune sobre el sistema nervioso central (SNC) y/o periférico, así como neurotropismo en seres humanos y el covid-19 quizá sea uno de ellos 8,9. Además de los signos y síntomas clínicos descritos inicialmente, covid-19 se ha asociado con cefalea, mareos, delirio, confusión y alteración de la conciencia, accidente cerebrovascular isquémico, trastornos neuromusculares y otros síntomas neurológicos especialmente en pacientes más graves 10-12. Los pacientes infectados, pueden cursar con encefalitis/encefalopatía hipóxica infecciosa y un posible neurotropismo del virus que podría contribuir a la insuficiencia respiratoria refractaria por afección del centro cardiorrespiratorio del tallo cerebral 2,13 y desregulación homeostática sistémica 14, aumentando el mal pronóstico y la tasa de mortalidad 15, sin embargo; se necesitan más estudios para determinar la asociación con nuevo virus 16.
Hasta septiembre de 2020, se han reportado solo dos casos de meningitis/encefalitis asociados, sin embargo, no se ha demostrado su presencia consistente en SNC. Autopsias de pacientes con covid-19 que muestran hallazgos histopatológicos como edema cerebral y degeneración neuronal sugieren encefalopatía tóxica secundaria a hipoxemia que pudieran ser la etiología de la confusión.8,11,17 Pacientes neurocríticos y neuroquirúrgicos siguen presentándose en los hospitales independientemente de la pandemia; sus comorbilidades y compromiso multisistémico aumentan el riesgo de resultados adversos18. A pesar que es difícil clasificar a los pacientes con trastornos neurológicos 19, la mayoría de los centros han establecido protocolos y recomendaciones de manejo de pacientes neurocríticos y neuroquirúrgicos con estratificación, programación y reestructuración del servicio 20-22, disminución de personal en áreas quirúrgicas y hospitalización, prevención de infección por transmisión nosocomial 23-25 y participación y difusión de investigación neuroquirúrgica referente a COVID-19.3 En nuestro país, la Sociedad Mexicana de Cirugía Neurológica, publicó una Guía de sugerencias en el manejo de urgencias neuroquirúrgicas, con un protocolo de bioprotección y clasificación en cirugía neurológica, bajo la premisa MÁXIMA PROTECCIÓN + MÍNIMA EXPOSICIÓN = MÁXIMA SEGURIDAD. 26
A nivel internacional, las sociedades y grupos de neuroanestesia han establecido consenso de expertos y guías de recomendaciones para el manejo del paciente neuroquirúrgico, mediante el uso de algoritmos en emergencias neurológicas, reconversión hospitalaria y toma de decisiones conforme a las necesidades cambiantes de la pandemia.18,25,27,28
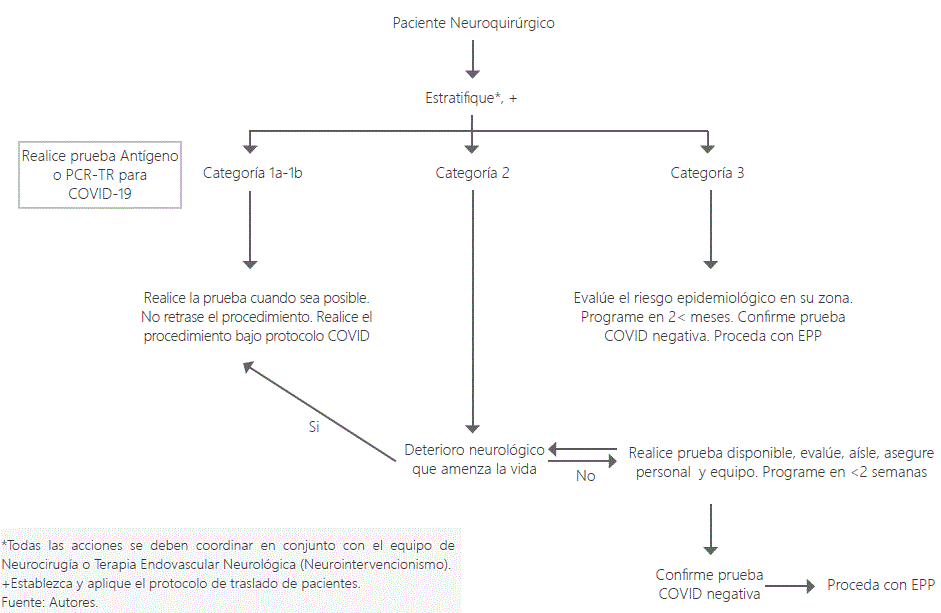
El objetivo de este trabajo es presentar una serie de recomendaciones con base en la evidencia científica actual y la literatura disponible sobre las implicaciones para neuroanestesiólogos y el manejo anestésico perioperatorio del paciente neurocrítico y neuroquirúrgico durante la pandemia por COVID-19. Se propone una guía de estratificación con ejemplos, tiempo máximo y recomendaciones para el procedimiento, así como un algoritmo de apoyo para la programación de estos pacientes (Tabla 1 y Figura 1).
Tabla 1: Estratificación de pacientes neurocríticos y neuroquirúrgicos
| Categoría | Tiempo para procedimiento | Ejemplos* | Recomendación |
|---|---|---|---|
| 1a Emergencia | <30 minutos | Ataque cerebrovascular isquémico, craniectomía descompresiva | Solicite prueba COVID disponible y TAC de tórax en cuanto sea posible. No retrase el procedimiento en caso de emergencia. Realice el procedimiento bajo protocolo COVID |
| 1b Urgencia | < 24 horas | Inestabilidad espinal, TCE Severo, Hemorragia intracraneal, HIC-Edema Cerebral o efecto de masa | Solicite prueba COVID disponible y TAC de tórax. Realice el procedimiento bajo protocolo COVID |
| 2 Prioritaria/ No urgente | < 2 semanas | Lesiones intracraneales en áreas elocuentes o intramedulares con déficit motor. Paciente neurooncoquirúrgico | Solicite prueba COVID PCR 24-48 horas máximo previo al procedimiento. Evalúe y vigile. |
| 3 Electiva | < 2 meses | Craneoplastías, ADH no funcionante y sin efecto de masa. Tumores espinales de crecimiento lento o lesiones intracraneales en áreas no elocuentes | Reprogramar / posponer cirugía. Solicite prueba COVID PCR 24-48 horas máximo previo al procedimiento. Evalúe y vigile. |
*Incluye, pero no limita.
Abreviaturas: TCE: Traumatismo Craneoencefálico; HIC: Hipertensión Intracraneal; ADH: Adenoma de Hipófisis.
Fuente: Autores
Consideraciones perioperatorias
Pacientes portadores con SARS-CoV-2, pueden tener un pronóstico desfavorable, además de exponer a otros pacientes y personal de salud. (29) Debe establecerse una “sala COVID” con máximas precauciones, sistema de presión negativa, uso de equipo de protección personal (EPP) adecuado 24,30 y realizar las pruebas tan pronto como sea posible sin retrasar el manejo independientemente del estado de riesgo 25,27, contar con protocolo de transporte en circuito cerrado 18,25 y planificación del destino del paciente 21. Estratificar la necesidad quirúrgica en: emergente, urgente y electiva, estado COVID-19 (positivo, sospechoso o negativo), gravedad de la infección, riesgo de transmisión/infección 19,21, incluida la prioridad de neurocirugía oncológica 33y considerar EPP en 3 niveles según riesgos de la cirugía.34 Separar casos positivos, negativos y sospechosos y posponer pacientes positivos hasta que los resultados sean negativos, siempre que sea posible23,28; en neurocirugía de emergencia/urgencia y accidentes cerebrovasculares (ACV) deben ser tratados como COVID-19 positivo hasta que se demuestre lo contrario.31-32
14% de pacientes con COVID-19 requieren oxígeno (O2) y al menos 5% ingreso en la unidad de cuidados intensivos (UCI), intubación traqueal (IT) y ventilación mecánica (VM).35-36
En el estudio multicéntrico de El-Boghdadly K, et al., sobre riesgos para los trabajadores de la salud después de la intubación traqueal de pacientes con COVID-19, uno de cada 10 profesionales de la salud contrajo COVID-19 durante la intubación a pesar de usar EPP conforme a los estándares de la OMS. 37 Los anestesiólogos tienen mayor riesgo de infección por este virus debido a procedimientos generadores de aerosoles (PGA) como ventilación invasiva y no invasiva, cirugía transnasal endoscópica (TNE) y reanimación cardiopulmonar, por lo que se deben extremar precauciones independientemente de la gravedad clínica de la enfermedad. 21,38 Es importante consultar las recomendaciones de intubación y manejo perioperatorio de pacientes con COVID-19. 5,7,39,40
Se deben establecer objetivos claros y protocolizados de ventilación mecánica, manejo hemodinámico y sistémico por las condiciones clínicas críticas de los pacientes, quienes pueden presentar lesión miocárdica asociada o manifestaciones cardiovasculares, mayor riesgo de inestabilidad hemodinámica (27,28 y menor tolerancia a la hipoxemia. Existen pacientes que presentan hipoxemia sin dificultad respiratoria (hipoxia silenciosa) 18,28 que debe resolverse previo a su ingreso a quirófano o inducción anestésica. Los parámetros de ventilación deben estar protocolizados y deberán ajustarse para mantener normocapnia; 34 además, se debe recabar información sobre el manejo farmacológico por posibles interacciones farmacológicas. 21
De acuerdo a las consideraciones específicas de la patología la selección de técnica anestésica óptima se debe establecer considerando estado neurológico, respiratorio y hemodinámico del paciente y riesgo de infección para el personal de atención médica en comunicación entre neuroanestesiólogo y equipo neuroquirúrgico o de terapia endovascular (TEV). 27 Durante el procedimiento, el neuroanestesiólogo debe mantener una distancia de al menos 2 metros del sitio quirúrgico.28
Cirugía transnasal
Cirugías de cavidades nasales (endoscópicas, microscópicas y abiertas) de cavidades nasales se consideran de alto riesgo por ser reservorios de alta carga viral. 28,41,42 La experiencia internacional sugiere que existe un riesgo significativo de transmisión infecciosa por COVID-19 en PGA, incluida la cirugía transnasal endoscópica (TNE) 23,41-43 con posibilidad de que las máscaras N95 y EPP apropiado no prevengan la infección. 25,44 Es recomendable diferir la cirugía TNE electiva; (28,31,45 de no ser posible, se debe considerar un enfoque transcraneal 25,28,44),(46 y uso de mascarillas completas con filtros con certificación P100 (Figura 2 y Figura 3)
Neurocirugía pediátrica
De la misma forma que en adultos, en neurocirugía pediátrica, se deben implementar protocolos y medidas de seguridad 47,48, triaje y estratificación de pacientes quirúrgicos y ambulatorios con adecuado control del ingreso hospitalario. Es posible considerar el uso de sedantes preanestésicos para reducir la ansiedad, llanto y lucha durante la colocación de un acceso intravenoso que puede resultar en una mayor exposición a las gotas respiratorias y se recomienda preferir tubos endotraqueales con globo.28
Lesión vascular por accidente cerebrovascular isquémico y hemorrágico agudo
El accidente cerebrovascular agudo (ACV), es una complicación poco común de las infecciones virales del SNC16, sin embargo; existe una creciente preocupación sobre esta lesión, particularmente isquémica en el espectro de complicaciones trombóticas en pacientes críticos con COVID-19.18,29 Se ha encontrado que el ataque cerebrovascular isquémico agudo (ACVI) puede ocurrir en pacientes con COVID-19 28, pero se necesitan mas estudios para determinar si su incidencia es mas alta en este tipo de pacientes.
La Sociedad de Cirugía Neurointervencionista, indica que la presencia de COVID-19 no debería alterar los criterios de inclusión y exclusión para la trombectomía mecánica (TM) debido a su beneficio comprobado para pacientes con oclusión de vasos grandes. 30 Todos los pacientes sospechosos se deben realizar prueba de COVID-19 después del procedimiento, si no es posible al momento del ingreso a fin de no retrasar el manejo.25,27,28
La anestesia general (AG) versus la sedación consciente (SC) debe establecerse dependiendo de la condición del paciente y requisitos del procedimiento. La intubación profiláctica debe considerarse en pacientes con oclusión en el hemisferio dominante o de circulación posterior, puntaje muy alto de la Escala de ACV del Instituto Nacional de Salud (NIHSS), puntaje bajo de la escama de coma de Glasgow, paciente agitado/ afásico o no cooperativo, con tos, dificultad respiratoria o vómito activo. En caso de decidir SC se debe estar preparado para conversión urgente a AG y en todos los casos se debe considerar el manejo hemodinámico con mantenimiento de la presión arterial sistólica >140 mmHg.18),(28,34
La hemorragia subaracnoidea (HSA) es una emergencia neurológica y conlleva una morbilidad y mortalidad significativas. En ella, se presenta un estímulo simpático elevado e inflamación que resulta en disfunción cardíaca y pulmonar que puede manifestarse como disnea, hipoxia, fiebre e infiltrados pulmonares bilaterales por edema pulmonar neurogénico que podría imitar la infección por COVID-19.18 Su manejo quirúrgico o endovascular, no debe esperar la confirmación de la prueba de COVID-19.
Paciente neurooncológico
Los pacientes oncológicos son más susceptibles a infección que los individuos sin cáncer, 49-50 es probable que estos pacientes infectados con COVID-19, tengan mayor riesgo de eventos graves, deterioro y peor pronóstico debido a su estado de inmunosupresión sistémica por la neoplasia y tratamiento recibido 51, por ello es importante la estratificación del riesgo y el tiempo quirúrgico. (33-34,52
Craneotomía en paciente despierto
No existe evidencia suficiente para guiar la práctica de estos procedimientos durante la pandemia y no se recomienda realizarla dada su relativa complejidad en especial en pacientes sospechosos o positivos a COVID-19.25,28
En caso de optar por esta técnica previa y debido al riesgo de complicaciones intraoperatorias anestésico-quirúrgicas, contraindicaciones relativas y absolutas que pueden propiciar su fracaso y el actual riesgo de infección por COVID-19, se deben mantener precauciones y estrategias óptimas de bioseguridad para pacientes y personal de salud, y considerarse en centros expertos en pacientes debidamente seleccionados, evaluando riesgos, beneficios y alternativas.52,53-55
La técnica debe incluir manejo con bloqueo de escalpe para anestesia y analgesia perioperatoria; es imprescindibles evitar la tos, minimizar el riesgo de intervención urgente de vía aérea debido al riesgo de generación de aerosoles y mantener una distancia adecuada durante la prueba del habla.25,28
Estimulación cerebral profunda
Se considera un procedimiento electivo y no se recomienda realizarla durante la pandemia o en pacientes sospechosos o positivos. Al igual que en otros procedimientos neuroquirúrgicos de riesgo, en caso de justificar la necesidad de este tipo de cirugía, se deberá contar con todas las medidas de seguridad a fin de evitar la infección; muchos de estos pacientes pueden ser pacientes seniles y mas vulnerables a COVID-19. La cirugía de colocación de batería o disfunción del hardware (urgente) se recomienda realizarlas bajo anestesia local con o sin sedación. 28
Terapia electroconvulsiva (TEC)
La decisión de realizar la TEC como tratamiento, se basa en la gravedad de la enfermedad psiquiátrica.28 Debe considerarse como intervención urgente para ideación suicida, depresión severa, manía y catatonia y se deben evaluar riesgos y beneficios y asegurarse de que todas las intervenciones conservadoras se han llevado a cabo antes de la administración de la TEC.25
Normalmente requieren tres sesiones de tratamiento por semana, con frecuencia durante 2 o más semanas. La prueba única de COVID-19 antes del tratamiento no es suficiente. La repetición de la prueba antes de cada TEC tampoco es factible debido al largo tiempo de respuesta. Por lo tanto, se debe usar el EPP apropiado para todas las TEC durante la pandemia de COVID-19 y considerar mecanismos de disminución de secreciones, tos y aerosolización. El paciente sintomático debe posponerse hasta que se obtenga una prueba.28
Anestesia en neuroimágen
Dada la importancia de las imágenes en pacientes neurocríticos para diagnóstico y vigilancia, la radiología ambulatoria debe permanecer accesible mediante protocolos para limitar pacientes en áreas de espera, 24 limitar los estudios a casos urgentes y necesarios.20,47 Muchos de estos procedimientos se realizan bajo AG con mascarillas laríngeas, que no están recomendadas durante la pandemia salvo manejo de vía aérea de rescate.39,40. El American College of Radiology recomienda 60 minutos de tiempo de inactividad entre cada paciente y después de que todas las superficies hayan sido completamente limpiadas.56
Reinicio de cirugía electiva y proyecciones futuras La mayoría de los procedimientos neuroquirúrgicos, no pueden posponerse demasiado tiempo. El reinicio o continuidad de cirugías electivas debe considerar su efecto sobre la salud pública y dependerá de la evolución de la pandemia, la presentación de nuevas variantes virales y consideraciones epidemiológicas locales como porcentaje y efecto de la vacunación, tasa de reducción sostenida de nuevos casos, ocupación hospitalaria, complejidad del procedimiento, capacidad instalada y posibilidad resolutiva de los casos de COVID-19.57
El crecimiento de información del COVID-19 ha sido exponencial, por lo que la adecuada evaluación de la información generada es imperativa.58 El papel de la barrera hematoencefálica en la contención del virus y la contribución del potencial neurotrópico del SARS-CoV-2 debe ser explorado más a fondo,14 el conocimiento y manejo de las complicaciones neurológicas relacionadas con la infección son clave para mejorar el pronóstico de los pacientes con enfermedades críticas. El análisis oportuno y el aislamiento del virus de la microcirculación cerebral, células endoteliales, LCR, tejido nervioso y muscular en exámenes de autopsia es crucial a fin de establecer el espectro neurológico del virus y los mecanismos fisiopatológicos subyacentes.8 Se deben investigar estrategias óptimas de prevención y protección, intervenciones efectivas para limitar la carga de la enfermedad y estudiar el impacto de técnicas y agentes anestésicos sobre resultados neurológicos.
Conclusiones
El paciente neuroquirúrgico y neurocrítico plantea importantes retos durante esta crisis de salud que implican una rápida capacidad de respuesta, establecimiento de protocolos de manejo, estratificación multidisciplinaria, disponibilidad de infraestructura, EPP y personal que aseguren su atención. La pandemia por COVID-19 es una situación en evolución, por lo que las directrices deben cambiar ante la nueva evidencia, las nuevas variantes virales y prever los escenarios para dentro de 6, 12 y 24 meses o más.
El rol del neuroanestesiólogo es fundamental en la organización y manejo de la pandemia; se debe mantener seguro, protegido y actualizado en las consideraciones específicas del paciente neurocrítico en esta “nueva normalidad”.