Introducción
La epilepsia es una enfermedad neurológica frecuente en la edad pediátrica, su prevalencia global estimada es del 0.5 a 0.8 por cada 1000 habitantes, con una incidencia de aproximada de 45 por 100.000 niños por año. Se conoce que a pesar de los avances farmacológicos y del uso adecuado de la medicación antiepiléptica el 25 - 30% de los estos pacientes son medicamente intratable o farmacorresistente, y de ellos el 5 -10 % puede ser candidatos a cirugía.1,2
Los niños con epilepsia farmacorresistente (EFR) evolutivamente manifiestan deterioro cognitivo, del estado físico, de la calidad de vida personal y familiar, importantes limitaciones para las actividades sociales y elevados costos relacionado con su difícil manejo.3,4
En la actualidad el manejo quirúrgico de las EFR constituye una opción eficaz y segura para el control de las crisis epilépticas. El objetivo de la cirugía es resecar la zona epileptógena o desconectar la red epileptógena responsable de las crisis epilépticas, sin causar nuevos déficits neurológicos o empeorar los existentes. En la edad pediátrica difiere de los adultos en aspectos como la etiología, momento para la cirugía y tipo de cirugía.5,6
Según la ILAE recomienda para la edad pediátrica realizar la cirugía antes de los 2 años de evolución una vez definido el paciente como EFR, teniendo en cuenta el beneficio de los mecanismos neuroplásticos establecidos en la infancia, que garantizan una mejor recuperación y la posibilidad de minimizar las comorbilidades. Según los reportes revisados la cirugía en la edad pediátrica favorece el control de las crisis entre el 40% - 90% según el tipo de epilepsia y bajos porcentajes (0.5-2%) de que ocurran complicaciones graves o daño sobreañadido. La mortalidad por cirugía de epilepsia a esta edad oscila de 0.1 a 0.5%.7,8
Las técnicas quirúrgicas utilizadas incluyen cirugías resectivas (lesionectomía, topectomía, lobectomía, resecciones multilobares, hemisferectomía anatómica), técnicas desconectivas como la hemisferotomía funcional, callosotomía, transección subpial múltiple y las desconexiones parciales anterior o posterior. Las técnicas resectivas se consideran técnicas curativas cuando el foco epileptogenico es único y se logra resecar en el acto quirúrgico, mientras que las desconectivas, mixtas (resectivas + desconectivas) y la neuromodulación (estimulación del nervio vago, estimulación talamica anterior) funcionan como técnicas paliativas. A diferencia de la cirugía de epilepsia en adultos donde predomina la epilepsia del lóbulo temporal, en la población infantil es más frecuente la epilepsia extratemporal y multifocal, la cual habitualmente muestra resultados menos satisfactorios.9,10
El éxito de la cirugía depende de la correcta selección de los candidatos quirúrgicos, la experiencia y entrenamiento en los procedimientos quirúrgicos y la factibilidad de medios imprescindibles para la evaluación pre quirúrgica, para la cirugía y el seguimiento post quirúrgico de los pacientes.
Nuestro centro es único en el país en abordar la cirugía de la epilepsia en edad pediátrica. Este trabajo constituye el primer reporte de cirugía de la epilepsia en edad pediátrica, avalado por la experiencia de nuestra institución en el manejo de la cirugía de la epilepsia en adultos.11,12,13A diferencia de los reportes revisados, en el trabajo incluimos la variable porciento de variación de la frecuencia de crisis como una forma de abordar la evaluación post quirúrgica a corto plazo, teniendo en cuenta la heterogeneidad de los reportes en relación a la temática.
Método y material
Realizamos un estudio descriptivo prospectivo en una serie de 20 pacientes con diagnóstico de EFR, que recibieron tratamiento quirúrgico en el Centro Internacional de Restauración Neurológica en el periodo de noviembre/2013 a febrero/2020.
Todos los pacientes fueron evaluados según el Protocolo Nacional de Manejo de la Epilepsia Farmacorresistente, con la intervención de un equipo multidisciplinario. Durante la evaluación pre quirúrgica fue imprescindible una detallada anamnesis y examen físico, evaluación por neurología, neuropsicología, pediatría, neurofisiología, neurocirugía (MRC, NQC), anestesiología, inmunología y otras especialidades según la condición del paciente, monitoreo prolongado de video-electroencefalograma (video-EEG), neuroimágenes (Resonancia Magnética Nuclear (RMN) de alta resolución en equipo de 1,5 teslas) realizada a todos los pacientes. En casos con RMN estructurales normales y/o discordancia entre los resultados video-EEG y la RMN se realizó tomografía computarizada por emisión monofotónica (SPECT) en estado ICTAL e interictal bajo monitoreo de electroencefalograma (EEG). Durante la cirugía se realizó electrocorticografía pre y post resección en los casos sometidos a cirugías resectivas y desconectivas (lobares), en los pacientes que recibieron callosotomía se realizó registro de electrocorticografía simultáneo con registro de EEG extracraneal contralateral antes y después de la sección del cuerpo calloso.14,15
En la descripción de las variables pre quirúrgicas utilizamos como variables clínicas y demográficas: edad (años), sexo (femenino/masculino), tipo de epilepsia/síndrome epiléptico, edad de inicio de las crisis (años), tiempo de evolución (años), etiología y comorbilidades (Tabla 1).
Tabla 1 Distribución de los pacientes según datos demográficos y Clínicos
| Pte | Edad (años) | Sexo | Tipo de Epilepsia/Síndrome Epiléptico | Edad de Inicio | Tiempo de Evolución | Etiología | Comorbilidades |
|---|---|---|---|---|---|---|---|
| 1 | 18 | M | Síndrome Lennox Gastaut | 1 | 17 | Estructural (TDC+ hipoxia perinatal) | TDI moderado Trastorno de la conducta Déficit motor, sensitivo y auditivo |
| 2 | 16 | M | Focal Temporal | 5 | 11 | Infecciosa | TDI moderado Déficit motor |
| 3 | 15 | M | Síndrome Lennox Gastaut | 4 | 11 | Estructural (TDC) | TDI moderado Trastorno de la conducta |
| 4 | 17 | F | Focal Frontal | 14 | 3 | Estructural (TDC) | Compromiso de la atención, memoria y función ejecutiva Déficit motor |
| 5 | 15 | F | Focal Temporal | 5 | 10 | Estructural (TDC + tumor) | Compromiso de la atención, memoria y función ejecutiva Trastorno de la conducta |
| 6 | 11 | M | Síndrome Lennox Gastaut | 1 | 10 | Estructural (TDC) | TDI moderado |
| 7 | 17 | M | Focal Temporal | 15 | 2 | Estructural (TDC + tumor) | Compromiso de la atención, memoria y función ejecutiva Trastorno Psiquiátrico |
| 8 | 2 | M | Encefalitis de Rasmussen | 2 | 0.1 | Inmunológica Estructural | RDPM profundo Déficit motor, sensitivo, auditivo |
| 9 | 5 | F | Síndrome Lennox Gastaut | 1 | 5 | Estructural (TDC+ hipoxia perinatal) | RDPM profundo Déficit motor y sensitivo |
| 10 | 2 | M | Síndrome Lennox Gastaut | 1 | 2 | Estructural Infecciosa (TDC+ Infección por Zika) | Microcefalia RDPM profundo Déficit motor, sensitivo y auditivo. Trastorno del sueño |
| 11 | 8 | M | Focal Frontal | 5 | 3 | Estructural (TDC) | TDI moderado |
| 12 | 17 | F | Focal Frontal | 11 | 6 | Estructural (TDC) | Compromiso de la atención, memoria y función ejecutiva |
| 13 | 8 | M | Focal del Cuadrante Posterior | 2 | 6 | Inmunológica | TDI moderado Déficit motor, sensitivo y auditivo Trastorno de la conducta |
| 14 | 8 | M | Síndrome Lennox Gastaut | 1 | 8 | Infecciosa | TDI moderado Déficit motor y sensitivo Trastorno de la conducta |
| 15 | 6 | M | Síndrome Lennox Gastaut | 1 | 6 | Estructural Infecciosa (TDC+Infección por Citomegalovirus) | RDPM profundo Déficit motor, sensitivo, auditivo. Trastorno del sueño |
| 16 | 3 | M | Síndrome Lennox Gastaut | 1 | 3 | Estructural infecciosa (TDC+Infección por Citomegalovirus) | Microcefalia RDPM profundo Déficit motor, sensitivo y auditivo.Trastorno del sueño |
| 17 | 2 | M | Focal Frontal y Generalizada | 1 | 3 | Estructural Infecciosa (TDC+Infección por Zika) | Microcefalia RDPM profundo Déficit motor y sensitivo. Desnutrición |
| 18 | 3 | M | Focal del Cuadrante Posterior | 1 | 3 | Estructural Infecciosa (TDC+ Infección por Zika) | Microcefalia RDPM profundo Déficit motor, auditivo y sensitivo. Desnutrición |
| 19 | 5 | M | Síndrome Lennox Gastaut | 1 | 5 | Estructural (TDC) | Craneosinostosis RDPM profundo Déficit motor y sensorial. Trastorno del sueño |
| 20 | 14 | M | Síndrome Lennox Gastaut | 5 | 9 | Desconocida | TDI moderado Trastorno de la conducta |
TDC: Trastorno del desarrollo Cortical. TDI: Trastorno del desarrollo intelectual. RDPM: Retardo del desarrollo psicomotor. * Fuente: Historia Clínica.
En relación con las variables quirúrgicas establecimos tipo de cirugía, complicaciones y la anatomía patológica (Tabla 2). Para el tipo de cirugía definimos las categorías resectivas (resección de foco epileptogénico único o múltiple y resección de lóbulos que incluye resección de foco epileptogénico y/o lesión estructural), desconectiva (callosotomía, transección subpial múltiple y la desconexión de lóbulo) y combinada cuando se emplearon técnicas resectiva y desconectiva; además utilizamos la clasificación de curativa (resección total del foco epileptogénico y/o lesión estructural) y paliativa (cuando el paciente presentaba epilepsia multifocal y el objetivo de la cirugía fue tratar el foco epileptogénico de inicio ICTAL para disminuir la frecuencia e intensidad de las crisis). Para definir las complicación utilizamos las siguientes categorías: aguda (hasta 7 días de la cirugía), subaguda (entre 7 y 21 días de la cirugía) y crónica (más de 21 días de la cirugía), así como temporal (recuperación total de la complicación menor de 3 meses) y permanente para las secuelas que persistieron en el tiempo.
Tabla 2 Distribución de los pacientes según variables de la cirugía
| Pte | Tipo de Cirugía | Complicaciones | Anatomía patológica |
|---|---|---|---|
| 1 | Desconectiva/paliativa | NO | No realizada |
| 2 | Resectiva/paliativa | NO | DCF IIa + Esclerosis Hipocampal |
| 3 | Combinada/paliativa | NO | DCF Ia |
| 4 | Resectiva/paliativa | NO | DCF IIb |
| 5 | Resectiva/curativa | NO | DCF Ic + Meningoangiomatosis |
| 6 | Desconectiva/paliativa | NO | TDC Polimicrogiria |
| 7 | Resectiva/paliativa | NO | DCF IIIb + Tumor neuroepitelial disembrioplásico |
| 8 | Desconectiva/paliativa | Aguda/temporal Crónica/permanente | Encefalitis de Rasmussen + Esclerosis Hipocampal + DCF tipoI |
| 9 | Desconectiva/paliativa | NO | No realizada |
| 10 | Desconectiva/paliativa | NO | DCF Ic |
| 11 | Combinada/paliativa | NO | DCF I |
| 12 | Resectiva/paliativa | NO | DCF Ia |
| 13 | Combinada/paliativa | Aguda/temporal | Descriptiva |
| 14 | Combinada/paliativa | NO | DCF Ic |
| 15 | Combinada/paliativa | NO | DCF Ic |
| 16 | Combinada/paliativa | Aguda/temporal | TDC (Lisencefalia y paquigiria) |
| 17 | Resectiva/paliativa | NO | TDC (paquigiria) |
| 18 | Combinada/paliativa | Aguda/temporal | DCF Ib |
| 19 | Combinada/paliativa | NO | DCF Ic |
| 20 | Combinada/Paliativa | Aguda/temporal | No lesión |
DCF: Displasia cortical focal. TDC: Trastorno del desarrollo cortical ∙ Fuente: Historia Clínica
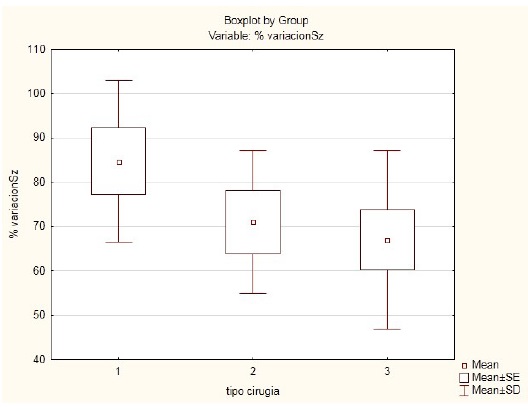
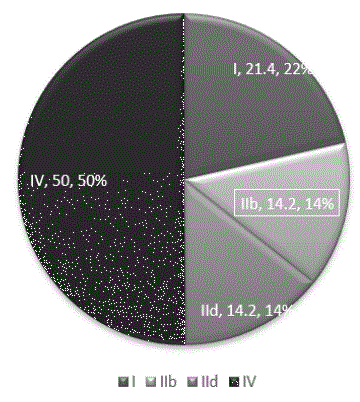
Para evaluar los resultados post quirúrgicos a corto plazo utilizamos la variable porciento de variación de la frecuencia (PV) de crisis teniendo en cuenta la frecuencia de crisis (FC) diaria pre cirugía según resultado del videoeeg y la frecuencia diaria post cirugía reportada en la última consulta de seguimiento post quirúrgico (Gráfico 1). Se utilizó la fórmula pv=FC habitual-FC postcirugía/ FC habitual x 100. En los pacientes con 1 año o más de evolución se valoró además el resultado de la Escala de Engel Modificada 16 (Gráfico 2), se estableció la categoría buena evolución para las categorías I y II, y la categoría recurrencia de crisis para las categorías III y IV.
Se estableció un consentimiento informado escrito dirigido a los padres de cada niño incluido en el estudio. Los autores de la investigación solo usaron los datos obtenidos de su historia clínica para fines de la investigación científica y en el beneficio de los pacientes, no fue divulgado ningún dato relacionado con la identidad de los pacientes. El protocolo fue aprobado por el Comité de Ética de la institución acuerdo (CIREN37/2012).
Análisis estadístico
Para describir el resultado de las variables del estudio se utilizaron métodos de estadística descriptiva: para las variables numéricas se utilizó la media y la desviación estándar, para las variables categóricas se utilizaron porcentajes. Para el análisis de la relación entre variables se utilizó estadística no paramétrica, se realizó la comparación de medias dependientes de variables numéricas mediante la prueba de Wilcoxon, la comparación de variables categóricas mediante la prueba χ2, y se realizó comparación entre proporciones utilizando un nivel de significación estadística de p≤0.05. Los resultados obtenidos fueron mostrados en tablas y gráficos para su mejor interpretación.
Resultados
Como se muestra en la tabla 1, la edad media de la muestra fue de 9.60 ± 5.97 años, el 75% de los pacientes eran masculino y el 25% femenino. La edad media de inicio de la epilepsia fue de 3.89 ± 4.56, con un tiempo de evolución de la epilepsia 5.90 ± 4.38 años.
Según el tipo de epilepsia/síndrome epiléptico el 45% de los pacientes presentaban epilepsia focal, el 30% focal y generalizada y el 25% generalizada; el 50% de estos pacientes fueron definidos como Síndrome de Lennox Gastaut. Según el tipo de crisis se constataron crisis focal motora en el 25% de los pacientes, crisis focal no motora en 20%, generalizada motora y no motora en el 25%, focal y generalizada en el 30% del total de pacientes. La etiología más frecuente resultó ser la estructural (45%), seguida de la combinada (30%), la infecciosa e inmunológica (10%) respectivamente y de etiología desconocida solo un paciente (5%).
Todos los pacientes manifestaban comorbilidades asociadas, en 7 de los pacientes (35%) solo presentaban afectación cognitiva, en 2 pacientes (10%) tanto deterioro cognitivo como motor, el mayor por ciento de los pacientes 11-(55%) presentaban la combinación de compromiso cognitivo, daño motor y afectación neurosensorial.
En la Tabla 2, se muestran los resultados de la cirugía, nótese que al 30% de los pacientes se le realizó técnicas quirúrgicas resectivas, al 25% desconectivas y en el 45% se utilizó la combinación de ambas técnicas. En el 95% de los pacientes las técnicas quirúrgicas usadas fueron paliativas. El 25% de los pacientes sufrieron complicaciones, de estas el 20% fueron en la etapa aguda (síndrome febril prolongado sin focalización séptica, higroma, hematoma subdural, hemiparesia) y solo el 5% en estadio crónico (hidrocefalia), evolutivamente las complicaciones tuvieron La lesión según la anatomía patológica más común fue un comportamiento temporal en el 20% de los pacientes y la displasia cortical focal (45%), seguida de la patología permanente solo en 1 paciente (5%). Ningún paciente falleció. dual (20%) y otros trastornos del desarrollo cortical (15%).
En la Tabla 3, mostramos el resultado del seguimiento post quirúrgico durante el primer año posterior a la cirugía, y según lo reportado en la última consulta seguimiento. El tiempo postoperatorio de seguimiento fue desde 5 meses hasta 6 años.
Tabla 3 Distribución de los pacientes según el seguimiento post quirúrgico a corto y largo plazo
| Pte | Tiempo postoperatorio de seguimiento | Variación de la frecuencia de crisis durante y hasta el primer año | Escala de Engel Modificada según la última consulta |
|---|---|---|---|
| 1 | 6 años | 90.0 % | IId (Solo crisis nocturnas) |
| 2 | 6 años | 90.0 % | IIb (raras veces) |
| 3 | 3 años | 50.0 % | IVa (significativa reducción) |
| 4 | 2 años | 80.9 % | IVa (significativa reducción) |
| 5 | 3 años | 100 % | Ia ( totalmente libre) |
| 6 | 3 años | 58.3 % | IVa (significativa reducción) |
| 7 | 2 años | 90.0 % | IIb (raras veces) |
| 8 | 2 años | 97.5 % | Ia ( totalmente libre) |
| 9 | 1 año | 85.7 % | IVa (significativa reducción) |
| 10 | 1 año | 90.0 % | IVa (significativa reducción) |
| 11 | 1 año | 75.0 % | Ia (totalmente libre) |
| 12 | 1 año | 54.5 % | IId (Solo crisis nocturnas) |
| 13 | 1 año | 37.5 % | IVa (significativa reducción) |
| 14 | 1 año | 71.4 % | IVa (significativa reducción) |
| 15 | 11 meses | 66.6 % | |
| 16 | 8 meses | 50.0 % | |
| 17 | 7 meses | 50.o % | |
| 18 | 6 meses | 100 % | |
| 19 | 6 meses | 70.5 % | |
| 20 | 5 meses | 58.3 % |
Fuente: Historia Clínica
El Gráfico 1, muestra el porciento de variación de las crisis durante el primer año de evolución post cirugía en función del tipo de cirugía. Se constató un "73.3%" ±19.3 de variación de la frecuencia de crisis, lo que traduce mejor control de las crisis, sin diferencia significativa entre los tipos de cirugías realizadas (resectiva vs desconectiva (p=0.23), resectiva vs combinada (p=0.23) y para la cirugía de desconexión vs combinada (p=0.72). Sin embargo existe una mayor variación en la FC en los pacientes sometidos a cirugía resectiva.
En el Gráfico 2, mostramos los resultados de la Escala de Engel Modificada, aplicada al 70% de los pacientes, que en el momento de la última consulta tenían más de 1 año de evolución (1-6 años), observándose que el "50 %" de los niños mostraron buena evolución en el control de las crisis, de estos el 1.4% logró permanecer totalmente libre de crisis. El resto de la muestra (50%) manifestó recurrencia de crisis, todos con significativa mejoría (entre el 50% al 90%). De forma detalladas en la escala Ia (21.4%), IIb (14.2%), IId (14.2%) y IVa (50%).
Discusión
La cirugía de la epilepsia en la edad pediátrica tiene como propósito detener las crisis epilépticas precozmente con el objetivo de disminuir el riesgo de retraso del desarrollo psicomotor, la presencia de comorbilidades asociadas y la muerte prematura.17
En este trabajo el comportamiento del tiempo de evolución de la epilepsia hasta la cirugía fue superior a lo sugerido por la ILAE para la edad pediátrica,16,17 el mayor tiempo de evolución correspondió a los niños diagnosticados con Síndrome de Lennox Gastaut (desde 2 hasta 17 años de evolución).
Aun cuando no se precisaron diferencias significativas en el comportamiento de las crisis post quirúrgicas en función del tipo de cirugía realizada resectiva vs desconectiva y/o combinada, en las primeras existió una mejor evolución clínica post quirúrgica a corto plazo en relación con las cirugías desconectiva y/o combinada. Estos resultados son congruentes con lo esperado para la edad pediátrica, donde predomina la epilepsia extra temporal con multifocalidad y las encefalopatías epilépticas.18,19
El 50% de nuestros pacientes estaban diagnosticados con Síndrome de Lennox Gastaut, condición en la quelos pacientes manifiestan varios tipos de crisis, alta frecuencia de crisis diaria y la presencia de deterioro cognitivo y/o del desarrollo. Según los reportes revisados estos pacientes suelen beneficiarse con cirugías desconectivas y/o combinadas, logrando alcanzar un control de las crisis a largo plazo superior al 50%, siendo más significativa la mejoría (hasta 85%) en aquellos pacientes con lesiones focales asociadas.18,19
En este estudio todos los niños con esta condición se beneficiaron con la cirugía, observándose una variación en la frecuencia de crisis a corto plazo entre el 50% y 90%, y a largo plazo con un resultado similar. Según los valores de la Escala de Engel Modificada aplicada a los pacientes con más de un año de evolución de la cirugía, se observó que los pacientes alcanzaron las categorías IId (rara ocurrencia de crisis, solo nocturnas) y IVa (recurrencia de las crisis con significativa reducción entre el 50 y 90%). Los resultados de la cirugías en pacientes con epilepsias focales fueron similares a lo reportado en la literatura para la edad pediátrica, donde se hace referencia a un control total de las crisis para la epilepsia del lóbulo temporal, mientras que las epilepsias extra temporales manifiestan peor evolución (entre el 50-90%), siendo la del lóbulo frontal la más frecuente y de peor pronóstico.
En cuanto a las epilepsias del cuadrante posterior, varios autores han reportado que con las técnicas de desconexión temporo-parieto-occipital y parieto-occipital se puede obtener la categoría I según la Escala de Engel Modificada en casi el 100 % de los casos.20,21 Los pacientes de este estudio con epilepsia focal temporal alcanzaron una variación de la frecuencia de crisis a corto plazo entre el 90 % y 100 %, y a largo plazo alcanzaron las categorías Ia y IIb. Los niños definidos con epilepsia frontal mostraron una mejoría a corto plazo entre el 54.5 % y 80.9 %, mientras que la del cuadrante posterior fue entre el 71.4 % y el 100 %.
En la literatura revisada se hace referencia a que entre el 60 % y 80 % de los pacientes sometidos a hemiferectomía funcional puedan permanecer libres de crisis, dependiendo de la patología subyacente, y que las secuelas previas a la cirugía puedan mejorar parcialmente.22,23Resultados similares mostramos en nuestro estudio, en relación a un caso definido como una Encefalitis de Rasmussen, que manifestó una evolución favorable tanto a corto como a largo plazo. La variación de la frecuencia de las crisis en el primer año de la cirugía fue del 97.5 %, y a largo plazo logró mantenerse libre de crisis (categoría Ia, según la escala de Engel).
Conclusión
La cirugía de la epilepsia en los pacientes en edad pediátrica en nuestro centro resultó ser un procedimiento quirúrgico eficaz y seguro para este grupo de pacientes, teniendo en cuenta que todos los pacientes lograron reducir de manera significativa la frecuencia de crisis epilépticas tanto a corto como a largo plazo, ocurrieron escasas complicaciones y ninguno falleció. Consideramos estos resultados a pesar de las limitaciones del estudio, dadas por tratarse una muestra heterogénea, desarrollado solo en un centro, haber utilizado diferentes procedimientos quirúrgicos y el corto tiempo postoperatorio de seguimiento.