Introducción
La hemorragia de la matriz germinal (HMG) / hemorragia intraventricular (HIV), es la hemorragia intracraneal más frecuente diagnosticada en la Unidad de Cuidados Intensivos Neonatales (UCIN) el cual es característico del recién nacido prematuro con peso de 1 500 gramos o menos, siendo la principal morbilidad asociada a daño cerebral grave en el neonato prematuro1,2.
A nivel mundial sigue siendo un problema manteniendo una alta incidencia a través de los años, asociado a las semanas de gestación y del peso al nacimiento, de 20 a 25% y siendo como alta un 40% en menores de 25 semanas, la incidencia con mayor frecuencia es cuando son expuestos a ventilación mecánica invasiva, distrés respiratorio, hemorragia pulmonar, neumotórax, corioamnionitis, asfixia perinatal y sepsis1,3.
La HMG/HIV tiene un inicio súbito entre las 24 y 48 horas posterior al nacimiento, las manifestaciones clínicas van a depender de los grados de HIV los cuales son detectados por examinación ultrasonografía de rutina, los niños suelen ser asintomáticos3, pero en algunos otros se llegan a manifestar con anormalidades sutiles a nivel de conciencia, movimientos, tono, respiración y movimientos de los ojos, esto se caracteriza de acuerdo a la evolución de horas a días, donde se observa caída del hematocrito y aumento del nivel de bilirrubinas séricas, con menos frecuencia la catastrófico la cual evoluciona de minutos a horas, presentándose con estupor, coma, apnea, postura descerebrada, cuadriparesia, convulsiones tónicas generalizadas, pupilas dilatadas, fontanela abombada, respiración irregular, aumento del requerimiento ventilatorio, hipotensión, bradicardia y acidosis metabólica4.
El diagnóstico se establece en dos pasos esenciales, el reconocimiento de manifestaciones y a través del tamizaje por ultrasonido transfontanelar (USGTF) el cual es de elección. Durante las primeras 24 horas de vida el 50% de los prematuros con bajo peso al nacimiento desarrollan HMG/HIV, mientras que del 80 al 90% dentro de las primeras 72 horas5,6,7.
La Academia Americana de Neurología sugiere realizar el tamizaje entre los primeros5,6,7días, el segundo entre las semanas 36-40 semanas corregidas de gestación (SCG) para valorar las secuelas, también se sugiere el primer USGTF entre 1- 5 días, 10-14 días, 28 días y al término con scg.5 Aunque la resonancia magnética (RM) ofrece una mejor imagen, no siempre es la primera opción, esto debido a la inestabilidad del paciente y la necesidad de anestesia general pueden dificultar su realización. Actualmente existen avances en la Imagenología por ultrasonido con el afán de mejorar el conocimiento del pronóstico a través de estudios más modernos para valorar la sustancia blanca cerebral6,7.
La clasificación y graduación de la severidad de HMG/HIV inicialmente fue usada con tomografía, pero actualmente es aplicada con ultrasonografía, comúnmente la más usada hasta el momento es la de Papile. (Tabla 1)
Tabla 1 Clasificación de hemorragia interventricular por ultrasonografía según Papile
| Grado I | Hemorragia subependimaria y confinado a la matriz germinal |
| Grado II | Hemorragia dentro del ventrículo lateral pero la cantidad de la sangre no es suficiente para distender el ventrículo |
| Grado III | Hemorragia dentro de los ventrículos laterales asociados con la dilatación del ventrículo. Esta definición puede dificultar la distinción entre HIV de tamaño pequeño con una grande, por un ventrículo distendido por líquido cefalorraquídeo y HIV grande que sea lo suficientemente voluminosa para distender el ventrículo solo con sangre |
| Grado IV | Combinación de sangre dentro del ventrículo lateral y un área ecogénica a menudo en forma de abanico en el tejido periventricular que parece continuar con la sangre intraventricular. |
Fuente: Bassan et al., 2006.
Las medidas de prevención están dirigidas al fortalecimiento de la vasculatura de la matriz germinal y estabilización del flujo sanguíneo cerebral 7 y son clasificadas como se puede observar en la tabla 2.
Tabla 2 Medidas de intervención prenatal y postnatal de la hemorragia intraventricular
Fuente: Özek y Kersin. 2020.
La clasificación de la hemorragia en grados de I a IV es crucial para estimar el riesgo de muerte y las posibles complicaciones. Las hemorragias más severas (grados III y IV) se asocian con una mayor mortalidad, que puede alcanzar el 60% en los casos más graves. Además, la hidrocefalia es una secuela frecuente, especialmente en pacientes con hemorragia grado IV, donde su incidencia puede superar el 65%8.
El manejo es de sostén, y está principalmente relacionado a las complicaciones (anemia, inestabilidad hemodinámica, inestabilidad ventilatoria, crisis convulsivas), el monitoreo electroencefalógrafo es de importancia para el manejo oportuno de convulsiones, mientras que los tratamientos avanzados con fármacos neurotróficos, quelantes de hierro, AINEs y la terapia con células madre todavía están en investigación9,10.
Por lo cual el objetivo es determinar la prevalencia de la hemorragia intraventricular en el recién nacido de muy bajo peso y sus principales características epidemiológicas.
Materiales y métodos
Se realizó un estudio retrospectivo, observacional, descriptivo y transversal con un muestreo tipo no probabilístico por disponibilidad de casos consecutivos, se revisaron los expedientes de 86 recién nacidos prematuros, incluyendo a todos los menores de 1 500 gramos de peso al nacer, en un periodo del 01 de enero del 2010 al 31 de diciembre del 2020 el cual al egreso de UCIN hayan tenido el diagnóstico de hemorragia interventricular.
Dentro de los criterios de inclusión se tomó en cuenta los expedientes de recién nacido prematuro con peso al nacer menor de 1 500 gramos con diagnóstico de hemorragia interventricular a su egreso. Mientras que los criterios de exclusión se usaron expedientes de recién nacidos con malformación congénita mayor, con expediente clínico incompleto, que haya fallecido antes de realizarse USG transfontanelar, al igual que no cuenten con el diagnóstico de hemorragia interventricular, recién nacidos con peso menor de 1500 gr al nacimiento, pero mayor de 33 semanas de gestación y con enfermedad metabólica de origen genético.
El procedimiento que se llevó a cabo fue que a través del diario de ingresos y egresos se identificaron a recién nacidos prematuros con un peso menor a 1 500 gr, posterior se solicitó los archivos clínicos para seleccionar los casos con su egreso el diagnóstico de hemorragia interventricular realizado a través de USG transfontanelar según la clasificación de Papile en sus diferentes grados esta escala fue usada por el servicio de imagenología. A su vez lo clasificamos en 2 grupos a) leve grado 1 y 2 y b) moderado-severo: grado 2 o más; esto para buscar la prevalencia y las diferentes características epidemiológicas y la frecuencia de los factores de riesgo asociados a hemorragia interventricular, según el grado de severidad.
Resultados
Se llevó a cabo un estudio retrospectivo, observacional, descriptivo, transversal de un total de 86 expedientes de recién nacidos prematuros con peso menor de 1 500gr, los cuales cumplieron con los criterios de inclusión, se registraron 16 casos de hemorragia interventricular con estancia promedio de 76 días.
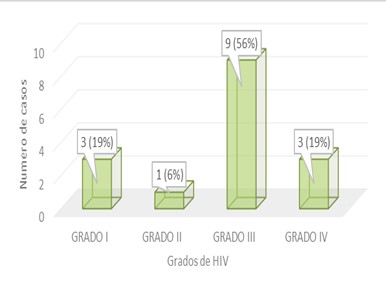
En la severidad de la hemorragia interventricular según la escala de Papile se distribuyeron de la siguiente manera, grado I: 3 (19%), grado II: 1(6%), grado III: 9 (56%), grado IV: 3 (19%) como se observa en la Figura 1.
Fuente: Elaboración propia
Figura 1. Distribución de los casos de HIV según por gravedad según clasificación de Papile.
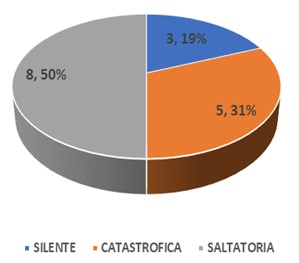
La presentación clínica que predominó fue la saltatoria en 8 casos (50%), seguida por la catastrófica 5 casos (31%) y la silente en 3 casos (19%) como se puede observar en la figura 2.
Dentro de las variables neonatales no se registró un predominio de sexo, 7 (44%) fueron del sexo femenino y 9 (56%) del sexo masculino, la edad gestacional tuvo un promedio de 29 semanas de gestación, peso promedio de 1 072 gr, nacimiento por cesárea predomina el 87%, la mayoría tuvo Apgar bajo al minuto 1, pero en menor porcentaje al minuto 5 (25%), solo el 25% fue por embarazo múltiple. Como se observa en la tabla 3.
Tabla 3 Variables neonatales de los pacientes evaluados
| Variables neonatales | n % | |
|---|---|---|
| Sexo | Femenino | 7 (44%) |
| Masculino | 9 (56%) | |
| Edad gestacional | <28 semanas | 5 (31%) |
| 28-30 semanas | 6 (38%) | |
| >30 semanas | 5 (31%) | |
| Peso al nacimiento | <1000 gr | 5 (31%) |
| 1000-1250 gr | 8 (50%) | |
| 1250-1500 gr | 3 (19%) | |
| Apgar minuto 1 | <7 | 9 (56%) |
| >7 | 7 (44%) | |
| Apgar minuto 5 | <7 | 2 (12%) |
| >7 | 14 (88%) | |
| Vía de nacimiento | Vaginal | 2 (12%) |
| Cesárea | 14 (88%) | |
Fuente: Elaboración propia.
En cuanto las variables maternas, la mayoría de los recién nacidos recibió esteroides prenatales (88%), la RPM estuvo presente en un 50% de los casos, cervicovaginitis materna en un 37%, hipertensión gestacional en un 25%, SFA en el 18%, uso de inmunoglobulina en 18% y corioamnionitis materna en el 6%, como se observa en la tabla 4.
Tabla 4 Variables maternas
| Variables maternas | n % | |
|---|---|---|
| Esteroides prenatales | SI | 14 (88%) |
| NO | 2 (12%) | |
| Embarazo múltiple | SI | 4 (25%) |
| NO | 12 (75%) | |
| RPM > 18 horas | SI | 8 (50%) |
| NO | 8 (50%) | |
| Cervicovaginitis materna | SI | 6 (37%) |
| NO | 10 (63%) | |
| Hipertensión gestacional | SI | 4 (25%) |
| NO | 12 (75%) | |
| SFA | SI | 3 (19%) |
| NO | 13 (81%) | |
| Corioamnionitis materna | SI | 1 (6%) |
| NO | 15 (94%) | |
Nota: RPM: Ruptura prematura de membranas, SFA: sufrimiento fetal agudo Fuente: Elaboración propia.
Los factores postnatales, la apnea, el SDR, PCR elevada, uso de surfactante fueron los más frecuentes, presentes en un 94%, seguido por la ventilación invasiva y la hipercapnia en el 87%, presencia de leucocitosis y uso de aminas en un 81%, ductus arterioso permeable en 75%, trombocitopenia en 68%, hipotensión en 62%, con menor frecuencia la hipertensión, tiempos de coagulación prolongados, hipotensión, uso de expansores de volumen, hipoglucemia y asfixia.
No se reportó ningún caso de hidrocefalia post-hemorrágica como complicación. Solo hubo un fallecimiento en los casos analizados que no fue relacionado directamente con el HIV, si no a su propia prematurez.
Discusión
La presente investigación fue con el objetivo de conocer la prevalencia y características epidemiológicas del HIV en un recién nacido prematuro con peso menor de 1 500gr. Actualmente, la prematurez sigue siendo un problema de salud a nivel mundial. La prevalencia en este estudio (18.6%) fue por debajo de lo reportado por Vermont Oxford Network (24-26%), existiendo una variación en su presentación y tiende a ser mayor en países de bajos ingresos1,2.
En un estudio que realizó Cervantes Ruiz MA, et al en 2011 reportó un HIV del 6.1% en menores de 37 semanas de gestación, siendo la mitad mayor de 1 500 gr, durante la realización de este estudio se encontró un caso de HIV mayor de 1 500 gr y de más de 33 semanas de gestación11. Martínez Camacho MA, et al en 2017 mencionó que en Querétaro se reporto un 35.7%, seguridad Roldan 33% en México 201712. Montaño Pérez en 2019 en un hospital ISSSTE el 20%13, mientras que Salas Zazueta et al en la ciudad de Culiacán en el 2021 reportó un 42.2% en los prematuros extremos14. Durante este estudio se registró un predominio por el sexo masculino en los casos de HIV, probablemente debido a la existencia de alguna predisposición genética que no haya sido esclarecida.
A diferencia de lo reportado en la literatura no se registró mayor número de casos en los prematuros extremos (31%) y de extremo bajo peso al nacer (31%), que en los de mayor peso y mayor edad gestacional, probablemente debido a que, al tratarse de una unidad de referencia de alta especialidad, la atención del nacimiento fue en la mayoría programado. En cuanto a la severidad, nuestros resultados tampoco concuerdan con lo que se reporta en la mayoría de la literatura, donde se requiere mayor porcentaje del grado I, esto probablemente debido al monitoreo ultrasonográfico protocolizado con el que contamos.
El APGAR fue bajo al minuto 1 de vida, algo similar a los estudios de Valdivieso G, Caro López AM, Barragán Lee, donde nos muestra la necesidad de apoyo ventilatorio durante los primeros minutos de vida para la estabilización del neonato, esto demuestra un mejor APGAR al minuto 5 de vida, aunque puede ser un factor desencadenante de HIV al producir cambios en la presión intratorácica, niveles de PCO2 y alteraciones en el flujo sanguíneo cerebral15,16,17.
Este estudio muestra la transfusión de una constante en la morbilidad ya sea causa desencadenante o consecuente del HIV, como medida preventiva se utiliza el pinzamiento tardío del cordón umbilical, Por otro lado, la morbilidad respiratoria, las variables del proceso inflamatorio, así como las que sugieren inestabilidad hemodinámica fueron variables de riesgo durante el presente estudio. En un meta análisis en 2018 por Villamar Martínez encontró que la corioamnionitis materna parece ser un factor independiente de HIV18, esto similar a lo reportado por Kyung Joo OH quien encontró neonatos expuestos a inflamación intraamniótica y SDR con mayor riesgo a desarrollar HIV19. Por otro lado, Tian Wu en 2020 encontró dos factores para el desarrollo del HIV los cuales son la edad gestacional y la infección del tracto genital20, Macleod en Uganda 2021 además del nacimiento vaginal el menciona que la edad gestacional menor de 32 semanas y la necesidad de reanimación fueron asociadas al incremento del desarrollo de HIV21. Lampe R en 2020 evaluó la presión media de la vía aérea, PcO2 y el flujo sanguíneo cerebral y encontró que la hipercapnia, hipotensión y el flujo sanguíneo cerebral fluctuante son factores de riesgo22.
Rojas Mondragón et al en 2019 encontró a la intubación y ventilación invasivas como factor de riesgo para el HIV23. Lo que llamó la atención encontrada en el estudio es la ausencia de complicaciones como la hidrocefalia post hemorrágica que amerita tratamiento invasivo, así como la ausencia de mortalidad asociada a HIV a diferencia de lo reportado por Fernández Carrocera en 201124.
Conclusiones
En conclusión, la prevalencia de HIV en recién nacidos prematuros con peso menor de 1500 gramos en el periodo de estudio fue 18.6%, la media de edad gestacional y peso al nacimiento de los neonatos prematuros menores de 1 500 gr con HIV es de 29 semanas y 1 072 gr. El HIV grado III y la manifestación clínica silente predominó en un 56% y 50%, dentro de los factores de riesgo para HIV encontrados en este estudio fueron la transfusión, apnea, SDR, PCR mayor de 10 mg/dl, uso de surfactante, ventilación invasiva, hipercapnia, leucocitosis, uso de aminas y ductos arterioso permeable. Hasta ahora evitar el nacimiento prematuro sigue siendo la medida más importante para disminuir la presencia de HIV.