Introducción
El síndrome de médula anclada (SMA) es una entidad clínica infrecuente en pediatría, tiene una incidencia de 0.25-0.8/1,000 nacimientos1 y se define como la manifestación clínica de una tracción excesiva de la médula espinal distal, generando un daño secundario en la irrigación sanguínea y el metabolismo medular, ocasionando una afección sensitiva y motora de las extremidades inferiores con deformación de los dedos de los pies, escoliosis, dolor de espalda y disfunción vesical e intestinal. El desarrollo neural inicia en la tercera semana de gestación. La neurulación primaria ocurre cuando el ectodermo que está encima de la notocorda prolifera y forma la placa neural. Los bordes de la placa se elevan y fusionan para formar el tubo neural. Luego ocurre la neurulación secundaria para generar los segmentos espinales por debajo de L22,3. Se ha demostrado que la ingesta preconcepción de 400-800 μg de ácido fólico previene el desarrollo de defectos del tubo neural4,5.
En el SMA pueden existir diversas anomalías cutáneas de la línea media, como mechones de pelo, nevos, lipomas, hemangiomas y hoyuelos dérmicos, predominando en la región lumbosacra y pudiendo existir en la región cervicodorsal6,7. El diagnóstico de SMA se basa en un alto índice de sospecha, con una historia clínica y la exploración física detallada, y se complementa con estudios de imágenes como el ultrasonido (US) y la resonancia magnética (RM) de columna. El cono medular alcanza el nivel de los adultos L1-L2 a los 2 meses de edad, en niños menores de 3 meses es útil el US, sin embargo, el US puede utilizarse en el abordaje inicial diagnóstico en niños mayores de 3 meses con estigmas cutáneos, pudiendo encontrar un cono medular bajo, un seno dérmico, lipoma intramedular y un filum terminale graso o hipertrófico (> 2 mm) y complementarse el diagnóstico con la RM que es el método de referencia8-10. El objetivo del presente trabajo es presentar las manifestaciones clínicas de pacientes pediátricos con SMA, su causa y los resultados obtenidos con el tratamiento médico-quirúrgico.
Métodos
Se realizó un estudio retrospectivo, de serie de casos, durante el periodo de abril de 2019 a octubre de 2024 en el Hospital de Especialidades del Instituto Mexicano del Seguro Social de Puebla. Criterios de inclusión: a) edad menor de 17 años; b) sintomatología y exploración física compatible con SMA; c) diagnóstico por imagen de anclaje medular, y d) haber sido intervenidos quirúrgicamente. Se realizó evaluación preoperatoria y postoperatoria, se dio seguimiento al 1, 3, 6 y 12 meses del posquirúrgico, reportándose los resultados a los 12 meses después de la cirugía.
Análisis estadístico
Se realizó estadística descriptiva para analizar las características de los pacientes. Los datos clínicos se representaron como promedio, mínimos y máximos, debido a la distribución no paramétrica de la muestra. La representación con media y desviación estándar (DE) se realizó por ser la forma más frecuentemente utilizada en los reportes de la literatura. Se utilizó la prueba de Wilcoxon para establecer relación entre los síntomas en el preoperatorio y en el postoperatorio. Se utilizó el programa SPSS 29.0 para Windows para realizar el análisis estadístico, y un valor de p < 0.05 se consideró significativo.
Resultados
Un total de 18 pacientes reunieron los criterios de inclusión y fueron evaluados, obteniendo los siguientes resultados. Una edad promedio de 83.27 meses (rango: 2-180; DE: 68.48) al momento de la cirugía. Respecto al sexo, hubo 10 pacientes de sexo femenino (55.55%) y 8 de sexo masculino (44.44%), con una relación mujer: hombre 1.25:1. La principal causa de SMA fue filum hipertrófico (n = 6, 33.33%), seguida de seno dérmico (n = 4, 22.22%), lipomielomeningocele (n = 4, 22.22%), filum lipomatoso (n = 2, 11.11%) y estar operado de mielomeningocele (n = 2; 11.11%). La sintomatología más común en su presentación clínica preoperatoria fue disfunción vesical (n = 6, 33.33%), seguida de estreñimiento (n = 6, 33.33%), paraplejia (n = 4, 22.22%), parestesias en piernas (n = 4, 22.22%), lumbalgia (n = 4, 22.22%), dedos de los pies en garra (n = 3, 16.66%), fiebre (n = 3, 16.66%), salida de líquido cefalorraquídeo (LCR) (n = 1, 5.55%), pie equino (n = 1, 5.55%), escoliosis (n = 1, 5.55) y dolor abdominal agudo (n = 1, 5.55%). Los síntomas subjetivos y sensitivos como lumbalgia, dolor abdominal, estreñimiento, disfunción vesical y parestesias se evaluaron mediante interrogatorio directo con el paciente o indirectamente a través de los padres-tutores del paciente, preguntando si hubo mejoría, persistencia o desaparición de los síntomas posterior a la cirugía. Los signos físicos y síntomas motores como salida de LCR, paraplejia, dedos de pies en garra y pie equino se evaluaron mediante la exploración física prequirúrgica y la exploración física dirigida posquirúrgica, reportando su persistencia o ausencia. La escoliosis de evaluó mediante radiografías pre- y postoperatoria de columna total en proyección anteroposterior y se consideró un ángulo de Cobb mayor a 10° como escoliosis11.
Por grupo etario pediátrico encontramos predominio de afección motora, disfunción vesical y estreñimiento en lactantes, preescolares y escolares; en cambio en los adolescentes y preadolescentes hubo predominio de lumbalgia. Se identificaron estigmas cutáneos en el 61.11% de los pacientes (n = 11), siendo una cola humana, dos hemangiomas en pacientes operados de mielomeningocele, cuatro lipomas subcutáneos y cuatro hoyuelos dérmicos en pacientes con seno dérmico. La figura 1 muestra imágenes representativas de los estigmas cutáneos identificados en nuestra serie. Para el diagnóstico por imagen se utilizó la RM lumbosacra en 17 casos y el US lumbosacro en dos casos, US transquirúrgico en un paciente con cola humana y US como tamizaje diagnóstico en un paciente con hoyuelo dérmico, fiebre y paraplejia, que sugirió un trayecto fistuloso y posteriormente se complementó con RM lumbosacra (Fig. 2). La RM confirmó el diagnóstico de anclaje medular en el 94.4% de los casos. En la figura 3 se ejemplifica la correlación de los hallazgos de anclaje medular por RM y los hallazgos transquirúrgicos en paciente con filum hipertrófico y megavejiga por disfunción vesical (paciente 14), paciente operado de mielomeningocele y adherencia medular a la duramadre (paciente 13), paciente con lipomielomeningocele y lipoma que penetra a la médula espinal (paciente 8) y paciente con seno dérmico, donde se aprecia un trayecto fibroso que atraviesa la vértebra (paciente 7).
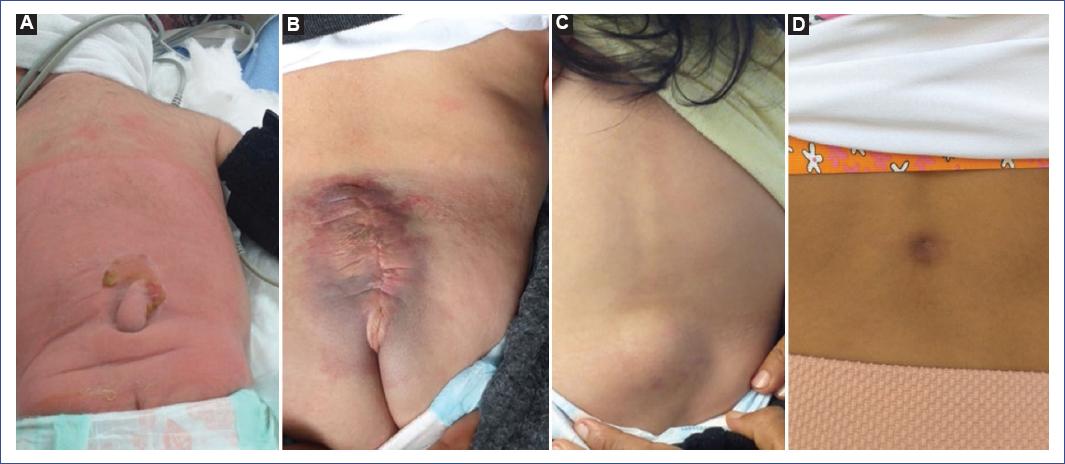
Figura 1 Se muestran los estigmas cutáneos identificados en algunos pacientes. A: cola humana. B: hemangioma cutáneo en paciente operado de mielomeningocele. C: lipoma subcutáneo en paciente con lipomielomeningocele. D: hoyuelo cutáneo en paciente con seno dérmico.
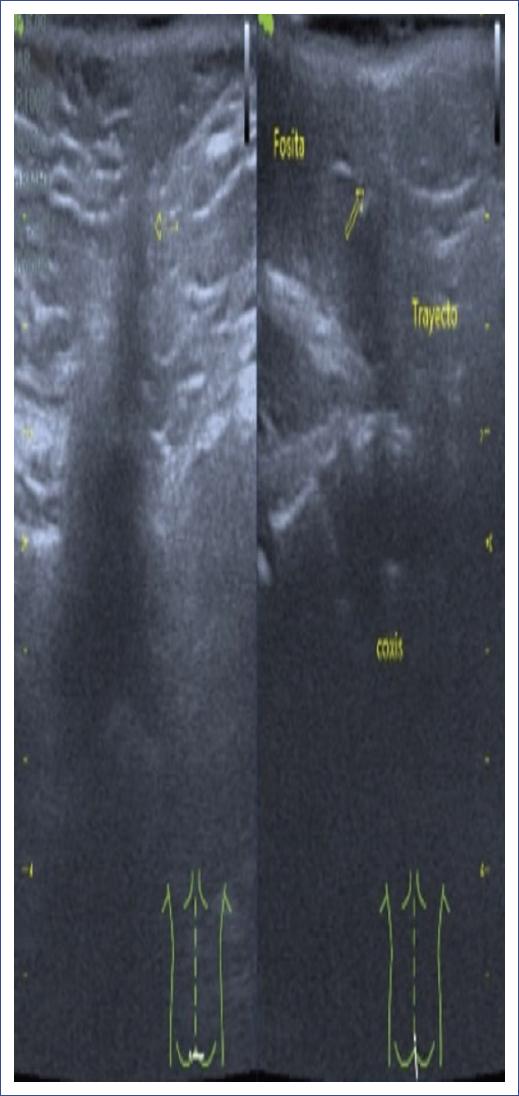
Figura 2 Ultrasonido en paciente de 18 meses con hoyuelo dérmico, sugiriendo un trayecto fistuloso. Se complementó el diagnóstico con resonancia magnética, identificando un seno dérmico lumbosacro. Las flechas amarillas muestran el trayecto del seno dérmico y las imágenes insertadas inferiormente, demuestran la posición del transductor del ultrasonido sobre el paciente.
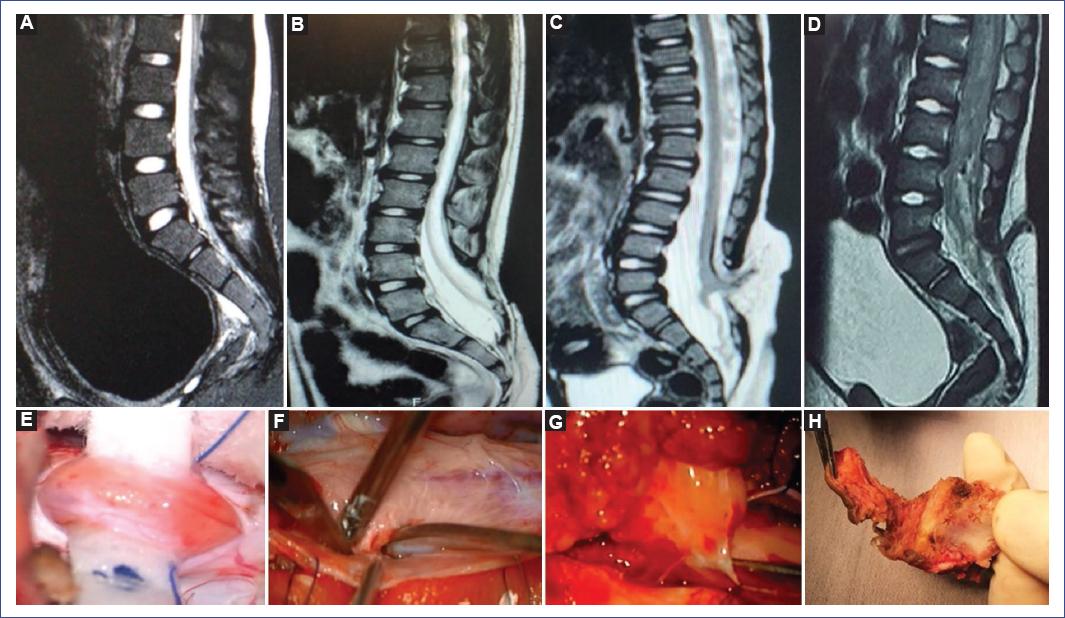
Figura 3 Imágenes de resonancia magnética en secuencia T1 en corte sagital en la parte superior y en la parte inferior imágenes intraoperatorias (A y E). Filum lipomatoso y megavejiga en resonancia magnética (B y F). Paciente operado de mielomeningocele con la medula anclada a la duramadre (C y G). Lipomielomeningocele con médula que se ancla al lipoma (D y H). Seno dérmico y trayecto del seno dérmico que atraviesa la vértebra, se evidencia la vejiga incrementada de tamaño en la resonancia magnética.
El cono medular se encontró en su posición normal en el 33.3% de los pacientes (n = 6), en el resto de los pacientes se encontró por debajo de L2. Los hallazgos transoperatorios fueron un filum fibroso mayor de 2 mm en los pacientes con filum hipertrófico; en los pacientes con seno dérmico hubo trayecto fistuloso, cierre parcial de la apófisis espinosa, infiltración medular, empiema medular y quiste epidermoide intrarraquídeo; en los pacientes con lipomielomeningocele encontramos lipoma dorsal, duramadre no íntegra y fusión incompleta de las láminas vertebrales; en los operados de filum lipomatoso se encontró un lipoma intradural además del filum lipomatoso mayor de 2 mm y en los pacientes operados previamente de plastia de mielomeningocele se identificó fusión incompleta de las láminas vertebrales, médula adherida a la duramadre y fibrosis. Se dio un seguimiento posquirúrgico promedio de 15 meses (rango: 14-48). Posterior a la cirugía, la sintomatología fue persistencia de la paraplejia y disfunción vesical en dos pacientes con antecedente de cirugía de plastia de mielomeningocele que el servicio de urología pediátrica manejó con cateterismo vesical intermitente. Dos pacientes con seno dérmico que tuvieron paraplejia en su presentación clínica, presentaron parestesias en piernas y revirtió a los 6 meses de la cirugía. Dos pacientes con seno dérmico y empiema medular requirieron 21 días de antibiótico intravenoso a base de ceftriaxona y vancomicina, y se corroboró ausencia de neuroinfección con citoquímico y cultivo de LCR. Una paciente operada de lipomielomeningocele presentó nuevamente dedos de los pies en garra a los 6 meses del postoperatorio, desarrollando reanclaje medular y revirtió los síntomas con una segunda cirugía de desanclaje medular y colocación de injerto sintético de duramadre. Todos los pacientes en el postoperatorio fueron enviados a fisioterapia. Hubo una complicación en el postoperatorio, una fístula de LCR en un paciente operado de lipomielomeningocele que se manejó con reposo en cama y acetazolamida durante 5 días. En la tabla 1 se presentan las características clínicas preoperatorias y los resultados postoperatorios de los pacientes a los 12 meses de la cirugía. En el análisis estadístico de la sintomatología preoperatoria y postoperatoria mediante la prueba de Wilcoxon nos dio un valor de p < 0.001. La tabla 2 muestra un diagrama con las características clínicas preoperatorias y postoperatorias, así como análisis estadístico por grupo de causa. Las comorbilidades asociadas fueron una malformación anorrectal (MAR) tipo ano imperforado sin fistula en un paciente con filum hipertrófico y dolor abdominal agudo por vejiga neurogénica que ameritó una laparotomía exploradora, en una paciente a la que posteriormente se le diagnosticó un filum hipertrófico.
Tabla 1 Características clínicas preoperatorias y resultados postoperatorios a los 12 meses de la cirugía
| Paciente | Edad (meses) | Sexo | Causa | Cono medular | Estigma cutáneo | Síntomas preoperatorios | Cirugía | Síntomas postoperatorios |
|---|---|---|---|---|---|---|---|---|
| 1 | 2 | F | FL | < L2 | Cola | Asintomático | RFL | Asintomático |
| 2 | 10 | M | FL | < L2 | Escoliosis | RFL | Asintomático | |
| 3 | 11 | M | LMMC | < L2 | Lipoma | DPG | RLIM | Asintomático |
| 4 | 12 | F | LMMC | < L2 | Lipoma | DPG | RLIM | Asintomático |
| 5 | 18 | M | SD L5-S1 | < L2 | Hoyuelo | FB + paraplejia | RSD | Asintomático |
| 6 | 20 | M | SD L3-L4 | < L2 | Hoyuelo | FB+ paraplejia + DV + ET | RSD | Asintomático |
| 7 | 26 | M | SD L5-S1 | < L2 | Hoyuelo | Salida LCR + FB + DV | RSD | Asintomático |
| 8 | 26 | F | LMMC | < L2 | Lipoma | ET + PE bilateral | RLIM | Asintomático |
| 9 | 58 | M | LMMC | < L2 | Lipoma | DV + ET + DPG | RLIM | Asintomático |
| 10 | 90 | M | FH | > L2 | ET | RFH | Asintomático | |
| 11 | 120 | F | SD L1-L2 | < L2 | Hoyuelo | FB | RSD | Asintomático |
| 12 | 135 | F | O mmC | < L2 | Hemangioma | Paraplejia + DV + ET | LM | Paraplejia + DV |
| 13 | 145 | F | O mmC | < L2 | Hemangioma | Paraplejia + DV+ ET | LM | Paraplejia + DV |
| 14 | 149 | F | FH | > L2 | DAA + DV | RFH | Asintomático | |
| 15 | 159 | F | FH | > L2 | LB + PP | RFH | Asintomático | |
| 16 | 168 | M | FH | > L2 | LB +PP | RFH | Asintomático | |
| 17 | 170 | F | FH | > L2 | LB + PP | RFH | Asintomático | |
| 18 | 180 | F | FH | > L2 | LB +PP | RFH | Asintomático |
DAA: dolor abdominal agudo; DPG: dedos de pies en garra; DV: disfunción vesical; ET: estreñimiento; FB: fiebre; F: femenino; FH: filum hipertrófico; FL: filum lipomatoso; L: segmento lumbar; LB: lumbalgia; LCR: líquido cefalorraquídeo; LM: liberación medular; LMMC: lipomielomeningocele; M: masculino; mmC: mielomeningocele; O: operado; PE: pie equino; PP: parestesias piernas; RFH: resección de filum hipertrófico; RFL: resección de filum lipomatoso; RLIM: resección de lipoma intramedular; RSD: resección de seno dérmico; S: segmento sacro; SD: seno dérmico.
Tabla 2 Diagrama con las características clínicas de los pacientes en el preoperatorio y sus características clínicas a los 12 meses de la cirugía
| Diagnóstico | Síntomas | Prueba estadística* | |
|---|---|---|---|
| Preoperatorios (n) | Postoperatorios (n) | ||
| Filum hipertrófico (6) | Estreñimiento (1), dolor abdominal agudo (1), disfunción vesical (1), lumbalgia (4), parestesias piernas (4) | Asintomáticos (6) | p = 0.014 |
| Seno dérmico (4) | Fiebre (4), paraplejia (2), disfunción vesical (2), estreñimiento (1), salida LCR (1) | Asintomáticos (4) | p = 0.046 |
| Lipomielomeningocele (4) | Dedos de pies en garra (3), estreñimiento (2), pie equino bilateral (1), disfunción vesical (1) | Asintomáticos (4) | p = 0.046 |
| Filum lipomatoso (2) | Escoliosis (1) | Asintomáticos (2) | p = 0.317 |
| Operado de mielomeningocele (2) | Paraplejia (2), disfunción vesical (2), estreñimiento (2) | Paraplejia (2), disfunción vesical (2) | p = 0.157 |
| Total (18) | Sintomáticos (17), asintomáticos (1) | Sintomáticos (2), asintomáticos (16) | p < 0.01 |
*Prueba de los rangos con signo de Wilcoxon. LCR: líquido cefalorraquídeo.
Discusión
El plexo lumbosacro (PLS) se origina de los ramos espinales ventrales de L1 a S4, y sus principales ramos terminales son el nervio iliohipogástrico, ilioinguinal, genitofemoral, obturador, femoral, femurocutáneo lateral, glúteo superior e inferior y ciático; tiene funciones motoras y sensitivas en la musculatura pélvica y en las extremidades inferiores. El PLS puede visualizarse mediante la neurografía por RM y la afección de un segmento medular que participa en su origen, puede ocasionar dolor lumbar, dolor en extremidades inferiores, deformidad de pies o dedos de los pies, dificultad para la deambulación e imposibilidad para caminar12,13. El almacenamiento de la orina y la micción en la vejiga tiene control simpático de las raíces nerviosas de T10-L2 y tono parasimpático de S2-S4 respectivamente; controlando el sistema nervioso autónomo la vejiga y el sistema nervioso somático el esfínter urinario externo, permitiendo la continencia vesical14. La inervación rectal proviene del tono simpático de L1-L3 y parasimpático de S2-S4, controlando el tono del esfínter anal externo e interno, permitiendo la continencia anal15. La fisiopatología del SMA se debe al estiramiento de la médula espinal distal y el crecimiento continuo de la columna vertebral durante la infancia, resultando en hipoxemia e isquemia medular con afección del metabolismo oxidativo y disfunción de las raíces nerviosas de los diversos segmentos medulares afectados16,17. A nivel lumbosacro anomalías como asimetría glútea, duplicación del pliegue glúteo y hoyuelos sacros se asocian en un 24-59% a SMA18,19, coincidiendo con nuestra serie, encontrando estigmas cutáneos en el 61.1%. La presencia de una cola humana se asocia a SMA, recomendándose su resección y desanclaje medular en pacientes asintomáticos para evitar una afección neurológica20. La MAR se asocia con anomalías de columna en un 22% y con SMA en un 8%, llegando a requerir desanclaje medular21; en nuestra serie la MAR se encontró asociada a SMA en un 5.55%. La escoliosis se asocia al SMA en un 31% de los casos, cuando existe deformidad de columna con un ángulo de Cobb mayor de 35° se recomienda el desanclaje medular para la corrección de la escoliosis11; en nuestra serie encontramos escoliosis en el 5.55%.
El SMA se relaciona con síndromes congénitos como el de VACTERL (Vertebral malformatios, Anal atresia, Cardiac anomalies, Transesophageal fistula, Renal anomalies, Limb anormalities), Rubinstein-Taybi (anomalías de la marcha, talla baja, extremidades cortas, retraso en el desarrollo, facies características) y neurofibromatosis tipo 1 y 219,22.
Findlay et al.16 identifican en su revisión sistemática las cinco principales causas de SMA, en orden de frecuencia: lipoma medular, filum terminale fibroso o graso, operados de mielomeningocele, lipomielomeningocele y seno dérmico con quiste dermoide y epidermoide. En nuestra serie las principales causas fueron filum hipertrófico, seno dérmico con quiste epidermoide, lipomielomeningocele, filum lipomatoso y operados de mielomeningocele. En México, Gutiérrez- Cabrera et al.23 operan 16 pacientes con SMA asociado a lipomielomeningocele, lipomas intrarraquídeos, quiste intrarraquídeo, diastematomelia y pacientes operados de mielomeningocele y lipomielomeningocele 7/16 (43.75%), encontrando mejoría en el posquirúrgico en el 100% de los casos con dolor, el 62.5% de los trastornos esfinterianos y el 7% de las alteraciones motoras. Recomiendan la cirugía de desanclaje medular, sus resultados coinciden con nuestros hallazgos posquirúrgicos de ausencia de dolor en el 100%, mejoría de trastornos esfinterianos en el 83.3% y 75% en las alteraciones motoras.
Filum hipertrófico y filum lipomatoso
Edström et al.6 analizan 95 pacientes con SMA realizando resección del filum terminal por filum graso o hipertrófico. Hubo 62 sintomáticos, presentando dolor, disfunción vesical, estreñimiento, escoliosis, síntomas motores y sensitivos; se encontró prevalencia de los síntomas motores sobre los sensitivos y se identificó la disfunción vesical como una manifestación tardía del SMA, considerándola como un signo de daño medular permanente. Reportan mejoría de los síntomas en pacientes sintomáticos con la sección del filum y no reportan afecciones o aparición de síntomas de SMA en pacientes asintomáticos durante el seguimiento de 1.8 años, coincidiendo dichos resultados con nuestros hallazgos en los pacientes operados de filum hipertrófico y lipomatoso, durante el seguimiento a 1 año de la cirugía.
Bhimani et al.1 analizan la base de datos del ACS-NSQIP-P (American College of Surgeons-National Surgical Quality Improvement Program Pediatric Database), obteniendo 3,682 pacientes con SMA operados de resección de filum terminale, enfocándose en las complicaciones de la cirugía a los 30 días, identificando la dehiscencia de herida quirúrgica, infección de herida quirúrgica e infección de vías urinarias en un 3.1, 2.1 y 1.6% respectivamente, concluyendo que es una cirugía efectiva y segura en niños con SMA. Liang et al.24 reportan lesión medular en tres pacientes pediátricos asociada a trauma menor por actividades del niño sano, en los que posterior al daño medular se identificó en la RM que tenían médula anclada por un filum terminale hipertrófico y hubo mejoría de los síntomas posterior a la sección del filum terminale y sugieren la cirugía profiláctica en pacientes asintomáticos con filum terminale hipertrófico para evitar lesión medular por un trauma menor.
Seno dérmico
Song et al.25 operan 56 pacientes pediátricos con seno dérmico, encontrando que el 83.9% tenían un hoyuelo cutáneo dorsal en línea media, un 92.9% presentaron un quiste dermoide o epidermoide intrarraquídeo. En 10 (17.8%) pacientes había neuroinfección con afección sensitiva y motora, presentando resultados menos favorables que los pacientes que no presentaron neuroinfección. Recomiendan un diagnóstico temprano en pacientes con hoyuelo cutáneo y realizar cirugía temprana para evitar afección neurológica en pacientes con seno dérmico. En nuestra serie encontramos hoyuelo cutáneo y quiste epidermoide intrarraquídeo en el 100% de los pacientes operados de seno dérmico.
Lipomielomeningocele y operados de mielomeningocele
Xiong et al.26 en un metaanálisis de 403 pacientes con lipoma lumbosacro, analizan 279 pacientes que fueron intervenidos quirúrgicamente y 124 manejados conservadoramente, identificando disfunción neurológica en el 25.81% (n = 32) de los pacientes manejados conservadoramente vs. 10.75% (n = 30) en los pacientes que se intervinieron quirúrgicamente, recomendando la cirugía profiláctica en pacientes asintomáticos. Se ha demostrado que el mielomeningocele y lipomeningocele causan déficit neurológico progresivo que afecta la inervación de la vejiga ocasionando hiperactividad del detrusor y el esfínter vesical, ocasionando retención anormal de la orina con reflujo vesicoureteral e incremento de la presión renal, que lleva a afección renal2. Se ha identificado que la disfunción vesical conlleva insuficiencia renal en el 50% de los pacientes con vejiga neurogénica no tratada alrededor de los 5 años, siendo la principal causa de mortalidad en los pacientes con vejiga neurogénica14.
Torre et al.27 analizan 502 pacientes con disrafismo espinal, 283 con mielomeningocele, 129 con lipomielomeningocele y 90 con síndrome de regresión caudal, encontrando una afección renal en el 6.37% del total, habiendo un predominio en los pacientes operados de mielomeningocele. Veenboer et al.28 en una revisión sistemática de 1,564 pacientes adultos con antecedente de cirugía por disrafismo espinal, principalmente mielomeningocele y lipomielomeningocele, encontraron afección renal en 290 (25.7%) pacientes e insuficiencia renal crónica en 12 (1.3%) pacientes, destacando la necesidad de vigilancia neurourológica, principalmente durante la pubertad y adolescencia, que es la edad donde se presenta mayor afección renal. Phuong et al.29 en 45 pacientes revisan la historia natural de pacientes operados de plastia de mielomeningocele en etapa neonatal, identificando la progresión a SMA en el 27.5, 40 y 60% a 1, 2 y 5 años respectivamente, así como la necesidad de cirugías ortopédicas o urológicas en el 88.9% de los pacientes, recomendando la cirugía oportuna de desanclaje medular en pacientes que presenten síntomas de SMA. Cabe mencionar que ninguno de nuestros pacientes operados con antecedente de plastia de mielomeningocele mejoró la función del esfínter vesical ni la paraplejia, lo cual se explicaría por tener más de 10 años la plastia del mielomeningocele al momento de la cirugía.
El reanclaje medular posterior a cirugía de SMA se define como la reaparición de los síntomas preoperatorios. Las causas del SMA se han clasificado desde el punto de vista quirúrgico en simples (filum fibroso y lipomatoso) y complejas (operado de mielomeningocele, lipomielomeningocele, seno dérmico) y se ha asociado el reanclaje medular principalmente en pacientes operados de causas complejas (12-33.6%), siendo menor en causas simples (1.4-6%), y suele ser necesario una segunda cirugía de desanclaje medular mediante duroplastia con fascia autóloga o injerto sintético de duramadre, mostrando una resolución exitosa de los síntomas7,30,31, en nuestra serie el reanclaje medular fue del 5.55% en un paciente operado de lipomielomeningocele.
Naseri-Alavi et al.32 comparan pacientes operados de plastia de mielomeningocele prenatal y posnatal, encontrando un reanclaje medular en los pacientes operados en la etapa prenatal del 33% y en la etapa posnatal del 55%, sugiriendo que la cirugía temprana reduce la incidencia de reanclaje medular. En pacientes asintomáticos con SMA detectada por estudios de imagen puede haber una conversión a SMA sintomática en un rango de 3-4% por año11,33,34. El diagnóstico diferencial del SMA incluye tumores del sistema nervioso (ependimoma, astrocitoma, meduloblastoma, tumor neuroectodérmico primitivo, tumor de células germinales, meningioma, schwannoma), infecciones de la columna vertebral, traumatismo raquimedular, enfermedad vascular-medular (malformación arteriovenosa, cavernoma), enfermedades hereditarias neurodegenerativas (degeneración espinocerebelosa, neuropatía sensorial, ataxia de Friedreich, paraparesia espástica familiar) y enfermedades desmielinizantes19,35. El SMA tiene diversas causas y debe ser tomado en cuenta como una entidad diagnóstica por el pediatra y médicos de atención primaria. Una vez realizado el diagnóstico, se debe llevar a cabo el desanclaje y liberación medular de acuerdo con la causa para tratar los síntomas y evitar una mayor afección neurológica. En pacientes asintomáticos el desanclaje medular ha mostrado reducir el riesgo de daño neurológico.















