Introducción
El uso de sulfato de bario (SB) en estudios de imagen de la vía digestiva es frecuente. Uno de sus riesgos es la aspiración respiratoria (broncoaspiración) del medio de contraste. El manejo suele ser de sostén, de acuerdo con las necesidades del paciente, y existe controversia sobre la utilidad del lavado broncoalveolar (LBA). Se presenta a continuación el caso de una paciente a la que se realizó un estudio contrastado con SB por sospecha de atresia esofágica, presentando esta complicación.
Caso clínico
Recién nacida con antecedente de probable atresia esofágica por ultrasonido prenatal. Nace a las 32 semanas de gestación, vía cesárea, por rotura prematura de membranas y bradicardia fetal, con Apgar 8-9, Silvermann-Anderson 2-3, peso 1475 g y talla 43 cm. Requiere intubación orotraqueal posterior al nacimiento. Por sospecha de atresia esofágica se realiza un esofagograma con SB el primer día de vida, confirmándose una atresia esofágica de tipo I. Posterior a la realización del estudio se documentó una imagen radioopaca en el parénquima pulmonar, de predominio apical izquierdo y basal derecho, con evolución respiratoria tórpida, dos intentos fallidos de extubación y atelectasias de repetición. A los 25 días de vida es evaluada por neumología pediátrica, dados los cambios radiológicos secundarios a la aspiración de SB.
En la exploración física se encuentra con aporte de oxígeno suplementario en modalidad presión positiva continua de las vías respiratorias nasal, con datos de dificultad respiratoria, polipnea, tiraje intercostal y frecuencia respiratoria de 56 rpm; a la auscultación, con ruidos respiratorios disminuidos en la región infraaxilar izquierda, frecuencia cardiaca de 110-150 lpm; abdomen con presencia de gastrostomía.
Se realizó radiografía de tórax que mostró una radioopacidad heterogénea, densidad metal, en la región apical izquierda, de bordes mal delimitados, con tendencia a confluir; en el hemitórax derecho, radioopacidad heterogénea, densidad metal en la región basal interna y radioopacidad homogénea hiliar con signo de la silueta (Fig. 1A).
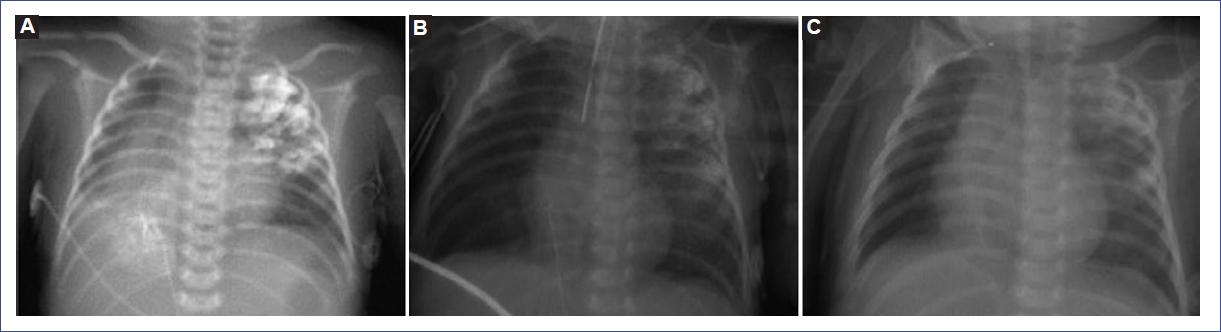
Figura 1 A: radiografía inicial, previa al lavado broncoalveolar. B: control radiográfico posterior al primer lavado broncoalveolar. C: radiografía de control en consulta externa, 1 mes posterior al egreso.
Se realizaron broncoscopia con equipo flexible de 3.8 mm y LBA, identificando una hipersecreción blanquecina abundante, con salida de filamentos blanquecinos, espesos a la aspiración, administrando alícuotas de 5 ml de solución salina tibia, en total 80 ml. No se observó fístula traqueoesofágica. Sin complicaciones. La radiografía de control mostró desaparición de la radioopacidad basal derecha y disminución de la imagen apical izquierda (Fig. 1B), por lo que se decidió realizar nuevamente el procedimiento 3 días después, con LBA y alícuotas de 5 ml en seis ocasiones, orientadas a bronquio para el lóbulo superior izquierdo. Al presentarse un episodio de desaturación reversible, se interrumpió el procedimiento. Se reportó traqueobronquitis membranosa moderada, con aislamiento en cultivo de Pseudomonas aeruginosa. Se programó para una tercera broncoscopia 1 semana después, en la que se realizó LBA con alícuotas de 5 ml, en total 50 ml, orientado al lóbulo superior izquierdo, finalizando el procedimiento sin complicaciones. Durante su hospitalización se le administró antibiótico, por sospecha de sepsis, y esteroide parenteral. Se realizó gastrostomía como manejo de la atresia esofágica.
Fue egresada posterior a los procedimientos y evaluada 1 mes posterior, con estabilidad respiratoria y mejoría en la imagen radiológica (Fig. 1C). Continúa en seguimiento en consulta.
Discusión
Los estudios contrastados con SB en la vía digestiva tienen muchas indicaciones. Su complicación más frecuente es la aspiración del medio de contraste1,2. Los factores de riesgo para aspiración son disfagia, obstrucción esofágica, cuerpo extraño en el esófago, edades extremas de la vida, cáncer en cabeza y cuello, disminución del nivel de consciencia, disfunción neuromuscular, alcoholismo y fístula traqueoesofágica. En la población pediátrica se cree que hay un mayor riesgo de aspiración por la poca cooperación y la posibilidad de toser o llorar durante el procedimiento2-4. El SB es un material poco soluble, por lo que genera imágenes radioopacas en los estudios de gabinete5,6. En nuestra paciente, el antecedente de probable atresia esofágica fue un factor de riesgo muy importante para aspiración, y al descartarse la presencia de fístula traqueoesofágica se atribuyó el evento a aspiración retrógrada.
La aspiración de grandes cantidades de SB afecta la ventilación pulmonar6-8, pero en estudios experimentales se ha identificado que no produce lesión citotóxica ni fibrogénica. Voloudaki et al.9 reportaron los cambios tomográficos 1 año después de la aspiración, describiendo engrosamiento de los septos interlobares, líneas subpleurales y quistes subpleurales.
El espectro clínico de la aspiración de SB es muy amplio, desde asintomático o con síntomas leves hasta disnea, cianosis, hipoxemia, atelectasias por obstrucción mecánica, síndrome de dificultad respiratoria aguda, falla respiratoria e incluso la muerte1,2,4,6. También el pronóstico es variado, desde la recuperación total hasta el fallecimiento. Las consecuencias de la aspiración dependen de la edad, las condiciones clínicas preexistentes, la concentración del SB empleado, la cantidad aspirada y la aspiración simultánea de contenido gástrico2,5,6,8,10-12. El SB de mayor densidad produce mayor daño pulmonar y tiene más riesgo de desenlace desfavorable6,10,11,13. En el caso presentado, la paciente tenía múltiple comorbilidad, incluyendo prematuridad, lo cual influyó en la evolución respiratoria, siendo difícil determinar si las alteraciones presentadas fueron secundarias únicamente al SB en la vía aérea.
La radiografía de tórax confirma la aspiración de SB. La distribución del contraste en el parénquima pulmonar es variable4,5. Khartade et al.14 realizaron una revisión sistemática de la literatura e identificaron en su mayoría afección bilateral, en el 71.4% de los casos, y unilateral en el 28.6%, siendo el lado izquierdo el menos afectado. Las imágenes radioopacas generadas por el SB pueden persistir por meses e incluso años5,12, y no se correlacionan con el cuadro clínico1. Nuestra paciente presentó imágenes bilaterales, lo cual es compatible con lo reportado, aunque con predominio izquierdo, que mejoraron posterior a los LBA.
En lo que respecta al tratamiento de la complicación, no existe un consenso. Se sugiere primero suspender la realización del estudio y después dar manejo sintomático y de sostén de acuerdo con las necesidades del paciente2,3,6. Algunos recomiendan drenaje postural, fisioterapia pulmonar, esteroides parenterales y antimicrobiano en caso de sospecha de infección, existiendo controversia sobre la realización de LBA. Se sugiere realizar LBA en las primeras horas y en casos de sintomatología respiratoria significativa o hipoxemia grave. En otros reportes se refieren la poca utilidad del procedimiento de manera tardía y el riesgo de diseminar el medio de contraste por el árbol bronquial2,4-7,11,12. Cabe mencionar que nuestra paciente tenía 25 días de evolución desde el evento de aspiración, momento en el que pudo ser evaluada por el servicio de neumología pediátrica, y aun así se logró recuperar parte del medio de contraste, con mejoría clínica y radiológica posterior a los LBA.
Es muy importante el seguimiento por la consulta externa y reportar la evolución de estos casos para tener más información sobre el desenlace de los pacientes6. En este caso se asume que el LBA fue benéfico para la paciente y se continuará su seguimiento en consulta externa.
Conclusión
La aspiración respiratoria de SB es una complicación en los estudios contrastados. Por el momento no existe consenso sobre el manejo de estos casos. Sugerimos tratamiento sintomático, medidas de sostén y uso de antimicrobiano en caso de infección. Se debe tomar con cautela la imagen radiográfica para evaluar la gravedad de la aspiración, ya que puede tener una importante discordancia clínica.
El LBA se realizará lo más temprano posible para retirar la mayor parte del medio de contraste del árbol bronquial, sobre todo en casos con hipoxemia importante y repercusión respiratoria. Se requieren más estudios que evalúen la utilidad del LBA de manera tardía; en el caso presentado se documentó beneficio, por lo cual no debe descartarse la realización de LBA.















