ANTECEDENTES
A pesar de la abundante evidencia que respalda los beneficios de vacunar a las mujeres embarazadas, este tema continúa rodeado de mitos y realidades. La existencia de programas y políticas de salud, así como la participación de la industria farmacéutica, no ha sido suficiente para disipar las dudas en torno a la vacunación durante el embarazo, lo que subraya la necesidad de fortalecer la educación y la comunicación efectiva en el ámbito médico y en la sociedad en general.1,2
La inmunización en el embarazo cumple una doble función: protege a la persona gestante mediante la generación de anticuerpos específicos (inmunización activa) y brinda defensa al feto o recién nacido por medio de la trasmisión pasiva de estos anticuerpos a través de la placenta o la lactancia. Sin embargo, las vacunas con microorganismos vivos atenuados, como algunos virus o bacterias, están contraindicadas en esta etapa porque pueden producir bacteriemia o viremia y afectar el desarrollo embrionario o fetal, incrementar el riesgo de defectos congénitos, aborto o parto prematuro.3 La información de tales riesgos, al difundirse sin el contexto adecuado, alimenta el rechazo a la vacunación, aun cuando se reconoce que abstenerse implica una mayor probabilidad de sufrir enfermedades prevenibles, con mayor morbilidad y mortalidad asociadas.4
Las vacunas inactivas han demostrado ser seguras y eficaces. La inmunidad adquirida a través de estas vacunas, así como su trasmisión vertical al feto, puede alcanzar una protección de hasta el 91% contra la enfermedad. Por ejemplo, la vacunación contra la tos ferina ofrece una alta protección al recién nacido durante los primeros tres meses de vida.
En México existen lineamientos específicos en esta materia, como la Guía de Práctica Clínica de Vacunación a la Embarazada,5 la Guía de Referencia Rápida de Vacunación a la Embarazada6 en donde está indicado cuál es el esquema recomendado en nuestro país.
Las razones detrás de la negativa a vacunar a la paciente embarazada son complejas y multifactoriales: factores sociales, culturales, personales, de acceso, costo y educación influyen de manera significativa. Por ello, es fundamental que el sistema de salud, la sociedad y la industria farmacéutica trabajen de manera coordinada. Los médicos de atención primaria desempeñan un papel decisivo en la promoción y aplicación de vacunas, así como en la educación a las embarazadas y su entorno, colaborando con proveedores para reforzar la salud pública.
Ante la falta de información nacional acerca de este proceso, el objetivo de este trabajo fue: analizar la práctica de la vacunación durante el embarazo en la consulta de ginecoobstetricia.
MATERIALES Y MÉTODOS
Estudio transversal efectuado de enero a noviembre del 2024 mediante la aplicación de una encuesta con 10 preguntas a ginecólogos de varias ciudades del país, de manera anónima y en un formato digital. La encuesta exploró la percepción de los ginecoobstetras referente al proceso de vacunación a las embarazadas, su conocimiento acerca de cuáles vacunas deben aplicarse durante el embarazo y sus preferencias para actualizarse en este tema.
Las repuestas a las preguntas 1 a 6 incluyeron una opción cualitativa dicotómica y otra cuantitativa, que se calificó en una escala de 1 a 10, donde el 10 era el mejor valor o de mayor relevancia o prioridad en la actividad. Se establecieron los siguientes límites de interpretación: los valores entre 8 y 10 indicaron que la actividad era prioritaria, entre 5 y 7 reflejaron que el proceso se practicaba, pero no como primera intención. Los valores menores a 5 significaron que no se practicaba o no se tenía conocimiento al respecto. Las últimas 4 preguntas fueron de tipo cualitativo nominal.
Las respuestas a la encuesta fueron objeto de un proceso de validación por un equipo de ginecoobstetras seleccionados por la Vocalía de Educación e Investigación del Consejo Directivo del Colegio Mexicano de Especialistas en Ginecología y Obstetricia (COMEGO) 2023-2024. La encuesta validada se aplicó durante el 72 Congreso Mexicano de Obstetricia y Ginecología. Los médicos participantes la respondieron de forma personal y voluntaria.
El cálculo del tamaño de muestra se determinó en una calculadora estadística digital Epi-Info para encuestas poblacionales, asumiendo una población de 2500 ginecoobstetras, en un solo sitio, con frecuencia esperada del 50% y error del 5% y un nivel de confianza del 95%. Se obtuvo un tamaño de muestra de 300 encuestas.
Para el análisis de los datos, la muestra se dividió en dos bloques: 1) por tiempo de práctica profesional (con tres grupos; el grupo 1 de 0 a 10 años, el grupo 2 de 11 a 20 años y el grupo 3 con igual o más de 21 años); 2) por la principal área de actividad en: grupo de obstetricia: obstetricia y materno fetal. El grupo de ginecología: ginecología general, colposcopia y patología del aparato genital inferior, climaterio y menopausia, biología de la reproducción, endoscopia, uroginecología, ultrasonido, oncología mamaria y ginecológica. El grupo administrativo: administración, educación y otros.
Se hizo un análisis univariado mediante medidas de tendencia central y otro bivariado. Para las variables cualitativas se utilizó una prueba de ANOVA de 1 factor. En caso de existir diferencias significativas se hicieron comparaciones post hoc entre los grupos mediante la prueba t de Student. Para las comparaciones cualitativas se aplicó la prueba de Kruskal-Wallis y, si se identificaron diferencias entre los grupos, se hicieron comparaciones pareadas entre los grupos 1 y 2, 1 y 3, 2 y 3 mediante la prueba U de Mann-Whitney. En todos los casos se asumió un nivel de significación menor a 0.05.
RESULTADOS
Se incluyeron 328 ginecoobstetras encuestados, que ejercen en 30 estados de la República Mexicana, con una mediana de edad de 46 años (límites 27 y 78 años). El tiempo de experiencia laboral varió desde recién egresados de la especialidad hasta con 52 años de ejercicio, con una mediana de 19.7 años.
En relación con estudios adicionales a la especialidad el 45% había cursado otra especialidad de rama (14%, n = 45): medicina materno fetal, uroginecología, biología de la reproducción y oncoginecología. Curso de alta especialidad (11%, n = 37); endoscopia ginecológica, colposcopia, gineco-endocrino, climaterio y menopausia, ultrasonido en ginecología. Maestría (17%, n = 56) y doctorado (3%, n =10).
La principal actividad en la práctica diaria se distribuyó en: obstetricia (n = 137), ginecología (n = 66), colposcopia y patología del aparato genital inferior (n = 37), medicina materno fetal (n = 19), climaterio y menopausia (n = 16), biología de la reproducción (n = 10), endoscopia ginecológica (n = 10), uroginecología (n = 6), ultrasonido ginecológico (n = 4), área administrativa (n = 3), oncología mamaria (n = 2), oncología ginecológica (n = 2), educación (n = 2) y otra actividad (n = 14). La mayoría de los encuestados trabajaba en un sistema mixto: público y privado (44%), seguido del sector privado (40%) y el sector público (16%).
El 99.7% de los médicos consideró la vacunación a las pacientes embarazadas como un tema relevante; solo un participante opinó lo contrario.
Análisis por grupos
De acuerdo con los años de ejercicio profesional: Grupo 1: 0 a 10 años (n = 72), grupo 2: 11 a 20 años (n = 162) y grupo 3: más de 21 años (n = 94). Por actividad principal, la distribución fue: obstetricia (n = 156), ginecología (n = 153) y administrativo (n = 19).
No se encontraron diferencias estadísticamente significativas entre los grupos en la valoración cualitativa ni en la ponderación de la relevancia de la vacunación a las embarazadas (ANOVA p = 0.09). Solo un médico con menos de 10 años de experiencia y cuya actividad principal era la ginecología no consideró relevante esta acción. Figura 1yCuadro 1
Cuadro 1 Segmentación de la muestra según el tiempo de ejercicio profesional
| Muestra total n = 328 |
Grupo 1 ≤10 años 72 (21.9) |
Grupo 2 11 a 20 años 162 (49.3) |
Grupo 3 ≥21 años 94 (28.6) |
Total | p*‡ | |
| ¿Considera relevante la vacunación a las pacientes embarazadas? n (%) | n (%) | 71 (98.6) | 162 (100) | 94 (100) | 327 (99.6) | 0.1* |
| EVA (x) | 8.9 | 9.6 | 9.5 | 9.3 | 0.09‡ | |
| ¿La paciente embarazada pregunta espontáneamente cuáles vacunas debe aplicarse? | n (%) | 48 (67.6) | 123 (75.9) | 75 (79.7) | 246 (75) | 0.01* |
| EVA (x) | 7.9 | 8.3 | 8.1 | 8.1 | 0.1‡ | |
| ¿Usted pregunta directamente cuáles vacunas se ha aplicado la paciente embarazada? | n (%) | 63 (87.5) | 161 (99.3) | 93 (98.)) | 317 (96.6) | 0.04* |
| EVA (x) | 7.5 | 8.8 | 9.1 | 8.4 | 0.03‡ | |
| ¿Sus pacientes embarazadas conocen su esquema de vacunación? | n (%) | 58 (80.5) | 127 (78.3) | 73 (77.6) | 258 (78.6) | 0.09* |
| EVA (x) | 7.8 | 7.9 | 7.8 | 7.8 | 0.2‡ | |
| ¿Usted recomienda a sus pacientes embarazadas completar su esquema de vacunación? | n (%) | 72 (100) | 162 (100) | 94 (100) | 328 (100) | 0.1* |
| EVA (x) | 8.5 | 8.9 | 8.9 | 8.7 | 0.09‡ | |
| ¿Da seguimiento a la indicación de vacunarse? | n (%) | 64 (88.8) | 152 (93.8) | 84 (89.3) | 300 (91.4) | 0.2* |
| EVA (x) | 7.4 | 7.5 | 7.1 | 7.3 | 0.1‡ | |
n: muestra parcial
EVA: escala visual análoga
x: media
*: prueba de Kruskar-Wallis
‡: prueba de Anova
Interacción médico-paciente en relación con la vacunación
El 75% de los encuestados reportó que las pacientes preguntan, espontáneamente, cuáles vacunas deben aplicarse durante el embarazo. Se identificó una diferencia significativa entre los grupos, con una prueba U de Mann-Whitney (p < 0.02) para las comparaciones. Grupo 1 en comparación con los grupos 2 y 3, y el grupo 2 comparado con el 3 (p = 0.09). La valoración en escala visual no mostró significación en ANOVA (p = 0.1; Figura 1). No hubo diferencias significativas en la segmentación por actividad principal (prueba de Kruskal-Wallis y ANOVA). Cuadro 1
El 97% de los médicos refirió preguntar, de manera intencionada, a sus pacientes acerca de las vacunas aplicadas. Se encontraron diferencias significativas en ANOVA (p < 0.05), específicamente entre los grupos 1 y 2 y grupo 3 (p < 0.01, prueba U de Mann-Whitney). En cuanto a la actividad principal se observó una diferencia estadística (p < 0.02) que destacó que los médicos dedicados a la obstetricia mostraron mayor interés en la vacunación en comparación con los ginecólogos y administrativos (p < 0.001; Cuadro 1).
Conocimiento del esquema de vacunación
El 79% de los médicos reportó que las pacientes embarazadas tienen conocimiento del esquema de vacunación recomendado, sin diferencias significativas entre grupos. Sin embargo, el grupo con menos de 10 años de ejercicio profesional reportó el mayor nivel de conocimiento (80%). La valoración en escala visual no mostró significación en ANOVA (p = 0.2; Figura 1).
Por actividad principal, la prueba de Kruskal-Wallis (p < 0.001) indicó diferencias entre grupos, con una significación marginal entre obstetras y ginecólogos (p < 0.07), y una diferencia más marcada entre estos dos grupos y el administrativo (p < 0.03. La escala visual sin significación en ANOVA (p = 0.2; Cuadro 1).
Recomendación médica de vacunación
El 100% de los médicos afirmó recomendar la vacunación a sus pacientes embarazadas. La valoración de esta recomendación en la escala visual mostró una diferencia significativa en ANOVA (p < 0.01). La comparación entre los grupos con una t de Student significativa (p < 0.05) entre el grupo 1 y los otros dos grupos, los grupos 2 y 3, sin diferencia. Figura 1
En la prueba U de Mann-Whitney (p < 0.05) entre todos los grupos, con los obstetras que fueron los más proactivos (9.3), seguidos por los ginecólogos (9.0) y los administrativos (7.8). Cuadro 1
Seguimiento a la vacunación en pacientes embarazadas
El 91% de los médicos indicó que da seguimiento a las vacunas que ha recomendado o que la paciente se ha aplicado. No se encontraron diferencias significativas en ANOVA (Figura 1). Sin embargo, la segmentación por ocupación mostró significación (p < 0.03), con diferencias en t de Student (p < 0.001) entre administradores comparados con obstetras y ginecólogos. No hubo diferencias entre obstetras y ginecólogos (p = 1; Cuadro 1).
Motivos por los que las embarazadas no se vacunan
Los principales motivos por los que las embarazadas no se vacunan fueron: 1) desconocimiento (89.9%); 2) costo (3%); 3) miedo a malformaciones (2.8%); 4) temor al aborto o parto pretérmino (0.9%); 5) creencia de que deben aplicarse fuera del embarazo (0.6%) y 6) otras razones (2.7%).
Razones por las que los médicos no indican vacunas a las embarazadas
1) Desconocimiento (48.7%); 2) dificultad de acceso a las vacunas (19.5%); 3) negativa de la paciente (9.8%); 4) temor del médico (9.7%); 5) temor de la paciente (6.4%); 6) falta de red fría (2.4%); 7) costo (2.1%); 8) monopolio de los distribuidores (1.2%).
Vacunas más recomendadas durante el embarazo
Los médicos enlistaron 23 diferentes aplicaciones, las 5 más referidas fueron: 1) COVID-19 (88.1%); 2) influenza estacional (81%); 3) DPT (65.8%); 4) toxoide tetánico (53.3%) y gama-globulina anti-D (38.7%). Cuadro 2
Cuadro 2 Segmentación de la muestra de acuerdo con la actividad principal.
|
Muestra total n = 328 |
Grupo 1 Obstetricia 156 (47.5) |
Grupo 2 Ginecología 153 (46.6) |
Grupo 3 Administrativo 19 (5.8) |
Total | p*‡ | |
| ¿Considera relevante la vacunación a las embarazadas? n (%) | n (%) | 156 (100) | 152 (99.3) | 19 (100) | 327 (99.6) | 0.1* |
| EVA (x) | 9.8 | 8.9 | 9.2 | 9.3 | 0.09‡ | |
| ¿La paciente embarazada pregunta espontáneamente cuáles vacunas debe aplicarse? | n (%) | 120 (76.9) | 112 (73.2) | 14 (73.6) | 246 (75) | 0.06* |
| EVA (x) | 8.0 | 8.3 | 8.2 | 8.1 | 0.1‡ | |
| ¿Usted pregunta directamente a su paciente cuáles vacunas le han aplicado? | n (%) | 156 (100) | 144 (94.1) | 17 (89.4) | 317 (96.6) | 0.02* |
| EVA (x) | 9.5 | 7.9 | 7.8 | 8.4 | 0.001‡ | |
| ¿Conocen las pacientes embarazadas su esquema de vacunación? | n (%) | 125 (80.1) | 121 (79) | 12 (63.1) | 258 (78.6) | 0.001* |
| EVA (x) | 7.8 | 7.9 | 7.8 | 7.8 | 0.2‡ | |
| ¿Recomienda a sus pacientes embarazadas vacunarse? | n (%) | 156 (100) | 153 (100) | 19 (100) | 328 (100) | 0.1* |
| EVA (x) | 9.3 | 9.0 | 7.8 | 8.7 | 0.01‡ | |
| ¿Da seguimiento a la vacunación de sus pacientes embarazadas? | n (%) | 149 (95.5) | 137 (89.5) | 14 (73.6) | 300 (91.4) | 0.03* |
| EVA (x) | 8.0 | 8.0 | 6.1 | 7.3 | 0.04‡ | |
n: muestra parcial
EVA: escala visual análoga
x: media
*: prueba de Kruskar-Wallis
‡: prueba de Anova
Preferencia de los médicos para actualizarse en vacunación en el embarazo
1) Escrito digital (48.1%); 2) curso presencial (44.5%); 3) sesión por Zoom (29.5%); 4) liga de los artículos originales (24%); 5) comida con un experto (23.7%); 6) taller (21%); 7) escrito impreso (17.6%); 8) reunión con líderes de opinión (13.1%) y 9) representante médico (8.2%).
DISCUSIÓN
Los programas de vacunación son acciones de gran repercusión en la salud pública porque disminuyen o erradican enfermedades que afectan a la población. En los últimos años, el desarrollo de vacunas ha cambiado en forma impresionante gracias a las nuevas técnicas inmunogenéticas que han permitido disminuir de manera muy significativa el tiempo de desarrollo y producción de una vacuna que da lugar a un proceso dinámico por la generación de nuevas cepas y enfermedades.
La aceptación o el rechazo de las vacunas es un fenómeno multifactorial, influido por la percepción de la enfermedad, su gravedad y la susceptibilidad a contraerla.7 A pesar de la evidencia de sus ventajas, la desconfianza en la seguridad y su necesidad ha aumentado al punto que la OMS incluyó la reticencia a la vacunación entre las 10 amenazas a la salud mundial (2019).8
Si bien los programas de inmunización priorizan la vacunación a la población infantil para prevenir padecimientos evitables y promover un adecuado desarrollo físico, cognoscitivo y económico,9 la no aplicación puede originar el surgimiento de un caso, un brote, una epidemia e, incluso, una pandemia, como la de COVID.
Las vacunas se aplican, principalmente, a grupos vulnerables: adultos mayores, poblaciones en riesgo por ubicación, inmunodeficiencia o trabajo, viajeros y mujeres embarazadas, aprovechando oportunidades para su coadministración.
La Secretaría de Salud, acorde con lo dispuesto por el American College of Obstetricians and Gynecologists, considera que tanto a la mujer que planea embarazarse como a la ya embarazada debe indicárseles, iniciar o completar su esquema de vacunación.5,11
La función del ginecoobstetra o del médico encargado del control prenatal es revisar la cartilla de vacunación de la paciente, preguntar acerca de las vacunas que ya ha recibido y recomendar, supervisar la aplicación y darle seguimiento a las que sean necesarias.
Se decidió analizar este proceso, como ejemplo de lo que habitualmente ocurre en la consulta ginecoobstétrica, en virtud de que forma parte del Programa Nacional de Vacunación Obligatoria.
Este estudio constituye una muestra representativa de ginecólogos con experiencia en el ámbito privado e institucional, abarca diversos periodos de ejercicio profesional y distintas áreas de preferencia. A pesar de la heterogeneidad de la muestra se observa que el Programa Nacional de Vacunación tiene una repercusión efectiva entre los médicos: el 99.6% lo considera una actividad relevante y el 100% promueve la vacunación en mujeres embarazadas, conforme a las recomendaciones establecidas en la Guía de Práctica Clínica para la vacunación durante el embarazo.
La segmentación de la muestra, según el tiempo de ejercicio laboral y la actividad principal, permitió observar que la aplicación analizada muestra comportamientos diferentes en algunos grupos. Por ejemplo, los médicos con 10 o menos años de experiencia son quienes menos promueven acciones de vacunación, mientras que el personal administrativo y quienes tienen más de 21 años en ejercicio llevan a cabo un menor seguimiento de las vacunas, lo que señala áreas de oportunidad para mejora.
Este enfoque segmentado no se comparó con otros estudios debido a la ausencia de una estratificación similar en la bibliografía, lo que hace posible utilizar esta información para desarrollar estrategias dirigidas a los segmentos identificados.
El médico percibe que 1 de cada 4 embarazadas no pregunta por vacunas, y 1 de cada 5 desconoce su esquema de vacunación. Por ello, el médico debe ser proactivo en la vacunación durante el embarazo. Se recomienda un estudio para conocer, directamente de las pacientes, la información proporcionada por los médicos, lo que permitiría mejorar la capacitación acerca de las inmunizaciones en el embarazo.
Este hallazgo es consistente con el principal motivo por el que las pacientes embarazadas rechazan la vacunación y que corresponde al desconocimiento (89.9 %), lo que difiere de lo reportado en la bibliografía, donde las tres principales causas identificadas son: 1) temor a los efectos secundarios, 2) desconfianza respecto de la seguridad de las vacunas y 3) la percepción de que el riesgo de infección durante el embarazo es bajo, independientemente de la vacunación previa.3 Esta situación contribuye a un menor apego a los esquemas de vacunación.
El principal motivo por el que los médicos no aplican vacunas es el desconocimiento (48.7%). La accesibilidad también afecta, según 1 de cada 5 encuestados. El costo no influye en la vacunación a las embarazadas.
El análisis muestra que solo 5 vacunas son recomendadas por más de 100 médicos y 8 por más de 50 ginecoobstetras, aunque algunos consideran, erróneamente, la gammaglobulina anti-D como vacuna. Esto indica que, pese a la intención de seguir el programa de vacunación, persisten lagunas en el conocimiento.
La falta de información acerca de la inmunización puede corregirse con estrategias educativas para profesionales de la salud y mujeres en edad reproductiva, que destaquen la seguridad y los beneficios de las vacunas, incluidas las perinatales. Es decisivo impulsar la consejería previa a la concepción y las campañas de vacunación, así como la capacitación médica continuada para que la vacunación sea parte central del control prenatal. Los programas deben adaptarse a cada contexto cultural.12,13
Esta actualización puede llevarse a cabo mediante información digital o un curso presencial, ambos accesibles para quienes participan en el proceso educativo. La Figura 2 y el Cuadro 3 muestran las vacunas recomendadas 5,11,14-17 de rutina y para situaciones especiales, incluidas las contraindicadas durante el embarazo.
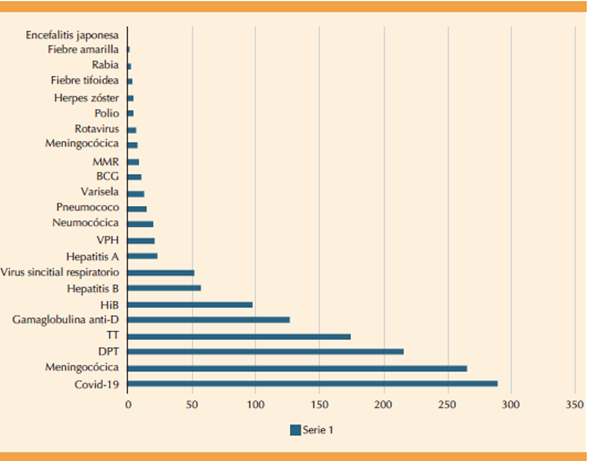
Figura 2 Distribución en frecuencia de las vacunas. DPT: difteria, tétanos y tos ferina, TT: toxoide tetánico, HiB: Haemophilus influenzae tipo B, VPH: virus papiloma humano, BCG: tuberculosis, MMR: sarampión, parotiditis y rubéola.
Cuadro 3 Relación y recomendación de vacunas a la embarazada
| Vacuna | Tipo de agente inmunizador | Recomendada | Contraindicada | |
| R | SE | |||
| Tétanos-difteria (Td) | Toxoide tetánico y de difteria | X | ||
| Tétanos-difteria-pertusis (TDPa) | Toxoide tetánico, diftérico y pertusis acelular | X | ||
| Influenza (TIV)14 | Virus inactivo | X | ||
| Hepatitis B | Antígeno de superficie purificado | X | ||
| Tétanos | Inmunoglobulina de tétanos | X | ||
| Hepatitis A | Virus inactivado | X | ||
| Polio (IVP) | Virus vivo atenuado | X | ||
| Virus sincitial respiratorio15 | ARNm y virus vivo atenuado | X | ||
| Covid-1916 | RNAm recombinante | X | ||
| Meningococo | Polisacárido polivalente | X | ||
| Neumococo | Polisacárido polivalente | X | ||
| Rabia | Virus muerto | X | ||
| Antrax | Filtrado libre de células | X | ||
| Fiebre amarilla | Virus vivo atenuado / Inmunoglobulina | X | ||
| Sarampión-rubéola | Virus vivo atenuado | X | ||
| Sarampión-rubéola-parotiditis | Virus vivo atenuado | X | ||
| Rubéola | Virus vivo atenuado | X | ||
| Varicela | Virus vivo atenuado | X | ||
| BCG | Bacteria viva atenuada | X | ||
| VPH | ADN recombinante* | X | ||
| Herpes zoster | Virus vivos atenuados | X | ||
R = rutina
SE = situaciones especiales
C = contraindicada
TIV = influenza trivalente inactivada
Toxoide; toxina bacteriana atenuada
*Proteína L1 en forma de partículas similares al virus