ANTECEDENTES
Las fístulas vesicovaginales representan un tipo de comunicación anómala entre la vejiga y la vagina; clínicamente se manifiestan con salida constante de orina a través de la vagina.1 En países industrializados las fístulas vesicovaginales son poco frecuentes y casi todos los casos derivan de una complicación quirúrgica ginecológica, y en los países en vías de industrialización son consecuencia de trabajo de parto prolongado.2
En el ámbito mundial, por lo menos tres millones de mujeres tiene o ha tenido una fístula vesicovaginal.3 En Occidente, la incidencia reportada, asociada con una intervención quirúrgica pélvica, es del 0.1 al 0.2%.4 En México se desconoce la incidencia real de fístulas vesicovaginales, pues solo existen reportes de casos o series de casos en los que se refiere la experiencia, diagnóstico y tratamiento como el de Martínez y colaboradores, quienes reportaron 27 casos en el Instituto Nacional de Perinatología Isidro Espinosa de los Reyes (2007),1 Martínez PR y su equipo5 que comunicaron una serie de 54 casos de fístulas vesicovaginales (2011) atendidas en el Hospital Gea González,1 y el grupo de Ríos Melgarejo que atendió a 15 pacientes en la Unidad Médica de Alta Especialidad del Bajío, en el IMSS Guanajuato (2020).4
El diagnóstico oportuno y la reparación son parte decisiva de la atención de pacientes con una fístula vesicovaginal, pues se trata de un padecimiento que deteriora la calidad de vida.5 La pérdida de orina, posterior a una intervención quirúrgica pélvica, sobre todo luego de un episodio obstétrico, debe hacer sospechar una fístula vesicovaginal, que aparece luego de una semana o en los meses siguientes a una intervención.3
El diagnóstico de fístula vesicovaginal se establece con base en el examen pélvico con espéculo vaginal. Y se complementa con la prueba de fenazopiridina por vía oral, azul de metileno o una solución de povidona más solución salina diluida. A las dos horas se inspecciona, con hisopos, la cavidad vaginal, si se identifica un tinte azul o de la solución de povidona se confirma el diagnóstico.6,7
La exploración mediante ecografía transvaginal es un método accesible, de bajo costo, que permite visualizar claramente el tamaño de la fístula vesicovaginal, el sitio e incluso el trayecto fistuloso, con el inconveniente de ser operador dependiente y requerir adiestramiento para adquirir habilidad y experiencia; por ello es de utilidad limitada.7
Las imágenes por tomografía computada contrastada, sugerentes de fístula vesicovaginal son: medio de contraste o detección de aire o líquido dentro de la vagina. En la cistografía lateral puede mostrarse el conducto fístuloso.6,8 Al mismo tiempo, mediante la tomografía computada contrastada es posible identificar las causas de la fístula: cambios por radioterapia, masas pélvicas contiguas o intestino engrosado adherente y cambios en el campo quirúrgico.9
La experiencia señala que en toda paciente con diagnóstico de fístula vesicovaginal se practique una cistoscopia, con el propósito de hacer un mapeo preciso de una fístula y revisar su tamaño, elementos indispensables para una adecuada planeación quirúrgica individualizada.1,10
Las fístulas vesicovaginales se clasifican en: a) simples, que miden menos de 0.5 cm y son únicas en pacientes que no han recibido radioterapia y no hay afectación maligna; b) complejas, mayores de 2.5 cm, con falla a tratamientos previos o asociadas con enfermedades crónicas o luego de un protocolo de radioterapia; c) las fistulas de 0.5 a 2.5 cm se consideran intermedias.11
Las fístulas obstétricas suelen ser consecuencia de partos mal atendidos; lo común es que se reparen mediante una técnica vaginal. Las fístulas derivadas de una complicación quirúrgica suelen ubicarse en la parte alta de la vagina y son menos apropiadas para la reparación vaginal.12
La reparación de una fístula ubicada en lo alto de la vagina suele llevarse a cabo mediante laparotomía porque permite una mejor exposición, resección, cierre hermético libre de tensión del trayecto fistuloso, cistografía en múltiples planos, interposición de tejido sano vascularizado entre la vagina y la vejiga, y el drenaje vesical adecuado en el posoperatorio.13
A pesar de esto, hoy en día se prefieren los procedimientos mínimamente invasivos, por su baja morbilidad y recuperación más rápida. La vía laparoscópica tiene la ventaja de proporcionar una mejor óptica y magnificación del campo quirúrgico y mejor exposición.14 La reparación de fístulas vesicovaginales, asistida por robot, ofrece resultados similares a la vía laparoscópica, pero está limitada por la disponibilidad de equipos robóticos,15 lo que relega su aplicabilidad en muchos países donde las fístulas son frecuentes.
El objetivo de esta investigación fue: conocer la causa y tratamiento de las fístulas vesicovaginales en pacientes atendidas en el servicio de uroginecología de un hospital de tercer nivel.
MATERIALES Y MÉTODOS
Estudio retrospectivo y descriptivo de serie de casos atendidos en el Hospital de la Mujer de Culiacán, Sinaloa, entre el 1 de enero y el 31 de diciembre del 2023, en pacientes con diagnóstico de fístula vesicovaginal.
Criterios de inclusión: pacientes con diagnóstico de fístula vesicovaginal, de cualquier edad, diagnosticadas y tratadas entre el 1 de enero y el 31 de mayo del 2023.
De las variables cualitativas se obtuvieron frecuencias y de las cuantitativas media, mediana y rango intercuartil. Los datos se analizaron en el programa Stata Intercooled versión 13.1 College Station Texas.
RESULTADOS
Se analizaron 4687 expedientes electrónicos de pacientes atendidas durante el periodo de estudio, de las que 2380 (50.77%) se atendieron mediante parto, 2188 por cesárea (46.68%) y 119 histerectomías (2.53%) (Figura 1). De ese universo se identificaron 6 pacientes con diagnóstico de fístula vesicovaginal secundaria a un procedimiento ginecológico u obstétrico, con una frecuencia de 1.28 por cada 1000 intervenciones ginecológicas u obstétricas.
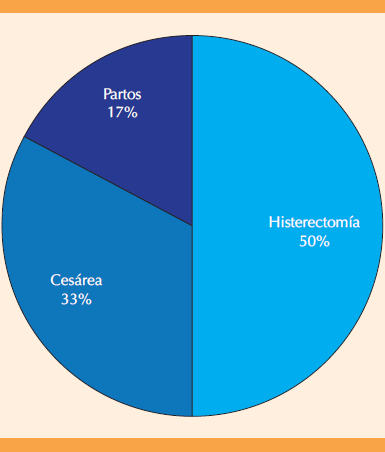
Fuente: creación propia n=6
Figura 1 Antecedente de intervención ginecobstétrica previo al diagnóstico de fístulas vesicovaginales.
Por lo que se refiere a las características clínico-epidemiológicas, la edad promedio de las pacientes fue de 38.33, con mediana de 39.5 y límites de 36 y 50 años. La cantidad de hijos varió entre 2 y 4, con una mediana de 3. Tres de las 6 pacientes contaba con diagnóstico de hipertensión y una con diabetes mellitus tipo 2. Del total de la muestra, en 4 se indicó la histerectomía debido a miomatosis uterina, en 2 cesárea, por antecedente de cesárea iterativa; en una de ellas fue de urgencia por sufrimiento fetal advertido durante el procedimiento obstétrico que derivó en una ruptura uterina parcial del segmento. Todas las pacientes acudieron a la consulta de uroginecología por salida constante de orina a través de la vagina. Cuadro 1
Cuadro 1 Datos clínico-epidemiológicos, características, vías de acceso y complicaciones de las pacientes
| Paciente | 1 | 2 | 3 | 4 | 5 | 6 |
|---|---|---|---|---|---|---|
| Edad (años) | 40 | 41 | 39 | 34 | 26 | 50 |
| Antecedentes médicos y quirúrgicos | HAS, SUA, Miomatosis, Cesárea iterativa | HAS, DM, SUA, Miomatosis | Cesárea Iterativa | Cesárea Iterativa | Ninguno | HAS, Miomatosis, Cesarea iterativa, LUI |
| Paridad | 3 | 4 | 2 | 3 | 2 | 4 |
| Cirugía primaria | Histerectomía abdominal | Histerectomía abdominal | Cesárea | Cesárea | Cesárea | Histerectomía abdominal |
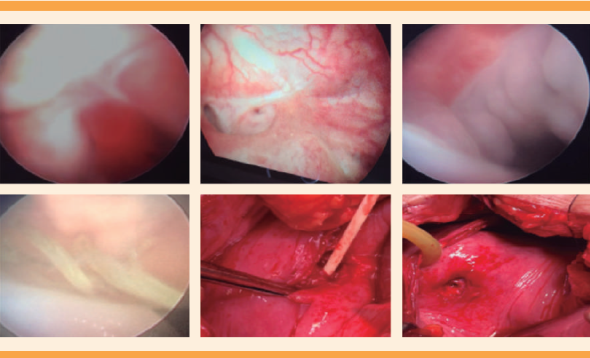
| Cistoscopia Diagnóstica y tratamiento | Fig. 1-A | Fig. 1-B | Fig. 1-C | Fig. 1-D | Fig. 1-E | Fig. 1-F |
| Diámetro promedio de la fístula (cm) | 0.5 | 2 | 1.5 | 1 | 1.5 | 1 |
| Tiempo promedio para la repación quirúrgica (días) | 123 | 55 | 94 | 36 | 63 | 355 |
| Abordaje quirúrgico | Vaginal | Abdominal | Abdominal | Abdominal | Abdominal | Abdominal |
| Complicaciones | Sin recidiva, requirió intervención secundaria | No | No | No | No | No |
Fuente: creación propia n=6
El diagnóstico se estableció con base en la cistoscopia. La localización más frecuente fue la supratrigonal en tres casos seguida de la paraureteral en dos casos (Figura 2). El diámetro promedio de las fístulas fue de 1.25 (DE ± 0.52), con una media 0.5 y mediana de 2 cm. El tiempo de aparición de la fístula fue de 7.8 ± 2.8 con mediana de 5 y media de 12 días.
El tiempo promedio para practicar la fistulectomía fue de 79.5 ± 33.37 días, con límites de 36 y 132 días. El acceso quirúrgico fue por vía abdominal en cinco casos, en dos de ellas se utilizó colgajo de epiplón y en las tres pacientes restantes fue extraperitoneal transvesical. Solo en una paciente fue por vía vaginal con la técnica de Latzko, con la correspondiente remisión. La intervención fue tardía en las seis pacientes. La estancia intrahospitalaria fue de 2 ± 1 día. Solo una paciente se reintervino a los cuatro meses, por persistencia de la fístula. Cuadro 1
DISCUSIÓN
La fístula vesicovaginal es una comunicación entre la vejiga y la vagina mediante un trayecto fistuloso.16 Desde el punto de vista clínico, se manifiesta con pérdidas espontáneas de orina por vía transvaginal. Su incidencia es de 1 caso por cada 1000 histerectomía o episodios obstétricos.17
La causa de las fístulas vesicovaginales tiene variaciones que dependen del nivel de desarrollo alcanzado por los países. En los industrializados las fístulas son secundarias a intervenciones ginecológicas, mientras que en los países en vías de industrialización la causa suele ser un episodio obstétrico, sobre todo por trabajo de parto prolongado, como consecuencia de necrosis del tejido vesical, secundaria a la presión ejercida por el cráneo del feto en el conducto del parto.18
La pérdida transvaginal de orina sobreviene una a dos semanas posteriores a una intervención ginecoobstétrica, es por demás sospechosa de fístula vesicovaginal.19,20 La cistoscopia es el método diagnóstico preferido por la mayoría de los uroginecólogos, porque permite identificar la ubicación, el tamaño y cantidad de fístulas.10
En el estudio de Martínez JA y colaboradores se practicó la cistoscopia a 54 pacientes para confirmar el diagnóstico y ubicar la localización precisa de la fístula vesicovaginal. Reportaron que la localización más frecuente fue la retrotrigonal en 30 pacientes (55.55%), intratrigonal en 9 (16.66%) y en el 27.79% de los casos restantes fueron en el piso vesical, cuello vesical, parameatal, paracervical y fondo vesical.1 La investigación llevada a cabo por Martínez PR y su grupo incluyó a 27 pacientes de las que a 24 se les hizo el estudio de cistoscopia que reportó que el sitio más frecuente de fístulas vesicovaginales fue la región retrotrigonal en 18 de las 27 de la muestra, en las 9 restantes ocupó sitios diferentes de la vejiga.5
En un ensayo emprendido por Ríos Melgarejo y su equipo practicaron la cistoscopia al total de la muestra (n = 15) y reportaron que solo dos pacientes tuvieron un trayecto fistuloso único 1 una paciente dos trayectos, con un tamaño promedio de 7 ± 4.34 mm, 4 pacientes tenían fístulas complejas y en 2 se vieron involucrados los uréteres y en otras 2 fueron fístulas recurrentes, con intentos de reparación previa. Respecto a la localización la más frecuente fue supratrigonal en 11 de los 15 casos.4
El tratamiento quirúrgico es el patrón de referencia para las fístulas vesicovaginales, que debe practicarse de manera planeada con la debida explicación a las pacientes de la tasa de éxito de cada procedimiento, tomando en cuenta que la vía abdominal ofrece una tasa de éxito mayor al 95%, en comparación con la vía vaginal que es menor del 80%, además de tener un alto riesgo de recidiva.21 De los accesos que actualmente se utilizan para las fístulas vesicovaginales, el más recurrido en la institución es el abdominal extraperitoneal transvesical, similar a lo que se lleva a cabo en el ámbito internacional.1
Es importante decidir el momento de la intervención quirúrgica, que puede ser temprana (menos de 72 horas) o tardía con un tiempo mayor de 72 horas, tomando en consideración que al llevarse a cabo tempranamente los tejidos están más flexibles y de un aspecto normal, pues de lo contrario habría que esperar a que la fístula no muestre datos de inflamación o infección, pues precipitar el tratamiento pondría en riesgo el éxito de la cirugía.1,21 La cirugía para fístulas vesicovaginales fue tardía en las pacientes de esta investigación, debido a las condiciones económicas y por cuestiones de agenda quirúrgica.
Responsabilidades éticas, protección de personas y animales. Los autores declaran que para esta investigación no se hicieron experimentos en seres humanos ni en animales. Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo referentes a la publicación de datos de las pacientes. Derecho a la privacidad y consentimiento informado. Los autores solicitaron el consentimiento informado de las pacientes para fines de publicación.
CONCLUSIÓN
La fístula vesicovaginal es una complicación inherente a las intervenciones ginecobtétricas que debe sospecharse ante la pérdida urinaria por vía vaginal posterior a una cirugía de la región pélvica o episodio obstétrico. A pesar de su baja incidencia afecta de manera muy importante la calidad de vida de las pacientes. Para que el tratamiento quirúrgico sea exitoso debe ser planeado y no precipitado, basado en protocolos interinstitucionales. La principal causa de las fístulas vesicovaginales es la histerectomía por causas benignas. En todos los casos el diagnóstico se estableció con base en la historia clínica dirigida, especuloscopia vaginal y el apoyo de la cistoscopia. El acceso por vía abdominal para el tratamiento fue el preferido en la investigación.