Introducción
La desnutrición es una comorbilidad asociada a un curso postoperatorio tórpido, y su detección y tratamiento siguen siendo esenciales en el manejo de pacientes complejos sometidos a cirugía.1 Esta condición se exacerba ante la presencia de infección, y particularmente en el contexto de sepsis, en el cual un estado catabólico perpetuado por la intensa respuesta adrenérgica e inflamatoria puede agotar muy rápido las reservas energéticas del paciente, llevando a un estado relativo de inmunosupresión y malos resultados, a menos que se trate la infección primaria.2 Cuando un foco infeccioso no puede ser controlado solo con manejo médico, el control quirúrgico es de extrema importancia. Un ejemplo es la presencia de una infección torácica, en la cual el manejo de un derrame pleural complicado, una neumonía necrotizante, así como muchas otras indicaciones, requieren tratamiento quirúrgico.3,4 El Índice Pronóstico Nutricional (IPN) es una escala de evaluación nutricional capaz de identificar pacientes con desnutrición, y es un marcador de laboratorio fácil de obtener en pacientes sometidos a cirugía.5 Su uso como herramienta predictiva de malos resultados postoperatorios ha sido ampliamente revisado en un gran número de intervenciones quirúrgicas, con un buen desempeño en estos estudios, particularmente en los pacientes sometidos a cirugía por una indicación maligna.6-9 No obstante, su uso como herramienta predictiva en pacientes con infecciones activas sometidos a cirugía, y en particular en aquellos con infecciones torácicas que requieren un manejo quirúrgico torácico, sigue sin explorarse, sin estudios en la literatura que definan esta relación.
Basados en estos conceptos, planteamos la hipótesis de que el IPN podría identificar pacientes con alto riesgo de malos resultados postoperatorios, en quienes las tasas de mortalidad a 30 días de la intervención y de complicaciones mayores serían más altas que las observadas en pacientes sin desnutrición.
Material y métodos
Este estudio fue aprobado por el Comité de Investigación y Ética en Humanos de nuestro centro el 5 de abril de 2024, con n.o de aprobación IRB: SCI-5021-24-24-1. El consentimiento informado se consideró innecesario debido a la naturaleza retrospectiva del estudio, y por lo tanto no se obtuvo.
Este artículo se adhiere a lo establecido en las guías STROBE. Realizamos una revisión retrospectiva transversal y unicéntrica de 5 años de duración de todos los pacientes intervenidos en el departamento de cirugía torácica de nuestro centro, entre enero de 2019 y diciembre de 2023. Los datos se recopilaron de la base de datos del departamento de cirugía. El periodo de seguimiento se estableció en 90 días, para comparar el curso postoperatorio corto entre los pacientes incluidos en el estudio. Los criterios de elegibilidad fueron ser mayor de 18 años, presencia de infección torácica que requirió intervención quirúrgica, y abordaje mínimamente invasivo para la intervención mediante cirugía toracoscópica asistida por video (VATS, video-assisted thoracic surgery). Los criterios de exclusión fueron abordaje abierto para la intervención quirúrgica y una indicación no torácica para la cirugía, como lesión maligna, neumotórax espontáneo o hemotórax maligno. Todas las variables se extrajeron de los registros médicos electrónicos de cada paciente. Las variables para los resultados primarios fueron la ocurrencia de muerte y la aparición de complicaciones mayores (definidas como Clavien-Dindo ≥ IIIA) dentro de los 30 días posteriores a la cirugía. El resto de las variables obtenidas, que se evaluaron por su posible papel predictivo, fueron características basales: edad, índice de masa corporal, índice de comorbilidad de Charlson, puntuación ASA (American Society of Anestesiologist), obesidad, diabetes mellitus, hipertensión, enfermedad renal crónica, inmunosupresión, alcoholismo, estado de tabaquismo (fumador/no fumador), sepsis, shock séptico, IPN (calculado con la fórmula [(10 × albúmina sérica en g/dl) + (0.005 × recuento total de linfocitos)]), así como medidas asociadas a la operación, tales como la indicación para la cirugía, la cirugía realizada, el tiempo quirúrgico, la pérdida de sangre estimada, la conversión a un procedimiento abierto, la necesidad intraoperatoria de transfusión, el microorganismo etiológico identificado y la ocurrencia de muerte intraoperatoria. Se realizó un análisis de curva ROC (receiver operating characteristic curve) para identificar el valor de corte óptimo para estratificar a los pacientes en dos grupos: uno de bajo riesgo (con un IPN mayor que el valor de corte óptimo) y otro de alto riesgo (con un IPN menor o igual que el valor de corte óptimo).
El principal objetivo de nuestro estudio fue comparar las tasas de mortalidad a 30 días y de complicaciones mayores en los pacientes con perfil de alto riesgo frente a aquellos de riesgo bajo que se sometieron a una cirugía torácica mínimamente invasiva para el tratamiento de una infección torácica. Como objetivos secundarios exploramos las diferencias entre estos grupos en cuanto a mortalidad a 90 días y complicaciones mayores, así como las tasas de ingreso a la unidad de cuidados intensivos (UCI), reintervención quirúrgica, necesidad de ventilación mecánica invasiva, insuficiencia respiratoria, arritmia auricular, fuga aérea > 5 días, neumotórax, hemotórax, empiema, derrame pleural, lesión del nervio laríngeo recurrente, lesión del nervio frénico, sangrado postoperatorio, infección del sitio quirúrgico, complicaciones abdominales, infarto agudo de miocardio, neumonía, duración de la estancia hospitalaria y reingreso hospitalario.
Análisis estadístico
La supervivencia se graficó utilizando curvas de Kaplan-Meier y se analizó mediante modelos uni- y multivariables de Cox. Las variables para los modelos univariables de Cox se seleccionaron por relevancia clínica, mientras que las variables para los modelos multivariables se seleccionaron a partir de los modelos univariables de Cox con p ≤ 0.1. Los grupos se compararon utilizando la prueba t de Student para variables cuantitativas distribuidas normalmente, la prueba U de Mann-Whitney para las variables cuantitativas no distribuidas normalmente, y las pruebas χ2 y Fisher para las categóricas. Las variables cuantitativas se expresan como media y desviación estándar, o como mediana (rango), para datos con distribución normal y no normal, respectivamente. La normalidad de los datos se analizó mediante la prueba de Kolmogórov-Smirnov. Las variables cualitativas se expresan como frecuencias y porcentajes. Los datos faltantes se abordaron mediante el método de imputación múltiple para datos faltantes completamente al azar.
Todos los análisis estadísticos se realizaron utilizando SPSS (IBM Corp. versión 2017. IBM SPSS Statistics para Mac, versión 25.0. Armonk, NY: IBM Corp.) y R (R Foundation versión 2024. R Statistics para Mac, versión 4.3.3. Alemania: R Foundation). Las figuras incluidas en el estudio se realizaron con Canva (Word Inc. Versión 2020. Canva, versión 2.5). Se consideró estadísticamente significativo un valor de p < 0.05.
Resultados
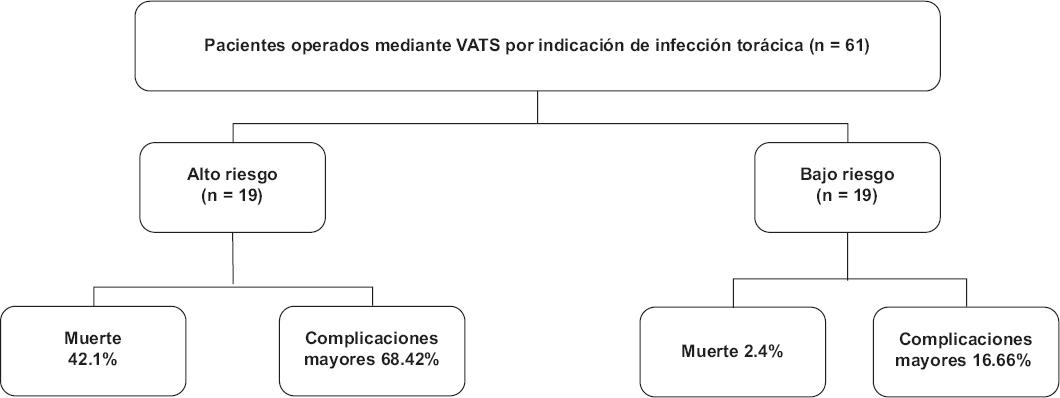
Se incluyeron 61 pacientes operados mediante VATS por indicaciones de infección torácica (Figura 1).
El valor de corte óptimo del IPN obtenido por el análisis de la curva ROC se estableció en 28.69, con un área bajo la curva de 0.860 (p = 0.001), una sensibilidad del 88.9%, una especificidad del 78.8%, un valor predictivo positivo del 42.10% y un valor predictivo negativo del 97.61% (Figura 2). Con este punto de corte, 42 pacientes se estratificaron en el grupo de bajo riesgo y 19 en el de alto riesgo.
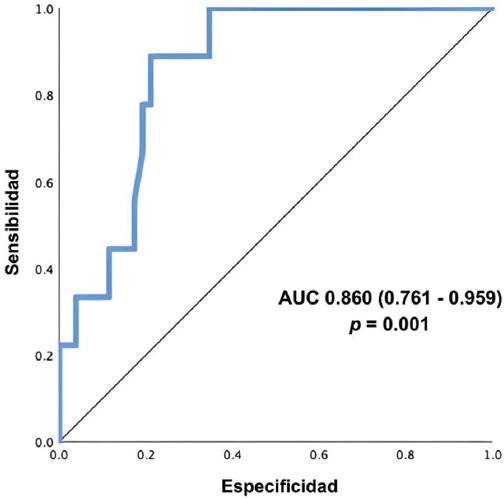
Figura 2 Curva ROC para el puntaje del Índice Nutricional Pronóstico. El valor de corte óptimo se estableció en 28.69. AUC: área bajo la curva.
Las características basales de los pacientes se resumen en la tabla 1. Difirieron entre los grupos de riesgo basados en el IPN en cuanto a sexo, puntuación ASA, estado de tabaquismo, sepsis y shock séptico (mayor proporción de hombres, ASA IV, fumadores, presencia de sepsis y de shock séptico, respectivamente). En los resultados primarios postoperatorios, el grupo de alto riesgo presentó más elevadas tasas de muerte (42%, p < 0.001) y de complicaciones mayores (68%, p < 0.001) dentro de los 30 días siguientes a la cirugía. Como resultados secundarios, este mismo grupo tuvo mayores tasas de muerte a 90 días (47%, p < 0.001), complicaciones mayores a 90 días (68%, p = 0.001), ingreso a UCI (52%, p < 0.001), necesidad de ventilación mecánica invasiva (63%, p < 0.001) e insuficiencia respiratoria (31%, p = 0.003) que el grupo de bajo riesgo. La duración de la estancia también se prolongó, con una mediana de 30 días (rango: 3-101) en el grupo de alto riesgo y de 16 días (rango: 2-79) en el grupo de bajo riesgo (p = 0.03) (Tabla 1).
Tabla 1 Comparación de las variables según los grupos de riesgo basado en el Índice Nutricional Pronóstico
| Variables | Todos los pacientes (n = 61) | Grupo de bajo riesgo (n = 42) | Grupo de alto riesgo (n = 19) | p entre grupos de riesgo |
|---|---|---|---|---|
| Características demográficas | ||||
| Sexo | 0.029 | |||
| Masculino | 43 (70%) | 26 (61%) | 17 (89%) | |
| Femenino | 18 (29%) | 16 (38%) | 2 (10%) | |
| Edad, media (DE) | 49.9 (15) | 50.6 (16) | 48.4 (12.7) | 0.604 |
| IMC, kg/m2, media (DE) | 24.3 (5.1) | 24.2 (4.9) | 24.5 (5.7) | 0.877 |
| Comorbilidad | ||||
| Puntuación ASA | 0.022 | |||
| I | 4 (6%) | 3 (7%) | 1 (5%) | |
| II | 23 (37%) | 19 (45%) | 4 (21%) | |
| III | 27 (44%) | 18 (42%) | 9 (47%) | |
| IV | 7 (11%) | 2 (4%) | 5 (26%) | |
| V | 0 (0%) | 0 (0%) | 0 (0%) | |
| VI | 0 (0%) | 0 (0%) | 0 (0%) | |
| ICC, mediana (rango) | 3 (0-8) | 2.5 (0-8) | 3 (0-8) | 0.243 |
| Obesidad | 8 (13%) | 5 (12%) | 3 (15%) | 0.677 |
| Diabetes mellitus | 17 (28%) | 10 (24%) | 7 (37%) | 0.293 |
| Hipertensión | 20 (33%) | 15 (35%) | 5 (26%) | 0.469 |
| Enfermedad renal crónica | 12 (19%) | 7 (16%) | 5 (26%) | 0.38 |
| Inmunosupresión | 21 (34%) | 17 (40%) | 4 (21%) | 0.139 |
| Alcoholismo | 13 (21%) | 6 (14%) | 7 (37%) | 0.088 |
| Tabaquismo | 12 (19%) | 5 (12%) | 7 (37%) | 0.036 |
| Sepsis | 12 (19%) | 4 (9%) | 8 (42%) | 0.006 |
| Shock séptico | 11 (18%) | 3 (7%) | 8 (42%) | 0.002 |
| INP | 33.4 (16-279.8) | 40 (28.7-279.8) | 24.6 (16-28.5) | < 0.001 |
| Intraoperatorio | ||||
| Indicación para cirugía | 0.097 | |||
| Derrame pleural complicado | 20 (33%) | 11 (26%) | 9 (47%) | |
| Absceso pulmonar | 3 (5%) | 1 (2%) | 2 (10%) | |
| Neumonía necrosante | 6 (10%) | 3 (7%) | 3 (16%) | |
| Nódulo pulmonar solitario | 27 (44%) | 22 (52%) | 5 (26%) | |
| Neumatocele | 1 (1%) | 1 (2%) | 0 (0%) | |
| Otro | 4 (6%) | 4 (9%) | 0 (0%) | |
| Tipo de cirugía | 0.498 | |||
| Colocación de tubo torácico con drenaje pleural | 4 (6%) | 3 (7%) | 1 (5%) | |
| Segmentectomía | 12 (19%) | 9 (21%) | 3 (16%) | |
| Resección en cuña | 21 (34%) | 15 (35%) | 6 (31%) | |
| Procedimientos múltiples | 21 (34%) | 12 (28%) | 9 (47%) | |
| Otro | 3 (5%) | 3 (7%) | 0 (0%) | |
| Tiempo quirúrgico, minutos, mediana (rango) | 120 (20-480) | 120 (30-280) | 120 (20-480) | 0.906 |
| Pérdida sanguínea estimada, ml, mediana (rango) | 100 (0-1000) | 100 (5-600) | 100 (0-1000) | 0.956 |
| Conversión a procedimiento abierto | 2 (3%) | 1 (2%) | 1 (5%) | 0.558 |
| Transfusión intraoperatoria de glóbulos rojos | 2 (3%) | 0 (0%) | 2 (10%) | 0.093 |
| Muerte intraoperatoria | 4 (6%) | 1 (2%) | 3 (16%) | 0.085 |
| Etiología | ||||
| Mycobacterium tuberculosis | 5 (8%) | 5 (12%) | 0 (0%) | |
| Staphylococcus aureus | 4 (6%) | 4 (9%) | 0 (0%) | |
| Escherichia coli | 3 (5%) | 1 (2%) | 2 (10%) | |
| Aspergillus spp. | 4 (6%) | 2 (4%) | 2 (10%) | |
| Histoplasma spp. | 2 (3%) | 2 (4%) | 0 (0%) | |
| Cryptococcus spp. | 2 (3%) | 1 (2%) | 1 (5%) | |
| Staphylococcus epidermidis | 1 (1%) | 1 (2%) | 0 (0%) | |
| Polimicrobiana | 3 (5%) | 2 (4%) | 1 (5%) | |
| Microorganismos no identificados | 29 (47%) | 19 (45%) | 10 (52%) | |
| Otra | 8 (13%) | 5 (12%) | 3 (15%) | |
| Complicaciones postoperatorias a 30 días | ||||
| Complicaciones mayores | 20 (33%) | 7 (16%) | 13 (68%) | < 0.001 |
| Admisión a UCI | 13 (21%) | 3 (7%) | 10 (52%) | < 0.001 |
| Reintervención quirúrgica | 7 (11%) | 3 (7%) | 4 (21%) | 0.190 |
| Ventilación mecánica invasiva requerida | 14 (23%) | 2 (5%) | 12 (63%) | < 0.001 |
| Insuficiencia respiratoria | 7 (11%) | 1 (2%) | 6 (31%) | 0.003 |
| Arritmias auriculares | 0 (0%) | 0 (0%) | 0 (0%) | |
| Fuga de aire > 5 días | 1 (1%) | 0 (0%) | 1 (5%) | 0.311 |
| Neumotórax | 10 (16%) | 4 (9%) | 6 (31%) | 0.057 |
| Hemotórax | 3 (5%) | 2 (5%) | 1 (5%) | > 0.99 |
| Empiema | 4 (6%) | 3 (7%) | 1 (5%) | > 0.99 |
| Derrame pleural | 11 (18%) | 5 (12%) | 6 (31%) | 0.081 |
| Lesión del nervio laríngeo recurrente | 0 (0%) | 0 (0%) | 0 (0%) | |
| Lesión del nervio frénico | 0 (0%) | 0 (0%) | 0 (0%) | |
| Sangrado postoperatorio | 4 (6%) | 1 (2%) | 3 (16%) | 0.085 |
| Infección en el sitio quirúrgico | 1 (1%) | 1 (2%) | 0 (0%) | > 0.99 |
| Complicaciones abdominales | 3 (5%) | 2 (5%) | 1 (5%) | > 0.99 |
| Infarto agudo de miocardio | 1 (1%) | 1 (2%) | 0 (0%) | > 0.99 |
| Neumonía | 15 (24%) | 7 (16%) | 8 (42%) | 0.053 |
| Estancia hospitalaria, días, mediana (rango) | 19 (2-101) | 16 (2-79) | 30 (3-101) | 0.03 |
| Reingreso hospitalario | 4 (6%) | 2 (4%) | 2 (10%) | 0.582 |
| Muerte | 9 (15%) | 1 (2%) | 8 (42%) | < 0.001 |
| Complicaciones postoperatorias a 90 días | ||||
| Complicaciones mayores | 22 (36%) | 9 (21%) | 13 (68%) | 0.001 |
| Muerte | 10 (16%) | 1 (2%) | 9 (47%) | < 0.001 |
ASA: American Society of Anestesiologist; DE: desviación estándar; ICC: índice de comorbilidad de Charlson; IMC: índice de masa corporal; INP: Índice Nutricional Pronóstico;
UCI: unidad de cuidados intensivos.
Para evaluar los factores independientes del paciente que pudieran influir en la mortalidad postoperatoria a 30 días y las complicaciones mayores, se desarrollaron modelos univariables de supervivencia mediante regresión de Cox (Tabla 2). Se observó un efecto significativo sobre la mortalidad según el grupo de riesgo basado en el IPN y la necesidad de transfusión intraoperatoria (hazard ratio [HR] = 22.38, intervalo de confianza del 95% [IC95%]: 2.79-179.35, p = 0.003, y HR = 12.3, IC95%: 2.52-60.03, p = 0.002, respectivamente), así como sobre las complicaciones mayores por estas mismas variables junto con la presencia de diabetes mellitus (HR = 6.35, IC95%: 2.5-16.09, p < 0.001; HR = 4.96, IC95%: 1.13-21.7, p = 0.033, y HR = 2.16, IC95%: 1.22-7.13, p = 0.001, respectivamente). Se realizó un análisis multivariable con un modelo de regresión de Cox que incluyó las covariables con p ≤ 0.1 en los modelos univariables, lo cual reveló que solo el grupo de riesgo basado en el IPN fue un predictor independiente de mortalidad a 30 días (HR = 17.35, IC95%: 2.08-144.7, p = 0.008) y de complicaciones mayores (HR = 5.54, IC95%: 2.1-14.2, p < 0.001) (Tabla 2).
Tabla 2 Análisis uni- y multivariado (modelo de Cox) de la mortalidad postoperatoria y de las complicaciones mayores a 30 días en los 61 pacientes del estudio
| Variable | Mortalidad postoperatoria a 30 días | Complicaciones mayores a 30 días | ||||||
|---|---|---|---|---|---|---|---|---|
| Análisis univariado | Análisis multivariado | Análisis univariado | Análisis multivariado | |||||
| HR (IC95%) | p | HR (IC95%) | p | HR (IC95%) | p | HR (IC95%) | p | |
| Sexo | 1.47 (0.30-7.0) | 0.62 | 1.32 (0.48-3.64) | 0.58 | ||||
| Edad | 1.0 (0.96-1.05) | 0.75 | 1.0 (0.97-1.03) | 0.73 | ||||
| Puntuación ASA | - | 0.39 | - | 0.89 | ||||
| IMC | 1.0 (0.89-1.14) | 0.88 | 0.96 (0.88-1.05) | 0.40 | ||||
| ICC | 1.27 (0.96-1.68) | 0.086 | 1.24 (0.88-1.76) | 0.21 | 1.17 (0.96-1.41) | 0.10 | 1.16 (0.92-1.45) | 0.19 |
| Obesidad | 1.28 (0.16-10.29) | 0.81 | 1.55 (0.35-6.68) | 0.55 | ||||
| Diabetes mellitus | 1.99 (0.53-7.42) | 0.30 | 2.96 (1.22-7.13) | 0.016 | 2.2 (0.89-5.41) | 0.084 | ||
| Inmunosupresión | 1.83 (0.38-8.81) | 0.45 | 1.18 (0.45-3.08) | 0.73 | ||||
| Alcoholismo | 2.37 (0.29-18.96) | 0.41 | 1.14 (0.38-3.42) | 0.80 | ||||
| Estado de tabaquismo | 1.12 (0.23-5.24) | 0.88 | 1.006 (0.33-3.01) | 0.99 | ||||
| Sepsis | 2.07 (0.51-8.28) | 0.30 | 1.66 (0.60-4.58) | 0.32 | ||||
| Shock séptico | 2.39 (0.59-9.57) | 0.21 | 2.22 (0.85-5.82) | 0.10 | 2.25 (0.61-8.31) | 0.22 | ||
| Grupo de riesgo según el IPN | 22.38 (2.79-179.35) | 0.003 | 17.35 (2.08-144.7) | 0.008 | 6.35 (2.5-16.09) | < 0.001 | 5.54 (2.1-14.2) | < 0.001 |
| Indicación para cirugía | - | 0.48 | - | 0.8 | ||||
| Tiempo quirúrgico | 1.005 (1.00-1.01) | 0.067 | 0.99 (0.98-1.006) | 0.54 | 1.00 (0.99-1.006) | 0.82 | ||
| Pérdida sanguínea estimada | 1.002 (1-1.004) | 0.10 | 1.0 (0.99-1.003) | 0.97 | 1.00 (0.99-1.002) | 0.53 | ||
| Conversión a procedimiento abierto | 0.23 (0.02-1.91) | 0.17 | 0.53 (0.07-4.001) | 0.54 | ||||
| Transfusión intraoperatoria | 12.3 (2.52-60.03) | 0.002 | 7.8 (0.22-274.4) | 0.25 | 4.96 (1.13-21.7) | 0.033 | 1.57 (0.27-9.11) | 0.61 |
ASA: American Society of Anestesiologist; HR: hazard ratio; IC95%: intervalo de confianza del 95%; ICC: índice de comorbilidad de Charlson; IMC: índice de masa corporal; INP: Índice Nutricional Pronóstico.
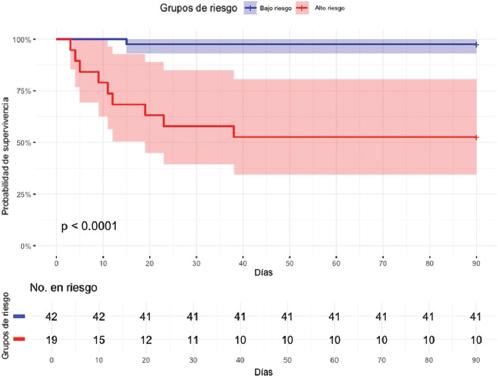
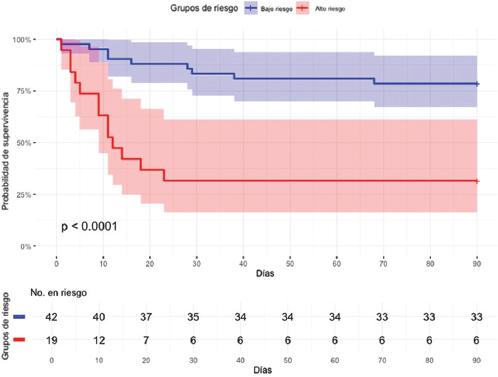
El análisis de las curvas de Kaplan-Meier de mortalidad postoperatoria y complicaciones mayores estratificadas por grupos de riesgo basados en el IPN mostró diferencias estadísticamente significativas entre ellos a 30 días (p < 0.001) (Figuras 3 y 4). La probabilidad de supervivencia al final del periodo fue del 97% para la mortalidad y del 83% para las complicaciones mayores en el grupo de bajo riesgo, frente al 57% y el 31% en el grupo de alto riesgo, respectivamente. Asimismo, un segundo análisis de curvas de Kaplan-Meier siguió mostrando diferencias estadísticamente significativas entre los grupos a 90 días (p < 0.001) (Figuras 5 y 6), con una probabilidad de supervivencia del 97% para la mortalidad y del 78% para las complicaciones mayores en el grupo de bajo riesgo, en comparación con el 52% y el 31% en el grupo de alto riesgo, respectivamente.
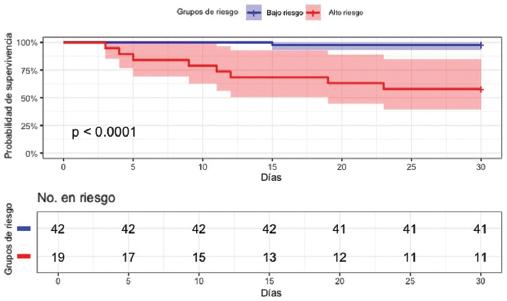
Figura 3 Probabilidad de supervivencia estratificada por grupos de riesgo basados en el Índice Nutricional Pronóstico para mortalidad postoperatoria a 30 días (intervalo de confianza del 95%).
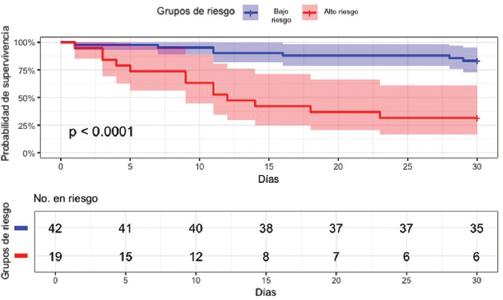
Figura 4 Probabilidad de supervivencia estratificada por grupos de riesgo basados en el Índice Nutricional Pronóstico para complicaciones mayores postoperatorias a 30 días (intervalo de confianza del 95%).
Discusión
Hasta donde sabemos, este es el primer estudio que evalúa la asociación entre un IPN bajo y malos resultados postoperatorios en pacientes sometidos a VATS por una etiología infecciosa. Nuestro estudio avala la hipótesis de que un IPN bajo en los pacientes con infecciones torácicas antes de una VATS podría predecir la aparición de muerte y complicaciones mayores a los 30 días de la cirugía, lo cual vendría avalado por las mayores tasas de complicaciones mayores y de mortalidad observadas en el grupo de alto riesgo en comparación con el grupo de bajo riesgo (68% frente a 16%, p < 0.001, y 42% frente a 2%, p < 0.001, respectivamente). El análisis de las curvas de Kaplan-Meier también mostró que la probabilidad de supervivencia a 30 días para complicaciones mayores y mortalidad fue menor en el grupo de alto riesgo en comparación con el grupo de bajo riesgo. Los resultados secundarios también difirieron entre los grupos en términos de mortalidad a 90 días y complicaciones mayores, ingreso a UCI, necesidad de ventilación mecánica invasiva, insuficiencia respiratoria y duración de la estancia hospitalaria. En el análisis multivariable, solo el riesgo basado en el IPN fue un predictor independiente de mortalidad a 30 días y complicaciones mayores.
Las posibles explicaciones alternativas para los resultados obtenidos incluyen la heterogeneidad de la indicación para la cirugía, así como de las características basales de los pacientes, principalmente la clasificación ASA, el estado de tabaquismo, la sepsis y el shock séptico, que podrían ser fuentes potenciales de sesgo para los resultados. Sin embargo, realizamos análisis uni- y multivariables para discriminar la capacidad predictiva independiente de cada una de estas variables para explicar la mortalidad y la aparición de complicaciones mayores a los 30 días, con el fin de evaluar estas fuentes potenciales de sesgo, lo que mostró que no fueron predictores independientes estadísticamente significativos de malos resultados postoperatorios, aunque la heterogeneidad del grupo hace que esta extrapolación sea más difícil.
En cuanto a las indicaciones para la cirugía, un gran número de pacientes en el grupo de bajo riesgo tenían un nódulo pulmonar solitario como razón principal para la cirugía; no obstante, como muestra el modelo univariable para complicaciones mayores y mortalidad, la indicación para la cirugía no afectó los resultados a pesar de su heterogeneidad, y en este sentido, aunque se debe tener en cuenta una interpretación cuidadosa, los resultados muestran que un IPN bajo es válido para la predicción de malos resultados postoperatorios en pacientes con infecciones torácicas sometidos a VATS.
Son pocos los estudios realizados sobre esta cuestión; no obstante, un IPN bajo ha sido validado como marcador de laboratorio preoperatorio para malos resultados postoperatorios en cirugía torácica oncológica. Park et al.10 evaluaron el papel del IPN en pacientes con adenocarcinoma en estadio I-III y carcinoma de células escamosas sometidos a toracotomía abierta para resección curativa de cáncer de pulmón, e identificaron que un IPN bajo se asoció con una menor supervivencia global y una menos supervivencia libre de recurrencia, así como con mayor tasa de complicaciones pulmonares, en comparación con un grupo de alto IPN. Asimismo, Okada et al.11 evaluaron retrospectivamente a 248 pacientes con cáncer de pulmón de células no pequeñas completamente resecado basándose en su IPN preoperatorio, para analizar el papel de este como predictor de supervivencia y de complicaciones mayores, y encontraron que el grupo con un IPN bajo tuvo una menor supervivencia global, una menor supervivencia libre de recurrencia y mayores complicaciones postoperatorias (Clavien-Dindo ≥ II) que el grupo con IPN alto. Además, en su estudio, el IPN se identificó como un factor pronóstico independiente para la supervivencia global (HR = 2.18, IC95%: 1.08-4.21) y la supervivencia libre de recurrencia (HR = 2.57, IC95%: 1.46-4.38). En este sentido, dichos estudios mostraron que un IPN bajo sería capaz de predecir qué pacientes podrían tener una mayor tasa de mortalidad, así como de complicaciones postoperatorias, en cirugía torácica oncológica. Se han publicado otros estudios que han evaluado el papel del IPN como predictor de resultados postoperatorios, pero centrándose en su asociación con resultados oncológicos.12-17 No se han realizado estudios exploratorios sobre esta asociación en cirugía torácica general para etiologías infecciosas; sin embargo, al igual que en la cirugía torácica oncológica, nuestro estudio muestra que podría tener un gran impacto en la predicción de malos resultados postoperatorios.
Nuestro estudio presenta varias limitaciones. En primer lugar, su naturaleza retrospectiva no permite un análisis crítico de las diferencias en los pacientes basadas únicamente en el IPN,1 ya que presentan distintas características basales que podrían influir en la ocurrencia de muerte y la aparición de complicaciones mayores, como se describió anteriormente.
La segunda limitación es el tamaño muestral,2 pues 61 pacientes es un tamaño pequeño para definir con precisión la capacidad predictiva de cada variable en los objetivos primarios, lo cual limita la posibilidad de extraer conclusiones definitivas. No obstante, como existen pocos estudios sobre la posible asociación entre un IPN bajo y resultados postoperatorios adversos en esta población específica, creemos que este estudio tiene gran relevancia y representa un paso inicial fundamental en la exploración de esta asociación.
Otra limitación es la imposibilidad de realizar un análisis de emparejamiento por puntuación de la propensión para abordar posibles factores de confusión que pudiesen explicar mejor la relación entre un IPN bajo y peores resultados postoperatorios. Un ejemplo de esto es la ausencia de shock séptico y sepsis como predictores de muerte y de complicaciones mayores dentro de los 30 días posteriores a la cirugía en los análisis univariado y multivariado, ya que estos factores son, por definición, complicaciones potencialmente mortales que pudieran llevar a estos desenlaces.
Se necesita más investigación sobre esta cuestión, principalmente estudios multicéntricos y prospectivos con una metodología bien diseñada y libre de sesgos, lo que podría proporcionar un mayor entendimiento sobre esta asociación encontrada y mejorar nuestro conocimiento sobre el curso postoperatorio en esta población.
Conclusiones
Basándonos en los resultados de nuestro estudio, el IPN tiene un papel potencial como predictor de complicaciones mayores y de mortalidad a 30 días en pacientes con infecciones torácicas sometidos a cirugía torácica mínimamente invasiva. Hasta donde sabemos, este es el primer estudio que analiza esta posible asociación; en este sentido, es importante realizar más estudios sobre el tema, con tamaños de muestra más grandes y con la participación de numerosos centros, para validar este marcador de laboratorio preoperatorio para su uso en pacientes sometidos a estos procedimientos, con el objetivo de mejorar los resultados postoperatorios en esta población.