
Alteraciones de la vena porta en pacientes con atresia de vías biliares extrahepáticas
Portal vein alterations in patients with extrahepatic biliary atresia
Elsa Acosta-Jiménez1, Gustavo Varela-Fascinetto2, Pedro Valencia-Mayoral1
1 Departamento de Patología, Hospital Infantil de México Federico Gómez, México, D. F, México.
]]> 2 Departamento Cirugía, Hospital Infantil de México Federico Gómez, México, D. F, México.
Solicitud de sobretiros:
Dr. Pedro Valencia Mayoral,
Dirección de Planeación, Hospital Infantil de México
Federico Gómez, Dr. Márquez Núm. 162, Col. Doctores,
C. P. 06720, México, D. F., México.
Fecha de recepción: 16-12-2008.
Fecha de aprobación: 27-02-2009.
Resumen
Introducción. Las lesiones vasculares del hígado son diversas y pueden observarse en varias condiciones. En la atresia de vías biliares extrahepáticas (AVBE) se han descrito lesiones arteriales; sin embargo, hasta donde sabemos, alteraciones en las venas portales no han sido descritas con anterioridad. El propósito de este trabajo es el de informar de algunas lesiones peculiares de la vena porta observadas en un grupo de pacientes con AVBE.
Métodos. Estudio retrospectivo, descriptivo de 62 biopsias consecutivas de pacientes con AVBE a los que se les practicó cirugía derivativa. Se estudiaron los vasos del hilio hepático con tinciones de hematoxilina eosina, Masson, fibras elásticas, mucicarmín, azul alciano, PAS, hierro coloidal, CD20, CD3, CD68, y actina. Se evaluó: proliferación fibrosa o celular subendotelial, daño a la elástica, edema, calcificación, trombosis y depósito de glicosaminoglicanes. La extensión del daño se graduó como leve (menos de 25% de la circunferencia), moderado (26 a 50%), o extenso (más de 50%). De acuerdo a su diámetro, los vasos fueron clasificados como de tamaño medio o grande; se evaluaron la vena portal o sus ramas mayores. Los explantes hepáticos (n =20) de pacientes sin AVBE se utilizaron como testigos, y los datos clínicos y demográficos se obtuvieron de los expedientes.
Resultados. La edad promedio fue de 3 meses; 45 fueron niñas. En 24 casos se obtuvo vena porta o sus ramas principales. Se encontraron alteraciones vasculares en 35 casos: arteriales en 13, venosas en 10, y daño en ambas en 12. Los cambios arteriales principales fueron: ruptura de la capa elástica (n =19) y proliferación celular subendotelial (n =20); todos los cambios fueron de leves a moderados. Los cambios venosos principales fueron: depósito de glicosaminoglicanes (n =7), proliferación fibrosa subendotelial (n =8) y ruptura de las fibras elásticas (n =9); todos fueron cambios leves. La proliferación subendotelial estuvo compuesta por macrófagos, linfocitos CD20 y CD3 y miofibroblastos. Las alteraciones se observaron desde edades tempranas y no estuvieron presentes en los testigos.
Conclusión. Las alteraciones vasculares fueron comúnmente observadas en la AVBE, los cambios en la vena porta que se observaron en un tercio de nuestros casos, parecen ser parte del proceso y no una condición adquirida; podrían explicar algunas complicaciones quirúrgicas del trasplante hepático y apoyar las teorías vascular y autoinmune sobre el origen de la AVBE.
Palabras clave: Atresia de vías biliares extrahepáticas; alteraciones vasculares.
Abstract
Introduction. Vascular lesions of the liver are varied and may be observed in different conditions; arterial lesions have been observed in extrahepatic biliary atresia (EBA). To our knowledge, alterations of the portal vein or its main branches have not been described previously. The aim of this article is to inform peculiar portal vein lesions found in a group of patients with EBA.
]]> Methods. This is a descriptive, retrospective study of 62 consecutive biopsies of patients with EBA who underwent portoenteral anastomosis over a 10 year period. Vessels from the hepatic hilium were studied with hematoxylin & eosin, Masson's trichrome, elastic fibers, mucicarmine, alcian blue, PAS, coloidal iron, CD20, CD3, CD68, and actin stains. Cellular or fibrous subendothelial proliferation, tunica elastica damage, edema, calcification, thrombosis, and glycosaminoglycan deposits were searched; the extension of damage was graded as mild (less than 25% of circumference), moderate (26 to 50%), or severe (over 50%). Vessels were classified according to their circumference as medium sized (less than 300 microns) and large; when possible the portal vein and/or its larger branches were evaluated. Hepatic explants (n =20) of patients without EBA were used as controls. Demographic data were obtained from clinical charts.Results. Age averaged 3 months; 45 patients were female. In 24 cases, portal vein or its larger branches were present. Vascular alterations were observed in 35 cases: arterial changes in 13, vein lesions in 10, and both types of damage in 12. The main arterial changes found were: elastic rupture (n =19), glycosaminoglycans deposits (n =19), and subendothelial cellular proliferation (n =20); all changes were mild to moderate. On the other hand, glycosaminoglycans deposits (n =7), sub-endothelial fibrous proliferation (n =8), and elastic fibers rupture (n =9) were the main alterations observed in the portal vein or its branches; these changes were mild. Subendothelial cellular proliferation was composed of macrophages, B and T lymphocytes, and myofibroblasts. These alterations were present since early ages and not observed in control subjects.
Conclusions. Vascular alterations were commonly observed in EBA. Portal vein changes were present at least in one third of cases studied, and they appear to be part of the process and not an acquired condition. These changes may explain some vascular complications of liver transplantation of patients with EBA as well as support vascular and/or autoimmune theories on EBA origin; likewise, they may provide data for future insights on EBA pathogenesis.
Key words: Biliary atresia, extrahepatic; vascular, lesions; vascular diseases.
Introducción
La atresia de vías biliares es la causa más común de colestasis en los primeros tres meses de vida extrauterina; es un proceso exclusivo de este período de la vida,1-3 hasta ahora irreversible, progresivo y letal si no se diagnostica y se instala el tratamiento adecuado de manera oportuna. Se caracteriza por una obliteración fibrosa parcial o completa de la luz del árbol biliar extrahepático con daño concomitante de los conductos biliares intrahepáticos, no está asociada a neoplasias, cálculos o ruptura primaria de los conductos; la inflamación y la fibrosis que afecta al árbol biliar intra y extrahepático culmina con la eliminación de todo el árbol biliar y cirrosis biliar con ductopenia.3,4 La atresia de vías biliares extrahepática (AVBEH) es, actualmente, el motivo de trasplante hepático más frecuente en la edad pediátrica; su diagnóstico diferencial es amplio y difícil, e incluye enfermedades tan diversas como cromosomopatías e infecciones, entre otras (Cuadro 1). La etiopatogenia de la AVBEH es desconocida hasta ahora; se han propuesto diversas teorías para explicar su origen y desarrollo, y al menos hay dos tipos bien definidos de ella: la fetal o embrionaria, dada la relativa frecuencia con que se ha asociado a diversas malformaciones congénitas, ocurre en alrededor de un tercio de los casos y se manifiesta más tempranamente;4,5 y la forma perinatal o adquirida, que se observa en todos aquellos casos en los que hay un desarrollo previo normal, y durante el período perinatal o postnatal inmediato el árbol biliar es lesionado de alguna manera; esta lesión se ha relacionado con diversos agentes que actuarían durante los últimos meses del embarazo y los primeros de la vida, entre ellos se consideran a las infecciones, tanto intrauterinas como perinatales, sobre todo virales, alteraciones autoinmunes, alteraciones metabólicas, disfunción de linfocitos T citotóxicos, exposición a toxinas y otras causas ambientales y alteraciones vasculares. Esta última observación está basada en evidencias experimentales.4-14

Se han realizado trabajos de experimentación en animales, en donde la interrupción al flujo hepático fetal provocó atresia de vías biliares.13 Las primeras alteraciones vasculares en la AVBEH fueron descritas en 1959 como cambios hiperplásicos e hipertróficos de las ramas de las arterias hepáticas de los espacios porta.13,14 Sin embargo, las arterias hepáticas del árbol biliar extrahepático no habían sido estudiadas hasta 1993, en que Ho y col.14 estudiaron el árbol biliar extrahepático y la morfología de las arterias de lactantes con atresia de vías biliares; entre las alteraciones que ellos encontraron están cambios pseudoangiomatoides e hipertrofia de la capa media arterial. Por otra parte, las alteraciones vasculares del hígado han sido estudiadas no sólo en la atresia de vías biliares, sino en diferentes entidades.15-18 Como se mencionó anteriormente, una de las teorías propuestas para explicar el desarrollo de la AVBEH es aquella que plantea las alteraciones vasculares; dos evidencias hacen suponer que existen lesiones de la vena porta: la primera corresponde a la dificultad que durante el proceso quirúrgico se ha tenido al momento de efectuar la anastomosis en la vena porta, ya que ésta se desgarra con más facilidad de lo habitual; la segunda es a nivel microscópico, en donde se han encontrado cambios en las venas porta, tanto en material de biopsias como de autopsias de niños con AVBEH, a los cuales no se les ha dado importancia. El objetivo de este estudio fue evaluar los cambios histólogicos vasculares venosos y arteriales con el fin de tratar de determinar si contribuyen, en parte, a explicar la enfermedad o determinar de antemano su conducta biológica, a clasificar y evaluar la extensión de la afección venosa y arterial primaria en las atresias de vías biliares, así como su extensión y, de existir, en el futuro se trataría de determinar su impacto clínico.
]]>Métodos
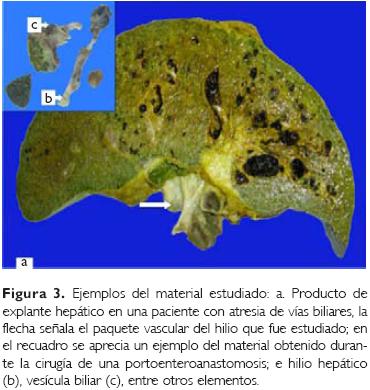
Se realizó un estudio retrospectivo, abierto, longitudinal y descriptivo de un grupo secuencial de pacientes con diagnóstico de AVBEH, atendidos en el lapso comprendido de 1994 a mayo de 2005. De los archivos del Departamento de Patología, se tomaron todos los casos en los cuales se realizó estudio histopatológico de biopsias o piezas quirúrgicas de las vías biliares, así como todos los casos de explantes hepáticos, obtenidos durante los procedimientos de trasplante hepático, y los casos de explante hepático con diagnóstico diferente a atresia de vías biliares fueron utilizados como testigos (Fig. 1). Se eliminaron todos aquellos casos que no contaron con laminillas o bloques. Se seleccionaron los casos que incluían vena porta, venas y arterias lobares, venas y arterias interlobares, así como arterias y venas medianas con diámetro de 100 a 300 Jim, arterias y venas pequeñas con diámetro de alrededor de 100 a 45 μm.
Para establecer la presencia de lesión vascular, se evaluaron los siguientes parámetros histológicos: daño arterial, venoso, o ambos, que afectara el endotelio, a la capa elástica, muscular o adventicia. Se graduó la extensión del daño de acuerdo al porcentaje de la circunferencia afectada de la siguiente manera: grado 0, sin lesión; grado 1, hasta 25% de la circunferencia; grado 2, de 26 a 50% de la circunferencia; y grado 3, de 51 a 100% de la circunferencia. Se evaluó, además, el tipo de daño venoso y arterial de acuerdo a la presencia, localización y extensión de: 1. Proliferación subendotelial e intimal: tipo a: fibrosas (acelulares), o tipo b: celulares (células de músculo liso, macrófagos, células mononucleares). 2. Integridad de la capa elástica: tipo a: desdoblamiento, definido como la partición longitudinal de la elástica, que le da el aspecto de duplicación; tipo b: fragmentación. 3. Hipertrofia de la media. 4. Edema de la pared. 5. Depósito de glicosaminoglicanos. 6. Calcificación. 7. Fibrosis perivenular.
Se evaluaron las laminillas teñidas con hematoxilina y eosina, y se efectuaron reacciones de histoquímica básica como auxiliares para evaluar los depósitos de glicosaminoglicanos, fibrosis y calcificaciones, tales como PAS, hierro coloidal, Perls, von Kossa, Masson, mucicarmín y fibras elásticas de forma convencional; además, se realizaron reacciones de inmunohistoquímica para CD20, CD3 y CD 68, como auxiliar para evaluar la presencia de macrófagos y de células inflamatorias mononucleares. Éstas se efectuaron con el protocolo convencional de inmunohistoquímica con portaobjetos previamente silanizados, con recuperación antigénica en horno de microondas a baño maría por cinco minutos; la evaluación de las fibras elásticas se realizó con luz ultravioleta con el microscopio de luz fluorescente.
Resultados
Se analizaron un total de 400 cortes histológicos, que correspondieron a 62 pacientes con atresia de vías biliares, cuyas edades variaron de un día de vida a 15 años (promedio tres meses, y la media de 5.2 meses); el género se distribuyó de la siguiente manera: de todos los casos, 45 correspondieron al sexo femenino y 17 al masculino; de los 62 pacientes, 27 no presentaron daño vascular, todos tenían vasos medianos y pequeños, sólo seis de ellos tenían ramas de la vena porta. Los 35 casos restantes tuvieron algún tipo de lesión vascular que afectó a las arterias, venas o a ambos; en la figura 2 se resumen estos hallazgos; en ninguno de los testigos se observaron alteraciones semejantes, aun en aquellos explantes que presentaban cirrosis e hipertensión arterial.

Se observaron otras alteraciones en forma aislada, como trombos venosos recanalizados, trombos arteriales, y ateroesclerosis en arterias de mediano calibre. La extensión del daño de los vasos arteriales y venosos no mostró diferencias entre los grupos, como puede apreciarse en la figura 6.
De los 62 casos estudiados, sólo 24 incluían ramas principales de la vena porta, de los cuales 16 presentaron alteraciones morfológicas. Las lesiones más frecuentes de las ramas mayores de la vena porta fueron: degeneración mixomatosa en nueve casos, y ruptura de las fibras elásticas en cinco, dos con lesiones miointimales y macrófagos, una de ellas mostró un trombo recanalizado; algunas de las venas porta presentaron varias lesiones, tres presentaron edema de la pared, dos de ellas se acompañaron de ruptura de las fibras elásticas y otra con degeneración mixomatosa.
En las lesiones de la vena porta, las edades en las que se observó mayor daño fue de uno a 90 días (siete casos), seguido por los niños mayores de tres años (cuatro casos). Todos los casos que tuvieron daño a la vena porta presentaron otras lesiones, venosas o arteriales. En los 35 casos que presentaron daño vascular en arterias, venas medianas y pequeñas, se encontraron lesiones mayores en las edades de 1 a 90 días con 18 casos, el grupo de dos a tres años con cinco, y en el de más de 3 años con seis casos.
Discusión
Nuestro grupo de pacientes con AVBEH es semejante a los descritos en otros trabajos, tanto por la edad de presentación como por el predominio del género femenino.9,11,13,15-18
De los 62 casos estudiados, sólo en 24 se contó con vasos sanguíneos de gran calibre, que correspondían a la porta o a sus ramas principales; de estos 24 casos, en 16 se encontraron lesiones evidentes de daño vascular. En todos los casos se encontraron arterias medianas, y sólo 23 de ellas exhibían algún tipo de lesión microscópica, mostrando que la lesión venosa fue más frecuente que la arterial, sobre todo si consideramos que en 38 casos no fue posible evaluar venas de gran calibre, en donde presuponemos que al menos en algunas de ellas habría también daño de la pared, lo que aumentaría el total de casos con daño vascular venoso.
]]> Por otra parte, la lesión venosa se encontró en diversos vasos medianos y pequeños, llamando la atención que las lesiones en general no afectaban extensamente a los vasos, sino que lo hacían de forma focal, lo que nos hace considerar que estas lesiones se distribuyen en forma de "parches". La lesión venosa que con mayor frecuencia se encontró fue la degeneración mixomatosa de su pared, mientras que en la arterial fueron las lesiones semejantes a la ateroesclerosis.Cabe destacar que las lesiones se encontraron desde los primeros meses de vida, y la magnitud del daño no se incrementó significativamente con la edad. Por lo anterior es factible suponer que el daño venoso está presente desde las primeras etapas de la enfermedad y no es un epifenómeno del daño inflamatorio asociado a la AVBEH. Por otro lado, es de suponerse que aquellos casos que no contaban con ramas grandes de la vena porta, también presentaban la lesión, ya que en algunos casos se encontraron lesiones venosas en vasos medianos y pequeños.
Las alteraciones vasculares venosas que describimos en este estudio no han sido reportadas previamente, por lo que nuestros hallazgos pueden contribuir al conocimiento de la patogenia de la AVBEH. Además, es posible que estas lesiones expliquen las complicaciones vasculares quirúrgicas que se han observado en algunos pacientes. Por otra parte, la ausencia de este espectro de lesiones en el grupo de testigos que incluyeron casos de cirrosis, descarta que los cambios estén asociados únicamente a hipertensión portal.
Las lesiones arteriales encontradas en algunos casos recuerdan a la arteriopatía del trasplante, lo que apoyaría la intervención en la patogenia de la AVBEH de mecanismos complejos de auto inmunidad, como ha sido postulado por otros autores.11 Es probable que las alteraciones vasculares en su conjunto, arteriales y venosas, sean parte de alteraciones locales de la inmunidad, y que el daño vascular contribuya de alguna manera a perpetuar el proceso destructivo del árbol biliar. Queda aún por establecer si las especulaciones previamente señaladas tienen alguna repercusión clínica y en el comportamiento biológico de la enfermedad, pero sin duda, el haber documentado la lesión venosa en las ramas de la vena porta, permite conocer más esta compleja entidad.
En conclusión, podemos decir que las alteraciones vasculares son un hallazgo común en la atresia de vías biliares, tanto en la vasculatura arterial como en la venosa; las alteraciones vasculares de las ramas mayores de la vena porta se encuentran en, al menos, dos tercios de los casos; las alteraciones venosas se presentan desde edades tempranas y, al parecer, son parte de la lesión de la AVBEH. Nuestros hallazgos tal vez permitirán plantear nuevas estrategias en el estudio de la atresia de vías biliares en el futuro.
Referencias
1. Balistreri WF. Neonatal cholestasis: Lesson from the past, issues for the future. Semin Liver Dis. 1987; 7: 61 -6. [ Links ]
2. Karrer FM, Bensard DD. Neonatal cholestasis. Semin Pediatr Surg. 2000; 4: 166-9. [ Links ]
3. Bousvaros A, Locaille F, Lillehei C. Colestasis neonatal. Int Semin Pediatr Gastroenterol Nutr. 1999; 3: 1-11. [ Links ]
4. Sokol R, Mack C, Narkewicz MR, Karrer FM. Pathogenesis and outcome of biliary atresia: Current concepts. J Pediatr Gastroenterol Nutr. 2003; 1: 4-21. [ Links ]
5. Jonas MM, Pérez-Atayde AR. Liver diseases in infancy and childhood. En: Schiff ER, Sorrell MF, Maddrey WC, editores. Schiff's diseases of the liver. Philadelphia: Lippincott Williams Wilkins; 2007. p. 1305-43. [ Links ]
6. Russo PA, Mitchell GA, Tanguay RM. Tyrosinemia: A review. Pediatr Dev Pathol. 2001; 4: 21 2-21. [ Links ]
7. Knisely AS. Progressive familial intrahepatic cholestasis: A personal perspective. Pediatr Dev Pathol. 2000; 3: 113-25. [ Links ]
8. Bove KE, Daugherty CC, Tyson W, Mieray G, Heubi JE, Balistreri W. Bile acid synthetic defects and liver disease. Pediatr Dev Pathol. 2000; 3: 1-16. [ Links ]
9. Phillips J, Blendis L, Poucell S, Patterson J, Petric M, Robert E. Syncitial giant cell hepatitis. Sporadic hepatitis with distinctive pathological features, a severe clinical course and paramyxoviral features. N Engl J Med. 1991; 7: 455-60. [ Links ]
10. Kahn E. Biliary atresia revised. Pediatr Dev Pathol. 2004; 7: 109-24. [ Links ]
11. Kobayashi H, Li Z, Yamataka A, Lane GJ, Miyano T. Role of immunologic costimulatory factors in the pathogenesis of biliary atresia. J Pediatr Surg. 2003; 6: 892-6. [ Links ]
12. Chardot C, Carton M, Spire-Bendelac N, Le PC, Golmard JL, Auvert B. Prognosis of atresia in the era of liver transplantation: French National Study from 1986 to 1996. Hepatology. 1999; 3: 606-11. [ Links ]
13. Klippel CH. A new theory of biliary atresia. J Pediatr Surg. 1972; 6: 651-4. [ Links ]
14. Ho CW, Shioda K, Shirasaki K, Takahashi S, Tokimatsu, Maeda K. The pathogenesis of biliary atresia: A morphological study of the hepatobiliary system and the hepatic artery. J Pediatr Gastroenterol Nutr. 1993; 1: 53-60. [ Links ]
15. Liu G, Butany J, Wanless IR, Cameron R, Greig P, Levy G. The vascular pathology of human hepatic allograft. Hum Pathol. 1993; 2: 182-8. [ Links ]
16. Wanless IR, Bernier V, Seger M. Intrahepatic portal vein sclerosis in patients without a history of liver disease. An autopsy study. Am J Pathol. 1982; 106: 63-70. [ Links ]
17. Balistreri WF. Liver diseases in infancy and childhood. En: Shiff ER, Sorrell MF, Maddrey WC, editores. Disease of the liver. 8ª ed. New York: Lippincott Raven; 1999. p. 1357-512. [ Links ]
18. Ishak KG. Developmental abnormalities and liver disease in childhood. En: MacSween RNM, Burt AD, Portmann BC, editores. Pathology of the liver. 4ª ed. London: Churchill Livingstone; 2002. p. 107-54. [ Links ]
]]>