
CASO ANATOMOCLÍNICO
HOMBRE DE 71 AÑOS DE EDAD CON TABAQUISMO INTENSO E IMAGEN RADIOLÓGICA DE CAVITACIÓN
MARÍA EUGENIA VÁZQUEZ MANRÍQUEZ
Responsable de la edición del caso. Jefe del Servicio de Anatomía Patológica, INER.
ALBERTO ALEJANDRO FLORES IBARRA ]]>
Responsable de la historia clínica. Médico residente de Neumología (I), INER.
ROBERTO SOTELO ROBLEDO
Comentario radiológico. Médico adscrito al Departamento de Imagenología, INER.
LILIA ELENA LEÓN MUNGUÍA
Comentario Clínico. Médica adscrita al Servicio Clínico 6, INER.
JOSÉ DE JESÚS LÓPEZ LUNA
Comentario anatomopatológico. Médico adscrito al Servicio de Anatomía Patológica, INER
Correspondencia
Dra. María Eugenia Vázquez Manríquez,
Jefe del Servicio de Anatomía Patológica.
Instituto Nacional de Enfermedades Respiratorias.
Calzada de Tlalpan 4502, Colonia Sección XVI.
México, DF., 14080
Teléfono: 56 66 45 39, extensión 169.
E-mail: mevazquez@iner.gob.mx
]]> Trabajo recibido: 07-VI-2004;
RESUMEN
Hombre de 71 años de edad con diabetes mellitus tipo II de 10 años de evolución, con tabaquismo intenso. Inició con derrame pleural e imagen radiológica de cavitación en lóbulo superior izquierdo.
PALABRAS CLAVE:Derrame pleural, diabetes mellitus II y neoplasia.
ABSTRACT
]]> Male of 71 years with 10 years evolution of diabetes mellitus II, heavy smoker. The case began with pleural overflow and with X ray cavitation in the left upper lobe.
KEY WORDS: Neoplasm and diabetes mellitus II, pleural overflow.
Dr. Benito A. Niebla Álvarez (Presidente de la sesión): Se inicia la sesión del día de hoy. Le pedimos al doctor Alberto Alejandro Flores Ibarra, nos presente el caso.
HISTORIA CLÍNICA
Paciente masculino de 71 años de edad, de oficio albañil y pintor en contacto con solventes por 20 años, con antecedentes familiares de diabetes mellitus. Tabaquismo desde los 12 años de edad, una cajetilla al día con un índice tabáquico (IT) de 59 paq/año. Etilismo ocasional, padece desde hace 10 años diabetes mellitus tipo II (DMII) tratado con hipoglucemiantes orales, de manera irregular. Hace siete años se le realizó amputación de 1° ortejo de pie derecho, por necrobiosis, extracción de cataratas en ambos ojos hace cinco años.
Padecimiento actual: Inició dos meses previos a su ingreso con tos seca en accesos, disnea de medianos a pequeños esfuerzos, pérdida de peso de 9kg en dos meses; tres días previos a su ingreso presentó tos con expectoración verdosa de 100mL en 24 horas, acudiendo al hospital de su localidad donde permaneció 24 horas con leve mejoría; continuó con tos productiva, acudiendo finalmente al Instituto Nacional de Enfermedades Respiratorias (INER), donde ingresa para su estudio.

Exámenes de laboratorio y gabinete
]]> Exploración física: Talla: 1.50m, peso: 45kg, frecuencia respiratoria (FR), 36x'; frecuencia cardiaca (FC), 96'; presión arterial (PA), 120/60mmHg; temperatura (T), 36.3°C; SatO 2 88%. Paciente postrado, cianótico, disneico, hidratado, alerta, cuello con ingurgitación yugular grado II, sin adenomegalias. Hemitórax izquierdo posterior con movimientos respiratorios disminuidos, submatidez en región interescapulovertebral y subescapular izquierda, con estertores subcrepitantes diseminados en hemitórax derecho, abdomen normal, genitales normales, extremidades hipotróficas con edema de miembros pélvicos hasta tercio medio no doloroso a la palpación, ausencia de 1° ortejo del pie derecho.Evolución intrahospitalaria:
Ingresó al servicio clínico con diagnóstico de neoplasia pulmonar izquierda. Presentó broncoespasmo con FR, 38x´; FC, 110x'; PA, 100/60mmHg; T, 37.8°C. Se inicia tratamiento con metilprednisolona 80mg i.v intravenoso cada seis horas, micronebulizaciones con broncodilatador cada 12 horas sin mejoría, ameritando asistencia mecánica ventilatoria así como apoyo con aminas vasoactivas, por hipotensión refractaria se manejó con soluciones cristaloides (700mL) en cargas. Se inició ceftriaxona 1g i.v cada 12 horas y ciprofloxacino 500mg v.o cada 12 horas, ranitidina 50mg i.v cada 8 horas, heparina 5000UI subcutánea cada 12 horas, bolos con diacepam 5mg i.v para sedación por razón necesaria e insulina de acción rápida por esquema de glucometría cada 6 horas.
Dos días después de su ingreso se cambia ciprofloxacino por amikacina 250mg i.v cada 24 horas, se realiza toracocentesis diagnóstica colocando sonda endopleural en el sexto espacio intercostal línea axilar posterior izquierdo obteniendo material hematopurulento, achocolatado, no fétido 100mL en 24 horas, se le administra heparina 5000UI subcutánea cada 12 horas. Furosemide 40mg i.v cada 12 horas. Paracetamol 500mg v.o cada 8 horas y nebulizador con FiO 2 de 40% continuo. Sus condiciones generales evolucionan en forma tórpida, aunque hemodinámicamente estaba estable, después se fue descompensando, presenta hipotensión, bradicardia, manejando cargas con soluciones cristaloides sin mejoría, en el electrocardiograma muestra trazo isoeléctrico, se inicia maniobra avanzada, y fallece a los seis días de estancia intrahospitalaria.
Dr. Benito A. Niebla Álvarez: gracias doctor Alberto Alejandro Flores Ibarra. A continuación, para el comentario radiológico tiene la palabra el doctor Roberto Sotelo Robledo.
COMENTARIO RADIOLÓGICO
Dr. Roberto Sotelo Robledo
El paciente cuenta con algunas placas de tórax, los hallazgos principales son la presencia de una masa que borra el seno cardiofrénico izquierdo, esta masa ocupa aproximadamente el 40% del hemitórax, el seno costofrénico se observa libre, la masa borra el borde izquierdo del corazón (signo de la silueta). El pulmón contralateral muestra un discreto borramiento del seno costodiafragmático compatible con derrame pleural, el resto del pulmón muestra un patrón reticular bilateral, el mediastino no muestra crecimientos o ensanchamientos (Figura 1).
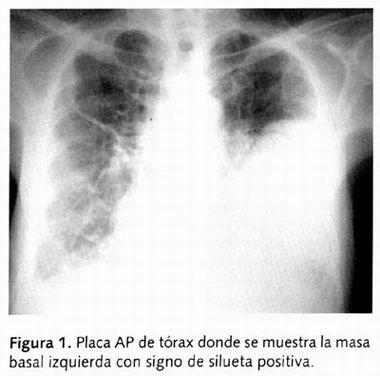


Los diagnósticos por imagen son:
Dr. Benito A. Niebla Álvarez: gracias doctor Roberto Sotelo Robledo. A continuación, para el comentario clínico tiene la palabra la doctora Lilia Elena León Munguía
COMENTARIO CLÍNICO
Para iniciar, llama la atención que el paciente ingresó con una enfermedad crónica y deterioro avanzado.
Dentro de su historia clínica y su evolución, los datos más importantes son: paciente masculino de 71 años de edad, originario de Veracruz, carga genética para DM y neoplasia, exposición importante al arsénico (por ser albañil) y a solventes, hábito tabáquico de alto riesgo para neoplasias pulmonares (con un IT de 59 paq/año) y portador de DMII con complicaciones de la enfermedad. Sus síntomas principales fueron: disnea, síndrome consuntivo (pérdida ponderal, ataque al estado general), y tos acompañada de expectoración verdosa. A la exploración física al ingreso y durante su estancia presentó taquipnea, taquicardia, hipotensión, febrícula, hipotrofia muscular generalizada, tórax raquítico, cataratas bilaterales, amputación de un ortejo podálico y edema de extremidades pélvicas. En la radiografía de tórax posteroanterior apreciamos una opacidad en el hemitórax izquierdo, así como borramiento de ambos senos costodiafragmáticos, dudosas cavitaciones apicales derechas; en otra radiografía de tórax, imágenes de vaciamiento en el ápice derecho, cardiomegalia, desplazamiento mediastinal contralateral, infiltrados diseminados a ambos hemitórax durante los últimos días del paciente. Una tomografía de tórax, comentada en las notas, con una opacidad basal izquierda multiloculada. En los estudios de laboratorio leucocitosis con predominio de neutrófilos, hiperuricemia, creatinina elevada. En la punción pleural se obtuvo material hematopurulento con coágulos y glucosa de 5mg, proteínas de 2.95, colesterol y deshidrogenasa láctica elevados, determinación de adenosín desaminasa de 150UI, sin estudios bacteriológicos en el líquido pleural. Tinción de Gram y cultivo en expectoración negativos. Citología de líquido pleural reportada con células malignas con abundantes polimorfonucleares.
Con base en todo esto, mis posibilidades diagnósticas son:
a) Cáncer pulmonar, por ser una de las principales causas de derrame pleural que se incrementa en los adultos mayores. El cáncer pulmonar es la causa principal de derrame pleural por contigüidad en el 80% de los casos 1 . Los derrames también pueden ser por metástasis de una neoplasia primaria de mama, ovario, estómago o por linfomas 2
b) Por el antecedente tabáquico se podría sospechar de un carcinoma epidermoide por su situación central del tumor en el pulmón.
c) Otra posibilidad diagnóstica es un empiema loculado, por imagen radiológica, así como por las características macroscópicas y químicas del líquido pleural (hematopurulento, leucocitos con predominio de polimorfonucleares (PMN), elevación de deshidrogenasa láctica, detritus celulares y necrosis), la predisposición a este tipo de infecciones pulmonares complicadas condicionadas por la neoplasia y/o la inmunosupresión por la DM).
d) Otra posibilidad diagnóstica basada en la imagen radiológica de vaciamiento apical derecho es tuberculosis pulmonar o una micosis pulmonar invasora, debido al deterioro tan rápido del paciente. Para apoyar el diagnóstico de TBP, está el hecho de que el paciente habita en uno de los estados de mayor endemia para la enfermedad, es un paciente desnutrido e inmunosuprimido por la DM de larga evolución y con un líquido pleural con adenosín desaminasa (ADA) limítrofe.
e) Otros diagnósticos secundarios son la vasculopatía ateroesclerótica, la cardiopatía ateroesclerótica que se apoya en la cardiomegalia presentada.
f) Neumonía de focos múltiples por los cambios radiológicos observados, o bien, una diseminación tumoral linfangítica.
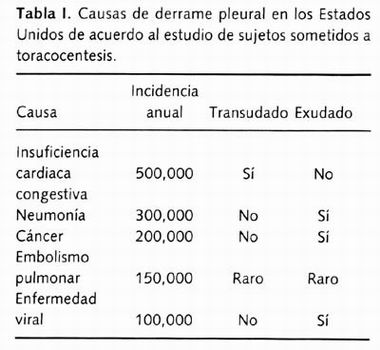
]]> En la Tabla I se muestra la incidencia anual de casos que se presentaron en Estados Unidos en pacientes en los que se realizó una toracocentesis, siendo uno de los métodos principales de abordaje diagnóstico para los pacientes con derrame pleural. Es importante durante la toracocentesis observar las características macroscópicas del líquido obtenido en cuanto a su apariencia. Dentro de las primeras causas de los estudios citoquímicos que correspondieron a trasudado de acuerdo a los criterios de Light 3, 4 fue la insuficiencia cardiaca congestiva.Dentro de las tres primeras causas de derrame pleural de tipo exudado se encontró a la neumonía y el cáncer. El embolismo pulmonar se encontró en menor cantidad, así como otras enfermedades virales, cirugías de anastomosis arteriocoronario y ascitis en líquido de trasudado.
Es importante verificar la turbiedad, así como el olor que en muchas ocasiones nos determina la presencia de gérmenes anaerobios.
La sensibilidad diagnóstica de la citología en el líquido pleural para sospecha de neoplasia pulmonar, para el adenocarcinoma metastásico es aproximadamente del 70% y menor en otros tumores que involucran a la pleura como el mesotelioma que es el 10%, el carcinoma epidermoide del 20%, el linfoma de 25 a 50%, así como en los sarcomas del 25%.
Las causas de deceso que propongo son:
Dr. Benito A. Niebla Álvarez: gracias doctora Lilia Elena León Munguía. A continuación, para el comentario anatomopatológico tiene la palabra el doctor José de Jesús López Luna.
COMENTARIO ANATOMOPATOLÓGICO
Dr. José De Jesús López Luna
Se realizó el estudio post mortem en el cadáver del sexo masculino, de edad aparente igual a la cronológica, con talla de 1.68cm; presenta herida quirúrgica reciente subaxilar izquierda de 1cm y huellas de venopunción en sitios habituales.
A la apertura de la cavidad torácica, ambos pulmones con adherencias a la pared, y líquido citrino en cantidad aproximada de 700m en cavidad peritoneal.
La laringe, la tráquea y los bronquios principales presentan su mucosa opaca y despulida, con escasas áreas ulceradas irregulares. Los pulmones están aumentados de peso y tamaño, la superficie externa es lisa, con escasas áreas de antracosis; el pulmón derecho es congestivo y con áreas consolidadas. Microscópicamente se aprecian zonas de neumonía en consolidación confluentes y resolución, con escasa fibrina y macrófagos intraalveolares, hay áreas moderadas de antracosis.
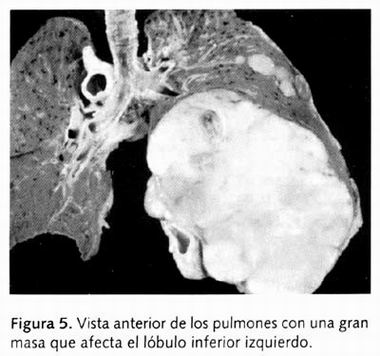
El pulmón izquierdo está aumentado de consistencia, se aprecia asimétrico por una lesión de aspecto neoplásico, blanca, sólida, de consistencia firme que depende del bronquio principal izquierdo y tiene un diámetro de 12cm; llegando hasta la pleura visceral lateral (Figura 5); presenta áreas de necrosis central, pero no hemorrágicas. La neoplasia está confinada al lóbulo inferior izquierdo, pero hay un nódulo blanquecino de similares características de 2cm de diámetro, en el lóbulo superior ipsilateral (Figura 6). Los cortes histológicos del pulmón izquierdo observan una neoplasia maligna epitelial, con zonas de diferenciación escamosa, con queratinización, otras áreas de tipo comedocarcinoma, y otras de apariencia glanduloides, con células claras (Figura 7); las mucosustancias revelan mucoproducción escasas en la "chapa" de algunas estructuras glanduloides. Las atípias son moderadas y el pleomorfismo mínimo (Figuras 8 y 9). Se aprecia diseminación linfangítica de la neoplasia. El resto del parénquima presenta atelectasia, congestión y datos de neumonía posobstructiva. Hay dilatación y destrucción de espacios aéreos difusa o bilateralmente. La pleura presenta engrosamiento moderado, pero no infiltración directa por la neoplasia maligna.



El corazón está aumentado de tamaño y peso, a los cortes de las cavidades presenta dilatación de las cavidades derechas, así como hipertrofia ventricular bilateral. Las paredes ventriculares izquierdas también presentan hipertrofia concéntrica. Las arterias coronarias presentan escasas placas ateromatosas sin obstrucción. Microscópicamente se aprecian datos de hipertrofia y de isquemia como son ondulamiento de las miofibrillas, núcleos oscuros, angulados y aumentados de tamaño.
Los órganos de la cavidad abdominal son solamente de aspecto congestivo.
La aorta toracoabdominal presenta placas ateromatosas no complicadas que cubren del 20 al 25% de la superficie íntima del vaso. La superficie externa de los riñones es anfractuosa e irregular, finamente granular y con algunas cicatrices, al corte se aprecia con dificultad la delimitación corticomedular. Microscópicamente se observa enfermedad túbulo intersticial con fibrosis moderada e inflamación leve, tortuosidad de los túbulos que, además, presentan desprendimiento de las células epiteliales que han perdido sus núcleos. Los glomérulos presentan esclerosis, tanto difusa como en forma de esferas eosinófilas acelulares entre las asas capilares glomerulares, ácido periódico de Shift (PAS) positivas, lesiones de Kimmelstiel Wilson. Los vasos arteriales y arteriolares presentan engrosamiento de su pared, y las arteriolas aferentes y eferentes glomerulares presentan insudación hialina de su pared.
La próstata está aumentada de peso, tamaño y consistencia, siendo de aspecto multinodular. Se aprecian datos histológicos de hiperplasia nodular de la porción fibromuscular.
]]> Diagnósticos finalesDatos anatómicos de hipoxia
Historia clínica de DM de tipo II, mal controlada, de 10 años de evolución con:
COMENTARIO DEL CASO DE LA AUTOPSIA
El caso presentado es un carcinoma mucoepidermoide de alto grado de malignidad que se originó en el bronquio lobar inferior izquierdo, el cual presenta como particularidad el gran tamaño que alcanzó, y se encuentra a escasos milímetros de la pleura visceral, ocasionando derrame pleural, hallazgo poco frecuente en este tipo de neoplasias 5, 6
]]> El carcinoma mucoepidermoide es una neoplasia rara en el aparato respiratorio, se origina en casi cualquier lugar del árbol traqueobronquial, desde la tráquea (como sitio primario excepcional), hasta bronquios segmentarios 5 - 7 ; pertenece al grupo de los tumores broncogénicos denominados "de tipo glándula salival", debido a que su origen generalmente ocurre en estas glándulas exocrinas 8 . Otros tumores que pertenecen a este grupo son el carcinoma adenoideo quístico y el carcinoma epitelial-mioepitelial, según la clasificación de los tumores broncopulmonares de la Organización Mundial de Enfermedades de 2004 9 , siendo el carcinoma mucoepidermoide el más frecuente de los tres.Al igual que en la literatura mundial, en nuestro material quirúrgico del Instituto es poco frecuente su incidencia, menor al 5% de los tumores broncopulmonares primarios 5, 6 . No hay diferencias estadísticamente significativas en su ocurrencia por género, y la edad de presentación varía, por lo general, desde la segunda hasta la octava décadas de la vida, aunque puede presentarse raramente incluso en lactantes 10 . Son tumores que se originan en las glándulas mucosecretoras submucosas de la lámina propia de tráquea y bronquios principales, lobares o segmentarios; raramente son periféricos 5 - 7, 11 . Su tamaño oscila entre 1 y 4cm de diámetro en el 90% de los casos, pero esporádicamente puede ser mayor 5, 6, 11 . Es de presentación casi siempre central con respecto al pulmón, y se divide en tipos de bajo y de alto grado de malignidad, siendo más frecuente la primera variedad 6, 12 . Típicamente presenta patrones histológicos escamosos y glandulares en diferentes proporciones, con frecuencia forma espacios quísticos o pseudoquísticos, mucoproductores, con variables proporciones de células claras; las mitosis y atipias son poco frecuentes y pueden tener cambios oncocíticos 5, 6, 11 - 13 ; la variedad de alto grado presenta patrones menos diferenciados, con mayor proporción de áreas sólidas con necrosis, atipias y actividad mitósica importante, con un patrón histológico de tipo transicional, como en nuestro caso; raramente se observa gigantismo celular 11 - 13 . Estos últimos casos son de mayor tamaño, infiltrantes y con mayor frecuencia dan metástasis localmente y, a veces, metástasis hematógenas a distancia.
El diagnóstico diferencial de estos tumores debe hacerse fundamentalmente con los también raros carcinomas adenoescamosos, que raramente son centrales y su comportamiento es claramente más agresivo. El carcinoma epidermoide poco diferenciado y/o el de tipo basaloide también pueden, ocasionalmente, prestarse a confusión con estas neoplasias.
REFERENCIAS
1. Sahn SA. Malignant pleural effusions . Semin Respir Critical Care Med 2001;22:607-615. [ Links ]
2. Light RW. Transudates. In: Pleural diseases . 4a ed. Philadelphia: Lippincott Williams & Wilkins; 2001. p. 30-37. [ Links ]
3. Light RW. Pleural effusion . N Engl J Med 2002;346:1971-1977. [ Links ]
4. Colice GL, Curtis A, Deslauriers J, Heffner J, Light R, Littenberg B, et al. Medical and surgical treatment of parapneumonic effusions. An evidence-based guideline . Chest 2000;118:1158-1171. [ Links ]
5. Markel SF, Abell MR, Haight C. Neoplasms of brochus commonly designated as adenomas. Cancer 1964;17:590-608. [ Links ]
6. Seo IS, Warren J, Mirkin D, Weissman JJ, Grasfeld JL. Mucoepidermoid carcinoma of the bronchus in a 4-year-old boy: a high grade variant with lymph node metastases. Cancer 1984;53:1600-1604. [ Links ]
7. Leonard HK, Jung-Legg Y, Legg MA, Neptune WB. Tracheobronchial mucoepidermoid carcinoma . J Thorac Cardiovasc Surg 1978;76:431-438. [ Links ]
8. Trentini GP, Palmieri B. Mucoepidermoid tumour of the trachea . Chest 1972;62:336-338. [ Links ]
9. William D, Travis MD. Lung pathology 2004. Congress of American College of Physicians. June 1-6 (Wednesday 2), 2004. [ Links ]
10. Healey WV, Larzin KH, Smith L. Mucoepidermoid carcinoma of salivary gland: Classification, clinicopathologic correlation and results of treatment . Cancer 1970;26:368-388. [ Links ]
11. Green LK, Gallion TL, Gyorkey F. Peripheral mucoepidermoid tumour of the lung. Thorax 1991;46:65-66. [ Links ]
12. Barsky SH, Martin SE, Matthews M. "Low grade" mucoepidermoid carcinoma of the bronchus with "high grade" biological behavior. Cancer 1983;51:1505-1509. [ Links ]
13. Stafford JR, Pullock WJ, Wenzel BC. Oncocytic mucoepidermoid tumor of the bronchus. Cancer 1984;54:94-99. [ Links ] ]]>