
Evaluación inicial de las cardiopatías congénitas con cortocircuito en el embarazo
Initial evaluation of congenital heart with short-circuit in pregnancy
Sergio Arael Mendoza-Calderón,* José Antonio Hernández-Pacheco,‡ Ariel Estrada-Altamirano,§ Miguel Ángel Nares-Torices,II Higinio Orozco Méndez,** Verónica Aidé Hernández-Muñoz ‡‡
* Médico Especialista en Anestesiología. Hospital de Nochixtlán Oaxaca, Residente de Medicina Crítica en Obstetricia.
‡ Médico Internista, Especialista en Medicina del Enfermo en Estado Crítico del Adulto, adscrito al Departamento de Terapia Intensiva del Adulto. ]]>
§ Médico Especialista en Cirugía General, Especialista en Medicina del Enfermo en Estado Crítico del Adulto, Jefe del Departamento de Terapia Intensiva del Adulto.
II Médico Especialista en Medicina del Enfermo en Estado Crítico del Adulto, Residente de Medicina Crítica en Obstetricia.
** Médico Especialista en Medicina del Enfermo en Estado Crítico del Adulto.
‡‡ Médico Especialista en Ginecología y Obstetricia, Especialista en Medicina Materno Fetal.
Instituto Nacional de Perinatología Isidro Espinosa de los Reyes.
Correspondencia:
Dr. José Antonio Hernández Pacheco ]]>
Instituto Nacional de Perinatología Isidro Espinosa de los Reyes
Montes Urales Núm. 800,
Col. Virreyes, 11000,
Deleg. Miguel Hidalgo,
México, D.F.
Tel. 5520 9900
Correo electrónico: antonhernanp@yahoo.com.mx
Recibido: 4 de julio de 2012
Aceptado: 14 de septiembre de 2012
RESUMEN
Existe en la actualidad un gran número de mujeres con cardiopatía congénita, las cuales alcanzan la edad reproductiva gracias a las correcciones quirúrgicas que se realizan en edades pediátricas. Las mujeres que llegan al embarazo luego de haber recibido tratamiento quirúrgico correctivo o paliativo generalmente tienen un buen resultado perinatal y con pocos riesgos maternos. En otras pacientes, el diagnóstico primario de cardiopatías congénitas se realiza en una consulta de rutina durante el embarazo y la gran mayoría de éstas requieren un manejo especializado; de igual forma existe un tercer grupo con diagnóstico previo, pero que nunca ha recibido tratamiento quirúrgico. La gran mayoría de estas pacientes requieren de un manejo especializado durante el embarazo, el trabajo de parto y el puerperio por un equipo médico interdisciplinario que debe incluir cardiólogos, internistas e intensivistas que comprendan los cambios fisiológicos asociados al embarazo, obstetras con conocimiento de la fisiopatología de la malformación cardiaca y anestesiólogos con un enfoque de la paciente obstétrica en el marco de su enfermedad cardiovascular. El objetivo de esta revisión es mostrar las características clínicas y hemodinámicas de pacientes embarazadas con las cardiopatías congénitas con cortocircuito intracardiaco; se mencionan los mecanismos de diagnóstico y los parámetros a evaluar para determinar el pronóstico durante el embarazo.
Palabras clave: Cardiopatía congénita, embarazo, cortocircuito intracardiaco, defectos del tabique interatrial, defectos del tabique interventricular, hipertensión arterial pulmonar.
ABSTRACT
There is now a large number of women with congenital heart disease, which reach reproductive age due to surgical corrections done during childhood. Women who become pregnant after receiving corrective or palliative surgery generally have a good perinatal outcome and few maternal risks. In other patients the primary diagnosis of congenital heart disease is performed, in a routinely query during pregnancy, there is a third group with previous diagnosis but who have never undergone surgery, and the vast majority of these require specialized handling during pregnancy, labor and the postpartum period by a multidisciplinary medical team, which should include cardiologists, internists, and intensivists who understand the physiological changes associated with pregnancy, and obstetricians with knowledge of the pathophysiology of cardiac malformations. Finally a group anesthesiologists with training on the obstetric patients in the context of cardiovascular disease.The aim of this review is to show the clinical and hemodynamic characteristics of pregnant patients with congenital heart disease with intracardiac short-circuit,the diagnostic mechanisms and parameters to be evaluated to determine the prognosis for pregnancy.
Key words: Congenital heart disease, pregnancy, cardiac short circuit, septal interatrial or interventricular defects, pulmonary arterial hypertension.
Introducción
]]> La mayoría de las mujeres con formas simples de las cardiopatías congénitas, tales como la comunicación interauricular (CIA), comunicación interventricular (CIV) y estenosis pulmonar moderada, toleran bien el embarazo; sin embargo, las mujeres con formas complejas de cardiopatías congénitas tienen un mayor riesgo de eventos cardiovasculares adversos, incluyendo arritmia e insuficiencia cardiaca.1En la actualidad, un gran número de mujeres alcanzan la edad reproductiva con cardiopatías congénitas, esto gracias a las correcciones quirúrgicas que se realizan en edades pediátricas; sin embargo, todavía se identifican pacientes adultas no tratadas con cardiopatía congénita no diagnosticadas en la infancia y una consulta de rutina durante su embarazo permite identificarlas. La gran mayoría de estas pacientes requieren de un manejo especializado durante el embarazo, el trabajo de parto y el puerperio.2 Las enfermedades relacionadas con la cardiopatía congénita e hipertensión pulmonar son la tercera causa de muerte materna según el séptimo informe sobre investigaciones confidenciales de las defunciones maternas en el Reino Unido.3
El objetivo de este artículo es mostrar las características clínicas y hemodinámicas de pacientes embarazadas con cardiopatía congénita con cortocircuito intracardiaco; se mencionan los mecanismos de diagnóstico y los parámetros a evaluar para determinar el pronóstico durante el embarazo.
Las cardiopatías son los defectos congénitos más comunes en los seres humanos y afectan al 0.8% del total de nacidos vivos.4,5 La prevalencia de enfermedades cardiacas durante el embarazo es del 1 al 4%; las cardiopatías congénitas representan cerca de un 10% de éstas y son responsables del 0.5-1% de las muertes maternas.
Las mujeres que llegan al embarazo luego de haber recibido tratamiento quirúrgico correctivo o paliativo generalmente tienen un buen resultado perinatal y con pocos riesgos maternos. En otras pacientes, el diagnóstico primario de cardiopatía congénita se realiza durante el estudio rutinario del estado materno en el embarazo. Un tercer grupo está compuesto por mujeres con diagnóstico previo, pero que no han recibido tratamiento quirúrgico.
En general, se puede esperar una buena evolución en la mayoría de los casos de cardiopatía congénita no cianótica. La evolución materna está determinada por la naturaleza de la enfermedad, el tipo de reparación quirúrgica, presencia y severidad de la cianosis cuando existe, de la elevación de resistencias vasculares pulmonares (RVP) y de la capacidad funcional. Una mala evolución se asocia con mala clase funcional, hipertensión pulmonar y la presencia de cianosis.
El manejo de estas pacientes requiere de un equipo interdisciplinario2 que debe incluir cardiólogos, internistas e intensivistas que comprendan los cambios fisiológicos asociados al embarazo, obstetras con conocimiento de la fisiopatología de la malformación cardiaca y anestesiólogos con un enfoque de la paciente obstétrica en el marco de su enfermedad cardiovascular.4,6
Adaptación cardiopulmonar al embarazo
Sistema cardiovascular: El aumento del volumen plasmático es el cambio más importante que se presenta durante el embarazo, alcanza un incremento del 30% a las 32 semanas y después de la semana 37 se incrementa hasta un 50%4,7-10 (Figura 1).
]]>

El volumen sistólico aumenta de manera temprana en el embarazo y luego disminuye hasta niveles pregrávidos en el último trimestre. Incrementos en los estrógenos plasmáticos con la consecuente estimulación en receptores miocárdicos alfa resultan con aumentos de frecuencia cardiaca de 10 a 20 latidos por minuto, causando por este mecanismo un incremento en el gasto cardiaco desde las semanas 8 a 10 de gestación, con picos en las semanas 25 a 304,7-10 (Figura 1). El crecimiento auricular y el aumento de estrógeno en el embarazo disminuyen el umbral para las arritmias.7 Por otro lado, el volumen de los eritrocitos aumenta en el embarazo de término hasta en un 18%. Este aumento es menor en magnitud que el aumento en el volumen plasmático y genera la llamada anemia fisiológica del embarazo, con valores de hematócrito entre 30-33% para el final del embarazo.8,9,11
El corazón se desplaza cefálico y gira hacia la izquierda como resultado del crecimiento del útero y la elevación del diafragma. Las cuatro cámaras crecen, en particular la aurícula izquierda.7 El ventrículo izquierdo aumenta en tamaño, masa y distensibilidad, lo que le permite tolerar mayores volúmenes al final de la diástole sin aumentar la presión intracavitaria, y regresa a condiciones normales después de seis meses postparto.10 En más del 90% de las mujeres embarazadas existe insuficiencia pulmonar y tricuspídea leve y más de un tercio manifiesta insuficiencia mitral subclínica.7
Las resistencias vasculares sistémicas disminuyen durante el embarazo, lo que genera un descenso de la presión arterial, principalmente la diastólica. La presión de pulso aumenta, la presión arterial pulmonar sistólica, diastólica y la media permanece sin cambio durante la gestación a pesar del aumento en el gasto cardiaco, lo que se explica por una disminución en la resistencia vascular pulmonar. Las disminuciones de la resistencia vascular sistémica y la resistencia vascular pulmonar mantienen la presión venosa central dentro de parámetros normales.7
Los cambios cardiovasculares que ocurren durante el trabajo de parto están condicionados por la frecuencia y fuerza de las contracciones uterinas, la presencia o ausencia de dolor, el tipo de anestesia utilizada, la posición de la madre y el tipo de resolución del embarazo. En cada contracción, el gasto cardiaco puede aumentar hasta en un 30-45% debido a los 300-500 mL de sangre que son ingresados desde la circulación uterina a la circulación sistémica, lo que aumenta la precarga al corazón.4,7 Con la madre en posición supina, el útero comprime la vena cava, por lo que el retorno venoso y el gasto cardiaco disminuyen hasta en un 30%; la compresión aorto-cava materna puede ocurrir por embarazos de feto único desde las 20 semanas de edad gestacional.3,11 La disminución del retorno venoso puede producir hipotensión y precipitar falla cardiaca en la paciente crítica.5,10 En decúbito lateral, los cambios en el gasto cardiaco y el volumen sistólico se atenúan, lo que disminuye las demandas cardiovasculares durante el trabajo de parto.5,7
En la auscultación del área precordial, los componentes del primer ruido cardiaco se vuelven más fuertes en el segundo trimestre del embarazo; un tercer ruido (S3) también se escucha en la mayoría de las gestantes; un soplo sistólico a lo largo del borde izquierdo del esternón puede ser auscultado en más del 90% de las mujeres embarazadas y es el resultado de un mayor flujo sanguíneo en las válvulas pulmonar y aórtica y desaparece después del parto.
]]> Los hallazgos radiológicos incluyen una silueta cardiaca agrandada, los cambios en el electrocardiograma (ECG) asociados con el embarazo son taquicardia sinusal, desviación del eje a la izquierda, latidos ectópicos, ondas T invertidas o aplanadas y una onda Q en la derivación III.7Después de la expulsión de la placenta, se produce vasoconstricción esplácnica y aproximadamente 500 mL de sangre se desvían desde la región útero-placentaria a la circulación materna. Este fenómeno de ''autotransfusión'' en conjunto con liberación de la compresión de la vena cava aumenta la presión venosa central, la precarga ventricular, el gasto cardiaco y puede compensar el efecto de la pérdida de sangre periparto.5
Estos cambios hemodinámicos sitúan a la mujer embarazada con una baja reserva cardiaca, en peligro de complicaciones en el parto y en puerperio inmediato. El gasto cardiaco retorna a los niveles previos a la labor en las primeras dos horas postparto, y a los niveles pregestacionales en las primeras dos semanas del puerperio.5,7
Las demandas al sistema cardiovascular materno son mayores durante los siguientes periodos: a) entre las 20-24 semanas cuando el aumento en el volumen sanguíneo y el volumen sistólico es máximo, b) en la labor y el parto cuando ocurren importantes fluctuaciones en el gasto cardiaco y c) en el periodo postparto inmediato cuando se presenta un aumento adicional en el gasto cardiaco.
Estos periodos son los de mayor riesgo en las pacientes con cianosis, mala función ventricular o hipertensión pulmonar; las pacientes con cardiopatía congénita no diagnosticada pueden manifestarla en estas fases.
Sistema respiratorio: Durante el tercer trimestre del embarazo, en la vía aérea existe edema, hiperemia y friabilidad de la mucosa, sobre todo en la tráquea y en los bronquios principales. Los cambios funcionales más importantes incluyen:3,7,11 a) capacidad vital aumentada, b) capacidad inspiratoria aumentada, c) volumen de reserva espiratorio disminuido, d) volumen residual disminuido, e) volumen corriente aumentado, f) ventilación minuto aumentada hasta 40% y g) la capacidad residual funcional disminuye, por lo que pueden haber segmentos pulmonares colapsados con formación de cortocircuitos intrapulmonares y disminución de la distensibilidad.
Toda mujer en edad reproductiva con cardiopatía congénita conocida debiera someterse a una evaluación pregestacional; ésta en primer lugar debe identificar y cuantificar el riesgo para la madre y en segundo lugar abordar los riesgos potenciales para el feto, incluyendo el de heredar un defecto cardiaco congénito.5
Las recomendaciones para el manejo en mujeres con cardiopatías durante el embarazo se encuentran publicadas por las Guías de Práctica Clínica de The American College of Cardiology/American Heart Association en su publicación del año 2008 (el nivel de evidencia se menciona como clase y el grado de recomendación con letra).
Clase I
]]>1. Pacientes con cardiopatía congénita deben acudir a consulta con un especialista en esta entidad antes de planear un embarazo y durante el embarazo para desarrollar un plan de manejo específico para la gestación, el trabajo de parto y el puerperio inmediato. Este plan de atención debe ponerse a disposición de todo el personal de salud involucrado en su atención. (Nivel de evidencia: C)6
2. En las pacientes con cortocircuito intracardiaco de derecha a izquierda se debe tener cuidado con las líneas intravenosas para evitar embolia gaseosa paradójica. (Nivel de evidencia: C)6
3. Se recomienda asesoramiento pregestacional en las mujeres con anticoagulación crónica a base de warfarina, que les permita tomar una decisión informada de los riesgos maternos y fetales. (Nivel de evidencia: B)6
Clase IIa
1. La profilaxis meticulosa de trombosis venosa profunda, incluyendo la deambulación temprana y las medias de compresión pueden ser útiles para todos los pacientes con cortocircuito intracardiaco de derecha a izquierda. El uso de la heparina subcutánea o heparina de bajo peso molecular es razonable en caso de permanencia en cama por tiempo prolongado. La anticoagulación completa puede ser útil para el paciente de alto riesgo. (Nivel de evidencia: C)6
Clase III
]]>1. El estrógeno en los anticonceptivos orales no se recomienda en pacientes con cardiopatía congénita con riesgo de tromboembolismo, tales como aquéllas con cianosis asociadas a cortocircuito intracardiaco, hipertensión arterial pulmonar o en la reparación de Fontan. (Nivel de evidencia: C)6
Toda mujer portadora de una cardiopatía congénita debe recibir información sobre la morbilidad y mortalidad materno-fetal asociada con el embarazo, el riesgo de la enfermedad cardiaca congénita en la descendencia, las expectativas de vida del binomio, la vigilancia estrecha por un equipo multidisciplinario durante el embarazo y la necesidad de hospitalización anticipada y, por último, las opciones de anticoncepción, con el objeto de tomar una decisión informada.4 Se han informado tasas de muerte fetal de 14% y retraso del crecimiento fetal de un 36% de los embarazos en mujeres con cardiopatía congénita.12
Cardiopatía congénita y riesgo materno en embarazo
Los Institutos Nacionales de Salud de EUA publicaron los niveles de riesgo de mortalidad materna durante el embarazo en las pacientes con cardiopatía,5 teniendo: a) alto riesgo de complicaciones o muerte (25 a 50%): hipertensión pulmonar, síndrome de Eisenmenger, coartación de aorta, dilatación de aorta proximal no corregida, síndrome de Marfan con diámetro de la raíz aórtica > 4.5 cm, estenosis aórtica severa sintomática y ventrículo único con pobre función sistólica (con o sin Fontan); b) riesgo moderado (5 a 15%): defectos cianóticos sin reparar, ventrículo derecho sistémico (trasposición de grandes arterias/venas), buen funcionamiento de la circulación de Fontan, tetralogía de Fallot paleada con regurgitación pulmonar severa y disfunción del ventrículo derecho, y c) bajo riesgo (< 1%): defecto septal atrial corregido o sin corregir, defecto septal ventricular corregido o sin corregir, coartación con reparación al tamaño normal de la aorta proximal, tetralogía de Fallot corregida con la función del ventrículo derecho normal y válvula pulmonar competente.
Estos diagnósticos deben dar lugar a una fuerte recomendación de uso de métodos anticonceptivos definitivos, y en el caso de embarazos no deseados, la terminación anticipada debe ser ofrecida.
La clase funcional de la New York Heart Association (NYHA) es útil para estratificar el grado de insuficiencia cardiaca y es un enfoque simplificado que consiste en una evaluación funcional básica. En general, las mujeres con clase funcional I o II tienen un pronóstico relativamente favorable durante el embarazo, mientras que aquellas con más limitaciones funcionales significativas tienen mayor riesgo de complicaciones cardiovasculares (Cuadro I).
]]>
Defectos del tabique interatrial
El defecto del tabique interatrial, comunicación interauricular, es uno de los más comunes en la mujer embarazada; representa del 7 al 10% de todas las cardiopatías congénitas y la mayoría de las pacientes toleran bien el embarazo. La única contraindicación de embarazo es la asociación con hipertensión arterial pulmonar (HAP) o síndrome de Eisenmenger. El cierre de una comunicación interauricular significativa desde el punto de vista hemodinámico debe realizarse antes del embarazo. Se han descrito complicaciones tromboembólicas en el 5% de los casos. Las arritmias ocurren más a menudo que en mujeres sanas, sobre todo cuando la comunicación interauricular está sin reparar o se cierra a edad más avanzada y la embarazada tiene más de 30 años.6,10
Los aspectos importantes a evaluar en pacientes embarazadas con este defecto y que determinarán la evolución clínica son: detectar presencia de arritmias atriales, grado de hipertensión arterial pulmonar, presencia de enfermedad vascular pulmonar obstructiva que se desarrolla por el sobreflujo a la circulación pulmonar condicionada por el corto de izquierda a derecha, presencia de embolismo paroxístico ya que el embarazo condiciona un estado hipercoagulable y puede incrementarse la frecuencia de estos eventos y presencia de insuficiencia del ventrículo derecho (Figuras 2 y 3).
]]>
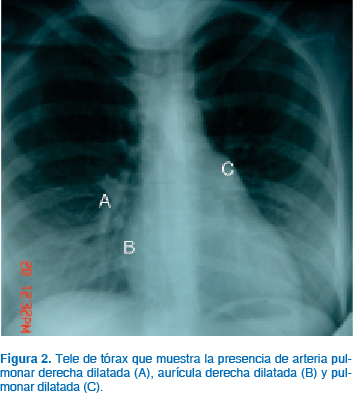
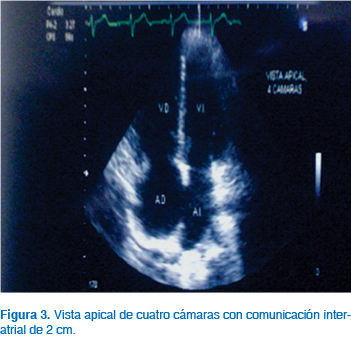
Cuando no existe hipertensión pulmonar severa (presión sistólica > 50 mmHg) el seguimiento debe incluir la determinación de la clase funcional; habitualmente no requiere tratamiento médico y el embarazo y parto son bien tolerados. Cuando existe hipertensión pulmonar debe evaluarse el riesgo de insuficiencia cardiaca derecha, el riesgo de inversión del flujo del cortocircuito y la presencia de arritmias auriculares. En la mayoría de estas pacientes la vía vaginal es bien tolerada y se reserva la vía abdominal a las indicaciones obstétricas convencionales; la anestesia regional es el método anestésico ideal. De acuerdo con las Guías de Manejo de Cardiopatías Congénitas, el embarazo en pacientes con comunicación interauricular e hipertensión arterial pulmonar (HAP) grave (síndrome de Eisenmenger) no se recomienda debido a la excesiva mortalidad materna y fetal, y debe ser fuertemente desalentado (Clase III, Nivel de evidencia: A).6,13
En un estudio multicéntrico en los países bajos se analizaron mujeres con defectos del tabique interatrial corregido y no corregido. La incidencia de complicaciones fue similar entre los dos grupos; un 4.3% experimentó arritmias y la caída del estado funcional de la New York Heart Association en el 3%. En comparación con la población general, las mujeres con defecto no corregido tuvieron un mayor riesgo de preeclampsia (OR = 3.54, IC95% 1.26-9.98), muerte fetal (OR = 5.55, IC95% 1.77-17.4) y pequeños para la edad gestacional (OR = 1.95, IC95% 1.15-3.30). No hubo aumento significativo del riesgo de complicaciones fetales.5,10,14
]]> Defectos del tabique interventricularLos defectos del tabique interventricular (DTIV), o también denominado comunicación interventricular, son un grupo de enfermedades que representan la cardiopatía congénita más frecuente; algunos estudios la reportan hasta en un 30% del total de enfermedades congénitas cardiacas identificadas en adultos, con un rango de 16 a 50%13 (Figuras 4 a 6). Las mujeres con comunicación interventricular pequeña, sin hipertensión arterial pulmonar y sin lesiones asociadas no tienen mayor riesgo cardiovascular para el embarazo. Las mujeres con hipertensión arterial pulmonar deben recibir consejería previa al embarazo. El embarazo es generalmente bien tolerado, sin mortalidad materna y sin morbilidad significativa materna o fetal, aunque el cortocircuito de izquierda a derecha se incrementa con el aumento del gasto cardiaco durante el embarazo. Las mujeres con grandes cortocircuitos y presencia de hipertensión arterial pulmonar pueden presentar arritmias, disfunciones ventriculares y la progresión de la hipertensión arterial pulmonar.6,10

]]>


De acuerdo a Guías de Manejo de Cardiopatías Congénitas, el embarazo en pacientes con comunicación interventricular e hipertensión arterial pulmonar grave (síndrome de Eisenmenger), no se recomienda debido a la excesiva mortalidad materna y fetal y debe ser fuertemente desalentada. (Clase III, Nivel de evidencia: A.)6,13
Persistencia del conducto arterioso
]]> La persistencia del conducto arterioso (PCA) es la comunicación entre la aorta y la arteria pulmonar; puede ser aislado o estar presente en asociación con las cardiopatías congénitas. Las lesiones más comunes asociadas son comunicación interventricular y comunicación interauricular.6,13En el embarazo, en pacientes con persistencia del conducto arterioso no corregido debe evaluarse el tamaño y la importancia hemodinámica del defecto, el grado de crecimiento del ventrículo izquierdo y el grado de hipertensión pulmonar; de máxima importancia también es identificar el tamaño y el sentido del cortocircuito por el riesgo de desarrollar síndrome de Eisenmenger.
No obstante, en pacientes con cortocircuito de izquierda a derecha con hipertensión pulmonar de leve a moderada, el embarazo y el parto son bien tolerados; sin embargo, las pacientes con insuficiencia cardiaca con frecuencia requieren vasodilatadores, diuréticos y digoxina. La hipovolemia, el uso de vasodilatadores y las condiciones que generan disminución de las resistencias vasculares sistémicas pueden generar la inversión del cortocircuito, es decir, de ser de izquierda a derecha cambia a ser de derecha a izquierda apareciendo cianosis y síndrome de Eisenmenger. Por esta razón, las pacientes con hipotensión en el parto o postparto pueden recibir vasopresores. La anestesia regional es la más indicada, y para la resolución del embarazo, la vía vaginal; al igual que en otras lesiones, se reserva la vía abdominal para las indicaciones obstétricas convencionales (Figuras 7 y 8).

]]>

En las pacientes embarazadas, sin hipertensión pulmonar, no hay un riesgo mayor.
El embarazo está contraindicado en pacientes con hipertensión arterial pulmonar grave y síndrome de Eisenmenger.13
Tetralogía de Fallot
Es la cardiopatía congénita cianótica más frecuente en adultos con cianosis. Los cuatro componentes incluyen: a) Comunicación interventricular, b) Obstrucción a la vía de salida del ventrículo derecho, c) Aorta cabalgante e d) Hipertrofia del ventrículo derecho;6,12,13,15-17 ocurre en 3 de cada 10,000 nacidos vivos, y corresponde de un 7 a un 10% de todas las malformaciones cardiacas congénitas.
Se han documentado complicaciones cardiacas durante el embarazo hasta en un 12% de las pacientes, y en particular se pueden producir arritmias e insuficiencia cardiaca.10,16 La tetralogía de Fallot sin corregir se asocia a un 10% de mortalidad en pacientes embarazadas.12
El riesgo de complicaciones durante el embarazo en pacientes con reparación quirúrgica depende del estado hemodinámico, mientras que en las que no han sido sometidas a reparación quirúrgica, constituyen un riesgo importante de complicaciones del binomio, con altas tasas de mortalidad. Este riesgo es mayor cuando la saturación de oxígeno en reposo es inferior al 85%. En las mujeres con obstrucción residual del tracto de salida del ventrículo derecho, insuficiencia pulmonar severa con o sin insuficiencia tricuspídea y disfunción del ventrículo derecho, el incremento de volumen del embarazo puede conducir a insuficiencia cardiaca derecha y arritmia.13,15,16
]]> Durante el embarazo, los cambios hemodinámicos pueden exacerbar el cortocircuito derecha-izquierda ocasionando cianosis y síncope. Los indicadores de mal pronóstico y deterioro clínico materno son: hematócrito > 60%, saturación de O2 < 85%, presión sistólica del VD > 50% de la sistémica y antecedentes de síncope.El embarazo es bien tolerado, incluso en el contexto de regurgitación pulmonar severa, siempre y cuando la función del VD no esté deprimida y el ritmo sinusal se mantenga.6,15
Los pacientes con tetralogía de Fallot tienen un mayor riesgo de pérdida fetal, y sus hijos son más propensos a tener anomalías congénitas que la población general.6,15
El embarazo no se recomienda en pacientes con tetralogía de Fallot no corregida, después de la reparación de la misma; el pronóstico para un embarazo exitoso es bueno siempre que no existan secuelas hemodinámicas y la capacidad funcional sea buena. Se recomienda una evaluación cardiovascular antes de cada embarazo.17
Síndrome de Eisenmenger
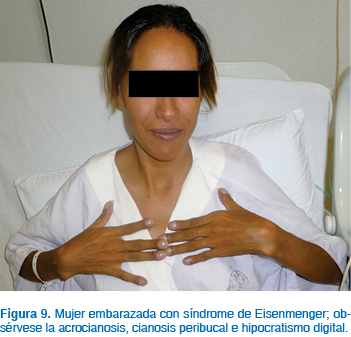
El síndrome de Eisenmenger es la complicación más crítica de las pacientes que presentan algún tipo de defecto cardiaco con cortocircuito13,18,22 (Figuras 9 a 11). Este síndrome se desarrolla a través de los años conforme se incrementa el grado y severidad de la hipertensión pulmonar cuando no existe corrección del defecto inicial. La causa más común para la aparición del síndrome es un gran defecto septal seguido de la persistencia del conducto arterioso. El mecanismo de desarrollo es el siguiente: el aumento del flujo a la circulación pulmonar en un inicio es tolerado por la vasodilatación pulmonar; sin embargo, conforme pasa el tiempo existe aumento de las resistencias vasculares pulmonares por cambios en la íntima de estos vasos, aumentando la resistencia hasta niveles severos; la dificultad para la perfusión pulmonar genera aumento de la presión en la arteria pulmonar, ventrículo derecho y aurícula derecha, generando dilatación primero y luego hipertrofia de estas cavidades. En estas circunstancias, la presión en las cavidades derechas cardiacas puede superar las presiones de las cavidades izquierdas venciendo las resistencias vasculares sistémicas e invirtiendo el flujo del cortocircuito, siendo inicialmente de izquierda a derecha para posteriormente ser de derecha a izquierda. En estas condiciones, parte del gasto cardiaco derecho pasa a la circulación izquierda sin pasar por los pulmones, generándose cianosis en la paciente.13


El síndrome de Eisenmenger se define cuando ocurren los siguientes cambios: hipertensión pulmonar con un incremento de las resistencias vasculares pulmonares mayor a 3 mmHg/L/min/m2, una presión sistólica de la arteria pulmonar mayor a 30 mmHg en ejercicio o mayor a 25 mmHg en reposo y una presión capilar pulmonar menor de 15 mmHg; estas circunstancias en presencia de inversión del cortocircuito intracardiaco o que sea bidireccional, se dan en una paciente en la que inicialmente era de izquierda a derecha.6
El término complejo de Eisenmenger se aplica a pacientes con hipertensión pulmonar grave y cortocircuito de derecha a izquierda intracardiaco a través de una comunicación. El término síndrome de Eisenmenger se utiliza para cualquier enfermedad donde el proceso patológico provoca vasculopatía pulmonar obstructiva, incluyendo cortocircuito pretricuspídeo y postricuspídeo.
La disnea de esfuerzo es el síntoma de presentación más frecuente, seguido por palpitaciones, edema, fatiga, hemoptisis, síncope y cianosis progresiva, además de insuficiencia cardiaca derecha en fases avanzadas.6,13 El síndrome de Eisenmenger es una importante causa de muerte en obstetricia; en países desarrollados, la mortalidad reportada es de un 30% y ocurre con frecuencia en la resolución del embarazo, en el puerperio inmediato, sobre todo en la primera semana; sin embargo, existen publicaciones que señalan una mortalidad de 50 a 80%.10 Generalmente, los síntomas de falla cardiaca ( New York Heart Association > 2), reducción de la función ventricular izquierda, problemas cardiovasculares durante el embarazo e insuficiencia severa de la válvula pulmonar, especialmente combinada con reducción de la función ventricular derecha, están asociados con incremento en riesgo para la mujer embarazada.19
La cianosis supone un riesgo significativo para el feto, si la saturación de oxígeno es < 85%, con alta probabilidad de mortalidad perinatal.10
El embarazo en pacientes con síndrome de Eisenmenger requiere de vigilancia médica continua, con la finalidad de identificar datos de cianosis e insuficiencia cardiaca de manera temprana. La alta tasa de mortalidad se asocia con trombosis intracardiaca, por lo que está indicada la anticoagulación, especialmente en el tercer trimestre. Existe una alta incidencia de trombosis y muerte súbita en el postparto inmediato y en las primeras cuatro semanas del puerperio. El trabajo de parto espontáneo es el tipo de resolución idónea; existe un incremento significativo de la mortalidad en pacientes sometidas a operación cesárea con anestesia general, debido a que las condiciones que generan hipotensión, caída en las resistencias vasculares sistémicas, depresión miocárdica, aumentan de manera crítica la persistencia del flujo a través del defecto de las cavidades, de tal manera que la hipoxia se hace más severa y habitualmente no responde a ninguna maniobra.10
La monitorización hemodinámica, gasométrica y electrocardiográfica son indispensables durante el trabajo de parto. El Colegio Americano de Cardiología, la Sociedad Americana del Corazón y la Sociedad Europea de Cardiología publicaron en las Guías 2008 y 2010, respectivamente, las recomendación para el manejo de la cardiopatía congénita, específicamente para hipertensión pulmonar/síndrome Eisenmenger en el rubro de reproducción en el adulto, y que a continuación se mencionan:
Clase I
]]>1. Las mujeres con cardiopatía congénita con hipertensión arterial pulmonar, especialmente aquéllas con síndrome de Eisenmenger, deben ser asesoradas para evitar el embarazo teniendo en cuenta el alto riesgo de muerte materna, y deben ser educadas sobre los métodos seguros y apropiados de anticoncepción (Nivel de evidencia: B).6,13
2. Las mujeres con cardiopatía congénita que se convierten en hipertensión arterial pulmonar durante el embarazo deben:6,13
a) Recibir asesoramiento individualizado de los especialistas cardiovasculares y obstétricos con experiencia en cuidados y manejo de cardiopatía congénita con hipertensión arterial pulmonar (Nivel de evidencia: C).
b) Someterse a la interrupción del embarazo lo antes posible (Nivel de evidencia: C).
3. La salpingoclasia conlleva un riesgo quirúrgico, el cual debe ser discutido con un obstetra con experiencia en manejo de pacientes de alto riesgo con cardiopatía congénita e hipertensión arterial pulmonar, así como junto a un anestesiólogo con entrenamiento en manejo de cardiopatías (Nivel de evidencia: C).6,13
Clase IIb
1. La interrupción del embarazo en los últimos trimestres representa un alto riesgo para la madre.9,18
Puede ser razonable; sin embargo, después de los riesgos de la interrupción se suman los riesgos de la continuación del embarazo (Nivel de evidencia: C).
Clase III
]]> 1. El embarazo en mujeres con cardiopatía congénita-hipertensión arterial pulmonar, especialmente en aquéllos con síndrome de Eisenmenger, no se recomienda y se debe evitar absolutamente en vista del alto riesgo de mortalidad materna (Nivel de evidencia: B).6,13
2. El uso de anticoncepción de una sola barrera en mujeres con cardiopatía congénita-hipertensión arterial pulmonar no es recomendable debido a la frecuencia de fallo (Nivel de evidencia: C).6,13
3. Anticonceptivos que contienen estrógeno deben ser evitados (Nivel de evidencia: C).5,6
Evolución y pronóstico de las patologías con cortocircuito durante el embarazo
La presencia de una enfermedad congénita cardiaca durante el embarazo en la madre representa un riesgo para el resultado materno y perinatal. El obstetra debe estar preparado para establecer la condición clínico-materno-fetal y en coordinación con un grupo interdisciplinario llevar a cabo el manejo óptimo e individualizado de la paciente portadora de una cardiopatía. Las tasas de complicaciones en el binomio son considerables en las mujeres embarazadas con enfermedad cardiaca congénita; pacientes con deterioro de la función sistólica ventricular subpulmonar y/o regurgitación pulmonar severa tienen un mayor riesgo de resultados adversos. El estudio publicado por Khairy y colaboradores realizó seguimiento de 53 mujeres con cardiopatía congénita, reportando complicaciones de edema pulmonar en 16.7% y arritmias en 2.8%, con resultados adversos neonatales en el 27.8%, con parto prematuro 20.8%, productos pequeños para la edad gestacional 8.3%, hemorragia intraventricular 1.4%, muerte fetal intrauterina 2.8% y muerte neonatal 1.4%.2
Pocos estudios han evaluado de manera primaria las lesiones con cortocircuito; sin embargo, queremos señalar el estudio de Zuber y colaboradores20 que reporta 126 embarazos, con defecto atrial en 50 casos, defecto septal en 22 y atrioventricular en 22, con tetralogía de Fallot 19 y 13 con diversos tipo de cortocircuito. La prevalencia de embarazos fue de 2.5 por paciente, el 98% se encontraron en clase I-II de la New York Heart Association , el porcentaje de pérdidas fetales fue de 0.9% por paciente, se identificaron eventos tromboembólicos en el 0.6% y la preeclampsia se presentó en 1.3%. Un dato importante es que la recurrencia de defectos cardiacos en los fetos de estas pacientes fue del 2.5%. Los resultados perinatales y materno adversos se observaron cuando coexistían un mayor número de defectos cardiacos; en estos casos, la resolución fue más frecuente por operación cesárea (p = 0.005), en comparación con las pacientes con lesiones únicas (70 versus 15-30%); sin embargo, en las primeras se observó un peso menor para la edad gestacional con p < 0.05. Este estudio muestra que en las lesiones cardiacas con cortocircuito intracardiaco y sin hipertensión pulmonar severa el embarazo es relativamente seguro con un seguimiento adecuado.
Un estudio publicado por Weiss y colaboradores21 revisó los casos de pacientes embarazadas con hipertensión pulmonar durante un periodo de 18 años; en ese periodo identificó 73 casos de Eisenmenger, hipertensión pulmonar primaria en 27 casos e hipertensión pulmonar secundaria en 25. La mortalidad materna para el síndrome de Eisenmenger fue del 36% para la hipertensión pulmonar primaria 30% y 56% para la hipertensión pulmonar secundaria; la sobrevivencia neonatal fue del 87 a 89% sin diferencia entre los grupos.
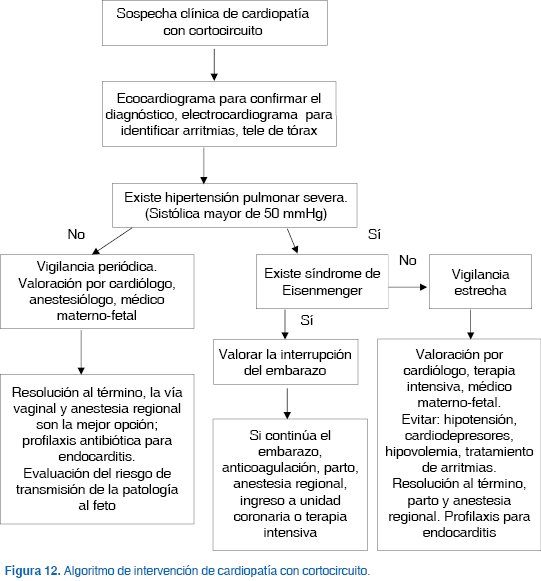
En la figura 12 se muestra el algoritmo de intervención diseñado para sospecha clínica de cardiopatía con cortocircuito durante el embarazo.
]]>
REFERENCIAS
1. Lui G, Silversides C, Khairy P, Fernandes S, Valente A, Nickolaus M et al. Heart rate response during exercise and pregnancy outcome in women with congenital heart disease. Circulation 2011; 123: 242-8. [ Links ]
2. Khairy P, Ouyang D, Fernandes S, Lee-Parritz A, Economy K, Landzberg M. Pregnancy outcomes in women with congenital heart disease. Circulation 2006; 113: 517-24. [ Links ]
3. Vanden Hoek T, Morrison L, Shuster M, Donnino M, Sinz E, Lavonas E et al. Cardiac arrest in special situations. Circulation 2010; 122: S829-S61. [ Links ]
4. Uebing A, Steer P, Yentis S, Gatzoulis M. Pregnancy and congenital heart disease. BMJ 2006; 332: 401-6. [ Links ]
5. Harris I. Management of pregnancy in patients with congenital heart disease, National Institute of Health. Prog Cardiovasc Dis 2011; 53: 305-11. [ Links ]
6. Warnes C, Williams R, Bashore T, Child J, Connolly H, Dearani J et al. Guidelines for the management of adults with congenital heart disease. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Develop Guidelines on the Management of Adults with Congenital Heart Disease), Circulation 2008; 118: 1-20. [ Links ]
7. Hill Ch, Pickinpaugh J. Physiologic changes in pregnancy. Surg Clin North Am 2008; 88: 391-401. [ Links ]
8. Wald R, Sermer M, Colman J. Pregnancy and contraception in young women with congenital heart disease. Paediatr Child Health 2011; 16: e25-9. [ Links ]
9. Davies G, Herbert W. Assessment and management of cardiac disease in pregnancy. J Obstet Gynaecol Can 2007; 29: 331-6. [ Links ]
10. Regitz V, Blomstrom C, Borghi C, Cifkova R, Ferreira R, Foidart J et al. Guía de Práctica Clínica de la Sociedad Europea de Cardiología para el tratamiento de las enfermedades cardiovasculares durante el embarazo. Rev Esp Cardiol 2012; 65: 171.e1-e44. [ Links ]
11. Royal College of Obstetricians and Gynaecologists. Maternal collapse in pregnancy and the puerperium. Green-top Guideline No. 56. 2011. [ Links ]
12. Solanky S, Jain A, Singh A, Sharma A. Low-dose sequential combined-spinal epidural anesthesia for cesarean section in patient with uncorrected tetralogy of Fallot. SJA 2011; 5: 320-2. [ Links ]
13. Baumgartner H, Bonhoeffer Ph, De Groot N, Haan F, Deanfield J, Galie N et al. Guía de Práctica Clínica de la Sociedad Europea de Cardiología para el manejo de cardiopatías congénitas en el adulto (nueva versión 2010). Rev Esp Cardiol 2010; 63: 1484.e1-e59. [ Links ]
14. Yap S, Drenthen W, Meijboom F, Moons P, Mulder BJ, Vliegen H et al. Comparison of pregnancy outcomes in women with repaired versus unrepaired atrial septal defect. BJOG 2009; 116: 1593-1601. [ Links ]
15. Gonzalez J, Cadavid A, Aguilera D, Cazzaniga M. Update article for continuos education Tetralogy of Fallot. Rev Colomb Cardiol 2008; 15: 139-47. [ Links ]
16. Bailliard F, Anderson R. Tetralogy of Fallot. OJRD 2009; 4: 1-10. [ Links ]
17. Silversides C, Marelli A, Kiess M, Beauchesne L, Dore A, Kiess M et al. Canadian Cardiovascular Society 2009 Consensus Conference on the management of adults with congenital heart disease: Outflow tract obstruction, coartation of the aorta, tetralogy of Fallot, Ebstein anomaly and Marfan's syndrome. Can J Cardiology 2010; 26: 143-50. [ Links ]
18. Schuuring M, Boekholdt S, Windhausen A, Bouma B, Groenink M, Keijzers M et al. Advanced therapy for pulmonary arterial hypertension due to congenital heart disease: a clinical perspective in a new therapeutic era. Neth Heart J 2011; 19: 509-13. [ Links ]
19. Diller G, Breithardt G, Baumgartner H. Congenital heart defects in adulthood. Dtsch Arztebl Int 2011; 108: 452-9. [ Links ]
20. Zuber M, Gautschi N, Oechslin E, Widmer V, Kiowski W, Jenni R. Outcome of pregnancy in women with congenital shunt lesions. Heart 1999; 81: 271-5. [ Links ]
21. Weiss BM, Zemp L, Seifert B, Hess OM. Outcome of pulmonary vascular disease in pregnancy: a systematic overview from 1978 through 1996. J Am Coll Cardiol 1998; 31: 1650-7. [ Links ]
22. Royal College of Obstetricians and Gynaecologists. Cardiac Disease and Pregnancy. 2011. (Good Practice No. 13. [ Links ])
]]>