
Importancia del tiempo de suspensión del uso combinado de aspirina y clopidogrel en pacientes sometidos a cirugía de revascularización coronaria
Importance of the time for stopping the combined use of aspirin and clopidogrel in patients undergoing coronary artery by–pass graft surgery
Leiva–Pons JL,* Carrillo–Calvillo J,* Leiva–Garza JL,* Loyo–Olivo MA,* Piña–Ramírez BM,* López–Quijano JM,* Celaya–Lara S,* Cerda–Alanís R,* Guerrero H*
* Servicio de Cardiología del Hospital Central Dr. Ignacio Morones Prieto San Luis Potosí, SLP, México.
]]> Correspondencia:
Recibido: 23 de enero de 2006 ]]> Aceptado: 28 de enero de 2008
Resumen
El uso combinado de aspirina y clopidogrel en pacientes con síndromes isquémicos coronarios agudos es la práctica habitual. Lo anterior incrementa el riesgo de sangrado perioperatorio de cirugía de revascularización coronaria (CRC). Este estudio fue diseñado para evaluar el efecto de la terapia antiplaquetaria en la evolución perioperatoria de pacientes sometidos a CRC. Se estudiaron 49 pacientes consecutivos y se compararon dos grupos: grupo A, los que habían suspendido el tratamiento antiplaquetario 6 o más días antes de la cirugía y, grupo B, aquellos que lo recibieron en los últimos 5 días antes de la intervención o no lo suspendieron. Los grupos fueron comparables en sus características demográficas, padecimiento actual, uso pre y postoperatorio de medicamentos, y características de la intervención. Se encontró una tendencia a la mayor frecuencia de complicaciones cardiovasculares postoperatorias (punto final cardiovascular primario) en el grupo que suspendió los antiplaquetarios 6 o más días antes de la cirugía (grupo A 12%, grupo B 8%; p = 0.923). El punto final de sangrado fue significativamente mayor en el grupo B, que continuó el tratamiento antiplaquetario en los 5 días previos a la cirugía (grupo A 4%, grupo B 29%; p = 0.023), al igual que la necesidad de trasfusiones de hemoderivados. Concluimos que la combinación de aspirina y clopidogrel previo a la cirugía de revascularización coronaria se asocia con mayor sangrado y morbilidad; aunque la tendencia parece favorable a los que continuaron con los antiplaquetarios, no hubo diferencia en la evolución cardiovascular.
Palabras clave: Aspirina. Clopidogrel. Antiplaquetarios. Cirugía de revascularización coronaria.
Abstract
The combined use of aspirin and clopidogrel is the standard of care for patients with acute coronary syndromes. The risk for perioperative bleeding is considerably increased after coronary artery by–pass graft surgery (CABG). This study was designed to evaluate the effect of antiplatelet therapy on perioperative CABG outcome. We studied 49 consecutive patients undergoing first time CABG, and compared two groups: Group A, patients who stopped antiplatelet treatment at least 6 days before surgery, and group B, those who received antiplatelet therapy within 5 days before surgery or did not suspended therapy. The groups were comparable in their demographic characteristics, manifestations of disease, perioperative medication use and the characteristics of surgery. There was a non significant tendency for more cardiovascular complications (primary cardiovascular endpoint) in the group that stopped antiplatelet therapy 6 or more days before surgery (Group A 12%, group B 8%; p = 0.923). The bleeding endpoint was significantly higher in group B, that remained on antiplatelet therapy within 5 days before surgery (Group A 4%, group B 29%; p = 0.023), as well as the need for transfusion. We concluded that the combined use of aspirin and clopidogrel before CABG increases postoperative bleeding and morbidity; there was no definitive difference in the cardiovascular outcome.
Key words: Aspirin. Clopidogrel. Antiplatelet therapy. Coronary artery by–pass graft surgery.
]]> Introducción
El uso combinado de terapia antiplaquetaria con aspirina y clopidogrel es la práctica habitual en pacientes con las diferentes manifestaciones de enfermedad coronaria aterosclerótica. No hay duda del beneficio que ofrece la aspirina en la disminución de eventos cardiovasculares tanto en prevención primaria como secundaria.1 El clopidogrel se emplea con éxito al ingreso de pacientes a la Unidad de Cuidados Coronarios por un síndrome coronario agudo sin elevación del segmento ST (SICA–SEST), con un beneficio que se mantiene durante el año posterior al evento,2 y antes de la terapia de reperfusión farmacológica en el caso de un infarto del miocardio con elevación del ST (IMEST).3 El temor a incrementar el riesgo de sangrado en caso de requerir revascularización quirúrgica ha sido justificación en algunos grupos, para no administrar clopidogrel hasta el momento posterior a la angiografía coronaria cuando se ha decidido revascularización percutánea. El cirujano habitualmente sugiere suspender la terapia antiplaquetaria 7 a 10 días antes de la cirugía para evitar el riesgo de sangrado, considerando la vida media de las plaquetas a las cuales se han unido irreversiblemente los antiagregantes plaquetarios. Por otro lado, los pacientes que se han mantenido con aspirina hasta el momento de la cirugía, parecen tener mejor evolución postoperatoria por la disminución de eventos cardiovasculares. El objetivo del presente estudio es comparar la evolución cardiovascular perioperatoria en cirugía de revascularización coronaria y las complicaciones hemorrágicas en 2 grupos de pacientes, el primero que suspendió el tratamiento antiplaquetario 6 o más días antes de la cirugía y el segundo, que continuó recibiendo terapia antiplaquetaria en los 5 días previos a la operación o no lo suspendió.
Material y métodos
En el presente estudio con diseño quasiexperimental realizado en el Hospital Central "Dr. Ignacio Morones Prieto" de la ciudad de San Luis Potosí, se incluyeron todos los pacientes sometidos a cirugía de revascularización coronaria que se ingresaron a la Unidad de Terapia Cardiovascular, en el curso de los dos últimos años.
La información se obtuvo de la base de datos del Servicio de manera prospectiva. Los pacientes se dividieron en 2 grupos: Grupo A, los que suspendieron el tratamiento antiplaquetario 6 o más días antes de la cirugía y, grupo B, aquellos que lo recibieron en los últimos 5 días antes de la intervención o no lo suspendieron. Se determinaron sus características demográficas, antecedentes cardiovasculares y factores de riesgo, indicación para la angiografía coronaria y cirugía, uso pre y postoperatorio de diferentes fármacos e inotrópicos, características de la cirugía y evolución postoperatoria. Para evaluar el efecto de la terapia antiplaquetaria sobre el riesgo de sangrado se analizó: el sangrado cuantificado en el transoperatorio, la cantidad de material drenado por los tubos mediastinal y pleurales en las primeras 36 horas del postoperatorio, la necesidad de reoperación, el decremento máximo de los niveles de hemoglobina postoperatoria con respecto del basal en las primeras 48 horas del postoperatorio, el número de hemoderivados transfundidos durante y después de la cirugía, el retraso en el retiro de drenajes, así como el criterio TIMI de sangrado mayor y menor. Se definió como sangrado mayor si fue intracraneal o si se presentaron signos claros de hemorragia con una caída de hemoglobina de más de 5 g/dL, el sangrado menor fue aquel evidente y asociado con disminución de la hemoglobina inferior a 5 g/dL. Para fines del análisis estadístico, se agruparon en el punto final compuesto de sangrado a los pacientes que tuvieron necesidad de reoperación y/o presentaron sangrado TIMI mayor. La evolución cardiovascular postoperatoria se analizó mediante la cuantificación de mortalidad hospitalaria total post–quirúrgica, infarto perioperatorio y eventos cerebrovasculares. Se definió infarto perioperatorio por la presencia de uno de los siguientes 3 criterios: elevación de CPK más de 10 veces arriba de su valor normal o si estaba previamente elevada por el incremento de por lo menos 50% sobre el valor previo; o elevación de CPK MB 5 veces por arriba de lo normal o la aparición electrocardiográfica de nuevas ondas Q patológicas en 2 derivaciones precordiales contiguas o más de 2 derivaciones adyacentes de los miembros. Se consideró evento cerebrovascular a la aparición intrahospitalaria de un déficit neurológico transitorio o permanente después de la cirugía. Se analizó igualmente la aparición de insuficiencia cardíaca postoperatoria por la presencia de estertores en más de 50% de los campos pulmonares o evidencia de edema pulmonar en la radiografía de tórax, y choque cardiogénico con los siguientes criterios: presión sistólica menor de 90 mm Hg o necesidad de medidas de apoyo circulatorio, e hipoperfusión periférica, o índice cardíaco menor o igual a 2.2 L/min/m2sc y presión capilar pulmonar mayor a 15 mm Hg. El punto final compuesto cardiovascular primario incluyó a los pacientes que fallecieron en el postoperatorio inmediato o presentaron infarto al miocardio o evento cerebrovascular. Además de lo anterior, en el punto final cardiovascular secundario se agregaron a los pacientes que presentaron choque o insuficiencia cardíaca. Se revisó finalmente el efecto de los eventos cardiovasculares y de sangrado sobre la duración del internamiento en la terapia intensiva y el retraso para el alta hospitalaria del paciente. Se conservó la confidencialidad de los datos.
Análisis estadístico
Se compararon las características demográficas, clínicas y evolución de los pacientes con suspensión de antiplaquetarios, los que habían suspendido el tratamiento antiplaquetario 6 o más días antes de la cirugía y aquellos que lo recibieron en los últimos 5 días antes de la intervención o no lo suspendieron. Las variables categóricas se analizaron, utilizando la prueba exacta de Fisher o chi–cuadrada según lo apropiado, las variables continuas se compararon utilizando la t – de Student o la U de Mann–Whitney de acuerdo a la distribución de los datos. Un valor de P ≤ 0.05 se consideró como significativo. El análisis se efectuó utilizando el programa SPSS versión 8.
]]> Resultados
Se incluyeron 49 pacientes, 25 que suspendieron el tratamiento antiplaquetario 6 o más días antes de la cirugía (grupo A), y 24 que lo suspendieron en los 5 días previos o no lo suspendieron (grupo B). Las características demográficas fueron comparables para ambos grupos y no existió ninguna diferencia significativa en los antecedentes y factores de riesgo cardiovascular (Tabla I). Los pacientes fueron en su mayoría de sexo masculino y destacó un alto porcentaje, para ambos grupos, de pacientes diabéticos y la alta frecuencia de hipertensión arterial (HTA). Casi la mitad tuvieron historia previa de angina inestable y la tercera parte de infarto agudo del miocardio (IAM) previo. En el grupo A se observó una mayor frecuencia del antecedente de revascularización percutánea que existió en uno de cada ocho pacientes del grupo B. Ninguno tuvo historia de cirugía de revascularización previa. La indicación más frecuente para la realización de coronariografía fue posterior a angina inestable en ambos grupos (56% en el grupo A y 62.5% en el grupo B), 24% habían presentado IAM en el grupo A contra 4% del grupo B, y 20% contra 33% tenían angina crónica estable en ambos grupos, respectivamente.
El 56 y 58% de los pacientes recibían aspirina como único tratamiento antiplaquetario, sólo clopidogrel en el 4% del grupo B y ninguno del grupo A, y ambos antiplaquetarios en 44 y 37% (Tabla II). El uso de otros fármacos cardiovasculares fue muy similar aunque existe una discreta mayor frecuencia del uso de heparinas en el grupo B. Ningún paciente fue intervenido posterior al uso de tratamiento fibrinolítico. Todos los pacientes recibieron nitroglicerina en el postoperatorio y hubo una alta frecuencia del uso de solución glucosa–insulina–potasio (GIK), así como de inotrópicos, independientemente de la condición hemodinámica del paciente. En ninguno de los casos hubo diferencias significativas al comparar los grupos. El tiempo promedio de circulación extracorpórea de la población total fue 127 minutos, 131 minutos en el grupo A y 122 en el grupo B (Tabla III). La duración del pinzamiento aórtico también fue similar, 63 minutos para el grupo A y 60 minutos en el B. En promedio se colocaron 3.1 puentes por paciente en cada cirugía, habitualmente injertos de arteria mamaria interna izquierda a la descendente anterior y hemoductos venosos a los otros vasos. Tampoco hubo diferencia en el número de puentes colocados en ambos grupos. Ochenta y cuatro por ciento de los pacientes del grupo A recibieron aprotinina y 66% en el grupo B.



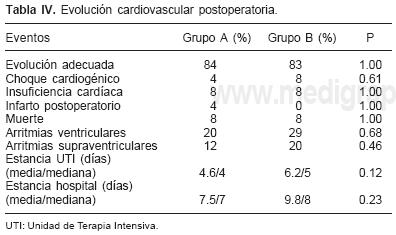
]]> Eventos cardiovasculares (Tabla IV)
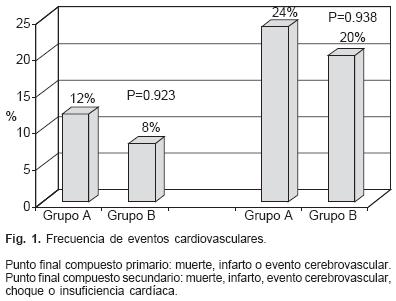
Tuvieron una evolución cardiovascular postoperatoria adecuada similar en ambos grupos, el 84% de los pacientes del grupo A y 83% del B. Dos pacientes de cada grupo fallecieron en quirófano o en las primeras 24 horas posteriores a la cirugía; sólo se presentó un evento de infarto postoperatorio en el grupo A, ninguno en el grupo B, tampoco existieron eventos cerebrovas–culares. Un paciente (4%) del grupo A y 2 (8%) del grupo B, tuvieron choque cardiogénico. Ocho por ciento de los pacientes de ambos grupos tuvieron manifestaciones de insuficiencia cardíaca. El punto final cardiovascular primario compuesto por muerte, infarto o evento cerebro–vascular se presentó en 3 de 25 pacientes del grupo A (12%), y 2 de 24 pacientes del grupo B (8 %), sin que esto alcance una diferencia estadísticamente significativa (Fig. 1). El punto final cardiovascular secundario en el que se agregan insuficiencia cardíaca o choque postoperatorio se presentó en 24% del grupo A y 20% del grupo B, tampoco estadísticamente significativos.
Sangrado postoperatorio (Tabla V)
El promedio de sangrado total transoperatorio para ambos grupos fue de 760 mL; en el grupo A, éste fue discretamente menor, 675 mL contra 850 mL del grupo B. El drenaje por los tubos mediastinal y pleurales fue más bajo en el grupo A 587 mL vs 839 mL. No hay diferencia estadísticamente significativa. Existió una mayor caída de la hemoglobina perioperatoria en el grupo B, mismo que también requirió transfusión de un mayor número de paquetes globulares y de otros hemoderivados; ninguna de estas variables muestra diferencias significativas. Presentaron sangrado TIMI mayor uno de 25 pacientes del grupo A (4%) y 5 de 24 pacientes (20%) en el grupo B (p = 0.098). Sólo hubo necesidad de reoperación por sangrado en 2 pacientes del grupo B. Los pacientes que suspendieron los anti–plaquetarios en los 5 días previos a la cirugía o no los suspendieron tuvieron una mayor caída de la hemoglobina postoperatoria y por ende requirieron de una mayor cantidad de hemoderivados, todos estos parámetros fueron estadísticamente significativos. El punto final compuesto de sangrado (reoperación y/o sangrado TIMI mayor) (Fig. 2) se observó en un paciente del grupo A y 7 del B (4% vs 29%, p = 0.023), lo cual sí alcanzó significancia estadística. No hubo eventos de hemorragia intracraneana ni sangrado de tubo digestivo, y sólo un paciente del grupo B presentó hematuria. La frecuencia de uso de aprotinina fue mayor en el grupo que suspendió antes los antiplaquetarios, donde se observó de por sí menor incidencia de sangrado.
]]>

Evolución postoperatoria
El tiempo promedio de estancia postoperatoria en terapia intensiva para todo el grupo fue de 5.3 días, ligeramente mayor en el grupo B 6.3 contra 4.3 días de los pacientes del grupo A; igualmente, la estancia hospitalaria fue mayor para el grupo B 9.9 días contra 7.7días del A, con un promedio para ambos grupos de 8.8 días.
Discusión
Los pacientes sometidos a cirugía de revascularización coronaria (CRC), principalmente cuando se realiza bajo circulación extracorporea (CEC) tienen, por sí mismos, un riesgo incrementado de presentar sangrado perioperatorio excesivo.4 Diferentes alteraciones en el sistema hemostático predisponen a los pacientes. Además de hemodilución, hay activación excesiva de la cascada de la coagulación por la interacción de la sangre con las superficies no endoteliales de la circulación extracorporea, y/o activación de la vía extrínseca de la coagulación por el mismo trauma quirúrgico con consumo de factores procoagulantes. Hay también activación simultánea de la fibrinólisis por múltiples mecanismos. La consecuencia es incremento en el sangrado y la necesidad de tomar medidas para contrarrestar estos factores nocivos. Las anormalidades plaquetarias son también un factor predisponente a hemorragia perioperatoria y el empleo de fármacos antiplaquetarios agrava la disfunción plaquetaria por lo cual se sugiere siempre la suspensión de los mismos cuando menos 7 a 10 días antes de la intervención.
En pacientes con enfermedad coronaria aterosclerótica, sintomática o no, hay indicación para el uso de aspirina independientemente de la manifestación clínica predominante de la enfermedad. El clopidogrel es un inhibidor selectivo de la agregación plaquetaria al unirse de manera irreversible a los receptores de adenosindifosfato (ADP). Se emplea de manera combinada con la aspirina en pacientes con síndromes coronarios agudos, con o sin elevación del segmento ST, para disminuir las complicaciones vasculares tempranas y tardías. Sin embargo, ante la siempre latente posibilidad de que el paciente requiera cirugía de revascularización después de la angiografía coronaria, se ha preferido diferir el uso de clopidogrel hasta definir la anatomía coronaria y decidir una conducta de revascularización percutánea, para evitar el riesgo de sangrado operatorio. Algunos pacientes, por la gravedad de su condición clínica llegan a la cirugía sin tiempo para suspender los antiplaquetarios, con el teórico riesgo de mayor sangrado.
]]> Nos parece importante destacar los siguientes puntos relevantes de nuestro estudio: Esta población ejemplifica típicamente las características demográficas de los pacientes con enfermedad coronaria que se atienden en todo el país. Existe una mayor prevalencia de diabéticos en el grupo B, donde los pacientes llegaron con efecto antiplaquetario a la cirugía, probablemente reflejo de mayor gravedad de la enfermedad coronaria, como sugiere el comportamiento con angina crónica estable, mayor frecuencia de insuficiencia cardíaca y mayor necesidad de balón de contrapulsación aórtica en el postoperatorio. El tratamiento farmacológico es el habitual en la práctica cardiológica. Los eventos cardiovasculares postoperatorios fueron similares en ambos grupos, sin embargo es clara la mayor frecuencia de complicaciones hemorrágicas y necesidad de hemoderivados en el grupo B.El estudio CURE incluyó pacientes con angina inestable o IMSEST de riesgo intermedio o alto para recibir clopidogrel o placebo adicionado a la terapia habitual que incluyó aspirina, con una dosis de carga de 300 mg al ingreso y en las primeras 24 horas después de la aparición de los síntomas, seguidos de 75 mg diarios de clopidogrel o su equivalente placebo por un tiempo promedio de 9 a 12 meses. El objetivo final primario fue el compuesto por la aparición de infarto del miocardio (IM), evento vascular cerebral (EVC) y muerte cardiovascular (MCV) durante el seguimiento. Se obtuvo una disminución del 20% del riesgo relativo de eventos cardiovasculares (IC 95%, 0.72–0.90, p < 0.001) con la asociación aspirina/clopidogrel. Aun cuando se encontró una tendencia a presentar una mayor cantidad de eventos hemorrágicos en el grupo que recibió clopidogrel, un subanálisis posterior5 demostró que esto ocurre principalmente cuando se recibe una dosis diaria de aspirina superior a 162 mg diarios. Otro subestudio de CURE, publicado por Fox y colaboradores,6 sugiere una mayor tendencia a presentar sangrado mayor o requerir reintervención en los pacientes que continúan recibiendo terapia antiplaquetaria combinada hasta el momento de la cirugía sin incremento en la mortalidad perioperatoria. De los 12,562 pacientes incluidos en el grupo total de CURE, 1,015 fueron sometidos a CRC en la hospitalización inicial, 530 del grupo placebo y 485 con clopidogrel. La frecuencia de muerte cardiovascular, infarto del miocardio o evento cerebrovascular antes de la cirugía fue de 4.7% para el grupo placebo y 2.9% para el grupo con clopidogrel; la tasa de sangrado mayor perioperatorio fue 5.6% para clopidogrel y 4.2% para placebo. En ambos casos no hubo diferencia estadísticamente significativa. Se concluyó que los beneficios de iniciar el clopidogrel al momento de la admisión sobrepasan los riesgos, aun en los pacientes que son operados de manera temprana. Este subestudio de CURE contrasta con nuestros resultados que muestran mayor aparición de los diferentes marcadores de sangrado en pacientes que continuaron con clopidogrel y aspirina hasta la cirugía. Nuestro estudio a su vez es similar al publicado por Hongo y colaboradores7 quienes encontraron mayor gasto por los drenajes torácicos, más transfusiones de derivados sanguíneos y reoperación por sangrado en los pacientes que continuaron con exposición al clopidogrel durante los 7 días previos a la cirugía.
El estudio CLARITY fue diseñado para demostrar el beneficio del clopidogrel, adicionado a la aspirina en pacientes menores de 70 años con infarto del miocardio con elevación del segmento ST de menos de 12 horas de evolución en los que se planea administrar terapia de reperfusión farmacológica. Se demostró una disminución del 36% (p < 0.001) de los componentes del punto final primario (presencia de la arteria responsable del infarto ocluida al momento de la coronariografía en los primeros 3 a 8 días después del infarto, o muerte o reinfarto de los pacientes antes de la angiografía coronaria) en el grupo que recibió terapia antiplaquetaria combinada comparada con el de aspirina sola. El beneficio clínico (reinfarto, evento cerebrovascular o muerte) se mantiene a 28 días luego del evento agudo y coincidente en los diferentes subgrupos analizados, sin importar el tipo de agente fibrinolítico utilizado. La frecuencia de sangrado antes y después de la angiografía coronaria fue similar para ambos grupos. Fueron sometidos a cirugía de revascularización coronaria el 5.9% de los pacientes tratados con clopidogrel y 6.0% de los que recibieron placebo; tuvieron sangrado TIMI mayor (disminución de la hemoglobina ≥ a 5 g/dL) el 7.5% de los pacientes operados que recibieron clopidogrel y 7.2% de los que no lo recibieron, lo cual no alcanza diferencia estadísticamente significativa. Aun en aquellos que fueron operados de emergencia en los primeros 5 días después de la última dosis del medicamento parece existir una tendencia a mayor sangrado de los que recibieron clopidogrel y aspirina (9.1%) contra los tratados solamente con aspirina (7.9%) pero tampoco existe una diferencia significativa.
En el estudio chino COMMIT–CCS 2,8 se incluyeron pacientes con sospecha de infarto agudo del miocardio en sus primeras 24 horas de evolución, para recibir clopidogrel y aspirina, contra placebo y aspirina hasta el alta o los primeros 28 días, (promedio dos semanas). Se encontró una reducción del 9% en el objetivo final compuesto que incluyó muerte, reinfarto o evento cardiovascular, y del 7% en muerte por cualquier causa, en pacientes que recibieron clopidogrel comparado con el grupo tratado con placebo. No hubo incremento en sangrados, necesidad de transfusiones ni hemorragia intracraneal. Con los resultados de CLARITY y COMMIT–CCS se justifica el uso temprano del clopidogrel, junto con la aspirina y la trombólisis, al ingreso del paciente con IMEST, y continuarlo durante la estancia hospitalaria y al alta del paciente, sin el miedo poco justificado de que el paciente requiera tratamiento quirúrgico de emergencia.
El uso de aprotinina durante la cirugía de revascularización coronaria (CRC) disminuye el riesgo de sangrado postoperatorio y la necesidad de transfusiones en pacientes que recibieron tratamiento con clopidogrel y aspirina en el curso de la fase aguda del SCA.9 En nuestros pacientes no se encontró un claro beneficio con el uso de este medicamento dado que se utilizó con mayor frecuencia en el grupo de pacientes que suspendieron antes los antiplaquetarios, donde hubo menor incidencia de complicaciones hemorrágicas.
Por otro lado, la inhibición plaquetaria disminuye el riesgo de oclusión aguda y subaguda de los injertos aorto–coronarios cuando se utiliza de manera temprana en el postoperatorio de revascularización coronaria. El uso de aspirina es obligado a largo plazo para mantener la permeabilidad de los puentes. Bybee y colaboradores10 demostraron que los pacientes que continúan recibiendo aspirina en los 5 días previos a la intervención tienen un menor riesgo de mortalidad hospitalaria postoperatoria, sin un riesgo incrementado de reoperación por sangrado o mayor necesidad de transfusión de productos sanguíneos. Se encontró un 61% de reducción relativa y 2.7% de reducción absoluta en la mortalidad hospitalaria de los pacientes que continuaron recibiendo aspirina en los 5 días previos a la cirugía. Dacey y colaboradores11 presentaron una reducción del 27% de la mortalidad intrahospitalaria postoperatoria de los pacientes que continuaron recibiendo aspirina hasta la cirugía, sin incremento significativo en hemorragia, requerimientos de productos sanguíneos o morbilidades relacionadas Los pacientes incluidos en nuestro estudio tuvieron una tendencia a presentar menos complicaciones cardiovasculares postoperatorias cuando continuaron recibiendo antiplaquetarios en los 5 días previos a la intervención o no los suspendieron, sin que esto alcance significancia estadística. El estudio de Mangano y colaboradores,12 sobre el uso temprano de aspirina postoperatoria se asoció con la disminución significativa de la mortalidad, infarto del miocardio, evento cerebrovascular, e insuficiencia renal. El beneficio del uso prolongado de aspirina y clopidogrel en pacientes con síndromes coronarios agudos sin elevación del segmento ST después de la cirugía de puentes aorto–coronarios fue demostrado en CURE por un tiempo al menos de 9 a 12 meses. Nuestra práctica incluye reiniciar el uso conjunto de aspirina y clopidogrel en cuanto el paciente está consciente y tolera la vía oral en el postoperatorio.
Limitaciones del estudio
Nuestro estudio fue retrospectivo en su diseño y el uso de antiplaquetarios no fue determinado de manera aleatoria. La práctica habitual de la cardiología refleja la necesidad de continuar los antiplaquetarios hasta la cirugía por la gravedad del padecimiento o de intervenir a los pacientes de emergencia sin tiempo para suspender la medicación. Nuestra población es pequeña y la muestra no tiene el tamaño suficiente para alcanzar diferencias estadísticamente significativas en los puntos finales cardiovasculares donde parece existir tendencia a mejor evolución de los pacientes que no suspendieron los antiplaquetarios.
]]> Conclusiones
Los resultados de nuestro estudio sugieren que efectivamente existe una mayor tendencia al sangrado perioperatorio y necesidad de reintervención por hemorragia en los pacientes que continúan recibiendo terapia antiplaquetaria en los días previos a la cirugía de revascularización coronaria comparados con los que la suspenden. Aunque parece existir una tendencia a que la evolución cardiovascular en los pacientes que continúan con terapia antiplaquetaria sea mejor, las diferencias no son estadísticamente significativas. El temor a sangrado perioperatorio no debe ser motivo para posponer el uso de tratamiento antiplaquetario combinado al ingreso de pacientes con síndromes coronarios agudos, donde el empleo de aspirina y clopidogrel impacta verdaderamente en la evolución y pronóstico. Cuando la condición clínica lo permita sugerimos diferir la cirugía cardiaca al menos 5 días después de la suspensión de antiplaquetarios.
Agradecimientos
Al personal de enfermería de la Unidad de Terapia Cardiovascular de nuestro hospital que se ocupa de la detección oportuna de las complicaciones postoperatorias de nuestros pacientes. Al Dr. Daniel Noyola Cherpitel por el análisis estadístico de los datos y sus consejos en el diseño del estudio.
Referencias
1. ANTIPLATELET TRIALISTS' COLLABORATION. COLLABORATIVE OVERVIEW OF RANDOMIZED TRIALS ON ANTIPLATELET THERAPY: Prevention of death, myocardial infraction, and stroke by prolonged antiplatelet therapy in various categories of patients. BMJ 1994;308:1488–1506. (Erratum, BMJ 1994;308:1504). [ Links ]
2.YUSUF S, ZHAO F, METHA SR, CHROLAVICIUS S, TOGNONI G, FOX KK, ET AL: Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST– segment elevation. N Engl J Med 2001;345:494–502. [ Links ]
3. SABATINE MS, CANNON CP, GIBSON CM, LÓPEZ-SENDON JM, MONTALESCOT G, THEROUX P, ET AL:Addition of clopidogrel to aspirin andfibrinolytic therapy for myocardial infarction with ST–segmentelevation.N Eng J Med 2005;352:1179–89. [ Links ]
4. DESPOTIS GJ, HOGHE JR CW: Pathophysiology, prevention, and treatment of bleeding after cardiac surgery: a primer for cardiologist and an update for the cardiothoracic team. Am J Cardiol 1999;83:15B–30B. [ Links ]
5. PETERS RJ, MEHTA SR, FOX KA, ZHAO F, LEWIS BS, KOPECKY SL, ET AL: Effects of aspirin dose when used alone or in combination with clopidogrel in patients with acute coronary syndromes: observations from the Clopidogrel in Unstable angina to prevent Recurrent Events (CURE) study. Circulation 2003;108:1682–7. [ Links ]
6. FOX KA, MEHTA SR, PETERS RJ, ZHAO F, LAKKIS N, GERSH BJ, ET AL: Benefits of the Combination of clopidogrel and aspirin in patients undergoing surgical revascularizationfor non–ST elevation acute coronary syndrome. Circulation 2004;110:1202–1208. [ Links ]
7. HONGO RH, LEY J, DICK SE, YEE RR: The effect of clopidogrel in combination with aspirin when given before coronary artery bypass grafting. J Am Coll Cardiol 2002;40:231–237. [ Links ]
8. COMMIT COLLABORATIVE GROUP: Addition of clopidogrel to aspirin in 45,852 patients with acute myocardial infraction: randomized placebo–controlled trial. Lancet 2005;366:1607–21. [ Links ]
9. VAN DER LINDER J, LINDVALL G, SARTIPY U: Aprotinin decreases postoperative bleeding and number of transfusions in patients on clopidogrel undergoing coronary artery bypass graft surgery, a double –blind, placebo–controlled, randomized clinical trial. Circulation 2005;112 (Suppl 1) 1–280. [ Links ]
10. BYBEE KA, POWELL BD, VALETI U, ROSALES AG, KOPECKY SL, MULLANY C, ET AL: Preoperative aspirin therapy is associated with improved postoperative outcomes in patients undergoing coronary artery bypass grafting. Circulation 2005;112(SupplI): I–286–I–292. [ Links ]
11. DACEY LJ, MUNOZ JJ, JONHSON ER, LEAVITT BJ, MALONEY CT, MORTON JR, ET AL: Effects of preoperative aspirin use on mortality in coronary artery bypass grafting patients. Ann Thorac Surg 2000;70:1986–90. [ Links ]
12. MANGANO DT: Aspirin and mortality from coronary bypass surgery. N Engl J Med 2002;347:1309–1317. [ Links ] ]]>