
"El poder cardíaco" un instrumento del pasado, posiblemente una herramienta moderna en la valoración: clínica, terapéutica y pronóstica del choque cardiogénico por síndrome isquémico coronario agudo
"Cardiac Power Output" an old tool, possibly a modern tool for assessing cardiac pumping capability, as well as for a short–term prognosis in cardiogenic shock due to acute myocardial infarction
Eulo Lupi Herrera,* Eduardo Chuquiure Valenzuela,** Héctor González Pacheco,*** Brenda M Cuéllar Velasco,**** Alexandra Arias Mendoza,** Carlos Rodolfo Martínez Sánchez*****
*Sub–Director de la Sub–Dirección de Investigación Clínica. Del Instituto Nacional de Cardiología "Ignacio Chávez".
**Médico adjunto del Departamento de Urgencias y Unidad Coronaria. Del Instituto Nacional de Cardiología "Ignacio Chávez".
]]> ***Sub–Jefe del Departamento de Urgencias y Unidad Coronaria. Del Instituto Nacional de Cardiología "Ignacio Chávez".****Médico residente. Del Instituto Nacional de Cardiología "Ignacio Chávez".
*****Jefe del Departamento de Urgencias y Unidad Coronaria. Del Instituto Nacional de Cardiología "Ignacio Chávez".
Correspondencia:
Eulo Lupi Herrera
Instituto Nacional de Cardiología "Ignacio Chávez"
(INCICH, Juan Badiano No. 1, Sección XVI, Tlalpan 14080 México, D.F.)
Recibido: 7 de octubre de 2005 ]]> Aceptado: 26 de octubre de 2005
Resumen
Los registros de los parámetros hemodinámicos se han utilizado de una manera frecuente y habitual con el fin de establecer la estratificación y el riesgo de los enfermos con falla ventricular izquierda grave y en especial en aquellos que presentan el síndrome de estado de choque cardiogénico. Así mismo, se han aplicado con el propósito de guiar de manera más apropiada el tratamiento y conocer el pronóstico de los mismos a corto plazo. Sabemos que cada corazón tiene su propia capacidad de ejercer su función impulsora de la sangre al territorio sistémico. Este órgano es una máquina mecánica con la habilidad de generar tanto flujo como presión. El producto de multiplicar la presión arterial media sistémica por el flujo ejemplifica el trabajo útil desarrollado y es lo que conocemos como el "poder cardíaco" (PC). Esta capacidad impulsora de la bomba puede ser definida como el PC alcanzado durante la máxima motivación física o farmacológica y la reserva cardíaca es la que resulta a partir del punto del estado de reposo a la que se alcanza con la máxima estimulación física o farmacológica (RPC). El PC de reposo que se ha estimado para un adulto normal es aproximadamente de 1 watt. Sin embargo, durante las situaciones de estrés o durante el ejercicio máximo el corazón es capaz de desarrollar hasta 6 watts. En la disfunción ventricular izquierda aguda, el enfermo se torna en su hemodinámica inestable y la RPC se reduce con miras a tratar de sostener o de mantener la vida. Por lo tanto las determinaciones de PC en la insuficiencia cardíaca aguda o en el estado de choque cardiogénico en la condición de reposo representan la RPC que tiene el corazón en las situaciones agudas y su cuantificación refleja la severidad de la condición patológica imperante. Para la condición del estado de choque, el punto de corte para el PC se ha encontrado que es de 0.53 watts, límite que predice la mortalidad a corto plazo de forma bastante razonable. Para otros investigadores del tema, el límite del punto de corte es de 1 watt, dato que se debe de obtener bajo el efecto del máximo estímulo inotrópico. En nuestra experiencia en el choque cardiogénico por síndrome isquémico coronario agudo (SICA), el punto de corte del PC para predecir mortalidad a corto plazo es de 0.7 watts, pero su impacto en hacerlo es más claro, si el enfermo tiene un PC igual o mayor de 1 watt después de haberse realizado procedimientos coronarios intervencionistas y se ha obtenido éxito en la reperfusión del miocardio. De acuerdo a la revisión de la literatura acerca del tema del PC y sustentado en nuestra experiencia inicial, la cuantificación del PC en este escenario de los SICA, indica que esta determinación hemodinámica tiene un lugar preponderante en la valoración de estos enfermos, mas también pensamos que con la información que contamos hasta nuestros días, merece un análisis mucho más profundo y se debe de ser acreedor de investigaciones futuras, con miras a conocer su significado pronóstico exacto en el contexto del síndrome del estado de choque cardiogénico ocasionado por isquemia coronaria aguda.
Palabras clave: Poder cardíaco, choque cardiogénico, pronóstico.
Summary
Hemodynamic monitoring has been used extensively during the last decades for risk stratification and guiding treatment of patients with cardiovascular destabilization, especially in the scenario of acute heart failure and cardiac shock. Every cardiac pump has its own maximum performance, which denotes its pumping capability. The heart is a muscular mechanical pump with an ability to generate both flow (cardiac output) and pressure. The product of flow output and systemic arterial pressure is the rate of useful work done, "or the cardiac power" (CP). Cardiac pumping capability can be defined as the cardiac power output achieved by the heart during maximal stimulation, and cardiac reserve is the increase in power output as the cardiac performance is increased from the resting to the maximally stimulated state (CPR). Resting CP for a hemodynamically stable average sized adult is approximately 1 W. However, during stress or exercise, CPR can be recruited to increase the heart's pumping ability up to 6 W. In acute heart failure, the patient becomes hemodynamically unstable, and most of the cardiac pumping potential is recruited in order to sustain life. Hence, cardiac power measurements in patients with acute heart failure or with cardiogenic shock at rest represent most of the recruitable reserve available during the acute event, and their measurement reflects the severity of the patient's condition. It has been found that a cutoff value for CP of 0.53 W accurately predict in–hospital mortality for cardiogenic shock patients. Others investigators observed cutoff for increased mortality of CP < 1 W, data that were obtained at doses of maximal pharmacologic support yielding the individual maximal CP. In our experience, the cutoff value for CP that accurately predicts in–hospital mortality for cardiogenic shock patients is 0.7 W but its impact on short–term prognosis is clearer if the patient achieves a CP equal or higher than 1 W after an optimal myocardial revascularization with interventional cardiac procedures. According to the data collected from the literature, CP deserves a place in the evaluation of the patient with cardiogenic shock due to an acute myocardial infarction, but a more profound analysis of this parameter an further evaluation are required in order to better understand its prognostic meaning in this acute cardiac syndrome.
Key words: Cardiac power, cardiogenic shock, prognostic.
]]> Introducción
Una manera hasta cierto punto pragmática de valorar la función del corazón como "bomba impulsora" y así poder distinguir la calidad del trabajo desarrollado por este órgano, es llegar a poder percatarse si al hacer una maniobra terapéutica ésta es capaz de mejorar significativamente la función cardíaca.1–5 Al ser el corazón una bomba mecánica, como otros aparatos de esta naturaleza no puede aumentar su trabajo de una manera infinita. Su capacidad de desarrollarlo tiene necesariamente que ir del cero a cierto valor numérico máximo, donde toda máquina lo tiene o cuenta con ello. Existen dos conceptos en cuanto a la función mecánica del corazón: 1. Su capacidad como bomba: que es la máxima que puede desarrollar este órgano al ser estimulado y 2. su cabida de reserva: que es la diferencia entre la capacidad funcional observada en la condición de reposo y la documentada en el estado de mayor estimulación posible.6,7 En el hombre sano, la mayor captación del oxígeno está restringida por la habilidad del sistema cardiovascular para proporcionar este elemento gaseoso fundamental para la vida, más que por la capacidad del organismo para emplearlo, restricción que es mucho más marcada en los estados de insuficiencia cardíaca aguda. En esta última condición, la reducción del transporte del oxígeno a la masa muscular puede resultar de: 1. De una caída de la reserva contráctil del corazón, 2. de un abatimiento de la acción constrictora de los vasos arteriales que desvían el aporte a los tejidos que no requieren de tal soporte de la sangre oxigenada de manera prioritaria y 3. de una pérdida de la capacidad vasodilatadora que perfunden los tejidos que sí requieren del oxígeno en la condición metabólica imperante.8 Se aceptan en forma genérica, tres determinantes para establecer el pronóstico cardiovascular y se han estipulado: 1. El estado mecánico de la bomba impulsora, 2. la situación de inestabilidad eléctrica del corazón y 3. la velocidad de progresión de la enfermedad cardiovascular subyacente. En este apartado de la disfunción ventricular grave y del síndrome de choque cardiogénico nos interesa la relación entre: La determinante designada como 1 y el pronóstico. Las diferentes variables hemodinámicas que se han empleado en la condición de reposo al ser analizadas de manera estadística en pacientes con disfunción cardíaca, han demostrado que pueden llegar a emplearse en el escenario clínico para predecir los lineamientos acerca del pronóstico de estos enfermos. Sin embargo, cuando se pretenden aplicar de una manera o forma individual, se ha notado que esos valores llevan a una superposición de las cuantías de los mismos, lo que ocasiona verdaderas dificultades al clínico para poder elucubrar acerca de quién tiene mayor o menor probabilidad de que acontezca la muerte, o que siga, o que continúe con la vida. En vista de que variables tales como la fracción de eyección ventricular, el índice cardíaco y el índice de trabajo ventricular, mismas que se emplean para determinar la magnitud del defecto primario han correlacionado de una manera pobre de forma individual tanto para establecer la capacidad del ser enfermo en la condición de ejercicio, así como para establecer el pronóstico, se han buscado otras formas o medidas alternativas a ellos o a ellas.9,10 Se pretende en esta revisión, analizar el impacto que tiene el cálculo del llamado "poder cardíaco", el cual de una manera simplista se puede definir: como la capacidad que tiene el corazón para impartir la energía hidráulica hacia el sistema arterial y así mantener la circulación, en especial en el escenario complejo del síndrome de choque cardiogénico ocasionado por isquemia aguda. Iniciaremos por mencionar los aspectos que marcaron los albores de este parámetro.
El origen del poder cardíaco
Tan LB,8 en el año de 1987 formuló la hipótesis en la que señalaba que: "cuando la función mecánica del corazón se ha deteriorado a tal grado y éste es estimulado, su máximo poder no llega a exceder el valor considerado normal en la situación de reposo (que es de 1 watt para un adulto promedio)", en este contexto el estado de la función contráctil de este órgano es habitualmente incompatible con la vida. De manera opuesta, si el corazón ejerce la capacidad de alcanzarla con facilidad (> de 1 watt), no serán causa los factores mecánicos contráctiles de que no acontezca la sobrevivencia, deberá entonces atribuirse a otros agentes más dominantes o predominantes como la aparición de arritmias malignas (determinante 2). Esta importante hipótesis fue avalada en 63 pacientes con insuficiencia cardíaca avanzada, donde 23 de 26 enfermos con < 1 watt de poder cardíaco, murieron de falla cardíaca progresiva en el primer año y 40 de 44 sujetos se les notó sobrevivencia cuando el poder cardíaco era de > de 1 watt.11 La determinación del poder cardíaco se remonta al año de 1969 cuando Bergel et al,12 hacen su comunicación de la valoración de la energía mecánica empleada durante la función de bomba de los ventrículos. A pesar de haber sido aplicado por otros investigadores, su uso en la práctica cardiológica no resultó popular en esa época. Posiblemente por haberse estimado como una mera variable o como índice propuesto como un ideal de la contractilidad o de la capacidad de la función ventricular. Autores como Tan LB,8señala la importancia de considerarlo como un índice de reserva y también como un indicador de la capacidad funcional del corazón, lo que le hace tomar o le da el cariz de aplicarlo como una medida bastante puntual en los terrenos de la práctica clínica, que nos indica la habilidad global de este órgano para ejercer su función. No hay duda de que la capacidad de reserva del miocardio correlaciona con el pronóstico y en el síndrome de choque cardiogénico, la condición basal funcional del corazón cuando se encuentra marcadamente deprimida, pero de existir "suficiente reserva", es muy probable que en esta situación el músculo cardíaco se recupere con el tiempo en sus aspectos funcionales. Para poder evaluar de una manera completa esta capacidad de reserva, el corazón necesariamente debe de estimularse, ya sea incrementando su frecuencia cardíaca, acrecentando la precarga o la contractilidad a partir de los valores que se hayan considerado como los básales. En el estado de choque cardiogénico, la reserva de la precarga está empleada al máximo (hay un incremento considerable de las presiones de llenado), aunque en algunos enfermos puede existir hipovolemia, circunstancia donde el reto de administrar volumen de una manera muy cuidadosa puede indicarnos la magnitud de la "reserva de la precarga existente", aquéllos donde no exista tal situación o se empeore ésta, por lo general indicará un mal pronóstico. Tan LB,8 ha demostrado que la aplicación de agentes medicamentosos como la dobutamina, la que tiene efectos inotrópico y cronotrópico positivos en sujetos con insuficiencia cardíaca grave o catalogada como severa puede ser empleada con miras a valorar el pronóstico de los mismos.13–17 En el año de 1990 Tan LB y Littler WA,18 con fundamento a estas observaciones (que se pueden considerar como pioneras), investigaron una vez optimizada la precarga ventricular, la "capacidad de la reserva del corazón" en sujetos con síndrome de choque cardiogénico mediante la aplicación de la dobutamina de manera prospectiva. La infusión de la misma se hizo de forma gradual (de 2.5 a 40 microgramos/kilo/minuto) en 28 enfermos, en donde a 11 de ellos se les observó sobrevivencia por un año y en el resto la cohorte falleció. Los pacientes que superaron la muerte o aquellos que fallecieron, no se lograron separar sólo con fundamento al análisis de los parámetros hemodinámicos documentados en la condición basal de reposo, con la excepción de que fueran particularmente muy anormales (índice cardíaco de < 1.3 litros, minuto, metro cuadrado de superficie corporal o < 0.1J metro a la menos dos, o con poder cardíaco de < 0.35 watts) (Fig. 1). En cambio, con la utilización de la dobutamina se logró separar las poblaciones que murieron y las que llegaron a la sobrevivencia. Todos los sujetos con un poder cardíaco de < de 1 watt o que tuvieron un índice de trabajo del ventrículo izquierdo de < 0.25 J/metro cuadrado fallecieron, de haber sido los valores de estos dos parámetros superiores a las cifras anotadas llegaron a vivir por más de un año (Fig. 2). Por lo que el estudio Tan LB y de Littler WA,18 demostró que la evaluación hemodinámica de la llamada "reserva cardíaca" puede proporcionar un criterio objetivo clínico para predecir la evolución de manera individual en el estado de choque cardiogénico. De calcularse estay de aplicarse como un elemento pronóstico puede ser de gran utilidad para delinear también el manejo terapéutico inmediato de estos pacientes. El poder cardíaco (en watts) se calculó = (Presión arterial sistémica media – la presión media de la aurícula derecha) x el gasto cardíaco x2.2167xl0 a la menos tres. Las infusiones de la dobutamina se sostuvieron por períodos de 10–15 minutos y se consideró o se asumió que se había conseguido la máxima estimulación cuando no se logró alcanzar un incremento mayor del poder cardíaco. Es de hacerse notar que las dosis de dobutamina que se emplearon en el grupo que superó el estado de choque fueron a la vez de menor cuantía que las que se utilizaron en la cohorte que falleció (18.2 ±1.1 versus 25.6±2.3 microgramos/kilo/minuto, p < 0.05). Por ende, los sujetos que no expiraron, alcanzaron un mayor poder cardíaco a una menor dosis de infusión intravenosa de la dobutamina (Figs. 1 y 2). Una de las razones por las que el estado "basal de la función cardíaca" es menos acuciosa en predecir el pronóstico en sujetos con síndrome de choque cardiogénico, es que ésta no es del todo uniforme en su hemodinámica y en otros aspectos de su patofisiología. Por ejemplo, algunos tienen predominio del tono adrenérgico y otros del tono vagal, otros tienen mayor actividad trombótica – inflamatoria y en otros es o puede ser menor. Pero más relevante es de señalarse, que el derivar parámetros en la condición basal de reposo no necesariamente indica el estado final máximo de capacidad funcional del corazón, pues no se ha valorado la posible capacidad de la reserva funcional, concepto que es válido aun estando en esta condición crítica clínica – hemodinámica del estado de choque. La estimulación con la dobutamina se ha visto que correlaciona con la capacidad de reserva contráctil con la que se esperaría que se obtuviera con la realización fisiológica del ejercicio. Por lo que su estimación con este inotrópico positivo se puede llegar a tomar o considerar como la capacidad del corazón desfalleciente, en su aptitud funcional para el desarrollo del posible ejercicio y también para elucubrar acerca del pronóstico. En la población de enfermos con reserva contráctil, el índice cardíaco se incrementó de manera significativa, lo que resultó como consecuencia del aumento de la frecuencia cardíaca y del acrecentamiento del volumen latido, efecto este último producto de la acción vasodilatadora del inotrópico empleado en esta circunstancia particular. De notarse elevación de la presión sistémica media en ausencia de incremento de la precarga (presión capilar pulmonar o presión de llenado ventricular). El aumento del volumen latido del ventrículo izquierdo debe de considerarse como un producto de la acción inotrópica positiva de la dobutamina en el corazón desfalleciente, pero que aún cuenta con reserva cardíaca. En estos casos o circunstancias, la dobutamina ha ocasionado un incremento del índice de trabajo del ventrículo izquierdo y también del poder cardíaco. Los autores también notaron que, aunque el poder cardíaco basal era marginalmente bajo en aquellos que sucumbieron, el por ciento de incremento en aquellos que murieron fue pequeño al ser comparado con los que vivieron (67.6% versus 140.4%, p < 0.01). Lo que indica una aceptable o una buena capacidad de reserva cardíaca para estos últimos enfermos en el estado de choque. Hay certidumbre de que el establecer el diagnóstico de estado de choque en principio nos está hablando de un mal pronóstico o que éste es muy reservado en cuanto a la sobrevivencia. Los datos de hipotensión arterial sistémica y de oliguria nos ayudan a establecer como primeros elementos el diagnóstico del estado de choque, mas también sabemos que en sujetos particularmente hipertensos, el evidenciar presiones arteriales normales en presencia de otros datos de estado de choque, de ninguna manera excluye el diagnóstico del mismo. El estado final de esta condición en los SICA C ESST depende de la progresión de la enfermedad isquémica (mayor deterioro de la perfusión coronaria o de la instalación de una nueva necrosis o de la extensión de la existente), así como de la capacidad de reserva de bomba del corazón. Los resultados de Tan LB y de Littler WA,18 indican que si el poder cardíaco es estimado "con prontitud o al inicio" en el contexto del choque cardiogénico correlaciona de una manera apropiada con la posible sobrevivencia al año de seguimiento. Lo que sugiere que la progresión de la enfermedad coronaria en sí, en esta población en particular, afecta el pronóstico a mediano plazo de una manera ligera o casi intrascendente. Los estudios de Stack RS et al,19 han demostrado que una vez egresado el enfermo con choque cardiogénico, la frecuencia con la que se observa la mortalidad es cercana a un 4% en el primer año, cifra que representa menos de 1/10 parte de la que se tiene en la estancia hospitalaria. Una explicación que se ha brindado para esta observación, es que una vez que se ha presentado el estado de choque el daño del miocardio ya se ha completado o se ha consumado, aunque esta situación no excluye la posibilidad de que puedan acontecer infartos futuros o que aparezcan trastornos del ritmo que hagan que se modifique la cifra de mortalidad antes anotada. Es importante señalar que, en individuos en estado de choque y que lograron superar esa situación hemodinámica y se les determinó el índice de trabajo del ventrículo izquierdo en su valor máximo con la dosis más alta de dobutamina, éste en promedio fue de 0.35 J/metro cuadrado, valor que es significativamente menor que el que se puede encontrar o calcular en un individuo sano y sin la estimulación del inotrópico (0.52 J/metro cuadrado).20 Una dilucidación que se ha dado a esta observación es que el índice de trabajo ventricular incluye dos de los tres componentes mayores de la "reserva cardíaca", que son la precarga y la contractilidad y no contiene o abarca los aspectos puros cronotrópicos.21 Es de hacerse notar que de estar mermada la contractilidad cardíaca, y de ampliarse al máximo la precarga, el corazón es altamente dependiente de su competencia cronotrópica para alcanzar el mejor punto de función hemodinámica. El poder cardíaco que abarca este aspecto del cronotropismo, además de los que atañen al trabajo ventricular, de manera ideal se debería determinar en condiciones básales en el estado patológico y convendría siempre compararse con el que tiene el mismo individuo en ausencia de patología cardiovascular, mas en la práctica clínica es rara vez o la oportunidad en la que este aspecto circulatorio es conocido. Por tal motivo, el poder cardíaco basal en la situación de reposo se acepta como de un valor de 1 watt de acuerdo a la opinión de Tan LB.8 Con fundamento a sus estudios, que han señalado que el suponer que el corazón desfalleciente desarrolla su máxima capacidad (poder cardíaco máximo) no llega a exceder e l que es obtenido y requerido durante la inactividad del individuo. De ser menor de ese valor (< 1 watt), no es de esperarse que se pueda alcanzar a sostener la vida por un tiempo prolongado. Por el contrario, si el valor del poder cardíaco máximo excede el que se acepta para una condición de reposo, indica que la mecánica cardíaca existente es compatible con la vida, aunque el índice de trabajo del ventrículo izquierdo esté por debajo de las cifras del considerado como el normal basal. Es de asentarse con toda claridad que estos datos derivados por Tan LB y por Littler WA,18 fueron obtenidos en pacientes con estado de choque cardiogénico y a quienes sólo se les brindó tratamiento médico, por ende no se les dio soporte con recursos de asistencia mecánica circulatoria, ni PCI, ni tampoco de la CRVC, es decir de reperfusión coronaria.


El poder cardíaco en el presente
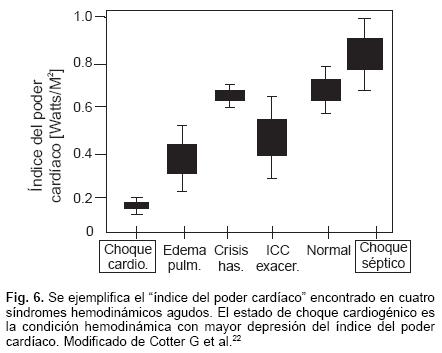
De acuerdo a estas consideraciones antes dichas, se desprende el hecho de que: aplicando el poder cardíaco máximo se pudieran separar los enfermos con estado de choque cardiogénico en aquéllos en los que tienen "reserva miocárdica" y los que no la portan. Así o de esta manera, encaminar a los primeros hacia otro tipo de lineamientos terapéuticos encaminados o que van con miras a cambiar el pronóstico del síndrome de choque cardiogénico por infarto agudo del miocardio. A continuación señalaremos las observaciones hechas en los últimos años en relación al poder cardíaco y el máximo nivel alcanzado del mismo, cuya diferencia nos da la "reserva cardíaca". Ésta de acuerdo a Cotter G et al,22 es máxima en situaciones de normalidad funcional del corazón, e irá decreciendo si la insuficiencia cardíaca es ligera, es moderada o es importante y será mínima si aparece disfunción ventricular aguda y prácticamente inexistente en el síndrome de estado de choque cardiogénico (Figs. 3 y 4). En relación a las resistencias vasculares sistémicas (RVS) y el índice del poder cardíaco (IPC), las primeras (las RVS) se hallarán en el estado de choque cardiogénico en cifras normales o serán ligeramente elevadas, estarán francamente incrementadas en el sujeto con: edema de pulmón mas sin estado de choque asociado, serán un poco menores en los individuos con crisis hipertensivas sistémicas y todavía más reducidas en aquellos que tienen exacerbación de la disfunción ventricular sistólica y estarán abatidas en el estado de choque séptico (Fig. 5). Al asociar estas observaciones de las RVS al IPC, se podrá notar que el extremo más bajo del mismo lo ocupará el estado de choque cardiogénico y habrá una tendencia a ser ascendente en sus valores en el IPC si se trata del escenario clínico del edema de pulmón, de las crisis de hipertensión arterial sistémica, de la exacerbación de la insuficiencia cardíaca sistólica (todos estos valores serán inferiores del IPC normal). En el extremo opuesto estará con valores que pueden estar por arriba de los normales en el estado de choque séptico.22 Por lo tanto, si comparamos las cuantías obtenidas de IPC y el de las RVS en los dos tipos de estado de choque, en el cardiogenico y en el séptico ocupan sitios opuestos en estos complejos apartados hemodinámicos. Así en el primero el IPC estará abajo del normal (aproximadamente en un 60% o más) y las RVS serán normales o estarán ligeramente incrementadas. En el segundo, el choque séptico, el IPC estará ubicado por arriba del normal y las RVS serán o estarán abatidas de manera significativa (Fig. 6). Todas estas observaciones indican que las exacerbaciones de la insuficiencia cardíaca, las crisis hipertensivas y el edema de pulmón se pueden considerar como un proceso patológico progresivo y continuo de la asociación neurohumoral imperante y de la activación inflamatoria, que dan un incremento progresivo de las RVS, lo que de manera paralela dan una disminución del IPC. Por otro lado, los sujetos con choque cardiogenico experimentan una caída abrupta de la contractilidad, dando un IPC típicamente bajo, donde éste se ve restringido a su máxima expresión, así como la reserva cardíaca y en el contexto donde la perfusión se ve comprometida para ser de utilidad en los llamados órganos vitales. Al igual que lo han asentado otros investigadores, en este escenario las "RVS" guardan cifras calculadas dentro de lo normal o con los valores que son cercanos a éstos, por lo tanto en el estado de choque cardiogenico la baja perfusión periférica o la central no es producto de un incremento de las mismas, más bien es la consecuencia de la caída del IPC.22 De tal manera, que a pesar de existir una expresión clínica o un "perfil sintomatológico y a la vez signológico muy similar o parecido", (la disnea, la congestión pulmonar, las extremidades frías y la baja perfusión a los órganos vitales), los hallazgos hemodinámicos del estado de choque son o resultan muy disímiles de aquellos que se han identificado en las formas extremas del edema pulmonar agudo. Cotter G et al,22 para la situación de choque cardiogenico establecen la asociación de una exagerada disminución del IPC que no satisface un estado de vasoconstricción compensadora, con déficit de la perfusión de los tejidos vitales. Para el edema de pulmón hay una intensa actividad del binomio inflamatorio – neurohumoral, que en este caso sí da o produce vasoconstricción relevante, con disfunción diastólica asociada, lo que induce el estado de baja perfusión tisular y de congestión periférica.20 De acuerdo a sus observaciones Cotter G et al,22 han propuesto un modelo bi–compartamental y han demostrado el comportamiento de las RVS y del IPC, como un instrumento diagnóstico para los enfermos que presentan insuficiencia cardíaca aguda. Para el grupo de pacientes con estado de choque cardiogenico el hecho predominante será "el bajo IPC" y para aquella cohorte con exacerbación de la insuficiencia cardíaca de manera aguda, de edema de pulmón, de crisis hipertensivas: será "la elevación de las resistencias vasculares sistémicas" (Figs. 5 y 6). Aspectos del comportamiento de las RVS y del IPC que dado los avances tecnológicos actuales para algunos autores es posible monitorizar de manera continuada en los servicios de urgencias, de cuidados intensivos y de las unidades de cuidado coronario. En pacientes que fueron incluidos en un estudio,23 que cursaron con insuficiencia cardíaca aguda, que tenían disnea en reposo y que ameritaron de tratamiento farmacológico intravenoso, los investigadores demostraron que en el grupo que recibió placebo, el único parámetro hemodinámico basal que pudo predecir episodios recurrentes de empeoramiento de la insuficiencia cardiaca fue el IPC. Cuando el IPC estaba entre 0.21 - 0.31 watts/metro cuadrado, la recurrencia de insuficiencia cardíaca fue del 40%, de estar entre 0.31 – 0.35, fue de 32%, entre 0.35 – 0.42 se observó en el 21% y cuando estaba el IPC en 0.42 – 0.58 fue del 12.5%. Por lo que determinando el IPC durante los episodios de exacerbación de la insuficiencia cardíaca, nos puede revelar la profundidad de la falla contráctil del ventrículo izquierdo y a la vez la capacidad de reserva, aspectos que están íntimamente relacionados con el pronóstico del afectado. En un número importante de enfermos del registro SHOCK,22 en donde se analizó el IPC se demostró que este parámetro, que en física es energía por unidad de tiempo, y que en el contexto cardiológico es la frecuencia con la que el corazón imparte energía hidráulica al sistema arterial para mantener la circulación de la sangre a los tejidos (que sin este brío la circulación se detiene), ha resultado la determinación hemodinámica más importante establecida en la condición basal para predecir la mortalidad intrahospitalaria. A diferencia de la fracción de eyección ventricular, que sí provee alguna información pronostica (pero que no correlaciona con la capacidad funcional aeróbica), el IPC (sí concuerda con la capacidad funcional aeróbica) es de gran utilidad en la cardiología práctica, tanto en el escenario de la insuficiencia cardíaca aguda como cuando se trata del síndrome de choque cardiogenico por SICA.20,22,23 Esta opinión ha sido recientemente sustentada por los estudios de Fincke R et al,24 en el año de 2004, parámetro que ha sido confrontado con las otras medidas hemodinámicas tradicionales. En los últimos años los valores hemodinámicos derivados del cateterismo cardíaco, realizado a la cabecera del enfermo, con insuficiencia cardíaca o con estado de choque, ha sido complementada con las determinaciones y la información que proveen los estudios ecocardiográficos, lo que ha permitido estratificarlos de una manera que luce aparentemente más puntual.25 Picard MH et al,26 han demostrado que las determinaciones de la fracción de eyección del ventrículo izquierdo y el grado de la insuficiencia mitral correlacionan de una manera muy adecuada con la evolución del estado de choque cardiogénico. Aunque Hasdai D et al,27 con parámetros derivados del cateterismo cardíaco, como son la presión capilar pulmonar y el gasto cardíaco han avalado que correlacionan con la ulterior evolución de estos sujetos críticamente enfermos, el uso del procedimiento hemodinámico per se, para algunos investigadores no sólo no ha demostrado ser benéfico en su aplicación logística, sino que se les ha cuestionado su posible daño, la resultante es que su afán en algunos centros hospitalarios ha hecho o venido que éste caiga en franco desuso, amén o a pesar de que este procedimiento se ha empleado en numerosos estudios aleatorizados de la cardiología en el pasado.25



Para estas apreciaciones hay o se pueden proporcionar algunas posibles explicaciones que no le hacen restar el mérito y la utilidad del catéter en cuestión. Es importante señalar que de este estudio donde se derivan tales conclusiones, fue de carácter netamente observacional, aunque considerado en más de 5,000 sujetos, sólo en 2,184 se insertó el catéter de flotación y de esta población únicamente el 10% tenía insuficiencia cardíaca. De acuerdo al análisis de esta información, no luce muy concordante cuestionar los beneficios que ha brindado este elemento como método diagnóstico y para dar los lineamientos de la terapéutica a lo largo de numerosos años en el terreno de la insuficiencia cardíaca y en especial en el estado del choque cardiogénico. Si bien ciertas de las estrategias terapéuticas que se emplean de manera convencional a los pacientes con insuficiencia cardíaca grave, o en aquellos que están en estado de choque, han sido capaces de mejorar el complejo sintomático, pero no la condición final del enfermo, éste es un aspecto que no necesariamente tiene que estar asociado con el empleo o no del catéter de flotación. Por lo que la titulación de la medicación empleada puede ser inapropiada para alcanzar predeterminadas metas hemodinámicas y no necesariamente están ligadas o vinculadas al uso del mencionado catéter de flotación. También como lo ha señalado Hass GJ y Young JB,28 las dosis terapéuticas para obtener determinados parámetros hemodinámicos consignadas en los protocolos pueden ser erróneas. Como parámetros derivados, de manera independiente y primordial el índice cardíaco y la presión capilar pulmonar son empleados de manera habitual para el seguimiento hemodinámico de estos enfermos, mas es de hacerse notar que el primero no es un parámetro de contractilidad, más bien es un indicador de flujo cardiovascular y por lo tanto es influenciado por la contractilidad, por la distensibilidad, por la resistencia, por el volumen intravascular y por las presiones de llenado ventricular.20 En relación al segundo, la presión capilar pulmonar es una medida de las tensiones hidráulicas intraventriculares, pero también es influenciada por las propiedades coloido–osmóticas de la sangre, mas a su vez es reflejo de la distensibilidad de las paredes ventriculares, del estado del volumen intravascular, mas no expresa de manera única la capacidad de la función cardíaca como bomba. Por lo tanto, hay que tener muy presente estas consideraciones al tomar sólo como parámetros de evolución a: la presión capilar pulmonar y al índice cardíaco, ya que sólo pueden reflejar factores secundarios hemodinámicos.20 Ante estos hechos y al pretender caracterizar un sistema que tiene o cuenta con una fuente de energía y una serie de elementos conductores de la misma, los parámetros que se deben de emplear son los que se derivan del poder de la energía que genera este complejo sistema hidráulico. De ahí que en el sistema cardiovascular, el poder de la bomba que proporciona la energía se puede determinar mediante el ya citado "poder cardíaco", el que es de manera resumida el producto del gasto cardíaco (flujo cardiovascular) y la presión arterial media (la presión intravascular).21 En un estudio de Cotter G et al,23 en el cual valoraron las siguientes variables hemodinámicas: el índice cardíaco, la presión capilar pulmonar y la tensión arterial sistémica en pacientes con descompensación hemodinámica de causas diferentes, estas medidas instrumentadas no ayudaron a conocer la causa exacta del diagnóstico en cuestión. En cambio, sí pudo ser establecida con una exactitud del 95%, sí se asociaron las determinaciones del poder cardíaco y de las RVS. Fincke R et al,24 han consignado que en pacientes con estado de choque cardiogénico las variables hemodinámicas como: el índice cardíaco, la presión capilar pulmonar y la presión media aórtica, así como la fracción de eyección ventricular sí correlacionan con la evolución inmediata de los pacientes, mas sólo si el síndrome es producto de "un grado severo o muy avanzado de disfunción ventricular izquierda".
Estos resultados, en relación a la presión capilar pulmonar contrastan con los obtenidos de las experiencias del estudio GUSTO–I, donde ésta sí correlacionó con la mortalidad.27 En cambio en el análisis estadístico multivariado, el poder cardíaco y el trabajo del ventrículo izquierdo fueron las determinaciones hemodinámicas que correlacionaron de manera independiente con la mortalidad intranosocomial, mas es de señalarse que mayor dominio estadístico lo tuvo el poder cardíaco que la cuantificación del trabajo ventricular izquierdo. El poder cardíaco representa el brío hemodinámico de entrada que se proporciona a nivel de la raíz aórtica a la vasculatura sistémica, la que a su vez es la fuente de energía para proporcionar la irrigación de los órganos vitales en el complejo estado de choque. En cambio el trabajo del ventrículo izquierdo está señalando la cantidad de energía que imparte esta cámara al volumen de sangre expulsada por minuto y no abarca la contribución, ni de la presión, ni del volumen que da la aurícula izquierda para sostener la hemodinámica de la circulación sistémica.20 Varios investigadores29–31 han consignado la asociación independiente entre la estatura pequeña y una masa corporal disminuida, la que se ve asociada a mayor mortalidad en el infarto agudo del miocardio, aspecto que puede llegar a establecer la interrogante si ajustar el poder cardíaco a la superficie corporal, pudiera llegar a hacer al IPC un parámetro de menor valor para establecer la mortalidad en este escenario.
Consideración que debe de tenerse en cuenta ya que en el estudio GUSTO–I, se demostró que el gasto cardíaco fue un mejor predictor de mortalidad que el propio índice cardíaco, aunque los investigadores atribuyen a este hecho a un número reducido de sujetos en los que se pudo determinar el índice cardíaco.27 Fincke R et al,24 en su investigación reciente han señalado que el poder cardíaco cuando se calcula en < o igual a 0.53 watts tiene una especificidad y una sensibilidad similar de 0.66 para determinar la mortalidad en pacientes con estado de choque cardiogénico (C – estadística = 0.60). El valor predictivo negativo para este punto de corte del poder cardíaco fue de 71% (para > 0.53 watts) y positivo de 58% (para < 0.53 watts) (Fig. 7). De acuerdo a la opinión de estos investigadores, estos valores predictivos relativamente tan bajos del poder cardíaco (lo que tiene una fuerte asociación con la mortalidad), reflejan más bien la importancia de analizarlo como una variable continua que como una de carácter categórica. Como ya se ha señalado, el punto de corte para el poder cardíaco descrito por Tan BL,8 ha sido < 1 watt, que es mayor que el anotado por Fincke R et al,24 mas debemos de recordar que para la determinación del primer valor del poder cardíaco éste se obtuvo "después de haberse aplicado el mejor apoyo inotrópico", en cambio en el segundo estudio no hubo un protocolo farmacológico de administración de inotrópicos preespecificado, lo que no quiere decir que no hubiesen recibido aminas estos enfermos (> 90%). Un aspecto que se ha señalado es que el poder cardíaco, puede llegar a valorarse sin la utilización del cateterismo derecho por medio de la técnica de bioimpedancia eléctrica, excepto si hay enfermedad valvular aórtica o hay edema periférico muy significativo.32 Una forma muy aproximada de obtener en la clínica el poder cardíaco, por no contar con registros de presiones intravasculares, ni de una determinación del gasto cardíaco, es si el enfermo en estado de choque se encuentra recibiendo el mejor soporte hemodinámico inotrópico (dosis óptimas) y su tensión arterial sistémica es de 90/50 mm Hg, en esta circunstancia se presume un gasto cardíaco menor o igual al de cinco litros/minuto, en este contexto el poder cardíaco deberá ser menor de 1 watt. Otro aspecto que se debe de considerar también, es el efecto de la edad en el análisis de poder cardíaco. Fincke R et al,24 han demostrado que éste disminuye de manera significativa a medida que se avanza en la edad. En corazones de sujetos añosos hay una disminución progresiva de la cantidad de miocitos contráctiles hasta de un 35%.33,34 A pesar de una respuesta celular compensadora de miocitos hipertróficos, hay a la vez una pérdida de los elementos contráctiles, lo que da en consecuencia una caída de la función de bomba del corazón, lo que se refleja en un menor índice de poder cardíaco y una menor capacidad de reserva. Más aún Conway J et al,29 Julius S y colaboradores,30 y Lakatta EG y asociados,31 han consignado una menor respuesta del sistema cardiovascular a la administración de catecolaminas a medida que se avanza en la edad. Independiente de ésta, también se ha documentado que las mujeres tienden a guardar cifras de IPC inferiores o menores, mas se ignora si esto es producto de una respuesta disminuida a la acción mediada por catecolaminas o se debe a otros factores que a la fecha se desconocen. Los pacientes con enfermedad de tronco de la coronaria izquierda y en estado de choque "parecen tener" presiones capilares pulmonares y resistencias vasculares sistémicas más elevadas, menores índices cardíacos e inferiores poderes de este órgano. Sin embargo, es de hacerse notar que las diferencias documentadas por estos investigadores no alcanzaron valores estadísticos significativos por ser las muestras de los sujetos estudiados muy pequeñas. Estos autores también hacen notar que con la excepción de la "enfermedad del tronco de la coronaria izquierda", a pesar del uso de terapia vasoconstrictora, el promedio de las resistencias vasculares sistémicas tuvieron un cociente medio bajo, aspecto que puede estar vinculado al componente "inflamatorio" que hoy día se promulga en la patogenia de algunos enfermos con síndrome de choque cardiogénico.35 Fincke B et al,24 sí han encontrado en las cohortes de individuos con enfermedad del tronco de la coronaria izquierda: menores presiones de perfusión coronaria que cuando se trata de lesiones culpables coronarias ubicadas en otros territorios, aspecto o variable circulatoria que fue el único que correlacionó con el número de vasos afectados, siendo la presión de perfusión mayor si se trataba de enfermedad de uno, o de dos, o de tres vasos. Hollenberg SM et al,36 al igual que otros investigadores han demostrado que una disminución de la diferencia de presión entre el sistema arterial coronario y la presión final del ventrículo izquierdo, juega un papel central en el inicio y en la progresión de la caída en la espiral de la hipoperfusión y el empeoramiento de la función del ventrículo izquierdo en el estado de choque cardiogénico. Abajo del nivel inferior del establecimiento de los mecanismos de autorregulación, el flujo de las arterias coronarias disminuye marcadamente cuando la presión de perfusión de estos vasos epicárdicos se abate. Razón por la que se ha documentado la mortalidad tan elevada para la enfermedad de tronco de la coronaria izquierda (78.6%) y de tres vasos y no sorprende cuando se compara con la de dos o de tratarse de lesiones de un solo vaso (50.8% versus 39.8% versus 35.0%, respectivamente, p = 0.002).37

La experiencia institucional inicial y los comentarios finales acerca del "poder cardíaco"
]]> De acuerdo a todas las observaciones realizadas acerca del "poder cardíaco" en los últimos 20 años, se puede decir que su determinación (que incorpora en su hemodinámica tanto los aspectos del flujo como los de la presión intravascular sistémica), refleja la habilidad de la función del corazón como bomba impulsora y es al parecer, el mejor parámetro con el que contamos para predecir la evolución inmediata de los enfermos con estado de choque cardiogénico por infarto agudo del miocardio hasta la fecha.8,12,22,24 Así en nuestra experiencia, a manera de consignar en este trabajo de revisión datos preliminares acerca del poder cardíaco señalaremos: que en 71 enfermos con estado de choque cardiogénico por SICA, vistos de manera consecutiva en el Departamento de Urgencias y Unidad Coronaria de nuestra Institución, a su ingreso la cifra promedio del poder cardíaco documentada fue de 0.701 ± 0.225 watts y con el estímulo inotrópico máximo apropiado fue de 0.968 ± 0.412 watts (B) (Fig. 7). Hasta el momento, hemos llegado a documentar que si el enfermo alcanza cifras de corte iguales o de más de 0.7 watts se ve asociada a una menor mortalidad, mas especialmente si esta situación acontece si éste es de más de 1 watt postreperfusión exitosa con PCI (Fig. 7, línea C),38 donde el grupo que no alcanzó la sobrevivencia post–PCI se le notó un incremento del poder cardíaco de 0.25 watts, en cambio a la cohorte que sí superó la muerte el acrecentamiento del poder cardíaco post–PCI fue de 0.5 watts.39 Cifras de corte de poder cardíaco que están acordes con los conceptos en relación a este tema promulgados hace años por Tan BL,8 y de manera reciente hasta cierto punto mayores del avalado por el estudio de Fincke R et al.24 Sin embargo, pensamos que su determinación debe ser siempre basal inicial (a la llegada de los enfermos) y que también es obligada después de la aplicación de inotrópicos a dosis óptimas, del uso de la asistencia ventricular con balón intraaórtico de contrapulso y postrevascularización coronaria hemodinámica. Además deberá ser analizada de manera o de forma secuencial, preferentemente deberá ser protocolizada. De tal manera que, el obtener varias cifras del mismo parámetro que estén por debajo de 1 watt en las diferentes circunstancias de manera repetitiva, nos indicará que existe una capacidad energética de bomba muy abatida o mermada y prácticamente sin reserva contráctil del miocardio. Observaciones contrarias seriadas, en este sentido del poder cardíaco, posiblemente se verán asociadas a un mejor pronóstico de la vida en esta entidad sindromática que nos ocupa (valores del poder cardíaco iguales o de más de 1 watt). Aspectos hemodinámicos adicionales que nos brinda el análisis del llamado "poder cardíaco", mismos que pueden ser de enorme utilidad para normar nuestra conducta terapéutica inmediata y aquélla a seguir, en el escenario tan complejo del espectro del síndrome de choque cardiogénico por infarto agudo del miocardio. Finalmente, no debemos olvidar que el síndrome de estado de choque es una entidad heterogénea en la que debemos separar a los enfermos que sólo se les demuestra por un lado: disfunción ventricular izquierda y en el otro grupo aquéllos con: complicaciones mecánicas, cuyas mortalidades son muy diferentes. Que hay enfermos con una marcada respuesta "inflamatoria – trombótica" donde las resistencias vasculares sistémicas se han identificado bajas y otros donde éstas pueden ser normales o estar inclusive acrecentadas.35,36,40 Aspectos que nos enmarcan en la clínica a necesariamente considerar todo el espectro del estado del choque cardiogénico, donde a su vez el valor pronóstico del "poder cardíaco" no se ha analizado puntualmente hasta donde tenemos información. Más aún, desconocemos cuál será su valor para el pronóstico en el enfermo con estado de choque por infarto agudo del ventrículo derecho.41 Sólo el ahondar cada vez más en la investigación y en el conocimiento del "poder cardíaco" en todo el horizonte clínico o espectro de esta muy compleja entidad, nos dará la respuesta si: este instrumento hemodinámico del pasado es en forma absoluta o en realidad es una herramienta muy adecuada y lo suficiente sólida o precisa, para la valoración pronostica terapéutica del enfermo con el complejo síndrome de choque cardiogénico por SICA, en el presente o en esta era de la cardiología moderna.
Referencia
1. Chatterjee K: Vasodilator therapy for heart failure. Ann Intern Med 1975; 83: 421–423. [ Links ]
2. Chatterjee K, Parmley WW: The role of vasodilator therapy in heart failure. Prog Cardiovasc Dis 1976; 19: 301–325. [ Links ]
3. Cohn JN, Franciosa JA: Vasodilator therapy of cardiac failure. N Engl J Med 1977; 297: 27–31. [ Links ]
4. Franciosa JA, Pierpont G, Cohn JN: Hemodynamic improvement after oral hydralazine in left ventricular failure. Ann Intern Med 1977; 86: 388–393. [ Links ]
5. Chatterjee K, Drew D, Parmley WW, Klausner SC, Polansky J, Zacherie B: Combination vasodilator therapy for severe chronic heart failure. Ann Intern Med 1976; 85: 467–470. [ Links ]
6. Zelis R, Flaim SF: Alterations in vasomotor tone in congestive heart failure. Prog Cardiovasc Dis 1982; 24: 437–459. [ Links ]
7. Mason DT, Zelis R, Longhurst J, Lee G: Cardiocirculatory responses to muscular exercise in congestive heart failure. Prog Cardiovasc Dis 1977; 19: 475–489. [ Links ]
8. Tan LB: Clinical and research implications of new concepts in the assessment of cardiac pumping performance in heart failure. Cardiovasc Res 1987; 21: 615–622. [ Links ]
9. Benge W, Litchfield RL, Marcus ML: Exercise capacity in patients with severe left ventricular dysfunction. Circulation 1980; 60: 955–959. [ Links ]
10. Franciosa JA, Park M, Levine TB: Lack of correlation between exercise capacity and indexes of resting left ventricular performance in heart failure. Am J Cardiol 1981; 47: 33–39. [ Links ]
11. Tan LB: Cardiac pumping capability and prognosis in heart failure. Lancet 1987; ii: 1360–1363. [ Links ]
12. Bergel DH, Clark C, Schultz DL, Tunstall–Pedoe DS: The determination of the mechanical energy expenditure during ventricular pumping. J Physiol 1969; 204: 70–71P. [ Links ]
13. Holzer J, Karliner JS, O'Rourke RA, Pitt W, Ross J: Effectiveness of dopamine in patients with cardiogenic shock. Am J Cardiol 1973; 32: 79–84. [ Links ]
14. Goldberg LI, Hsieh YY, Resnekov L: Newer catecholamines for treatment of heart failure and shock: an update on dopamine and fírst look at dobutamine. Prog Cardiovasc Dis 1977; 19: 327–340. [ Links ]
15. Richard C, Ricome JL, Rimailho A, Bottineau G, Auzepy P: Combined hemodynamic effects of dopamine and dobutamine in cardiogenic shock. Circulation 1983; 67: 620–626. [ Links ]
16. Moyer J, Skelton J, Millis L: Norepinephrine: effect in normal subjects; use in treatment of shock unresponsive to other measures. Am J Med 1953; 15: 330–343. [ Links ]
17. Hollenberg SM, Parrillo JE: Pharmacologic Circulatory Support. En: Shires GT, Barie PL (Eds): Surgical Critical Care. New York: Little, Brown; 1993:417–451. [ Links ]
18. Tan LB, Littler WA: Measurement of cardiac reserve in cardiogenic shock: implications for prognosis and management. Br Heart J 1990; 64:121–128. [ Links ]
19. Stack RS, Califf RM, Hinohara T, Phillips HR, Pryor DB, Simonton CA, et al: Survival and cardiac event rate in the first year after emergency coronary angioplasty for acute myocardial infarction. J Am Coll Cardiol 1988; 11: 1141–1149. [ Links ]
20. Grossman W: Evaluation of systolic and diastolic function of the myocardium. En: Grossman W, Ed. Cardiac Catheterization and angiography, 3rd ed. Philadelphia: Lea and Febiger 1983: 301–319. [ Links ]
21. Colucci WS, Ribero JP, Rocco MB, Quigg RJ, Creager MA, Marsh JD, et al : Impaired chronotropic response to exercise in patients with congestive heart failure. Role of postsynaptic B–adrenergic desensitization. Circulation 1989; 80: 314–323. [ Links ]
22. Cotter G, Williams SG, Vered Z, Tan LB: Role of cardiac power in heart failure. Curr Opin Cardiol 2003; 18: 215–222. [ Links ]
23. Cotter G, Moshkovitz Y, Milovanov O, Salah A, Blatt A, Krakover R, et al: Acute congestive heart failure: A novel approach to its pathogenesis and treatment. Eur J Heart Fail 2002; 4: 227–234. [ Links ]
24. Fincke R, Hochman JS, Lowe AM, Menon V, Slater JN, Webb JG, et al for the SHOCK Investigators: Cardiac power is the strongest hemodynamic correlate of mortality in cardiogenic shock: A report from the SHOCK Trial Registry. J Am Coll Cardiol 2004; 44: 340–348. [ Links ]
25. Connors AF, Speroff T, Dawson NV, Thomas C, Harrell FE, Wagner D, et al for the SUPPORT Investigators: The effectiveness of right heart catheterization in the initial care of critically ill patients. JAMA 1996; 276: 889–897. [ Links ]
26. Picard MH, Davidoff R, Sleeper L, Mendes LA, Thompson CR, Dzavik V, et al for the Shock Trial: Echocardiographicpredictors of survival and response to early revascularization in cardiogenic shock. Circulation 2003; 107: 279–284. [ Links ]
27. Hasdai D, Holmes DR, Califf RM, Thompson TD, Hochman JS, Pfisterer M, Topol EJ, Gusto–I Investigators: Cardiogenic shock complicating acute myocardial infarction: predictors of death. Am Heart J 1999; 138: 21–31. [ Links ]
28. Haas GJ, Young JB: Acute heart failure management. En: Topol EJ, Ed. Textbook of Cardiovascular Medicine. 2nd ed. Philadelphia, PA: Lippincott Williams & Wilkins, 2002: 1856–1858. [ Links ]
29. Conway J, Wheeler R, Sannerstedt R: Sympathetic nervous activity during exercise in relation to age. Cardiovasc Res 1971; 5: 577–581. [ Links ]
30. Julius S, Antoon A, Whitlock LS, Conway J: Influence of age on the hemodynamic response to exercise. Circulation 1967; 36: 222–226. [ Links ]
31. Lakatta EG, Levy D: Arterial and cardiac aging: major shareholders in cardiovascular disease enterprises. Circulation 2003; 107: 346–354. [ Links ]
32. Cotter G, Moshkowitz Y, Kaluski E, Cohen AJ, Miller H, Goor D, Vered Z: Accurate noninvasive continuous monitoring of cardiac output by whole body electrical bio–impedance. Chest 2004; 125: 1431–1440. [ Links ]
33. Olivetti G, Melissari M, Capasso JM, Anversa P: Cardiomyopathy of the aging human heart. Circ Res 1991; 68: 1560–1568. [ Links ]
34. Goldspink DF, Burniston JG, Tan LB: Cardiomyocyte death and the aging and failing heart. Exp Physiol 2003; 88: 447– 458. [ Links ]
35. Hochman JS: Cardiogenic shock complicating acute myocardial infarction: Expanding the paradigm. Circulation 2003; 107: 2998–3002. [ Links ]
36. Hollenberg SM, Kavinsky CJ, Parrillo JE: Cardiogenic shock. Ann lntern Med 1999; 131: 47–49. [ Links ]
37. Wong SC, Sanborn T, Sleeper LA, Webb JG, Pilchik R, Hart D, et al for the Shock Investigators: Angiographic flndings and clinical correlates in patients with cardiogenic shock complicating acute myocardial infarction: A report from the Shock trial registry. J Am Coll Cardiol 2000; 36: 1077–1083. [ Links ]
38. Lupi HE, González PH, Juárez UH, Chuquiure E, Vieyra G, Martínez SC: la meta de la reperfusión en los síndromes isquémicos coronarios agudos con elevación del segmento ST. <<lo que hay más allá del flujo TIMI 3 epicárdico>>. Arch Cardiol Mex 2002; 72: 311–349. [ Links ]
39. Cuellar BMV: Poder cardíaco como factor pronóstico de sobrevida en pacientes con infarto agudo del miocardio complicado con choque cardiogénico. Tesis de postgrado. División de Estudios de Postgrado Facultad de Medicina. Universidad Nacional Autónoma de México. México, DF. 2005. [ Links ]
40. Kohsaka S, Menon V, Lowe AM, Lange M, Dzavik V, Sleeper LA, Hochman JS, for the SHOCK Investigators: Systemic infíammatory response syndrome after acute myocardial infarction complicated by cardiogenic shock. Arch Intern Med 2005; 165: 1643–1650. [ Links ]
41. Lupi HE, Lasses LA, Cosío AJ, Chuquiure EV, Martínez SC, Ortíz P, et al: Acute right ventricular infarction: clinical spectrum, results of reperfusion therapy and short–term prognosis. Cor Artery Dis 2002; 13: 57–64. [ Links ] ]]>