¿Cuántos somos? ¿Dónde estamos? ¿Dónde debemos estar? El papel del psiquiatra en México. Análisis preliminar
How many are we? Where are we? Where should we be? The psychiatrist's role in Mexico. Preliminar analysis
María del Carmen Lara Muñoz,1,2 Claudia Fouilloux,2 Minou del Carmen Arévalo Ramírez,1 Yuridia Santiago Ventura1
1 Facultad de Medicina. Benemérita Universidad Autónoma de Puebla.
2 Facultad de Medicina. Universidad Nacional Autónoma de México.
]]>Correspondencia:
Dra. María del Carmen Lara Muñoz,
Benemérita Universidad Autónoma de Puebla,
Departamento de Psiquiatría, 13 Sur 2702,
colonia Los Volcanes. Puebla, Pue. México.
E–mail: carmen.lara@fmed.buap.mx
Recibido: 16 de agosto de 2011.
Aceptado: 28 de octubre de 2011.
SUMMARY
The recently modified General Law on Health (Ley General de Salud) establishes in article 74b, section VII, that any individual with mental or behavioral disorders will have <<The right to be treated and cared for within his community or as closely as possible to his family's or friends' place of residence>>; this leads us to the questions titling this article.
In Mexico, according to the National Psychiatric Epidemiology Survey, 28.6% of the population has presented one of the 23 IDC disorders at some point in their lives. Only one out of 10 patients with a mental disorder had access to specialized care.
One of the most important limiting factors explaining the difference between subjects requiring services and those being provided for is the insufficient number of available psychiatrists. The worldwide mean number of psychiatrists per 100000 individuals is 3.96 (SD 5.94) and their distribution varies from one region to another; they average 0.06 in low–income countries and 9.0 in those with high incomes.
As a medical specialty, psychiatry is relatively new. Not until the XIXth Century did the treatment of mental disorder become part of the medical realm. In Mexico, the teaching of psychiatry as a specialty begins in 1950. In 2010, 137 positions for Psychiatry residency were made available throughout the country: Campeche, Coahuila, Jalisco, Mexico City, Nuevo León, Puebla, Sonora, San Luis Potosí, Tabasco, Tamaulipas and Yucatán. Most openings (and educational venues) providing specialization in Psychiatry are in Mexico City. Regardless, the number of psychiatrists remains scarce and the scope of their activity does not fulfill the World Health Organization's recommendations.
The purpose of this paper was to determine the number and distribution of psychiatrists in Mexico and propose new fields for their activities.
Methods
A descriptive, cross–sectional, heterodemic study was conducted. The following data sources were reviewed: the 2008 Directory of the Mexican Psychiatric Association (MPA), the 2008 Directory of the Mexican Council of Psychiatry (MCP) and the II Assessment of Population and Housing (2005).
Results
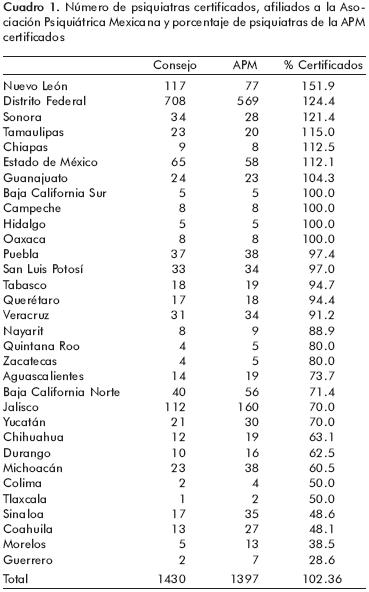
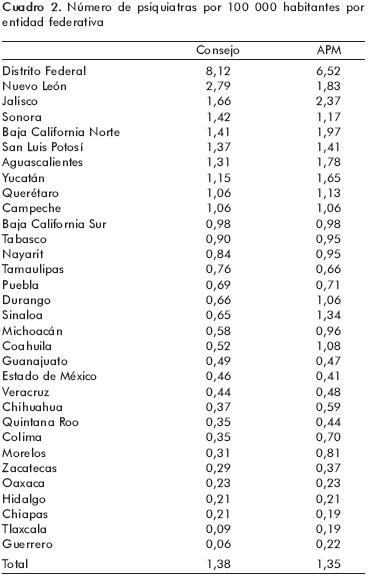
]]> In the Directory of the Mexican Psychiatric Association, 1397 active members were reported. In the Directory of the Mexican Council of Psychiatry, 1430 certified psychiatrists are tallied. We noticed that in total, there are more certified psychiatrists than members of the MPA.In terms of the second objective, we established that except for Mexico City, the number of psychiatrists vis–à–vis the number of inhabitants is notably inferior to the worldwide mean of 3.96/ 100 000, throughout the rest of the country. In 22 states, there is less than one psychiatrist per 100 000 inhabitants.
Discussion
In Mexico, the number of psychiatrists is insufficient to attend the population's needs; hence, as proposed in 2001 by the WHO, the option is to restructure the management of mental disorders via specific actions. In the model proposed for mental health, a continuum is established whereby care is provided directly in the community and progresses into that offered in the so–called <<highly specialized>> centers, psychiatric hospitals.
This continuum follows a pyramidal pattern whereby the base, where most actions are concentrated, includes self–care and the apex represents specialized care.
Where should psychiatrists be in this pyramidal context? At first glance, it would appear that the psychiatrist's expected activity realm would be within psychiatric services per se, such as in general or specialized hospitals. However, following the described pyramidal structure, most interventions take place at the base: self–care, informal care within the community and mental health care at the primary care level.
It is interesting to mention that in another state, among all certified psychiatrists not one was assigned to primary care and only 18% were active in a general hospital.
In the context of pyramidal care, who will provide the necessary information required for the encouragement of self–care? Informal care in the community refers to that provided by individuals without formal training and that should be trained in order to become the first contact point for patients with mental health issues. Mental health care at the primary care level has been broadly reviewed but the identification of a successful model depends not only on a particular country's circumstances but also on specific regions within that country. Until now, training primary care physicians has not proven to be an effective strategy in increasing mental health care coverage unless they are directly integrated within formal mental health services. An effective strategy is supervision and support of primary care physicians by psychiatrists. A possible schema could include the programming of case reviews and constant feedback to the primary care personnel such as physicians and psychologists.
The community should be at the forefront in terms of the practice of psychiatry. From said position, the psychiatrist can: 1. support self–care and informal care programs, 2. supervise and offer support to primary care providers, 3. provide direct attention to mental health issues requiring specialized attention and 4. act as a link between the different care levels.
A psychiatrist's activities within a general hospital allow: 1. integration with medicine, 2. the appropriate management of non–psychiatric co–morbidities due to more available resources and 3. blunting of stigmatization.
]]> Other forms of care for patients with mental health disorders deserve a paragraph; although their usefulness has been proven they have not been evaluated in our country and their application has not become commonplace. We are referring to daytime hospitalization and homecare provided by a team specialized in the management of crises. These models also require a psychiatrist as part of the team.The purpose of this study was to provide an overview of the activity of psychiatrists in Mexico without intending to exhaustively review the current situation. Its limitations are obvious since only certified and/or MPA members were included. Although we included all psychiatrists that at some point were certified and not only those with active current certification, it is evident that there are colleagues that belong to neither professional organization although these two include the greatest number of the country's psychiatrists.
Key words: Psychiatrists, mental health services, primary care.
RESUMEN
Una de las limitantes más importantes que explican la diferencia entre las personas que necesitan servicios de salud mental y las que acceden a éstos, es el insuficiente número de psiquiatras. La media mundial de psiquiatras por cada 100 000 habitantes es de 3.96 (DE 5.94), la distribución de psiquiatras varía de una región a otra; existe un promedio de 0.06 en los países de bajos ingresos y de 9.0 en los de altos ingresos. La psiquiatría, como especialidad médica, es relativamente reciente. Es hasta el siglo XIX cuando el tratamiento de los trastornos mentales empieza a ser objeto de una especialidad médica. En México, la enseñanza de la psiquiatría como especialidad independiente se inicia en 1950. En 2010 se abrieron 137 plazas para la realización de la residencia en psiquiatría en diferentes partes de la República Mexicana. A pesar de esto, el número de psiquiatras es insuficiente además de que el ámbito de su actividad no corresponde a las recomendaciones de la Organización Mundial de la Salud. El objetivo del presente trabajo fue determinar el número y la distribución de los psiquiatras en la República Mexicana y proponer nuevos campos de acción del psiquiatra.
Metodología
Se realizó un estudio descriptivo, transversal, heterodémico. Se revisaron las siguientes fuentes de información: el Directorio de la Asociación Psiquiátrica Mexicana (APM) de 2008, el Directorio del Consejo Mexicano de Psiquiatría (CMP) de 2008, el Censo de 1990 y el II Conteo de Población y Vivienda 2005.
Resultados
En el Directorio de la Asociación Psiquiátrica Mexicana se encontraron 1 397 socios activos. En el Directorio del Consejo Mexicano de Psiquiatría están anotados 1430 psiquiatras certificados. En los últimos 20 años hubo un incremento de psiquiatras del 29%, pues pasaron de 1 108 a 1 430. Para el 2005 la población aumentó de 81.2 a 103.3 millones de personas, es decir hubo un incremento del 27%. Esto indica que la cantidad de psiquiatras se ha mantenido constante respecto al número de habitantes. Observamos que, en total, hay más psiquiatras certificados que miembros de la APM.
]]> En cuanto al segundo objetivo, a excepción del Distrito Federal, en el resto del país el número de psiquiatras por número de habitantes es notablemente inferior a la media mundial de 3.96/100 000 habitantes. En promedio, hay 1.3 psiquiatras/100 000 habitantes. En 22 Estados hay menos de un psiquiatra/100 000 habitantes. No se identificó ningún psiquiatra adscrito al primer nivel de atención y casi la mitad estaba adscrita a hospitales psiquiátricos.Conclusiones
En México el número de psiquiatras es insuficiente para atender las necesidades de la población por lo que la opción es, como ha propuesto la OMS, reestructurar la atención a los trastornos mentales. En el modelo propuesto se establece un continuo desde la atención que se proporciona directamente en la comunidad, hasta la que se proporciona en los llamados centros de <<alta especialidad>>, los hospitales psiquiátricos. Este continuo ha sido descrito de manera piramidal, por lo que en la base, en la que se concentran la mayoría de las acciones, está el autocuidado, y en el vértice, la atención especializada. En esta pirámide de atención, ¿donde deberíamos estar los psiquiatras? A primera vista pareciera que el ámbito natural de actividad del psiquiatra estaría en los servicios de psiquiatría como tales, en el hospital general y en los hospitales de especialidad. Sin embargo, en una estructura piramidal como la descrita, la mayoría de las intervenciones corresponden a la base: autocuidado, atención informal en la comunidad y atención de salud mental por medio de los servicios de atención primaria. Actualmente los servicios de salud mental son extremadamente limitados, especialmente en el primer nivel, donde practicamente no hay psiquiatras laborando en ellos.
Palabras clave: Psiquiatras, servicios de salud mental, primer nivel de atención.
INTRODUCCIÓN
La Ley General de Salud,1 recientemente modificada, establece en el artículo 74b, sección VII, que la persona con trastornos mentales y del comportamiento tendrá <<Derecho a ser tratado y atendido en su comunidad o lo más cerca posible al lugar en donde habiten sus familiares o amigos>>, lo que nos lleva a las preguntas que dan título a este artículo.
La psiquiatría, como especialidad médica, es relativamente reciente. Es hasta el siglo XIX cuando el tratamiento de los trastornos mentales empieza a ser objeto de una especialidad médica autónoma. Los primeros psiquiatras reconocidos como tales son Johann Christian Reil, médico fisiólogo y anatomista alemán (1759–1813) y Philippe Pinel (1745–1826). Reil acuñó el término <<psiquiatría>> y propuso que las enfermedades mentales fuesen tratadas por <<los mejores médicos>>.
En México la enseñanza de la psiquiatría, como especialidad, se inicia en 1950.2 En 2010 se abrieron 137 plazas para la realización de la residencia en psiquiatría en diferentes partes de la República mexicana: Campeche, Coahuila, Jalisco, Distrito Federal, Nuevo León, Puebla, Sonora, San Luis Potosí, Tabasco, Tamaulipas y Yucatán. En el Distrito Federal está la mayoría de las plazas (y sedes) que imparten el curso de especialización: Centro Médico Nacional <<20 de noviembre>>, Facultad de Medicina UMAE, Hospital de Especialidades del Centro Médico Nacional siglo XXI <<Dr. Bernardo Sepulveda>>, Hospital Español de México, Hospital Psiquiátrico <<Fray Bernardino Alvarez>>, Hospital Regional de Psiquiatría <<Dr.Hector H. Tovar Acosta>>, Instituto Nacional de Neurología y Neurocirugía <<Dr. Manuel Velasco Suárez>> y el Instituto Nacional de Psiquiatría Ramón de la Fuente Muñiz, que pertenecen a diferentes Instituciones de salud como el IMSS, el ISSSTE y la SSA, además de la UNAM.3
A pesar de esto el número de psiquiatras se considera insuficiente. La Organización Mundial de la Salud4 establece como realidades de la salud mental que: 1) cerca de la mitad de los trastornos mentales comienzan antes de los 14 años, 2) que trastornos mentales como la depresión son problemas importantes de salud pública, 3) un promedio de 800000 personas en edad productiva se suicidan por año y se sabe que los trastornos mentales son las causas más importantes y tratables de suicidio, 4) el estigma y la discriminación dificultan la atención de los pacientes con trastornos mentales, 5) es complicada su atención por una gran desigualdad en la distribución de recursos humanos capacitados en salud mental alrededor del mundo. En México, la Encuesta Nacional de Epidemiología Psiquiátrica5 reportó que el 28.6% de la población presentó algunos de los 23 trastornos de la CIE alguna vez en su vida, el 13.9% lo reportó en los últimos 12 meses y el 5.8% en los últimos 30 días. Sólo recibieron atención especializada uno de cada 10 sujetos con un trastorno mental, uno de cada cinco con dos trastornos mentales y uno de cada 10 con tres o más trastornos mentales.
]]> Una de las limitantes más importantes que explican esta brecha (la brecha es la diferencia entre los que necesitan servicios y los que lo tienen) es precisamente que el número de psiquiatras es insuficiente. La media mundial de psiquiatras por cada 100 000 habitantes es de 3.96 (desviación estándar 5.94), la distribución de psiquiatras varía de una región a otra; existe un promedio de 0.06 en los países de bajos ingresos y de 9.0 en los de altos ingresos.6El motivo del presente trabajo fue el de determinar el número y la distribución de los psiquiatras en la República Mexicana y proponer nuevos campos de acción del psiquiatra.
METODOLOGÍA
Se realizó un estudio descriptivo, transversal, heterodémico.
Se revisaron las siguientes fuentes de información: el Directorio de la Asociación Psiquiátrica Mexicana (APM) de 2008,7 el Directorio del Consejo Mexicano de Psiquiatría (CMP) de 2008,8 el Directorio del CMP de 20119 y el II Conteo de Población y Vivienda 2005.10
Se presenta el número de psiquiatras por entidad federativa contándolos directamente tanto del Directorio de la APM como del Directorio del Consejo, ambos correspondientes al 2008. El número de psiquiatras por 100000 habitantes se obtuvo dividiendo el número de psiquiatras que aparece en el Directorio del Consejo entre el total de población reportado por el II Conteo de Población y vivienda, correspondiente a 2005.
RESULTADOS
En cuanto al número de psiquiatras en el Directorio de la Asociación Psiquiátrica Mexicana se encontraron 1397 Socios activos. En el Directorio del Consejo Mexicano de Psiquiatría están anotados 1 430 psiquiatras certificados.
]]> El porcentaje de psiquiatras de la APM certificados por el CMP por entidad federativa se detallan en el cuadro 1. Es notable observar que, en total, hay más psiquiatras certificados que miembros de la APM.
En cuanto al segundo objetivo, la distribución de psiquiatras por entidad federativa y número de habitantes, se detalla en el cuadro 2. A excepción del Distrito Federal, en el resto del país el número de psiquiatras por número de habitantes es notablemente inferior a la media mundial de 3.96/100000 habitantes.
DISCUSIÓN
La elevada prevalencia, la aparición a edades tempranas, la cronicidad y la marcada discapacidad que producen, hacen de los trastornos mentales uno de los grupos de enfermedades más onerosos en cuanto a años de vida saludable perdidos.11 Sin embargo el número de psiquiatras es insuficiente para atender las necesidades de la población por lo que la opción es, como propuso desde el 2001 la Organización Mundial de la Salud, reestructurar la atención a los trastornos mentales con diez acciones específicas:12
]]> 1. Proporcionar tratamiento en el primer nivel de atención.]]> En este modelo de atención a la salud mental, se establece un continuo desde la atención que se proporciona directamente en la comunidad hasta la que se proporciona en centros llamados de <<alta especialidad>>, los hospitales psiquiátricos.2. Hacer los medicamentos psicotrópicos disponibles.
3. Dar atención en la comunidad.
4. Educar al público.
5. Involucrar a las comunidades, familias y consumidores.
6. Establecer políticas nacionales.
7. Desarrollo de recursos humanos.
8. Involucrarse con otros sectores.
9. Monitorear la salud mental de la comunidad.
10. Apoyar más la investigación.
Este continuo ha sido descrito de manera piramidal, de tal manera que en la base, en la que se concentran la mayoría de las acciones, están las acciones de autocuidado, y en el vértice, la atención especializada.13,14
¿Dónde deberíamos estar?
En esta pirámide de atención, ¿donde deberíamos estar los psiquiatras? A primera vista pareciera que el ámbito natural de su actividad estaría en los servicios de psiquiatría como tales, en el hospital general y en los hospitales de especialidad. Sin embargo, la mayoría de intervenciones, en una estructura piramidal como la descrita, corresponden a la base: autocuidado, atención informal en la comunidad y atención de salud mental a través de los servicios de atención primaria.
Además, es necesario subrayar que de acuerdo a la Ley General de Salud,1 los pacientes con trastornos mentales y del comportamiento, tienen el <<Derecho a ser tratado y atendido en su comunidad o lo más cerca posible al lugar en donde habiten sus familiares o amigos>> lo que enfatiza la necesidad del modelo de atención en nuestro país.
Es interesante mencionar que en la identificación de la actividad de los psiquiatras certificados en una entidad federativa, observamos que no había ningún psiquiatra adscrito a servicios de primer nivel de atención y sólo el 18% tenía actividad en un hospital general.
En los niveles mencionados de la pirámide de atención ¿quién va a proporcionar la información necesaria para la promoción del autocuidado? La atención informal en la comunidad es aquella que es proporcionada ahí por personal sin capacitación formal, el que deberá ser capacitado para ser el primer contacto de las personas con problemas de salud mental. La atención a la salud mental en los servicios de atención primaria ha sido ampliamente revisada,15 sin embargo, la identificación de un modelo exitoso depende de las circunstancias no solamente de cada país sino de cada región específica. Hasta el momento, la capacitación de los médicos de atención primaria no ha demostrado ser una estrategia eficaz para aumentar la cobertura de la atención a los trastornos mentales, a menos que se establezca una integración directa con los servicios de salud mental. Una estrategia que resulta eficaz es la supervisión y el apoyo de los psiquiatras a los médicos de atención primaria.15 Un esquema puede ser la programación de sesiones de revisión de casos y una constante retroalimentación al personal de atención primaria, incluyendo médicos y psicólogos. (Figura 1)
En cuanto a los servicios de salud mental en la comunidad, debería de ser actualmente uno de los lugares fundamentales para el ejercicio de la psiquiatría. Desde esta posición, el psiquiatra puede: 1) apoyar los programas de autocuidado y de atención informal, 2) brindar supervisión y apoyo a los servicios de primer nivel, 3) proporcionar atención directa a los problemas de salud mental que requieran atención especializada y 4) servir de vínculo entre los diferentes niveles de atención, desde aquellos asentados en la comunidad hasta los más especializados, como es la hospitalización psiquiátrica.
La actividad del psiquiatra en el hospital general tiene tres consecuencias: 1) la integración con la medicina es total, la psiquiatría es así, una más de las especialidades médicas, 2) la comorbilidad con patología no psiquiátrica, tan frecuente en esta población, es atendida de una manera más adecuada, ya que hay más disponibilidad de recursos y 3) la atención en un hospital general resulta menos estigmatizante que la atención en un hospital psiquiátrico.
Desde el Departamento de Psiquiatría de un hospital general el psiquiatra actúa en diferentes ámbitos. Atiende las situaciones de urgencia, no solamente psiquiátrica como pueden ser la auto y la heteroagresividad, las situaciones de intoxicación, sino también es un apoyo conveniente para situaciones no estrictamente psiquiátricas como es la presencia de delirium. Actualmente es recomendación de la Organización Mundial de la Salud16 el contar con camas para hospitalización de pacientes con trastornos psiquiátricos, por lo que el psiquiatra en un hospital general tiene la posibilidad de atender tanto a pacientes con patología psiquiátrica de base como aquellos con cuadros psiquiátricos secundarios a patología médica. Desde esta posición se integra la atención con otras especialidades médicas, con los centros de atención primaria y con los centros de salud mental en la comunidad.
]]> Un párrafo aparte merecen otras formas de atención a los sujetos con trastornos mentales, que a pesar de su efectividad demostrada, en nuestro país no han sido evaluadas y su uso no se ha generalizado. Nos referimos al hospital de día y a la atención domiciliaria proporcionada por un equipo especializado en crisis. Marshall et al.17 han revisado las ventajas del hospital de día. Tanto éste como el equipo de atención domiciliaria requieren la presencia de psiquiatras como parte del equipo de trabajo.En general, el estudio de la efectividad de los servicios de atención en psiquiatría en nuestro país ha sido escaso. Los pocos datos de los que disponemos se refieren a la utilización de los servicios más que a la efectividad de los mismos.5
De forma resumida, la atención psiquiátrica en la pirámide de atención propuesta se daría a través de: 1) servicios en la comunidad esenciales para la atención a largo plazo de los trastornos y la discapacidad crónica, 2) atención ambulatoria integrada en servicios de atención a la salud como servicios de primer nivel, de atención mater–no–infantil, 3) urgencias/problemas graves: internamiento en hospital general y de manera excepcional en hospitales psiquiátricos.
El objetivo de este trabajo fue dar una visión preliminar, muy general, del estado de la psiquiatría en México, sin pretender revisar exhaustivamente este problema. Las limitaciones son evidentes ya que únicamente se incluyeron a psiquiatras certificados y/o miembros de la Asociación Psiquiátrica Mexicana. Aunque se incluyeron a todos los psiquiatras que alguna vez se certificaron, y no solamente a aquellos con certificación vigente, es evidente que hay colegas que no pertenecen a ninguna de estas dos organizaciones. Sin embargo, estas dos representan las organizaciones que incluyen al mayor número de especialistas en el país, además de que la tendencia, por lo menos en las instituciones, es a que los psiquiatras que laboran en ellas estén certificados.
No se pretende hacer ninguna comparación de los datos de este trabajo con el previo de De la Fuente et al.2 ya que la metodología fue totalmente diferente.
Concluyendo: en la actualidad el número de psiquiatras es limitado en nuestro país, especialmente en el primer nivel, donde prácticamente no hay psiquiatras laborando. De acuerdo a los planteamientos de la Ley General de Salud,1 los nuevos modelos de atención psiquiátrica deben ser considerados como la estrategia a seguir en el tratamiento de los trastornos psiquiátricos y del comportamiento.
REFERENCIAS
1. Secretaría de Gobernación. Diario Oficial de la Federación. DECRETO por el que se reforman y adicionan diversas disposiciones de la Ley General de Salud (última búsqueda agosto 2011) http://dof.gob.mx/nota_detalle.php?codigo=5203743&fecha=05/08/2011 [ Links ]
2. De la Fuente R, Martínez A, Fouilloux C. La formación de psiquiatras en la República Mexicana. Salud Mental 1988;5(1):3–7. [ Links ]
3. Dirección General de Calidad y Educación en Salud. Convocatoria 2010: (última búsqueda octubre 2010) http://dgces.salud.gob.mx/becarios/. [ Links ]
4. World Health Organization. 2009 (última búsqueda agosto 2011) http://www.who.int/features/factfiles/mental_health/mental_health_facts/en/index.html [ Links ]
5. Medina–Mora ME, Borges G, Lara C, Benjet C et al. Prevalence of mental disorders and use of services: Results from the Mexican National Survey of Psychiatric Epidemiology. Salud Mental 2003;26(4):1–16. [ Links ]
6. World Health Organization. Mental Health Atlas Global Results 2005 (última búsqueda agosto 2011) http://www.who.int/mental_health/evidence/atlas/global_results.pdf [ Links ]
7. Asociación Psiquiátrica Mexicana. México: Directorio 2008. [ Links ]
8. Consejo Mexicano de Psiquiatría. México: Directorio de Especialistas Certificados 2008. [ Links ]
9. Consejo Mexicano de Psiquiatría. Directorio de Especialistas Certificados 2011 (última búsqueda agosto 2011) http://www.consejomexicanopsiquiatria.org.mx/ [ Links ]
10. Instituto Nacional de Estadística y Geografía. Conteo de Población y vivienda 2005 (última búsqueda agosto 2011) http://www3.inegi.org.mx/sistemas/iter/entidad_indicador.aspx?ev=4 [ Links ]
11. WHO International Consortium in Psychiatric Epidemiology. Cross–national comparisons of the prevalences and correlates of mental disorders. Bulletin World Health Organization 2000;78(4):413–426. [ Links ]
12. World Health Organization. 2001 (última búsqueda agosto 2011) http://www.who.int/mental_health/evidence/en/Atlas_10_12_spa.pdf [ Links ]
13. World Health Organization: Organization of Services for Mental Health. 2003 (última búsqueda agosto 2011) http://www.who.int/mental_health/resources/en/Organization.pdf [ Links ]
14. World Health Organization. The World Health Report 2006 – working together for health (última búsqueda agosto 2011) http://www.who.int/whr/2006/whr06_en.pdf [ Links ]
15. World Health Organization and World Organization of Family Doctors. WHO/Wonca joint report: Integrating mental health into primary care –a global perspective. Ginebra: World Organization; 2008. [ Links ]
]]>16. World Health Organization. Human resources and training in mental health. WHO mental health policy and service guidance package. Ginebra: World Health Organization; 2005. [ Links ]
17. Marshall M, Crowther R, Almaraz–Serrano AM, Sledge WH et al. Day hospital versus admission for acute psychiatric disorders. Cochrane Database of Systematic Reviews 2003, Issue 1. Art. No.: CD004026. DOI: 10.1002/14651858.CD004026 [ Links ] ]]>